Определение болезни. Причины заболевания
Адентия — это патология, которая характеризуется отсутствием одного или нескольких зубов. Также возможна полная потеря зубного ряда — полная адентия.
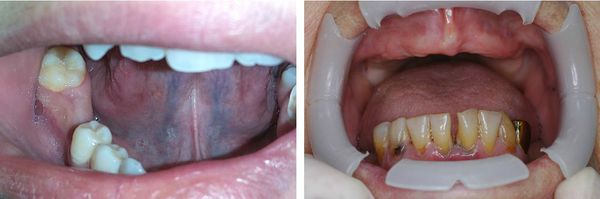
Отсутствие одного и нескольких зубов
Причины адентии
Наследственное происхождение данного заболевания составляет 63,1% от общего числа людей с адентией.[3] Большинство исследователей пришло к выводу, что частота проявления данной аномалии зависит от факторов внешней среды: географии проживания, климатических условий, экологии и других.
По причинам возникновения выделяют две формы адентии:
- первичную (истинную) — составляет 0,9% от числа людей, обращающихся за стоматологической помощью;
- вторичную (приобретённую).
Первичная адентия
При первичной адентии с самого рождения отсутствует зачаток временного или постоянного зуба. Это связано с неправильным формированием самого зачатка. Так, по исследованию Н.В. Бондарец, у 92,46% пациентов с частичной адентией временных зубов отсутствовали зачатки соответствующих постоянных зубов.[1]
Вторичная адентия
Вторичная адентия возникает по причине травмы зачатка непрорезавшегося зуба в раннем возрасте, а также воспалительных заболеваний и травм прорезавшихся зубов.
Повреждение зачатка в детстве часто происходит из-за невнимательности и высокой активности ребёнка, его любопытства и неосторожности. Эти факторы могут привести к перелому корня, вколоченному зубу или его полному вывиху.[9]
Также у детей, которые проходят курс химиотерапии во время формирования зачатка зубов, часто встречается аплазия этих зачатков.[10]
Поражение возникает при вовлечении зачатков постоянных зубов в воспалительный процесс, возникающий как осложнение периодонтита временных зубов.
Во взрослом возрасте причины адентии постоянных зубов не менее разнообразны. К ним относятся:
- пародонтит — потеря зуба/зубов в результате воспаления пародонта и твёрдых тканей зуба и челюстей;
- кариес, пульпит— в запущенных случаях, чтобы избежать распространения инфекционного процесса в окружающие ткани, приходится удалять зуб;
- дистрофические поражения периодонта (гингивит, периодонтит);
- травмирование зубов, различные травмы зубочелюстного аппарата (нерациональное ортопедическое лечение, механические и химические травмы);
- хронические заболевания (например, гипертония и сахарный диабет);
- вредные привычки (курение, жевание твёрдых предметов и прочие).
Симптомы адентии
Главный симптом как первичной, так и вторичной адентии — это смещение зубов в зубной дуге после образования дефекта (отсутствия зубов), которое приводит к изменению окклюзионной кривой (условной линии, проходящей через точки смыкания зубов).
В основе деформации зубной дуги лежит единый процесс перестройки кости после потери обычной функциональной нагрузки, т.е. после потери зубов. Этот процесс известен как феномен Попова — Годона. С течением времени перестройка кости прогрессирует, отражаясь на пропорциях лица.
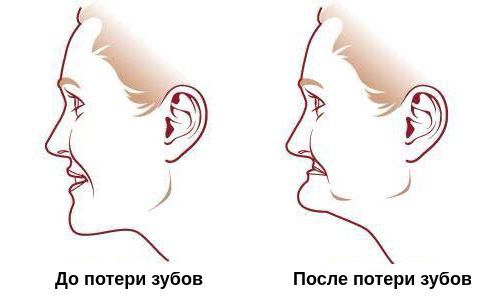
Пропорции лица до потери зубов и после
Без должного лечения полной адентии губы западают, носогубные и подбородочные складки становятся ярко выраженными, уголки рта опускаются вниз, появляется двойной подбородок, нижняя челюсть уменьшается, а на шее образуются морщины. При этом у детей чаще всего развивается зубоальвеолярная форма феномена Попова — Годона: недоразвитие альвеолярного отростка одной или обеих челюстей придаёт лицу ребёнка типичное старческое выражение, присущее беззубым взрослым пациентам.[5][6][24]
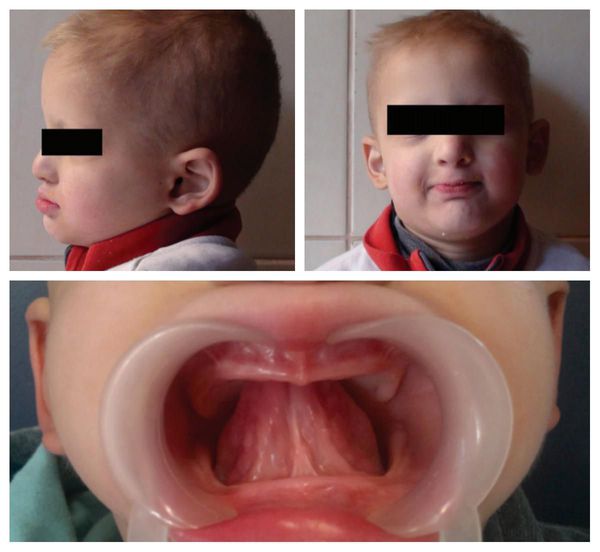
Зубоальвеолярная форма феномена Попова — Годона
Даже при потере одного-трёх зубов нарушается жевательная функция. И хотя сам пациент может считать трудности, связанные с жеванием, незначительными, в зубочелюстной системе всё же начинают происходить вышеописанные изменения.
Нарушение смыкания зубов приводит к патологическому изменению височно-нижнечелюстного сустава, частым симптомом которого выступает синдром Костена, имеющий разнообразные клинические проявления:[7]
- головокружение;
- шум в ухе и его заложенность;
- нарушенное смыкание зубных рядов и движение височно-нижнечелюстного сустава;
- боли в области шеи.
Также адентия проявляется нарушением речеобразования, особенно при потере зубов фронтальной группы, играющих наиважнейшую роль в создании звуков.[8]
Патогенез адентии
Патогенез патологии заключается в изначальном нарушении закладки зачатка зуба — рассасывания его фолликулы (своеобразного защитного механизма) под влиянием общих, токсических заболеваний и воспалительных процессов в результате осложнений периодонтита молочных зубов.
Многие авторы во главу появления адентии ставят нарушение формирования зачатка в эмбриональном периоде. Это происходит в связи с наследственной предрасположенностью или заболеваниями эндокринной системы.[11]
Помимо этого существуют гипотезы о том, что врождённое отсутствие зубов может развиться вследствие ошибок в заложенной наследственной программе возникновения и развития зубных тканей.[12][13]

Прорезывание зубов
В отечественной и зарубежной литературе многими исследователями[14][15] проанализированы хромосомные ошибки, наличие которых может приводить к нарушению формирования зубного зачатка и развитию зубочелюстной системы. К ним относятся:
- хромосомные отклонения в определённых участках и генные мутации;
- совместное действие многих генов и факторов среды;
- нарушения минерального обмена.
Иногда первичная адентия является характерным признаком другого системного заболевания. Так, описаны случаи сопутствующей одиночной или системной адентии при:
- гипогидротической эктодермальной дисплазии — врождённом нарушении, проявляющемся пороками развития кожи, волос, зубов и потовых желёз;
- хондроэктодермальной дисплазии — наследственной аномалии хрящевого слоя костей и нарушении развития волос и зубов;
- синдроме Дауна.[16]
J. Parmanand в 2003 году зафиксировал отсутствие зачатков зубов при расщелинах нёба и губ — волчьей пасти и заячьей губе.[17] Причём, по данным Р.Р. Шакировой, первичная адентия постоянных зубов у детей с такой аномалией наблюдалась чаще (34,3%), чем адентия молочных зубов (16,8%).[18]
Классификация и стадии развития адентии
Согласно классификации МКБ-10, выделяют следующие виды адентии:
- К00.00 Частичная адентия — отсутствует часть зубов:
- гиподентия — отсутствие нескольких зубов;
- олигодентия — врождённое отсутствие большинства зубов;
- К00.01 Полная адентия — отсутствуют все зубы.
- К00.09 Неуточнённая адентия.
По мнению авторов И.М. Расулова и М.Г. Будайчиева, данная классификация адентии должна быть уточнена либо пересмотрена полностью, так как неуточнённая адентия является, скорее, не конкретным диагнозом или состоянием, а лишь ситуацией, при которой врач не сумел по разным причинам установить фактор возникновения болезни.[4]
Как говорилось ранее, по причинам появления на первичную и вторичную адентию. Установить причинно-следственные связи, приведшие к патологии, необходимо для точного подбора метода лечения.
По объёму дефекта разделяют частичную и полную адентию.
В зависимости от того, какое количество зубов отсутствует, выделяют три группы дефектов:
- малые — отсутствует один зуб;
- средние — отсутствует 2-3 зуба;
- большие — отсутствует более трёх зубов.
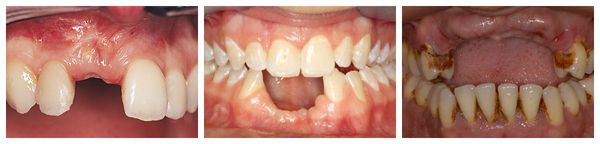
Малая, средняя и большая адентия
Чаще всего на практике используется классификация дефектов зубных рядов, которую ввёл американский дантист Э. Кеннеди. Он разделил адентию на четыре класса:
- I класс — потеря жевательных зубов с обеих сторон;
- II класс — дефект зубного ряда с одной стороны;
- III класс — дефект зубов с одной стороны при наличии дистальной (боковой) опоры;
- IV класс — отсутствие зубов во фронтальном участке зубного ряда.
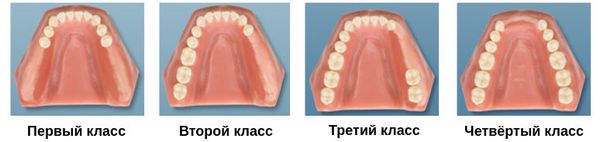
Классификация дефектов зубных рядов Э. Кеннеди
Все перечисленные варианты систематизации позволяют охватить большое разнообразие дефектов зубных рядов, что облегчает постановку диагноза и планирование ортопедического лечения.
Осложнения адентии
Осложнений адентии носят психосоциальный, неврологический, стоматологический, а иногда и системный характер.
При полном отсутствии зубов прежде всего происходит атрофия альвеолярных отростков. Это приводит к нарушению эстетики улыбки, в результате чего у людей с данной болезнью развиваются психологические проблемы.
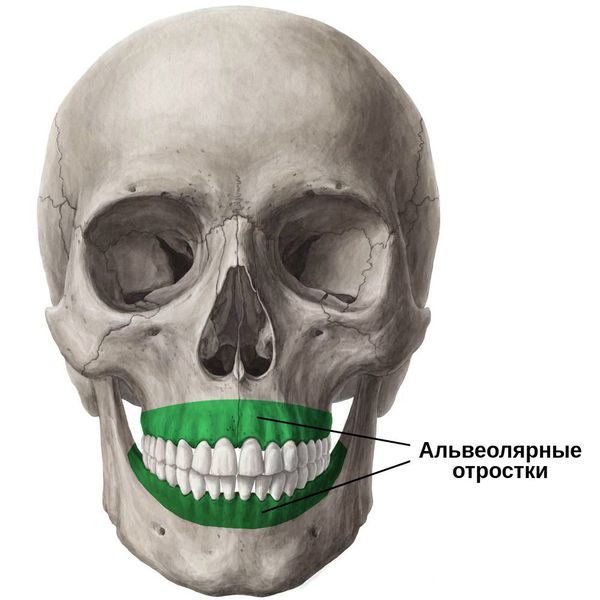
Альвеолярные отростки
Почему при отсутствии зубов убывает костная ткань
При потере зубов жевательная нагрузка переносится на слизистую ткань и костную опору дёсен. Из-за нагрузки нарушается кровоснабжение этой части жевательного аппарата, происходит венозный застой и снижается тонус сосудов. Перераспределение давления также приводит к активации остеокластов (клеток, разрушающих костную ткань) и повреждению губчатого вещества кости.
При адентии на одной челюсти в зубном ряду антагонирующие (противоположные) зубы располагаются скученно или нагромаждаются друг на друга. При этом отдельные зубы размещены вне зубного ряда или ретенированны.[2]
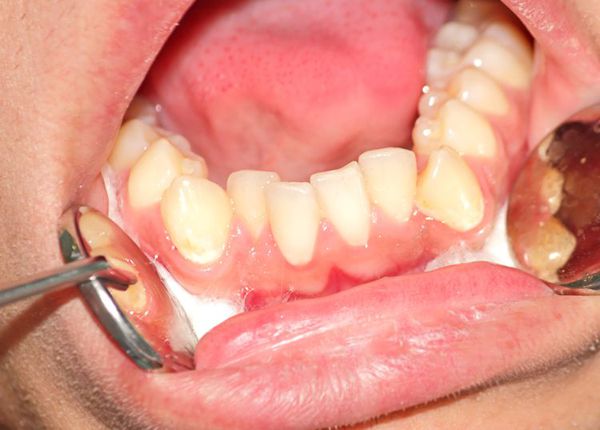
Скученные зубы
Изменения наблюдаются в составе ротовой жидкости.[19] Эти нарушения создают благоприятные условия для возникновения заболеваний зубочелюстной системы, с которыми, порой, приспособительные механизмы организма справиться уже не в состоянии:
- снижается скорость выделения слюны;
- изменяется реакция среды;
- падает количество белка в ротовой жидкости;
- изменяются показатели антибактериальной и антирадикальной защиты.
В 100% случаев вторичной адентии со временем возникает макроглоссия, т. е. увеличение языка: изменениям подвергается его микрососудистое русло.[20]
Пародонт оставшихся зубов испытывает функциональную перегрузку, в частности снижается выносливость пародонта зубов, ограничивающих дефект.[23] Это приводит к образованию патологических костных карманов, атрофии зубной альвеолы и локализованному гингивиту.
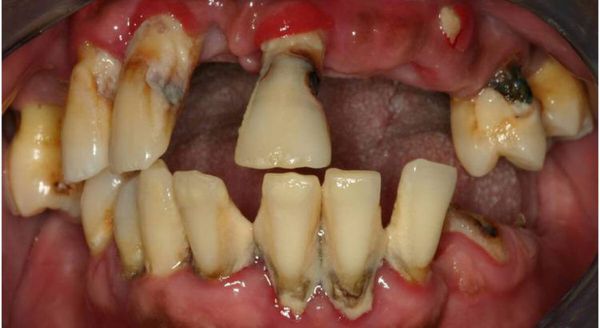
Разрушение тканей пародонта
Нарушение смыкания зубных рядов вызывает патологические изменения в строении височно-нижнечелюстного сустава: ограничиваются движения суставных головок, изменяется гистологическое строение тканей.
Взаимное влияние структур жевательного аппарата создаёт предпосылки к формированию неврологических феноменов. Одним из самых разнообразных в проявлении является синдром Костена. Он может сопровождаться:
- болями, преимущественно в околоушной области;
- заложенностью в ухе и снижением слуха;
- головокружением;
- нарушением вкусовой чувствительности.
Из-за нехватки жевательных зубов и недостаточной механической обработки пищи формируются нарушения, связанные с пищеварением — гастрит, колит, язва желудка.[22]
При всём этом опыт показывает, что повышение медицинской грамотности населения снижает количество случаев возможных осложнений, что, очевидно, ведёт к повышению уровня стоматологического здоровья населения.[27]
Диагностика адентии
Диагностика адентии не составляет проблем, так как заболевание обнаруживается при обычном стоматологическом осмотре пациента.
Важно при постановке диагноза определить наличие или отсутствие зачатка зуба. Это можно установить при ортопантомографическом исследовании. Также проводится трактовка данных, полученных при компьютерной томографии, и изучение гипсовых моделей челюстей.
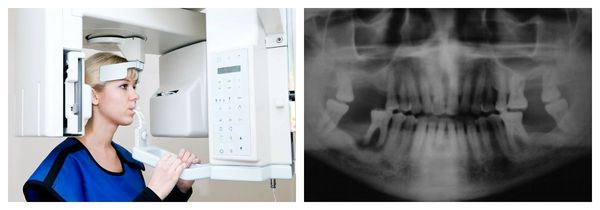
Ортопантомографическое исследование
В норме прорезывание первых молочных зубов начинается в 6-8 месяцев, а появление постоянных зубов на месте выпавших молочных происходит в 7-13 лет. Если новые зубы у младенцев не появляются к 11-12 месяцам, а постоянный зуб не сменяет молочный спустя месяц после выпадения, то рекомендуется обратиться к стоматологу и сделать прицельный рентгеновский снимок проблемной зоны. Это позволит исключить или подтвердить адентию.
Ранняя диагностика адентии основывается на ранней диагностике заболеваний, которым обычно сопутствует врождённое отсутствие зубов:
- диагностика ангидротической эктодермальной дисплазии производится у генетика на основе ДНК-исследования и наследственного анамнеза;
- раннее выявление синдрома Дауна возможно ещё до рождения при помощи анализа околоплодных вод и скрининга венозной крови матери на наличие определённых маркеров заболевания.
Лечение адентии
Тактика лечения выбирается врачом-стоматологом исходя из данных тщательного обследования.
Мостовидные и бюгельные протезы
При частичной адентии используются традиционные мостовидные, бюгельные, пластиковые и нейлоновые пластинчатые протезы.
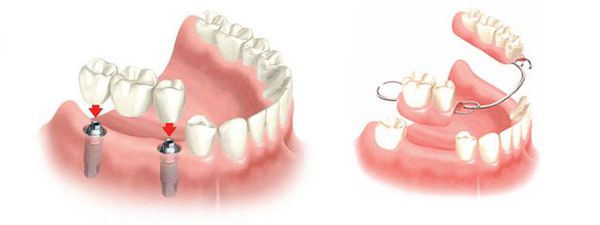
Мостовидные и бюгельные протезы
Протезирование на имплантах
Самой надёжной, эстетичной и перспективной методикой лечения является протезирование на имплантах. Одна из последних разработок в этой сфере — физиологичные зубные импланты, напечатанные на 3D-принтере. Так, на Международной стоматологической выставке в 2017 году продемонстрировали модель зубного импланта, напечатанного на 3D-принтере, которая полностью повторяла естественную форму зуба.
Опыт применения традиционных зубных имплантов за годы доказал их долгий срок службы. Несомненным плюсом является отсутствие необходимости удаления здоровых тканей соседних зубов (в отличии от традиционного мостовидного протезирования).
Протезирование при полной адентии
При полном отсутствии зубов предпочтение отдаётся съёмным и несъёмным конструкциям с опорой на импланты. Прогрессирующая атрофия альвеолярных гребней челюстей, связанная с отсутствием адекватной жевательной нагрузки, усложняет применение съёмных пластиночных протезов, особенно в отношении нижней челюсти.
Адентия у детей: особенности лечения
Наибольшую сложность в лечении представляют случаи детской адентии: рост и развитие зубочелюстной системы, продолжающиеся после рождения ребёнка, ограничивают применение имплантов.
Основными вопросами, возникающими при применении дентальных имплантов у детей и подростков, являются:
- влияние имплантов на рост и развитие отдельных участков челюстей, челюсти в целом и зубочелюстной системы;
- влияние роста на положение имплантов и изменения, связанные с этим.
После прорезывания постоянных зубов челюстные кости перестают увеличиваться, поэтому применение дентальных имплантов возможно у детей со всеми прорезавшимися постоянными зубами (кроме третьих моляров — зубов мудрости).
Так, в 1989 году организация DGZMK пришла к выводу, что применение дентальных имплантов у детей до 15 лет может нести опасность для нормального развития челюстей. Однако в некоторых ситуациях применение дентальной имплантации является единственным возможным методом лечения адентии (например, при такой патологии, как эктодермальная дисплазия). Поэтому для грамотной помощи таким юным пациентам врачу необходимо знать принципы роста и развития челюстей, понимать динамику взаимоотношений импланта и развивающихся челюстей.
Прогноз. Профилактика
Успешность лечения адентии напрямую зависит от качества диагностики в ходе выбора метода лечения. Предотвращение и устранение сопутствующих патологий — важная задача на пути к реабилитации пациента.
В целом, независимо от возраста и тяжести поражения, на сегодняшний день есть все необходимые инструменты, позволяющие минимизировать явления атрофии и появления сопутствующих патологий. При грамотном использовании этих инструментов устранения адентии прогноз будет благоприятный.
У детей и подростков о благополучном исходе лечения адентии может свидетельствовать пропорциональное развитие костей лицевого черепа, в первую очередь альвеолярных гребней и тел верхней и нижней челюстей.
В зрелом возрасте первоочередной задачей является сохранение высоты альвеолярного гребня, даже при утрате которого современные методы реконструктивной хирургии могут вернуть физиологичное строение зубочелюстной системы.
Восстановление функций жевания и артикуляции возможно в полной мере и будет свидетельствовать об успешности проведённого лечения. Важным показателем также является восстановление гомеостаза (саморегуляции) полости рта.[21]
Профилактика адентии заключается в предотвращении появления кариеса и иных поражений твёрдых тканей зубов, заболеваний пародонта и болезней, связанных с утратой костной ткани челюстей (злокачественные новообразования, остеопороз, остеонекроз и т.д.).
Основные профилактические меры выглядят так:
- регулярная и качественная гигиена зубов и полости рта;
- систематическое обследование у стоматолога;
- раннее лечение стоматологических заболеваний;
- рациональное питание.
Профилактика проводится на местном и общем уровнях.
Применение зубных паст с содержанием фтора (исключая население, которое проживает в районах с повышенной концентрацией фтора в воде) повышает устойчивость эмали к кариесу, особенно при применении паст с аминофторидом. Во время вторичной минерализации эмали — периода "созревания" эмали в течении 3-5 лет после прорезывания зубов — такие пасты нужно использовать в максимально безопасной концентрации.[25]
Профилактическое пломбирование постоянных зубов минимизирует риск появления кариеса в фиссурах (углублениях) зубов.
Тем не менее, наиболее важным в профилактике стоматологических патологий является правильное питание матери во время беременности.[26]
Список литературы
Бондарец Н.В. Стоматологическая реабилитация детей и подростков при врожденном частичном отсутствии зубов: автореф. дис. … канд мед. наук. — М., 1990. — 25 с.
Гиоева Ю.А., Иванов С.Ю., Квантаева М.В. Обоснование комплексного лечения больных с полной или частичной адентией, осложненной верхней микро- и/или ретрогнатией // Ортодонтия. — 2007. — № 3. — С. 34-37.
Колесов М.А. Эктодермальная дисплазия и ее проявления в полости рта // Ортодонтия. — 2004. —№ 1. — С. 21-25.
Расулов И.М., Будайчиев М.Г. Адентия неуточненная в ортопедической стоматологии // Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье. — 2018. — Т. 31, № 1. — С. 97-101.
Сунков В.Г., Леонтьев В.К., Вагнер В.Д. Стоматологическая профилактика у детей. — М.: Мед. Книга, 2001. — 344 с.
Самойлова Н.В. Сочетанное лечение детей и подростков при множественной адентии // Ортодонтия. — 2003. — № 4. — С. 39-45.
Сайкин А.И., Смирнова Д.С. Дисфункция височно-нижнечелюстного сустава // Русский медицинский журнал. — 2017. — № 24. — С. 1750–1755.
Михальченко Д.В., Слётов А.А., Жидовинов А.В. Мониторинг локальных адаптационных реакций при лечении пациентов с дефектами краниофациальной локализации съемными протезами // Современные проблемы науки и образования. — 2015. — № 4. — С. 407.
Величко Э.В. Острая травма зубов у детей // Земский врач. — 2010. — № 2. — С. 31-33.
Короленкова М.В. Пороки развития зубов у детей после химиолучевого лечения // Вестник РОНЦ им. Н. Н. Блохина. —2015. — №1. — С. 63-68.
Woo I., Brunner D.P., Yamashita D.D., Le B.T. Dental implants in a young patient with Papillon-Lefevre. syndrome: a case report // Implant. Dent. — 2003. — Vol. 12, № 2. — Р. 140-144.
Бондарец Н.В., Комплексное стоматологическое лечение в системе медицинской реабилитации пациентов с синдромом гипогидротической эктодермальной дисплазией // Новое в стоматологии. — 2002. — № 1. — С. 81-84.
Шишкова О.В., Максимова Ю.В. Особенности стоматологической патологии при некоторых наследственных заболеваниях // Медицина и образование в Сибири. — 2007. — № 3. — С. 32-37.
Teixeira C.S., Silva C.R., Honjo R.S. Dental evaluation of Kabuki syndrome patients // Cleft. Palate Craniofac. J. — 2009. — Vol. 46, № 6. — Р. 668-673.
Сунцов В.Г., Евмененко Р.А., Карницкий А.В. Эпидемиология и этиология врожденных пороков развития челюстно-лицевой области у детей региона Западной Сибири // Материалы XII и XIII Всерос. науч.-практ. конф. и тр. IX съезда Стоматологической ассоциации России: сб. науч. тр. — М., 2004. — С. 487-488.
Беляков Ю.А., Стоматологические проявления наследственных болезней и синдромов. — М.: Медицина, 1993. — 256 с.
Parmanand J., Первичная адентия. Этиология, клинические проявления и лечение // Квинтэссенция. — 2003. — № 3. — С. 35-44.
Шакирова Р.Р., Бибик Т.В., Николаева Е.В. Аномалии отдельных зубов у детей с врожденной расщелиной губы и/или неба // Клиническая стоматология. — 2010. — № 1. — С. 76-77.
Волжин О.О. Биохимические изменения в смешанной слюне при адентиях: автореферат канд. медиц. наук. — Ростов-на-Дону, 2005. — 22 с.
Семенова Г.И., Рассолов В.Н., Лысов А.Д. Микрососудистое русло языка людей с полной вторичной адентией // Морфологические ведомости. — 2016. — Т. 24, № 1. — С. 69-77.
Гизей Е.В., Акопова В.А., Гуленко О.В. и др. Показатели гомеостаза ротовой жид-кости как критерий эффективности ортопедиче-ского лечения вторичной адентии // Кубанский научный медицинский вестник. — 2013. — № 6 (141). — С. 68-73.
Данилина Т.Ф., Сафронов В.Е., ЖидовиновА.В., Гумилевский Б.Ю. Клинико-лабораторная оценка эффективности комплексного лечения пациентов с дефектами зубных рядов // Вестник российского университета дружбы народов. — 2008. — № 8. — С. 351-355.
Дистель В.А., Сунцов В.Г., Вагнер В.Д. Зубочелюстные аномалии и деформации. — М.: Мед. книга, 2001. — 102 с.
Attar A.M. , Dabbas J., Abbas H. Prosthodontics rehabilitation using palatal expander for a child with ectodermal dysplasia // International Dental & Medical Journal of Advanced Research. — 2017; 3: 1-4.
Хоменко Л.А., Сороченко Г.В. Клинико-лабораторная оценка эффективности лечебно-профилактических зубных паст в профилактике кариеса // Саратовский научно-медицинский журнал. — 2011. — Т. 7, № 1. — С. 202-206.
Плотникова С.Ю., Шастин Е.Н., Зимина Ю.И., Корецкая Е.А. Антенатальная профилактика кариеса // Современные тенденции развития науки и технологий. — 2016. — № 5-1. — С. 134-135.
Амлаев К.Р., Муравьева В.Н., Койчуев А.А., Уткина Г.Ю. Медицинская грамотность (компетентность): состояние проблемы, способы оценки, методики повышения грамотности пациентов в вопросах здоровья // Медицинский вестник Северного Кавказа. — 2012. — №4.

