Определение болезни. Причины заболевания
Ретенированный зуб — это полностью или частично сформированный зуб, который не смог появиться в полости рта в принятые за норму средние сроки прорезывания.
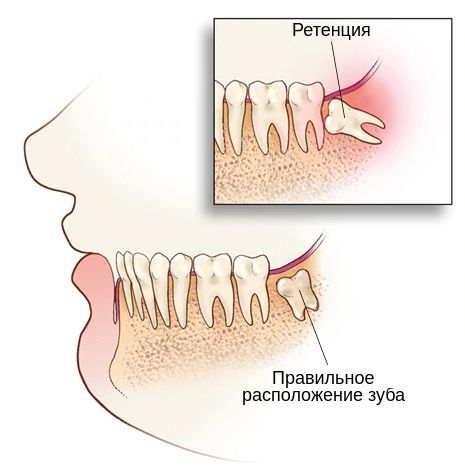
Ретенированный зуб мудрости
В практике врача стоматолога-хирурга или челюстно-лицевого хирурга чаще всего встречается задержка прорезывания нижних или верхних третьих больших коренных зубов или зубов "мудрости". Количество таких случаев, по наблюдениям некоторых авторов, составляет около 50%. Гораздо реже приходится иметь дело с ретенцией клыков, резцов, вторых малых коренных (премоляров), а так же сверхкомплектных зубов.[2]
Причин возникновения данной патологии достаточно множество:
- нарушение роста и развития челюстей;
- изменение положения зачатка самого зуба;
- наследственность;
- наличие сверхкомплектных зубов, препятствующих прорезыванию;
- общие заболевания и другое.
В процессе эволюционного развития человека в связи с постепенным переходом к употреблению мягкой термически обработанной пищи и развитием речи произошло уменьшение размеров нижней челюсти. Поэтому зубам, которые появляются в полости рта одними из последних, для нормального положения в зубном ряду попросту не хватает места. Задержка прорезывания зубов при этом может быть не только на месяцы, но и на годы.
Ретенированные зубы могут оставаться у человека всю жизнь и бессимптомно располагаться в челюсти, а люди при этом живут обычной жизнью и даже не догадываются об их наличии.[3] Однако в ряде случаев ретенированные зубы из-за возникающего инфекционно-воспалительного процесса способны доставлять пациентам значительные неудобства и стать причиной серьёзных осложнений.[1][4][17][18] Это приводит к снижению не только трудоспособности, но и качества жизни людей с ретенированными зубами.[1]
Симптомы ретенированного зуба
При отсутствии жалоб у пациента ретенированные зубы обычно выявляются как случайная находка на приёме у стоматологов различных специальностей или ортодонтов.[11]
Основным поводом обращения к стоматологу-хирургу является острый перикоронит — состояние, при котором пациенты отмечают внезапно появившуюся боль в области прорезывающегося зуба во время жевания. Обычно воспалительный процесс локализован в области десны и образовавшегося "капюшона" над коронковой частью зуба мудрости.
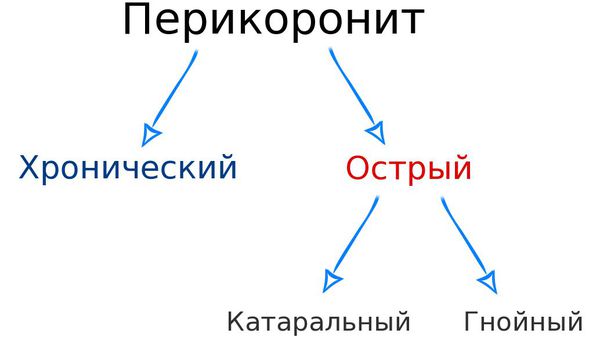
Классификация перикоронита
У больного во время осмотра можно увидеть небольшую припухлость над частично или полностью появившейся в полости рта "восьмеркой" (зубом мудрости) с незначительным количеством прозрачного или слегка мутноватого серозного отделяемого, а также без него. Отёка лица и ограничения открывания рта в этом случае не наблюдается. Возможно увеличение и болезненность региональных подчелюстных лимфатических узлов. Температура тела в пределах нормальных значений, а общее состояние пациента удовлетворительное. Эта форма заболевания называется катаральной и, как правило, достаточно быстро и благоприятно проходит при своевременно начатом лечении.[2][6][17]
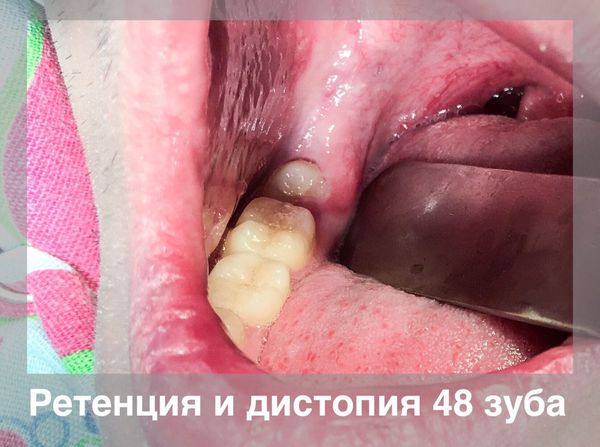
Ретенция и дистопия зуба мудрости
Если же процесс усугубляется и форма приобретает гнойный характер, больные отмечают ухудшение самочувствия, нарастающую слабость, повышение температуры тела до 38,0°С. Боль становится постоянной и отдаёт в висок, ухо и затылок со стороны прорезывания зуба. Из-за нарастающего отёка мягких тканей возникает ограничение и боль при открывании рта — воспалительная контрактура жевательной мускулатуры. Пациенты отмечают увеличение и болезненность в области подчелюстных лимфатических узлов. В полости рта припухлость и покраснение мягких тканей наблюдается не только в области "капюшона" над коронкой ретенированного зуба, но и в области нёбных дужек и слизистой оболочки позади "восьмерки". Прикосновение и пальпация в этой зоне резко болезненны, а из-под капюшона наблюдается гноетечение. Адекватное лечение гнойного перикоронита также способствует благоприятному исходу.[4][6][17]
При неоднократно возникающих острых явлениях воспаления в области ретенированных зубов с периодами улучшения речь можно вести о хроническом перикороните. Пациенты также отмечают боль в области прорезывающегося зуба при смыкании челюстей и жевании. Слизистая оболочка "капюшона" уже имеет рубцовые изменения, пролежни с афтами или язвами, которые свидетельствуют о длительном течении заболевания. Температура тела обычно нормальная, а общее состояние удовлетворительное. Под "капюшоном", как правило, имеется небольшое количество отделяемого с неприятным запахом и вкусом. Возможны боли и явления периодонтита в соседних с ретенированным зубах. Для хронического перикоронарита характерны частые обострения.[2][4][6]
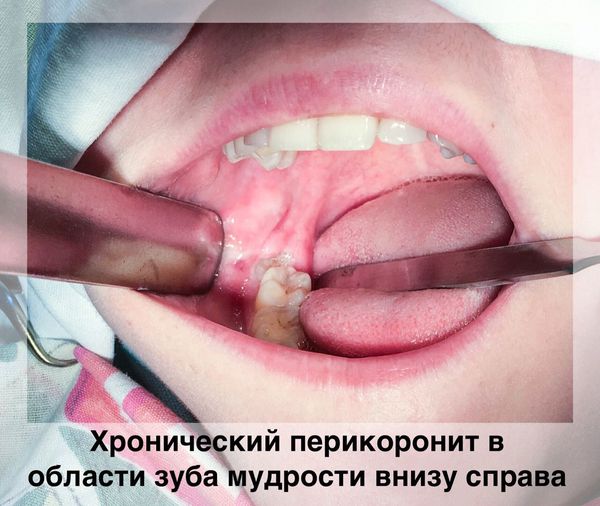
Хронический перикоронит в области зуба мудрости
При ретенции зубов в переднем отделе или эстетически значимой зоне пациенты могут предъявлять жалобы на отсутствие гармонии в зубном ряду и неудовлетворённость собственной улыбкой. Как правило, в этом случае ретенция зубов сопровождается сочетанной зубочелюстно-лицевой аномалией.[1]
Патогенез ретенированного зуба
Основными звеньями патогенеза ретенции зубов являются тесно связанные между собой или изолированно возникшие общие и местные факторы.
Среди общих факторов отмечают перенесённые заболевания, инфекции, эндокринные нарушения, рахит, снижение общего иммунитета, иммуносупрессию (угнетение иммунитета), авитаминозы и другое.[2]
Местно в полости рта создавать препятствия прорезыванию зуба могут следующие факторы:
- плотные участки костной ткани (кортикальная пластина челюсти);
- анатомические образования (контрофорсы челюстей);
- утолщённая слизистая оболочка (толстый фенотип десны);
- выраженный подслизистый слой;
- рубцы;
- сверхкомплектные зубы;
- недостаточный потенциал прорезывания.
Ранняя потеря молочных зубов в результате кариеса и его осложнённых форм с последующей задержкой развития челюсти в зоне формирования зуба, неправильное положение зачатка, нарушение положения соседних зубов — всё это также относится к местными факторами патогенеза ретенции зубов.[2][4][14]
Между ретенированным зубом, неправильно занявшим место в челюсти, и расположенными над ним мягкими тканями образуется пространство или "капюшон". Оно может сообщаться с полостью рта и периодонтом соседних зубов. Это пространство недостаточно хорошо очищается и является зоной скопления зубного налёта, остатков пищи, патогенных микроорганизмов.
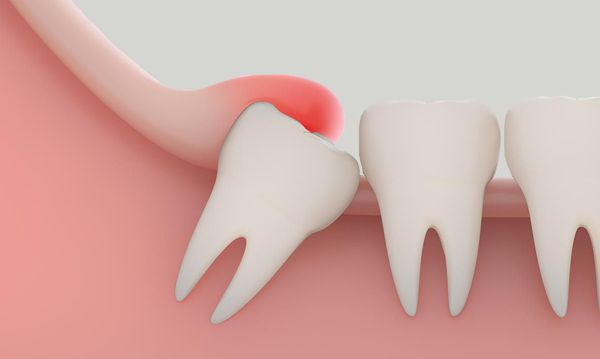
Капюшон над ретенированным зубом
Аэробная и анаэробная бактериальная флора вызывают инфекционно-воспалительные явления в области мягких тканей над ретенированным зубом с развитием в них отёка. Зубами антагонистами с противоположной челюсти припухший "капюшон" дополнительно травмируется при накусывании, в результате чего образовуются эрозии или язвы. Происходит снижение местных факторов иммунной защиты и дальнейшее распространение инфекционно-воспалительного процесса в тканях вокруг коронки непрорезавшегося зуба.[6][17]
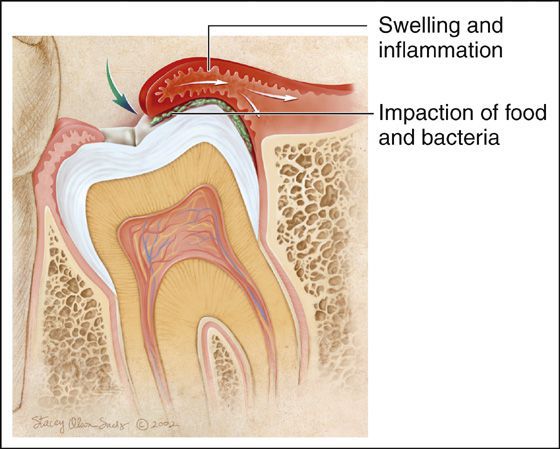
Развитие бактериальной флоры под капюшоном
При стихании острого воспаления повреждённые участки мягких тканей в области ретенированного зуба заживают с образованием рубцов и грануляционной ткани. Риск повторного воспаления в области неправильно расположенного зуба возрастает.[8]
Классификация и стадии развития ретенированного зуба
По групповой принадлежности различают задержку прорезывания резцов, клыков, премоляров, моляров и зубов мудрости.
По направлению прорезывания С. Асанами и Я. Касазаки[13] классифицировали нижние третьи моляры:
- с медиальным наклоном;
- с дистальным наклоном;
- в вертикальном положении;
- в горизонтальном положении;
- с щёчным наклоном;
- с язычным наклоном;
- с инверсией;
- с букковерсией;
- с лингвоверсией.
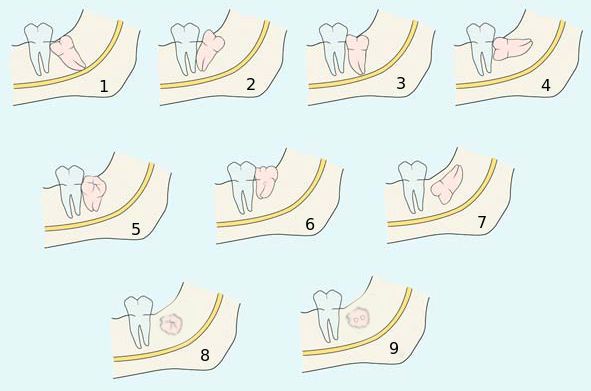
Классификация ретенированных зубов по направлению прорезывания
Т.Г. Робустова[2] выделяет следующие болезни прорезывания зубов:
- затруднённое прорезывание зуба;
- дистопия зуба — смещение зуба, возникшее в результате прорезывания;
- полуретенция — неполное прорезывание зуба через костную ткань челюсти или слизистую оболочку;
- ретенция — задержка прорезывания полностью сформированного зуба через компактную пластинку челюсти.
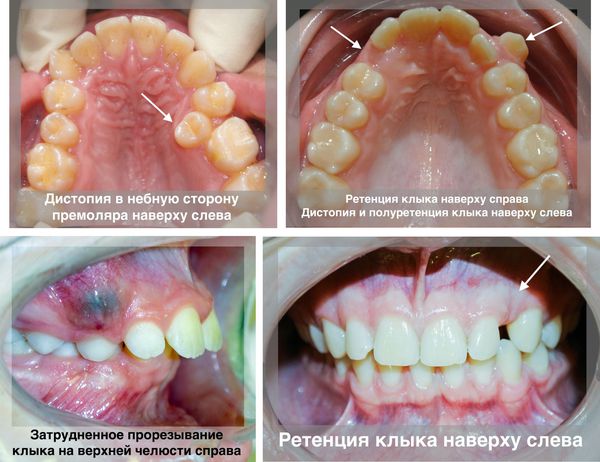
Болезни прорезывания зубов
В настоящее время в практическом здравоохранении стоматологи используют общепринятую международную классификацию болезней (МКБ-10). В разделе болезней органов пищеварения треть заболеваний можно ассоциировать с ретенцией зубов:[14]
- К00.1 Сверхкомплектные зубы;
- К00.6 Нарушения прорезывания зубов;
- К00.7 Синдром прорезывания зубов;
- К01.0 Ретенированный зуб — зуб, изменивший своё положение при прорезывании без препятствия со стороны соседнего зуба;
- К01.1 Импактный зуб — зуб, изменивший своё положение при прорезывании из-за препятствия со стороны соседнего зуба;
- К07.3 Аномалии положения зубов (исключены ретенированные и импактные зубы с нормальным положением);
- К09.0 Кисты, образовавшиеся в процессе формирования зубов при их прорезывании.
Осложнения ретенированного зуба
Если вовремя не обратиться к врачу за помощью, у пациента может развиться ряд осложнений, которые порой представляют серьёзную угрозу для человека.[8] Среди них можно выделить:
- Периостит челюсти — осложнение перикоронита, которое возникает вследствие распространения инфекционно-воспалительного процесса из-под «капюшона» в область окружающей ретенированный зуб надкостницы. В зависимости от состояния пациента лечение может производится стоматологом-хирургом амбулаторно или в условиях челюстно-лицевого стационара.
- Абсцесс полости рта — локальное ограниченное скопление гноя в областях, смежных с воспалёнными мягкими тканями около непрорезавшегося зуба. Если гной в большом количестве образуется при периостите и находится под надкостницей, то речь идёт о поднадкостничном абсцессе. Чаще всего он располагается со стороны щеки или позади последнего моляра. Хирургическая помощь по решению лечащего врача оказывается амбулаторно или в больнице. Раскрытие гнойника производится разрезом в полости рта. Пациенту назначается антибактериальная и симптоматическая терапия. Если гнойная полость располагается в области гланды или нёбной миндалины, то заболевание носит название паратонзиллярного абсцесса или одонтогенного перитонзиллита. Его оперативное лечение производится челюстно-лицевым хирургом в больнице.
- Остеомиелит — инфекционно-воспалительное заболевание с распространением гнойного процесса за пределы ретенированного зуба с поражением не только мягких тканей полости рта и надкостницы, но и челюсти с её костномозговым веществом. У пациента нарастает слабость, появляется высокая температура, отёк мягких тканей лица. Характерным отличительным от периостита признаком является появление онемения кожи лица — симптом Венсана. Лечение таких пациентов осуществляется строго в челюстно-лицевом стационаре.
- Гайморит — заболевание, при котором воспаление от ретенированного зуба распространяется в верхнечелюстной синус. Пациенты испытывают затруднённое дыхание, отмечают наличие отделяемого из носа, боли в верхней челюсти при наклоне головы. В случае острого гайморита лечение проводится только в больнице.
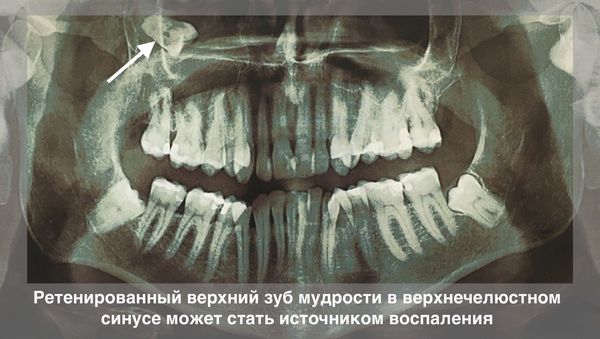
Ретенированный зуб мудрости в верхнечелюстном синусе
- Лимфаденит — воспаление лимфатических узлов вследствие проникновения в них микроорганизмов и их токсинов из гнойного очага в области ретенированного зуба. Без адекватного лечения может произойти их нагноение, абсцедирование и дальнейшее распространение инфекционно-воспалительного процесса.
- Флегмоны клетчаточных пространств — наиболее грозные и опасные осложнения, которые могут создать серьёзную угрозу жизни пациента. Они представляют собой разлитое без чётких границ распространение гноя по клетчаточным пространствам и мягким тканям в области головы и шеи. Общее состояние пациентов с флегмонами обычно оценивается как средней степени тяжести или тяжёлое. В связи с этим такие больные требуют немедленной госпитализации в отделение челюстно-лицевой хирургии для своевременного оказания медицинской помощи.[8][17]
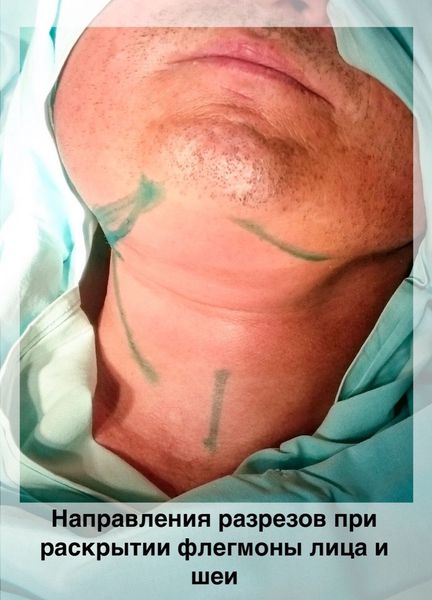
Направление разрезов при раскрытии флегмоны лица и шеи
Диагностика ретенированного зуба
В случаях, когда зуб находится в стадии прорезывания, в полости рта можно увидеть его бугры или коронковую часть. При полной ретенции зуб визуально не определяется. Тогда предположить его наличие возможно лишь при пальпации в типичной области на нижней или верхней челюсти.
Основным достоверным методом дополнительной диагностики является рентгенологический. В зависимости от ситуации может быть выполнен прицельный рентгеновский снимок, ортопантомограмма или компьютерная томография.
Прицельные рентгеновские снимки наиболее распространены и доступны в амбулаторных медицинских учреждениях, однако в некоторых случаях они могут быть недостаточно информативными. Получить больший объём информации поможет обзорный снимок.
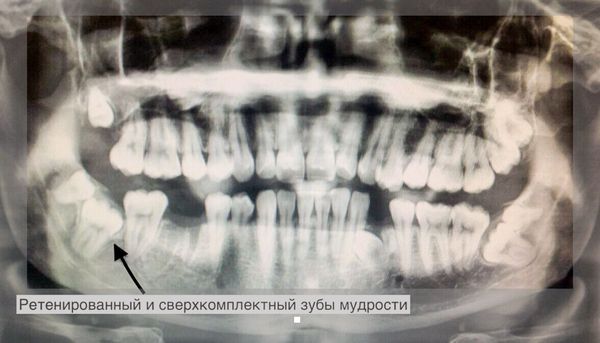
Ретенированный сверхкомплектный зуб мудрости
Наиболее точным на сегодняшний день является метод компьютерной томографии. 3D-диагностика позволяет учитывать все анатомические особенности при ретенции зубов: их наличие, количество и расположение корней, близость важных образований (верхнечелюстной синус, полость носа, носонёбный канал, резцовое отверстие и т.д.), отношение к соседним зубам, глубину залегания в челюсти. Это помогает врачу оптимально планировать дальнейшее лечение.[10][11]
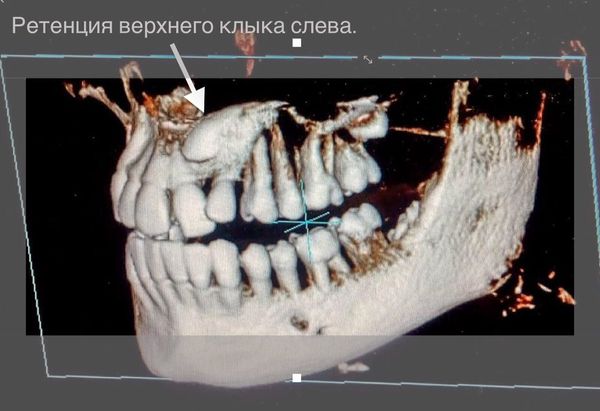
Ретенция верхнего клыка слева
Лечение ретенированного зуба
Основная задача проводимого лечения на первом этапе — снятие симптомов острого воспаления. При катаральной форме выполняют промывание пространства под "капюшоном" раствором антисептика или антибиотика. Если форма заболевания гнойная, то необходимо выполнение рассечения слизистой оболочки над ретенированным зубом для обеспечения оттока гноя. Индивидуально подбирается и назначается антибактериальная, противовоспалительная и симптоматическая терапия. Пациенты находятся под динамическим наблюдением, им могут быть назначены перевязки.
В комплексной терапии обычно благоприятное действие оказывает физиотерапия, которая выполняется только по назначению лечащего врача в специализированных отделениях лечебно-профилактических учреждений.[5][8]
После купирования острых явлений необходимо решить вопрос, будет ли ретенированный зуб функционально ценным, или его следует удалить. Если зуб остаётся, то выполняется операция освобождения коронковой части. В случаях, когда операция выполняется по назначению врача-ортодонта и является одним из этапов плана лечения, то на зуб фиксируется ортодонтическая аппаратура.[11]
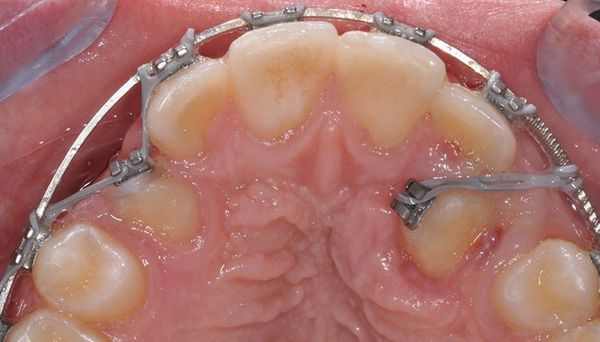
Фиксирование зуба ортодонтической аппаратурой
Решение об удалении ретинированного зуба принимают в следующих случаях:
- если положение зуба приводит к травмированию слизистой оболочки полости рта;
- при поражении коронки ретенированного зуба кариесом или его осложнений по направлению врача стоматолога-терапевта;
- если давление ретенированного зуба на соседние приводит к кариесу или способствует скученности зубов других групп;
- при наличии кисты прорезывания в области ретенированного зуба;
- если ретенированные зубы являются причиной воспаления в верхнечелюстной пазухе;
- если ретенированные зубы вызывают боли в челюсти или височно-нижнечелюстном суставе;
- при подготовке к ортодонтическому или ортопедическому лечению по направлению врачей данного профиля;
- если зуб расположен в линии перелома и другое.
При оперативном удалении ретенированного зуба в полости рта выполняется доступ через разрез достаточного размера. При необходимости коронковая часть зуба освобождается от нависающих краёв костной ткани с помощью бормашины с ирригацией раствором антисептика, а затем фрагментируется. По частям зуб извлекается из лунки, выполняется её обработка, а лоскут возвращается на место и фиксируется швами. В среднем операция длится 15 минут. Послеоперационная реабилитация может достигать 7-10 дней.[7][9][14]
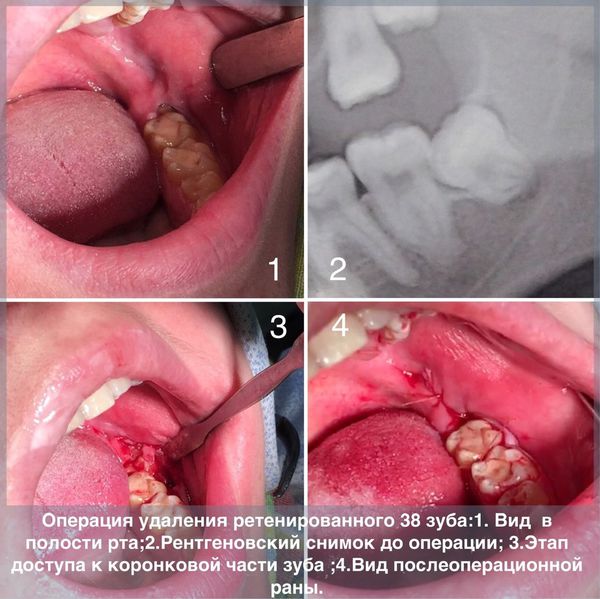
Этапы удаления ретенированного зуба
Прогноз. Профилактика
При своевременном и адекватном лечении прогноз заболеваний, связанных с ретенированными зубами, благоприятный.
В качестве профилактики рекомендуется вовремя выявлять непрорезавшиеся зубы на приёме у врача до того, как в их области возникнут серьёзные инфекционно-воспалительные осложнения.
У детей на стадии формирования корней и прорезывания зубов рекомендовано проходить плановые систематические осмотры детских стоматологов и врачей-ортодонтов, а при выявлении сочетанной зубочелюстно-лицевой аномалии планировать ортодонтическое лечение с использованием передовых методик.[15]
Не реже одного раза в год необходимо посещать лечащего врача-стоматолога для профилактического осмотра, проведения профессиональной гигиены полости рта с использованием ультразвукового метода и Air-Flow, замены старых несостоятельных пломб и реставраций.
При затруднённом прорезывании зубов или неправильном их расположении необходимо самостоятельно тщательно проводить индивидуальную гигиену полости рта с использованием различных современных гигиенических средств. Зубную пасту и ополаскиватель поможет подобрать лечащий врач-стоматолог. При выборе зубной щётки предпочтение следует отдать электрической. Об использования ультразвуковой зубной щетки лучше проконсультироваться с врачом.
Труднодоступные участки зубного ряда и места тесного расположения зубов необходимо прочищать с использованием зубных нитей и зубных ёршиков. Домашний ирригатор является не только превосходным средством для профилактики кариеса зубов и заболеваний дёсен, но и способствует лучшей очищаемости дистопированных и частично прорезавшихся зубов.
Очищение пространств между зубами при помощи ирригатора
Хорошая гигиена полости рта снижает вероятность развития инфекционно-воспалительных заболеваний в области ретенированных зубов.[16]
При выявлении ретенции зубов у взрослых на приёме у стоматологов-терапевтов, стоматологов-ортопедов, ортодонтов и стоматологов-хирургов необходимо решить вопрос о целесообразности их сохранения, а при необходимости следует провести рациональное хирургическое лечение.[12]
Список литературы
Андреищев А.Р., Федосенко Т.Д. Осложнения прорезывания зубов / Заболевания, повреждения и опухоли челюстно-лицевой области под ред. А.К. Иорданшвили. — СПб., 2007. — С.115-146.
Робустова Т.Г. Хирургическая стоматология. — 2010. — С. 265-273.
Аснина С.А. Сравнительная характеристика послеоперационного течения у больных после удаления ретенированных третьих моляров / С.А. Аснина, Н.В.Шишкова, Л.Г. Мазур, Н.М. Лазарихина, А.Ю. Дробышев // Стоматология для всех. — 2015. — № 3. — C. 24-26.
Афанасьев А.А. Хирургическая стоматология. — М.: ГЭОТАР-МЕДИА, 2015. — 880 с.
Нагих А.В. Эффективность электрохирургии в лечении перикоронита и гиперпластических образований слизистой оболочки полости рта: Дисс. …канд. мед. наук. — Омск, 2007. — 124 с.
Клинические рекомендации (протоколы лечения) при диагнозе «Перикоронит» / Утверждены Постановлением № 11 Совета Ассоциации общественных объединений «Стоматологическая ассоциация России» от 26 сентября 2017 года.
Шевела Т.В., Чижик Т.А. Хирургические методы лечения хронического перикоронита на амбулаторном приеме // Вестник Совета молодых учёных и специалистов Челябинской области. — 2016. — Т. 1. № 1 (12). — С. 52-54.
Яременко А.И. Лечение и профилактика инфекционно-воспалительных заболеваний челюстно-лицевой области у пациентов старших возрастных групп // Автореф. дис. на соиск. учен. степ. д-ра мед. наук. — СПб., 2007.
Романов Р.А. Опыт удаления дистопированных и ретенированных восьмых нижних зубов при отсутствии шестых / Р.А. Романов, П.И. Скуридин, А.Б. Пятницкий. // Стоматология. — 2007. — Т. 86. № 5. — С. 67.
Арсенина О.И. Современные методы обследования пациентов с ретенированными зубами / О.И. Арсенина, С.В. Проскокова, С.А. Сапежникова // Ортодонтия. — 2010. — № 1 (49). — С. 20-21.
Постников М.А. Совершенствование методов диагностики и ортодонтического лечения пациентов с ретенированными зубами / М.А. Постников, Г.В. Степанов, А.С. Серегин, М.М. Кирилин, Л.Г. Ульянова // Стоматология детского возраста и профилактика. — 2017. — Т. 16. № 2 (61). — С. 28-31.
Тимофеев А.А. Профилактика воспалительных осложнений после удаления ретенированных нижних зубов мудрости / А.А. Тимофеев, М.А. Ярифа // Современная стоматология. — 2017. — № 1 (85). — С. 66.
Асанами С. Квалифицированное удаление третьих моляров. 3-е изд. / С. Асанами, Я. Касазаки // Квинтэссенция. — 1993.
Всемирная организация здравоохранения. Международная классификация болезней (10-й пересмотр) / Болезни полости рта, слюнных желёз и челюстей. — М.: Медиуцина. 1998. С. 562-570.
Хорошилкина Ф.Я. Ортодонтия // Практическое руководство. — 2006.
Улитовский С.Б. Энциклопедия профилактической стоматологии. — СПб.: Человек, 2004. — 184 с.
Соловьев М.М., Большаков О.П., Галецкий Д.В. Гнойно-воспалительные заболевания головы и шеи. Этиология, патогенез, клиника, лечение. — М.: МЕДпресс-информ, 2009. — С. 7-34.
Andric M. Human cytomegalovirus is present in odontogenic cysts / M. Andric, J. Milasin, T. Jovanovic, L. Todorovic // Oral Microbiol Immunol. — 2007; 22(5): 347-51.

