Определение болезни. Причины заболевания
Синдром Барде — Бидля (Bardet — Biedl syndrome) — это редкое генетическое заболевание, при котором у пациента возникает ожирение, дегенерация сетчатки (повреждение палочек и колбочек), задержка психического развития (ЗПР), полидактилия (многопалость) и др. В литературе можно встретить более полное название «синдром Лоуренса — Муна — Барде — Бидля». Эта болезнь относится к цилиопатиям, т. е. к патологиям ресничек, которые находятся на поверхности клеток [1][2].
![Пациентка с синдромом Барде — Бидля [22] Пациентка с синдромом Барде — Бидля [22]](/media/bolezny/sindrom-barde-bidlya/pacientka-s-sindromom-barde-_-bidlya-22_s.jpeg?dummy=1763537754983)
Пациентка с синдромом Барде — Бидля [22]
Сейчас выявлено всего около 26 генов, в которых происходят мутации, приводящие к развитию этой болезни [10].
Первое упоминание о синдроме Лоуренса — Муна — Барде — Бидля датируется 1866 годом. Тогда английский и американский офтальмологи Джон Лоуренс и Роберт Мун описали семью с ожирением центрального типа, пигментным поражением сетчатки, гипогонадизмом (снижением функции яичек или яичников) и умственной отсталостью, что потом объединили в синдром Лоуренса — Муна [5].

Ожирение центрального типа
В 1920 году французский врач Жорж Барде также описал семью с полидактилией, центральным типом ожирения и пигментным ретинитом. Независимо от него два года спустя подобное исследование провёл венгерский эндокринолог Артур Бидль. После они назвали данное заболевание синдромом Барде — Бидля.
В 1925 году эти две болезни объединили в одну, так как при них мутируют одни и те же гены, и ввели термин «синдром Лоуренса — Муна — Барде — Бидля» [1].
Распространённость
Этот синдром встречается в 1 из 160 тыс. случаев среди населения Северной Европы и в 1 из 13,5 тыс. среди арабов-бедуинов. Последнее связано с частыми близкородственными браками [3].
Официальной статистики заболеваемости в России нет.
Причины появления синдрома Барде — Бидля
Эта болезнь возникает из-за мутации в таких генах, как BBS1, BBS2, ARL6, BBS4, BBS5, MKKS и др. Чаще всего встречается мутация в гене BBS1 [2][4].
Это заболевание аутосомно-рецессивное, т. е. передаётся по наследству, причём для его проявления необходимо, чтобы у обоих родителей был мутировавший ген. Если у человека есть только одна поломанная копия гена, он будет здоров, но есть вероятность, что патология может возникнуть у его ребёнка. Поэтому болезнь чаще встречается в семьях, где родители являются родственниками, например двоюродными братом и сестрой.

Аутосомно-рецессивный тип наследования
Симптомы синдрома Барде — Бидля
Проявления синдрома Лоуренса — Муна — Барде — Бидля достаточно разнообразны. Это связано с тем, что реснички, которые поражаются при этой болезни, в больших количествах располагаются в различных органах и тканях [1]. Симптомы могут наблюдаться внутриутробно и прогрессировать с возрастом [10].
Внутриутробные патологии
Как правило, пороки развития обнаруживаются ещё в период беременности или при рождении [10]. Обычно встречаются:
- Аномалии развития пальцев:
- полидактилия — около 63–81 % случаев [7];
- брахидактилия (укорочение пальцев) — в 46–100 % случаев;
- синдактилия (сращение пальцев) — в 8–95 % случаев [6].
- Аномалии развития почек (например, поликистоз и гидронефроз) — в 53 % случаев [6][8][27].
- Врождённые пороки сердца, к примеру аортальный стеноз, открытый артериальный проток и неуточнённая кардиомиопатия — в 7 % случаев [6][7].
- Аномалии развития половых органов:
- у мальчиков — микропенис, крипторхизм и гипоплазия яичек;
- у девочек — атрезия влагалища (частичное или полное сращение его стенок), пузырно-влагалищный свищ, гипоплазия (недоразвитие) маточных труб и яичников, а также гидрометрокольпос (расширение влагалища и матки из-за скопления секрета) [6][15][27].
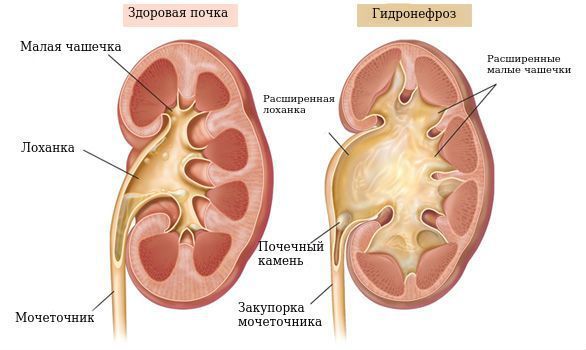
Здоровая почка и гидронефроз
Некоторые из этих патологий, например полидактилию и аномалии почек, можно выявить на ультразвуковом исследовании (УЗИ) в период беременности [10].
Поражения зрения
Среди пациентов с синдромом Барде — Бидля распространённость дегенерации сетчатки (пигментного ретинита) составляет более 90 %. Эта болезнь обусловлена прогрессирующим разрушением колбочек и палочек — двух основных типов светочувствительных клеток в сетчатке глаза, которые отвечают за восприятие света и цвета [13]. В среднем поражение сетчатки диагностируют в возрасте от 5 до 12 лет.
У людей с этим синдромом также встречается дистрофия сетчатки (в 93 % случаев), миопия (близорукость), астигматизм, косоглазие и катаракта [6].
У детей чаще всего поражение глаз начинается с нарушения сумеречного зрения (гемералопии, или «куриной слепоты») [13]. В этом случае может наблюдаться медленная адаптация от тёмной к светлой среде и наоборот [10].
Эндокринные нарушения
Практически у всех пациентов с синдромом Барде — Бидля есть ожирение: среди детей старше пяти лет — у 90 % (в том числе избыточная масса тела, т. е. предожирение), а среди взрослых статистика доходит до 95 % [17]. Из-за этого распространённой проблемой считается синдром обструктивного апноэ сна (СОАС) (временная остановка дыхания во сне), который непосредственно связан с весом [18]. Также пациенты с ожирением имеют высокий риск развития сердечно-сосудистых заболеваний и тромбоэмболических осложнений (закупорки сосудов тромбами).
При этой болезни нередко встречаются такие расстройства пищевого поведения (РПП), как гиперфагия (увеличение аппетита) и поведение, связанное с поиском пищи [10].
У людей с синдромом Барде — Бидля больше распространены нарушения метаболизма по сравнению с пациентами с алиментарным ожирением, которое возникает из-за переедания в сочетании с малоподвижным образом жизни. Среди проблем с метаболизмом чаще встречаются инсулинорезистентность, дислипидемия, нарушение толерантности к глюкозе (вариант преддиабета) и неалкогольная жировая болезнь печени. У людей с этим синдромом могут обнаруживать нарушение обмена углеводов, которое повышает риск развития сахарного диабета 2-го типа.
Также у пациентов в молодом возрасте могут развиваться и быстро прогрессировать повышенное артериальное давление и сахарный диабет (в 6–48 % случаев). Это требует постоянного наблюдения и обследований [19].
Ещё одним из проявлений нарушения эндокринной системы является гипогонадизм. При синдроме Барде — Бидля гипогонадотропный гипогонадизм (дефицит половых гормонов из-за недостатка гормонов гипоталамуса и гипофиза) встречается у 20–80 % пациентов [10]. У мужчин гипогонадизм выявляют в 59–98 % случаев [6]. У девушек при эндокринных нарушениях может возникать задержка полового развития [26]. У 15 % пациенток с синдромом Барде — Бидля выявляют поликистоз яичников (СПКЯ) [10].
Помимо перечисленных патологий, у пациентов с этим синдромом могут диагностировать карликовость и несахарный диабет, в том числе нефрогенный, который проявляется частым мочеиспусканием разбавленной мочой [6].
Поражение почек и мочевыводящих путей
Заболевания почек и мочевыводящих путей встречаются у большей части пациентов с синдромом Барде — Бидля. У людей с поражением почек есть риск развития хронической болезни почек (ХБП) [10].
К структурным аномалиям почек и мочевыводящих путей, возникающим при этой болезни, относятся:
- повышенная эхогенность почечной паренхимы (может указывать на патологические изменения, например на воспаление или наличие новообразований);
- нарушение структур почки;
- кисты;
- гипо- или дисплазия (недоразвитие или неправильное строение) почек;
- расширение верхних мочевых путей;
- пузырно-мочеточниковый рефлюкс;
- подковообразные почки [10].
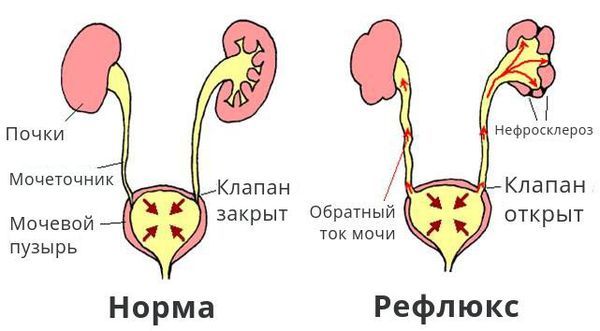
Здоровая мочевыделительная система и рефлюкс
У пациентов с мутациями в BBS10 чаще всего наблюдается тяжёлая ХБП, в то время как у пациентов с поломкой в BBS1 она отсутствует или проявляется в лёгкой степени [16].
Нарушение мочеиспускания диагностируют примерно у 25 % людей с синдромом Барде — Бидля, что нередко способствует развитию рецидивирующей инфекции мочевыводящих путей [10].
Патологии нервной системы и когнитивные нарушения
Поражения нервной системы у пациентов с синдромом Барде — Бидля достаточно распространены. Например, когнитивные нарушения, неспособность к обучению и расстройства поведения выявляют приблизительно в 66 % случаев [3][10]. Поведенческие и психические отклонения наблюдаются примерно у 30 % пациентов. Они проявляются обсессивно-компульсивным поведением, тревожностью и расстройствами настроения [7][10].
Также у людей с синдромом Барде — Бидля обнаруживают:
- трудности в обучении — в 61 % случаев;
- задержку развития — в 50–91 % случаев;
- дефекты речи (задержку речевого развития) — в 54–81 % случаев [6].
Снижение когнитивных функций может быть связано с патологическими изменениями в первичных нейрональных ресничках гиппокампа (структуры мозга, которая отвечает за память). На магнитно-резонансной томографии (МРТ) головного мозга отмечается дисгенезия (недоразвитость) гиппокампа с уменьшением его объёма, гипоплазия обонятельных луковиц, а также гипоплазия и атрофия (патологическое уменьшение) мозжечка [12].
Среди других неврологических нарушений у пациентов выявляют:
- эпилепсию — примерно в 4–10 % случаев;
- нарушение координации — в 40–86 % случаев;
- аносмию или гипосмию, т. е. отсутствие или слабость обоняния, — в 60 % случаев;
- спазмы в ногах [6][10].
Другие нарушения
В 51 % случаев при синдроме Барде — Бидля поражаются зубы, например может наблюдаться высокое арковидное нёбо, короткие корни зубов, скученность и гиподонтия (отсутствие одного или нескольких зубов с рождения) [6][7].
Также у пациентов могут обнаруживать такие заболевания желудочно-кишечного тракта (ЖКТ), как целиакию (непереносимость глютена) и болезнь Гиршпрунга [25][26].
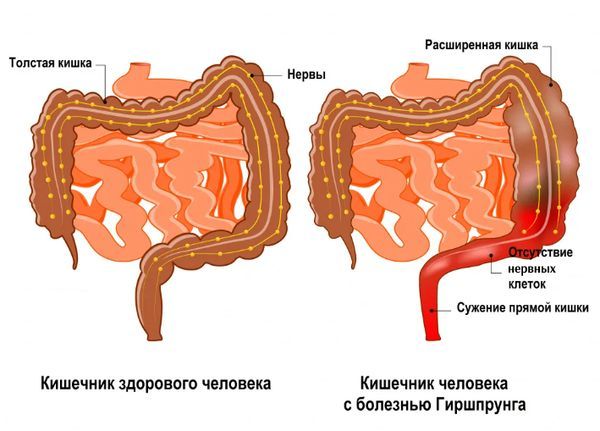
Кишечник при болезни Гиршпрунга
У некоторых людей с этим синдромом диагностируют фиброз печени.
Патогенез синдрома Барде — Бидля
Механизм развития болезни связан с первичным нарушением работы первичных (неподвижных) ресничек [1][9]. Это происходит из-за мутации генов BBS, которые задействованы в работе реснитчатых путей.
Реснички выполняют много разных функций: участвуют в клеточной передаче сигналов, ориентации плоскости деления, органогенезе (создании органов) и гомеостазе (поддержании внутренней среды). Кроме того, они есть во многих органах и тканях, например большое количество неподвижных ресничек содержится в фоторецепторах сетчатки, на клетках внутреннего уха, в остеоцитах (зрелых клетках) костной ткани, а также в клетках почечного эпителия, желчевыводящих и панкреатических протоков [1]. Такая многофункциональность и распространённость первичных ресничек объясняет множество проявлений болезни [9].
Например, дегенерация сетчатки при цилиопатиях развивается из-за дисфункции соединительного волоска — специальной структуры в колбочках и палочках сетчатки, которая представляет собой модифицированную первичную ресничку. Она является основной зоной транспорта белков, необходимых для преобразования света в электрические сигналы. При синдроме Барде — Бидля нарушается работа соединительного волоска, что приводит к проблемам с транспортировкой белков и, как следствие, к дегенерации сетчатки [20].
Нарушение работы первичной реснички в почках приводит к формированию кист и развитию хронической болезни почек [24].
В зависимости от гена, в котором произошла мутация, проявления болезни могут различаться. Например, учёные обнаруживают зависимость эндокринных проявлений от повреждённого гена. Так, ожирение, инсулинорезистентность и гипогонадизм при поломке гена BBS1 встречаются реже, чем у пациентов с мутацией гена BBS2 или BBS10 [10][21]. При повреждении гена BBS9 чаще обнаруживают нарушение углеводного обмена и резистентность к инсулину [14].
Классификация и стадии развития синдрома Барде — Бидля
У синдрома Барде — Бидля нет общепринятной классификации, но условно его можно разделить на две формы:
- полную — есть почти все признаки болезни: ретинит, ожирение, полидактилия, гипогонадизм и умственная отсталость;
- неполную — есть только 2–3 признака, например ретинит и ожирение [22].
Осложнения синдрома Барде — Бидля
При этом синдроме возникают разные соматические болезни. К таким осложнениям можно отнести:
- метаболический синдром (развивается чаще всего);
- декомпенсацию хронической болезни почек с развитием терминальной почечной недостаточности, которая угрожает жизни;
- потерю зрения;
- бесплодие;
- снижение активности из-за ожирения;
- проблемы с социализацией из-за трудностей в обучении [10].

Признаки метаболического синдрома
Диагностика синдрома Барде — Бидля
Синдром Барде — Бидля могут диагностировать в любом возрасте из-за разнообразной клинической картины, которая проявляется не одновременно [10].
Пренатальная диагностика
В качестве пренатальной диагностики могут проводить:
- пренатальное тестирование — оценка состояния матери и плода в период беременности;
- предимплантационную генетическую диагностику — исследование эмбриона на наличие генетических и хромосомных патологий, которое проводят при экстракорпоральном оплодотворении (ЭКО) перед его подсадкой в матку.
Часто синдром Барде — Бидля можно заподозрить по внутриутробным симптомам во время пренатального ультразвукового исследования (УЗИ) во втором триместре беременности [10]. Однако в 39 % случаев на снимке не обнаруживают отклонений, а патологии выявляются только после рождения [10][11].
Диагностику и лечение этого синдрома проводят с участием разных специалистов [10].
Генетическое тестирование
Частота выявления патологических генов зависит от используемого метода. Так, панельное секвенирование (исследование определённых генов в цепочках ДНК), секвенирование всего экзома (исследование всех белок-кодирующих участков генов) и всего генома (расшифровка почти всей ДНК), обладают преимуществами по сравнению с традиционным секвенированием по Сэнгеру, так как при нём анализируют только небольшие участки генома [10].
Динамическое наблюдение
При синдроме Барде — Бидля обычно за всеми проявлениями наблюдают в динамике.
При таком мониторинге зрения проводят:
- Проверку рефракции, т. е. способности глаза преломлять световые лучи и точно фокусировать их на сетчатке. Чаще её назначают детям и молодым людям с циклоплегией — параличом ресничной мышцы.
- Проверку остроты зрения. Её проводят с наилучшей коррекцией с использованием возрастной таблицы.
- Проверку полей зрения.
- Биомикроофтальмоскопию. Представляет собой исследование с помощью щелевой лампы. Нужна, чтобы выявить катаракту у взрослых.
- Офтальмоскопию (фотографию глазного дна).
- Оптическую когерентную томографию (ОКТ) и аутофлуоресценцию глазного дна. Позволяют обнаружить структурные изменения сетчатки на ранних стадиях.
- Электроретинографию (ЭРГ). Измерение электрической активности сетчатки в ответ на свет нужно для изучения работы фоторецепторов, особенно у маленьких детей, так как при осмотре глазного дна на ранних стадиях дегенерации сетчатки изменений не видно [10].
Последние три обследования при синдроме Барде — Бидля могут выявить признаки дегенерации сетчатки.
Для наблюдения за состоянием почек и мочевыводящих путей проводятся:
- Мониторинг артериального давления.
- Электрокардиография (ЭКГ).
- Общий анализ крови (ОАК).
- Анализ крови:
- на креатинин с подсчётом скорости клубочкой фильтрации (СКФ), снижение которой указывает на развитие хронической болезни почек;
- цистатин С;
- мочевину;
- 25 (OH) D и паратгормон;
- электролиты: натрий, калий, кальций, магний, фосфат и щелочную фосфатазу.
- Общий анализ мочи (ОАМ).
- УЗИ почек [10].

Электрокардиография (ЭКГ)
Эти исследования назначают для оценки функциональной и/или структурной патологии почек, оценки прогнозов и рисков.
Наблюдение за состоянием эндокринной системы включает анализ крови:
- на глюкозу и инсулин;
- липидограмму;
- гликированный гемоглобин;
- тиреотропный гормон (ТТГ);
- аланинаминотрансферазу (АЛТ) и аспартатаминотрансферазу (АСТ);
- инсулиноподобный фактор роста 1 (у детей с задержкой роста).
Также пациентам измеряют рост и вес с расчётом индекса массы тела (ИМТ) [10].

Расчёт индекса массы тела (ИМТ)
Все эти исследования назначают, чтобы выявить компоненты метаболического синдрома. Так, повышение уровня глюкозы в крови может указывать на развитие сахарного диабета 2-го типа, а увеличение концентрации печёночных ферментов (АЛТ и АСТ) может говорить о развитии неалкогольной жировой болезни печени.
Дифференциальная диагностика
Синдром Барде — Бидля следует отличать:
- От синдрома Прадера — Вилли. При этом заболевании ожирение возникает в раннем возрасте, наблюдается вытянутый в длину череп, низкорослость, искривление пальцев и их сращение, а также сколиоз и гипогонадизм. Сопровождается косоглазием, мышечной гипотонией (сниженным мышечным тонусом) и эпилепсией.
- Синдрома Биемонда II. Для него характерен гипогонадизм, кифосколиоз, пороки развития таза, полидактилия и синдактилия. Также обнаруживается дефект тканей глаза (колобома), истончение и разрушение радужки, головокружения и эпилепсия. При этом рост пациента обычно соответствует норме.
- Синдрома Коэна. В этом случае ожирение начинается в школьном возрасте, наблюдается недоразвитие верхней челюсти, узкие кисти и стопы, а также сколиоз и низкорослость. В числе патологий зрения обнаруживаются прогрессирующая миопия и дистрофия сетчатки. При синдроме Коэна диагностируют мышечную гипотонию и эпилепсию. Однако в таком случае у пациентов нет гипогонадизма.
- Экзогенно-конституционального ожирения. При таком состоянии у пациента возникает только ожирение, причём в раннем возрасте.
При всех этих болезнях отсутствуют патологии почек [1].
Лечение синдрома Барде — Бидля
Терапия синдрома Барде — Бидля сводится к коррекции его проявлений и направлена на улучшение качества жизни пациентов. Лечения, которое может устранить причину болезни, нет.
Для контроля симптомов могут назначать:
- препараты Тестостерона и/или гонадотропины — при мужском гипогонадизме;
- гормоны роста — детям с задержкой роста;
- сахароснижающие препараты — в случае нарушений углеводного обмена [10].
Лечение ожирения
Его проводят с участием педиатра, эндокринолога, диетолога, психолога и физиотерапевта. Пациенты худеют путём изменения образа жизни: благодаря регулярной физической активности, соблюдению диеты и правильного пищевого поведения.
По показаниям врач может назначить медикаментозное лечение: агонист рецептора меланокортина-4 (MC4R) или фармакотерапию на основе Инкретина. При тяжёлом ожирении 3-й степени проводят бариатрическую операцию [10].
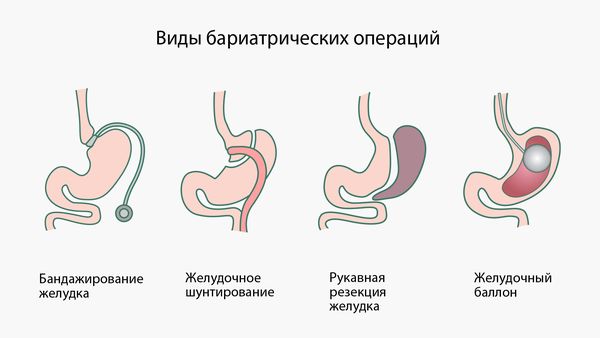
Виды бариатрических операций
Лечение зрения
Специфической терапии при пигментном ретините не существует. На поздних стадиях дегенерации сетчатки пациентам могут установить ретинальный имплант (имплант сетчатки). Перспективными направлениями в лечении зрения при этом синдроме являются генная терапия (введение здоровых копий генов) и оптогенетическое лечение, т. е. внедрение в нервные клетки специальных белковых каналов, реагирующих на возбуждение светом [1][23].
В 2018 году в США одобрили применение препарата «Лукстурна», который представляет аденоассоциированный вирусный вектор генной терапии для лечения пациентов с мутацией гена RPE65. Предполагается, что он будет эффективным для некоторых пациентов с синдромом Барде — Бидля [1].
При развитии катаракты, как осложнения при дегенерации сетчатки, проводят операцию по замене хрусталика или установку линзы поверх него [10].
Лечение патологии почек и мочевыводящих путей
Пациентов с нарушением работы почек лечат как людей с хронической болезнью почек. Тактика терапии зависит от стадии заболевания [9].
Прогноз. Профилактика
Прогноз при синдроме Барде — Бидля неблагоприятный. Развитие осложнений снижает продолжительность жизни. Большую проблему для пациентов в плане прогноза составляет прогрессирующая патология глаз и почек. Так, по данным литературы, слепота развивается у 98 % пациентов к 20–30 годам, а у 8 % людей с синдромом Барде — Бидля диагностируют терминальную стадию хронической почечной недостаточности, при которой требуется диализ (искусственное очищение крови) или трансплантация почки, при этом в большинстве случаев — в детском возрасте [1].
Профилактика синдрома Барде — Бидля
Специфических мер предотвращения этой болезни не существует. Синдром Лоуренса — Муна — Барде — Бидля относится к неизлечимым патологиям, поэтому профилактика направлена на улучшение качества жизни пациентов и предупреждение осложнений, например соблюдение диеты для профилактики развития ожирения, диабета и гипертонии [10].
В тех случаях, когда синдром Барде — Бидля выявляют у братьев или сестёр, можно провести тест на носительство мутировавшего гена среди взрослых родственников из группы риска. Если в семье обнаружен ген этого синдрома, при планировании беременности важно провести пренатальное тестирование и предимплантационную генетическую диагностику.
Список литературы
Потрохова Е. А., Бабаян М. Л., Балева Л. С., Сафонова М. П. и др. Синдром Барде — Бидля // Рос. вестн. перинатол. и педиатр. — 2020. — № 6. — С. 76–83.
Орлова М. Д., Гундорова П., Поляков А. В. Молекулярно-генетическая диагностика синдрома Барде — Бидля с помощью МПС-панели генов // Мед. генетика. — 2021. — № 3. — С. 26–35.
Forsythe E., Beales P. L. Bardet — Biedl syndrome // Eur J Hum Genet. — 2013. — № 1. — P. 8–13.ссылка
Mykytyn K., Nishimura D. Y., Searby C. C., Shastri M. et al. Identification of the gene (BBS1) most commonly involved in Bardet — Biedl syndrome, a complex human obesity syndrome // Nat Genet. — 2002. — № 4. — P. 435–438.ссылка
Волеводз Н. Н., Ерёмина И. А., Семичева Т. В. Ранняя диагностика синдрома Барде — Бидля, ассоциированного с ожирением // Ожирение и метаболизм. — 2008. — № 1. — С. 39–42.
Forsythe E., Kenny J., Bacchelli C., Beales P. L. Managing Bardet — Biedl Syndrome-Now and in the Future // Front Pediatr. — 2018. — Vol. 6. — P. 23.ссылка
Beales P. L., Elcioglu N., Woolf A. S., Parker D. et al. New criteria for improved diagnosis of Bardet — Biedl syndrome: result of a population survey // J Med Genet. — 1999. — № 6. — P. 437–446.ссылка
Forsythe E., Sparks K., Best S., Borrows S. et al. Risk Factors for Severe Renal Disease in Bardet — Biedl Syndrome // J Am Soc Nephrol. — 2017. — № 3. — Р. 963–970.ссылка
Meyer J. R., Krentz A. D., Berg R. L., Richardson J. G. et al. Kidney failure in Bardet — Biedl syndrome // Clin Genet. — 2022. — № 4. — P. 429–441.ссылка
Dollfus H., Lilien M. R., Maffei P., Verloes A. et al. Bardet — Biedl syndrome: improved diagnosis criteria and management: Inter European Reference Networks consensus statement and recommendations // Eur J Hum Genet. — 2024. — № 11. — P. 1347–1360.ссылка
Mary L., Chennen K., Stoetzel C., Antin M. et al. Bardet — Biedl syndrome: Antenatal presentation of forty-five fetuses with biallelic pathogenic variants in known Bardet — Biedl syndrome genes // Clin Genet. — 2019. — № 3. — P. 384–397.ссылка
Bennouna-Greene V., Kremer S., Stoetzel C., Christmann D. et al. Hippocampal dysgenesis and variable neuropsychiatric phenotypes in patients with Bardet — Biedl syndrome underline complex CNS impact of primary cilia // Clin Genet. — 2011. — № 6. — P. 523–531.ссылка
Weihbrecht K., Goar W. A., Pak T., Garrison J. E. et al. Keeping an Eye on Bardet — Biedl Syndrome: A Comprehensive Review of the Role of Bardet — Biedl Syndrome Genes in the Eye // Med Res Arch. — 2017. — № 9.ссылка
Jeziorny K., Antosik K., Jakiel P., Młynarski W. et al. Next-Generation Sequencing in the Diagnosis of Patients with Bardet — Biedl Syndrome-New Variants and Relationship with Hyperglycemia and Insulin Resistance // Genes (Basel). — 2020. — № 11. — P. 1283.ссылка
Moore S. J., Green J. S., Fan Y., Bhogal A. K. et al. Clinical and genetic epidemiology of Bardet — Biedl syndrome in Newfoundland: a 22-year prospective, population-based, cohort study // Am J Med Genet A. — 2005. — № 4. — P. 352–360.ссылка
Forsythe E., Sparks K., Best S., Borrows S. et al. Risk Factors for Severe Renal Disease in Bardet — Biedl Syndrome // J Am Soc Nephrol. — 2017. — № 3. — P. 963–970.ссылка
Pomeroy J., Krentz A. D., Richardson J. G., Berg R. L. et al. Bardet — Biedl syndrome: Weight patterns and genetics in a rare obesity syndrome // Pediatr Obes. — 2021. — № 2.ссылка
Dormegny L., Velizarova R., Schroder C. M., Kilic-Huck U. et al. Sleep-Disordered Breathing, Quality of Sleep and Chronotype in a Cohort of Adult Patients with Bardet — Biedl Syndrome // Nat Sci Sleep. — 2021. — Vol. 13. — P. 1913–1919.ссылка
Mujahid S., Hunt K. F., Cheah Y. S., Forsythe E. et al. The Endocrine and Metabolic Characteristics of a Large Bardet — Biedl Syndrome Clinic Population // J Clin Endocrinol Metab. — 2018. — № 5. — P. 1834–1841.ссылка
Цилиопатии // MedUniver. — 2021.
Beales P. L., Warner A. M., Hitman G. A., Thakker R. et al. Bardet — Biedl syndrome: a molecular and phenotypic study of 18 families // J Med Genet. — 1997. — № 2. — P. 92–98.ссылка
Бурлуцкая А. В., Савельева Н. В. Синдром Барде — Бидля с врождённой аномалией развития почек у девочки 14 лет // Кубан. науч. мед. вестн. — 2019. — № 3. — С. 129–134.
Куандыков Е. У., Гасанов Е. Оптогенетика и её применение в регенерации тканей // Вестник КазНМУ. — 2019. — № 1. — С. 410–412.
Игнатова М. С. Современные представления о цилиопатиях // Нефрология. — 2011. — № 1. — С. 23–29.
Forsyth R. L., Gunay-Aygun M. Bardet — Biedl Syndrome Overview // GeneReviews. — 2023.ссылка
Cherian M. P., Al-Sannaʼa N. A. Clinical spectrum of Bardet — Biedl syndrome among four Saudi Arabian families // Clin Dysmorphol. — 2009. — № 4. — P. 188–194.ссылка
Sharma D., Murki S., Pratap O. T., Irfan G. et al. A case of hydrometrocolpos and polydactyly // Clin Med Insights Pediatr. — 2015. — Vol. 9. — P. 7–11.ссылка

