Определение болезни. Причины заболевания
Пузырно-влагалищный свищ (фистула) — это патологический ход между мочевым пузырём и влагалищем. Является одним из вариантов урогенитальных свищей. Проявляется постоянным неконтролируемым подтеканием мочи из влагалища, повреждением кожи наружных половых органов, набуханием и размягчением тканей, зудом и неприятным запахом.
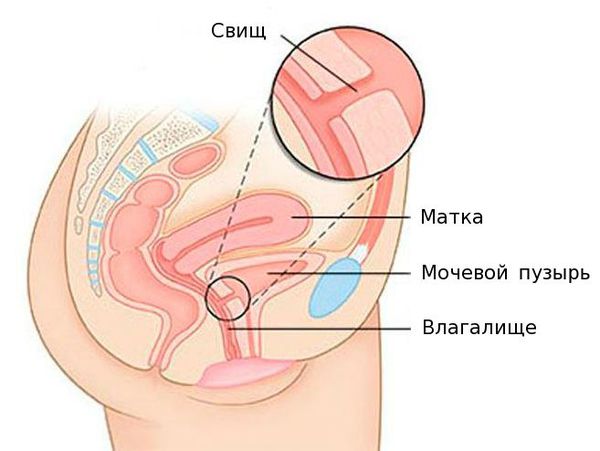
Пузырно-влагалищный свищ
Свищи чаще всего возникают при травмах мочевого пузыря. Такие травмы могут появиться во время выполнения гинекологических операций, при патологических длительных родах и после проведения лучевой терапии [1]. 70 % пузырно-влагалищных фистул возникает после операций на органах малого таза, преимущественно после гистерэктомии — гинекологической операции, при которой удаляется матка. Гистерэктомия, выполняемая по поводу доброкачественной и онкологической патологии матки и придатков, остаётся одной из наиболее распространённых "больших" гинекологических операций во всем мире, а лучевая терапия входит в схемы комбинированного и самостоятельного лечения рака тела и шейки матки. Частота появления свищей после стандартных гистерэктомий составляет 1 на 1300 операций [17][18].
К предрасполагающим факторам можно отнести анатомические особенности пациентки в виде узкого малого таза, а также низкую квалификацию врачей и акушерок.
Также фактором риска формирования пузырно-влагалищного свища может быть хроническая или острая задержка мочи после операции. В ряде случаев урогенитальные свищи возникают в результате изменения анатомии тазовых органов при опухолях яичников и эндометриозе. Другой причиной может быть спаечный процесс между маткой и мочевым пузырём или шейкой матки из-за операций в этой области и инфекционных осложнений.
В связи с значительным разнообразием данной патологии единой классификации пузырно-влагалищных свищей до сих пор не существует.
По типу образования урогенитальные фистулы подразделяют на четыре основные группы: гинекологические, акушерские, онкологические, лучевые.
Гинекологические свищи — это следствие не выявленной травмы мочевого пузыря. Травмы могут возникать во время гинекологических операций, например при удалении матки и хирургических вмешательствах, осуществляемых через разрез стенки влагалища или на матке через разрез живота.
Акушерские свищи формируются при патологических затяжных родах (длительность более 12 часов). При продолжительном стоянии головки плода в малом тазу происходит сдавление мочевого пузыря женщины, что вызывает нарушение кровоснабжения. В дальнейшем это приводит к некрозу влагалища и стенки мочевого пузыря в области повышенного давления и появлению свища.
Урогенитальные свищи также могут возникать в результате повреждения мочевого пузыря при некоторых операциях, например при наложении акушерских щипцов, разрушении черепа плода при эмбриотомии и др. Также повреждения мочевых органов могут возникнуть во время кесарева сечения.
В настоящее время акушерские свищи встречаются относительно редко. В развитых странах частота их возникновения составляет не более 10 % от всех случаев появления урогенитальных свищей [1]. При этом причиной повреждений в основном являются аномалии положения плода, необходимость наложения акушерских щипцов либо возникшее массивное кровотечение, требующее экстренного оперативного лечения.
Онкологические свищи образуются вследствие эндометриоза или прорастания опухолей внутренних половых органов при раке шейки или тела матки в мочевой пузырь. Как правило, такие опухоли находятся на четвёртой стадии.
Сложнее всего поддаются терапии лучевые свищи, появившиеся после облучения органов малого таза при лечении злокачественных опухолей половых органов, как правило, тела и шейки матки [1]. Лучевая терапия, предшествующая операции на органах малого таза, значительно нарушает васкуляризацию (формирование и разрастание кровеносных сосудов), что снижает способности тканей к восстановлению даже после проведения небольших вмешательств. Лучевые свищи встречаются реже, чем гинекологические и акушерские.
В последнее время всё чаще регистрируется образование свищей в результате травм мочевого пузыря. Это связано с тем, что лапароскопические операции на органах малого таза стали проводиться чаще [1].
Иногда причиной появления свищей становится введение инородных предметов во влагалище при мастурбации и травмы, однако эти причины встречаются редко. В 70 % случаев повреждение мочевого пузыря и образование гинекологических свищей вызвано удалением матки по причине доброкачественной фибромиомы.
К редким причинам появления урогенитальных свищей относятся:
- половые перверсии (введение в мочеиспускательный канал женщины различных предметов);
- генерализация гнойных абсцессов (полостей с гноем), расположенных в области малого таза;
- специфические инфекционные болезни: венерическая лимфогранулема (заболевание, передающееся половым путем, при котором на половых органах появляются язвы), шистоматоз (паразитарное заболевание, вызываемое плоскими червями), актиномикоз, туберкулёз мочевого пузыря [6].
Симптомы пузырно-влагалищного свища
Заболевание характеризуется постоянным непроизвольным выделением мочи из влагалища. При этом самостоятельное мочеиспускание отсутствует полностью, а при небольшом размере свища сохраняется незначительно. Количество непроизвольно подтекаемой жидкости может быть различным: от нескольких капель с сохранением самостоятельного мочеиспускания до тотального выделения мочи только через влагалище. Характер мочеиспускания зависит, в первую очередь, от размера и локализации свища.
Пациентки могут замечать непроизвольное выделение мочи сразу после операции или в течение ближайших месяцев. Иногда перед появлением подтекания мочи возникает боль внизу живота, гематурия, повышается температура тела, мочеиспускание становится частым и болезненным. После формирования свища эти симптомы проходят.
При длительном истечении мочи кожа наружных половых органов и внутренней поверхности бёдер пропитывается жидкостью и набухает. Также пациентки отмечают неприятный запах и боли в области мочевого пузыря, а при появлении язв и очагов некроза — болезненность и невозможность половых контактов [1].
Патогенез пузырно-влагалищного свища
Патогенез заболевания зависит от причины возникновения свища. При травматическом повреждении отправной точкой в развитии свищевого хода становится травма. При нарушении кровообращения ухудшается питание тканей, что дальнейшем приводит к их некрозу и образованию свища.
Постлучевая терапия также вызывает нарушение трофики и кровоснабжения органов, а также последующее образование соединительно-тканных и рубцовых изменений в органах и тканях, в том числе и в мочевом пузыре.
Фистулы, которые возникают после лучевой терапии или как осложнение распада злокачественной опухоли органов малого таза, могут образовываться в любое время: и сразу после проведённого лечения, и в течение нескольких месяцев после терапии.
Образование пузырно-вагинального свища во всех случаях сопровождается перфорацией тканей, разграничивающих влагалище и мочевой пузырь. Разное давление между органами во время мочеиспускания и постоянное подтекание мочи мешают заживлению раны, из-за чего образовавшееся отверстие не успевает зарубцеваться. Через 1-3 недели образуется фистульный ход, и чем дольше он существует, тем больше и шире становится. Согласно исследованиям, длительнее всего формируются постлучевые свищи [13].
В некоторых случаях фистулы заживают произвольно, но это случается довольно редко [14][15]. Наименее вероятно самопроизвольное закрытие фистулы при постлучевых свищах. Вероятно, это связано с нарушением кровоснабжения в результате лучевого эндартериита (постепенного сужения сосудов) [16].
Классификация и стадии развития пузырно-влагалищного свища
В связи с большим разнообразием единой классификации пузырно-влагалищных свищей до сих пор не существует [12].
Наиболее часто в клинической практике в России применяется система, предложенная профессором Дмитрием Вавильевичем Каном. Классификация основана на локализации фистулы и вовлечённых в патологический процесс органов, согласно ней выделяют следующие виды свищей:
- пузырно-влагалищные;
- пузырно-придатковые;
- пузырно-маточные;
- мочеточниково-влагалищные;
- мочеточниково-маточные;
- уретровлагалищные;
- мочеточниково-пузырно-влагалищные;
- сочетанные свищи, или поражение мочеполовых органов и кишечника.
Классификация урогенитальных свищей по Джудит Го (Judith Goh) [5]:
I. Локализация дистального (отдалённого) края свища от меатуса (мочеиспускательного отверстия):
- на расстоянии более 3,5 см;
- 2,5–3,5 см;
- 1,5–2,5 см;
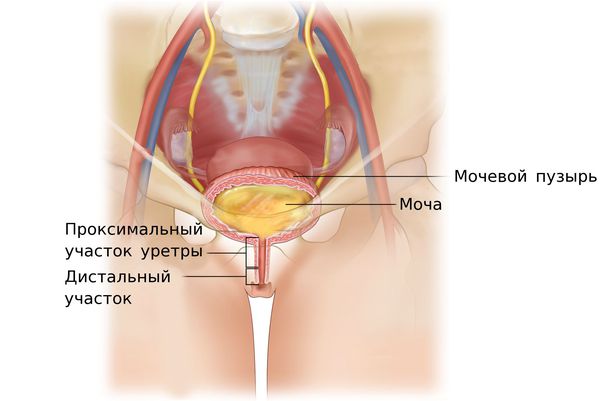
Строение мочеиспускательного канала у женщин
II. Размер:
- меньше 1,5 см;
- 1,5-3 см;
- больше 3 см.
III. Ткани и мочеточники:
- фиброз вокруг свища и/или влагалища средний либо отсутствует, длина влагалища нормальная или более 6 см;
- средний либо тяжёлый фиброз вокруг свища и/или влагалища, уменьшение длины влагалища;
- редкие виды, например периферический свищ и сокращение устьев мочеточников.
В зависимости от вызвавших причин, пузырно-влагалищные свищи бывают гинекологическими, акушерскими, онкологическими и лучевыми.
Стадии развития заболевания не выделяют.
Осложнения пузырно-влагалищного свища
Пузырно-влагалищные свищи доставляют пациентке физические и моральные страдания и негативное влияют на анатомическое и функциональное состояние всего мочевого тракта. Несмотря на то, что чаще всего заболевание не угрожает жизни пациентки, оно может приводить к серьёзным психо-эмоциональным нарушениям.
Хроническое воспаление и постоянное выделение мочи через влагалище приводит к снижению иммунитета и ухудшает общее состояние пациентки. Возрастает риск развития инфекционных осложнений мочевых путей, снижается качество жизни, ухудшается работоспособность, повышается утомляемость. Токсическое воздействие мочи на кожу часто становится причиной "мочевых" дерматитов.
Если пациентке вовремя не будет оказана квалифицированная медицинская помощь, патология может привести к развитию следующих осложнений:
- хронические воспалительные заболевания женских половых органов с частыми рецидивами, например кольпит, вульвовагинит, сальпингоофорит (их появление связано с тем, что подтекающая моча становится благоприятной средой для присоединения вторичной инфекции);
- хронические рецидивирующие воспалительные заболевания мочевыводящих путей, такие как пиелонефрит, уретрит, цистит;
- рубцовые изменения кожи промежности и влагалища, которые образуются из-за постоянного пропитывания тканей жидкостью и хронического воспалительного процесса [1].
Состояние, при котором происходит постоянное и неконтролируемое подтекание мочи, приводит к воспалительным изменениям кожи наружных половых органов. Появляется нестерпимый зуд, жжение и набухание кожи. Больные вынуждены постоянно использовать урологические прокладки, которые не всегда облегчают физические и моральные страдания. Неприятный запах мочи приводит к социальной дезадаптации и проблемам в личной жизни. У пациенток могут развиться психологические и неврологические отклонения, тревожные и депрессивные состояния [1][3].
Диагностика пузырно-влагалищного свища
Диагностика пузырно-влагалищных свищей начинается с гинекологического осмотра на кресле, цистоскопии, выполнения тестов с красителем (феназопиридином и индигокармином). Для проведения теста влагалище тампонируется, а в мочевой пузырь вводится жидкость с красителем, например с индигокармином. Окрашивание тампонирующего материала означает наличие урогенитального свища. При внутривенном введении феназопиридин окрашивает мочу в оранжевый цвет, а индигокармин (или метиленовый синий) — в голубой. В некоторых случаях для окраски мочи применяют витамины группы В, при их внутривенном введении она приобретает зелёный цвет.
Также применяется тест заполнения мочевого пузыря жидкостью — при наличии свища она вытекает из влагалища.
При маленьких размерах фистулы исследование проводится металлическими или пластиковым зондом, который вводится в свищевой ход.
Важными методами диагностики являются ретроградная цистография и вагинография. При ретроградной цистографии мочевой пузырь заполняется жидкостью с рентгенконтрастным веществом, при вагинографии — раствором заполняется влагалище.
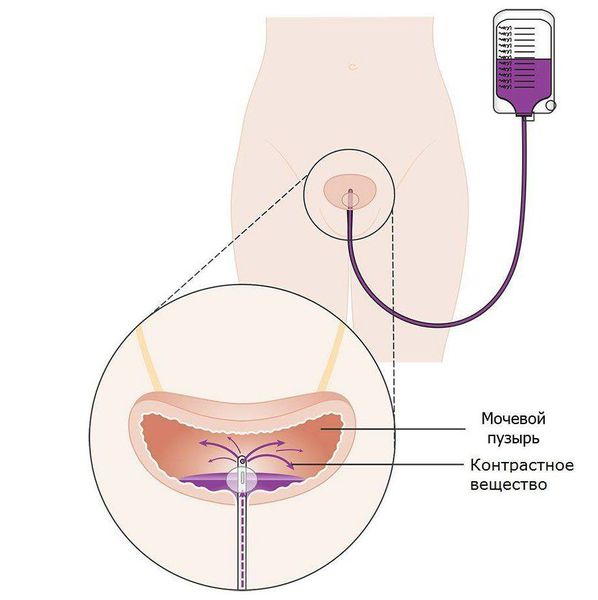
Ретроградная цистография
Также в диагностике патологии применяют ультразвуковое исследование почек и внутривенную урографию. Этими методами можно выявить воспалительный процесс верхних мочевых путей и определить функциональное состояние почек. Особое внимание необходимо уделять расположению пузырно-влагалищного свища относительно устьев мочеточников [3].
С помощью магнитно-резонансной и компьютерной томографии (МРТ и КТ) можно оценить анатомо-функциональное состояние верхних и нижних мочевых путей.
Лечение пузырно-влагалищного свища
Самостоятельное выздоровление при пузырно-влагалищных свищах наступает крайне редко, как правило, это относится к небольшим, так называемым косым свищам. При планировании хирургического лечения важно строго соблюдать сроки проведения оперативного вмешательства. Эффективность лечения во многом зависит от "готовности" тканей. Если травма мочевого пузыря замечена во время проведения операции, то, при допустимом состоянии пациентки, выполняется незамедлительная хирургическая коррекция. В остальных случаях лечение подобных интраоперационных повреждений проводится в два этапа: на первом — выполняется дренирование мочевого пузыря, на втором — проводится реконструктивно-пластическая операция, являющаяся основным методом лечения. Её задача состоит в раздельном иссечении и ушивании свищевого хода между влагалищем и мочевым пузырем [10][11]. Доступ для выполнения операции может быть чрезвлагалищным, чрезпузырным, лапаротомным и лапароскопическим.
Так, фистулы маленького размера, которые расположены далеко от устья мочеточников, иногда можно иссечь и ушить чрезвлагалищным доступом.
Показаниями к чрезпузырному и абдоминальному доступу:
- малая наполняемость влагалища и мочевого пузыря (микроцистис, сморщенный мочевой пузырь);
- большие размеры фистулы;
- близкое расположение свищевого хода к устью мочеточника [4].
В тяжёлых случаях, при крупных размерах фистулы, а также при сложных, комбинированных, рецидивных и лучевых свищах швы на мочевом пузыре и влагалище дополнительно укрепляют собственными тканями с хорошим кровоснабжением (мышечно-жировым лоскутом, который выкраивают из большой половой губы или сальника). В раннем послеоперационном периоде требуется длительная катетеризация мочевого пузыря [1][2][9].
В качестве замены лапароскопических операций может использоваться робот-ассистированная фистулопластика. Метод позволяет провести сложные реконструктивные манипуляции с высокой точностью, уменьшив травматизацию близлежащих тканей и объём кровопотери. Опыт первого проведения фистулопластики на аппарате Da Vinci описан в 2005 г.
При патологии также необходима медикаментозная терапия: антибактериальная, противовоспалительная, направленная на ускорение регенерации тканей.
Чаще всего пузырно-влагалищные свищи безболезненны, кроме тех случаев, когда появляется воспаление тканей. В этих ситуациях при проведении диагностических и лечебных манипуляций возможно обезболивание анальгетиками или местных средствами.
При патологии следует уделить пристальное внимание уходу за кожей в области промежности и вульвы. Для этого используют кремы на основе оксида цинка или силиконового геля. Также при отёчности и фиброзе тканей показана местная терапия стероидами. Иногда женщинам постменопаузального возраста целесообразно назначить местное применение эстрогенов.
Лечение пузырно-влагалищных свищей — сложная задача, в 20 — 28 % случаев происходят рецидивы заболевания [1]. Основными факторами, приводящими к ним, могут быть:
- воспалительные и трофические изменения тканей мочевого пузыря и влагалища;
- травмы и патология треугольника Льето (чаще всего тригонит), уретры и окружающих органов;
- резкое снижение ёмкости мочевого пузыря и влагалища;
- осложнение в виде сужения мочеточников;
- хронический лучевой цистит и т. д.
Пациенткам с пузырно-влагалищным свищем следует пить много жидкости — не менее 2–3 л в сутки, что уменьшит концентрацию солей и шлаков и снизит риск формирования мочевых камней по краю свища.
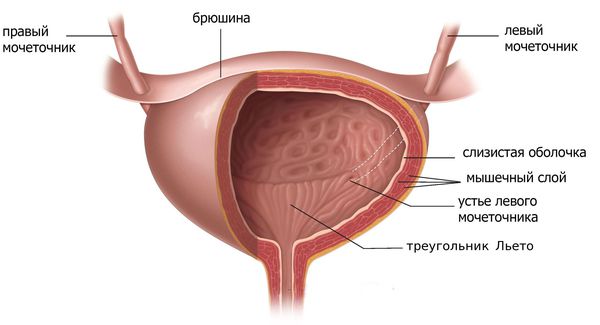
Строение мочевого пузыря
В осложнённых случаях проводят операции, направленные на улучшение качества жизни пациенток. Их задача — восстановить пассаж мочи из мочевого пузыря. Для этого может проводиться пересадка мочеточников в изолированный сегмент подвздошной кишки или выведение уретерокутанеостомы и нефростомы.
Уретерокутанеостомия — это выведение отдела мочеточника в разрез на передней брюшной стенке. Нефростомией называется присоединение полой трубки одним концом к почечной лоханке, а вторым — к мешку-мочеприемнику.
Уретерокутанеостомия и нефростомия являются паллиативными и маложелательными видами лечения [3].
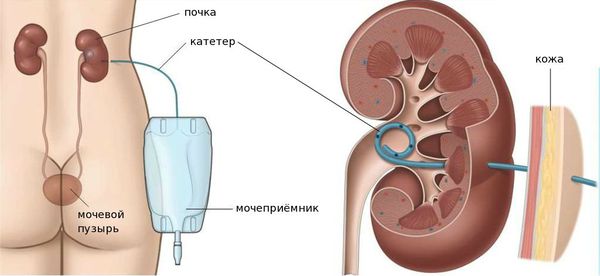
Нефростомия
Прогноз. Профилактика
Оперативное лечение при пузырно-влагалищных свищах проходит успешно в 70–80 % случаях, при лучевых свищах – в 50–70 % [1]. Различие вызвано, в первую очередь, нарушением кровообращения в тканях влагалища и мочевого пузыря после лучевой терапии, которая резко снижает способность тканей к заживлению.
Больным с сопутствующими онкологическими заболеваниями может быть противопоказаны хирургические вмешательства. Чаще всего это вызвано прорастанием опухоли в органы малого таза.
Проведение реконструктивно-пластических операций при урогенитальных свищах требует разностороннего подхода и владения различными методиками хирургического доступа. В связи с этим приоритет при выборе специалиста принадлежит урогинекологам [1].
Рекомендации по профилактике заболевания: соблюдение правильной техники оперативного вмешательства и ведения родов.
Список литературы
Токсанбаев А. Ятрогенные мочеполовые свищи: дисcертация на соискание учёной степени д. м. н. — Алматы. НЦ урологии, 1999. — 250 с.
Пушкарь Д. Ю., Годунов Б. Н., Дьяков В. В. и др. Применение современных шовных материалов в хирургическом лечении пузырно-влагалищных свищей // Фарматека, 2005; 16: 45–7.
Пушкарь Д. Ю., Лоран О. Б. Мочеполовые свищи у женщин // Врач, 1992; 4: 21–3.
Пушкарь Д. Ю., Лоран О. Б., Годунов Б. Н. и др. Хирургическое лечение пузырно-влагалищных свищей // Акушерство и гинекология, 2000; 4: 57–60.
Goh J. T. A new classification for female genital tract fistula // Austr N Z J Obstet Gynaecol, 2004; 44 (6): 502–4. DOI: 10.1111/j.1479-828X. 2004.00315.ссылка
Harrison K. A. Childbearing, health and social priorities: a survey of 22 774 consecutive hospital births in Zaria, Northern Nigeria // Br J Obstet Gynaecol, 1985; 92(suppl 5): 1–119.ссылка
Hilton P. Post-operative urogenital fistulae are best managed by gynaecologists in specialist centres // Br J Urol, 1997; 80 (suppl 1): 35–42.ссылка
Kasyan G., Pushkar D. Clinical case discussion: vaginal approach for the management of vesicovaginal fistula // Eur Urol Focus, 2016; 2 (1): 102–4.ссылка
Kasyan G., Tupikina N., Pushkar D. Use of Martius flap in the complex female urethral surgery. Cent Eur J Urol, 2014; 67 (2): 202–8. ссылка
Pushkar D. Y., Dyakov V. V., Kosko J. W., Kasyan G. R. Management of urethrovaginal fistulas // Eur Urol, 2006; 50 (5): 1000–5.ссылка
Puskkar D., Loran O. Treatment of vesicovaginal fistula, simple or complicated by urethral destruction. Experience apropos of 903 cases // J Urol (Paris), 1991; 97 (6): 253–9.ссылка
Waaldijk K. Surgical classification of obstetric fistulas // Int J Gynaecol Obstet, 1995; 49 (2): 161–3.ссылка
Байтман Т. П. Лечение пациенток с пузырно-влагалищными свищами // Бюллетень медицинских Интернет-конференций, 2015. — Т. 5, № 5. — С. 809.
Matthew P. Rutman, Larissa V. Rodrigues, Shlomo Raz. Vesicovaginal fistula: vaginal approach. In: Raz S., Rodriguez L.V. // Female Urology, 3rd ed. WB Saunders, Philadelphia, Pa., P. 794‒801.
Singh O., Gupta S.S., Mathur R.K. Urogenital fistulas in women: 5-year experience at a single center // Urol J. 2010. Vol. 7(1). P. 35‒39.ссылка
Hilton P. Urogenital fistula in the UK: a personal case series managed over 25 years // BJU Int. 2012. Vol. 110(1). P. 102‒110.ссылка
Лоран О. Б., Пушкарь Д. Ю., Касян Г. Р. Урогенитальные свищи. Методические рекомендации № 15. — Москва 2019.
Переверзев А. С. Пузырно-влагалищные свищи: этиология, выбор метода лечения и профилактика // Методические аспекты здоровья, 2010. — 3 (30). — С. 60-65.

