Определение болезни. Причины заболевания
Метроэндометрит (Metroendometritis) — это воспаление тела матки, включая её мышечный слой (миометрий). Метроэндометрит входит в группу воспалительных заболеваний органов малого таза (ВЗОМТ). Среди всех гинекологических заболеваний на долю ВЗОМТ приходится 60–65 % [7].
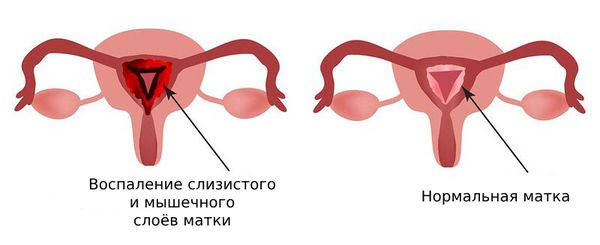
Метроэндометрит
Иногда метроэндометрит называют эндомиометритом или воспалительной болезнью матки, но это более обобщённое название. Например, эндометрит также сопровождается воспалительным процессом, но он затрагивает только слизистый слой матки. Если воспаление распространяется дальше и поражает глубокий мышечный слой, развивается метроэндометрит, т. е. он носит более выраженный характер [1]. Однако чётко провести границу между эндометритом и метроэндометритом довольно сложно: точно узнать, поражён мышечный слой или нет, можно только после удаления матки и патологоанатомического исследования.
Причины развития метроэндометрита
Чаще всего эту болезнь вызывают инфекционные агенты, к которым относятся не только бактерии (стрептококк, гонококк, стафилококк, кишечная палочка и микобактерия туберкулёза), но также вирусы, простейшие и грибы. Часто встречается сочетание нескольких видов инфекционных агентов: нескольких бактерий или бактерий с вирусами и грибами [2].
Сначала инфекция преодолевает защитный барьер в виде шейки матки, а после проникает в саму матку — в слизистый, а затем и в мышечный слой. Болезнетворные микроорганизмы могут преодолеть защитные механизмы из-за общего снижения иммунитета или образования различных травм и ссадин после родов и различных внутриматочных вмешательств [2].
К факторам риска также относятся:
- особенности сексуального поведения — смена полового партнёра в ближайшие три месяца, наличие несколько половых партнёров одновременно, сексуальная активность без использования барьерных методов контрацепции, урогенитальные заболевания (например, уретрит, цистит, простатит, баланопостит) или ИППП у полового партнёра, половые отношения во время менструации и нетрадиционные формы половых контактов;
- гинекологические операции в течение последних трёх недель — медицинский аборт, выскабливание полости матки, введение внутриматочной спирали, операции по поводу выкидыша или неразвивающейся беременности;
- снижение иммунитета по разным причинам — из-за хронического стресса, нерационального питания, недостатка витаминов, ожирения, анемии, хронических желудочно-кишечных заболеваний (например, синдрома раздражённого кишечника или хронического колита) и т. д.;
- роды — как через естественные пути (метроэндометрит развивается в 2–5 % случаев), так и с помощью кесарева сечения (10–20 %) [13].
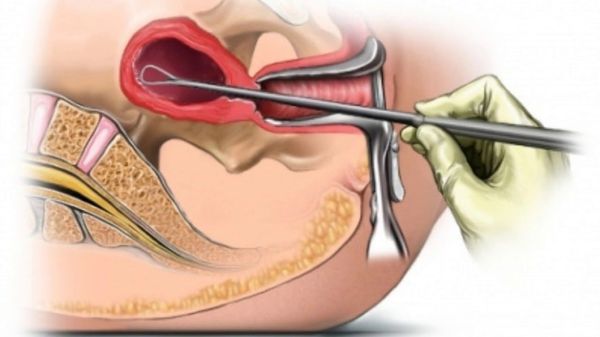
Выскабливание полости матки
Однако стоит отметить, что частота послеродовых метроэндометритов в последние годы резко снизилась благодаря своевременной помощи роженицам в акушерских стационарах: проведению ультразвукового контроля и вакуум-аспирации содержимого полости матки с антибиотикопрофилактикой. Также все беременные на 35–37-й неделе делают посев влагалищной флоры на В-гемолитический стрептококк, что позволяет определить вероятность развития ВЗОМТ и в случае необходимости после родов провести профилактику.
Симптомы метроэндометрита
К основным симптомам метроэндометрита относится подъём температуры выше 37,1 °C, слабость, недомогание, боль внизу живота или в области поясницы, выделения из половых путей (иногда они бывают слизистыми с жёлтым или зелёным оттенком, но чаще пациентку беспокоит длительные скудные кровянистые выделения вне менструации) [2].
Признаки патологического отделяемого из половых путей
Боль внизу живота может быть постоянной или периодической, отдавать в поясницу или крестец, усиливаться при переохлаждении, физических или психоэмоциональных перегрузках. Если боль становится хронической, это влияет на сон и трудоспособность, вызывает повышенную раздражительность и быструю утомляемость.
При хроническом метроэндометрите у 30 % женщин снижается способность к вынашиванию беременности, из-за чего она может прерваться на ранних сроках [7].
К сожалению, все эти симптомы неспецифические, т. е. могут возникнуть и при других заболеваниях, поэтому нельзя заниматься самодиагностикой. Поставить точный диагноз может только врач после комплексного обследования.
Патогенез метроэндометрита
Метроэндометрит развивается, когда в тело матки проникают болезнетворные микробы, а местные защитные механизмы по какой-то причине оказываются ослаблены. Тогда запускается каскадная воспалительная реакция со стороны клеток тканей и сосудов матки [7].
Сначала воспалительный процесс развивается в слизистой оболочке. Если он не прекращается, по лимфатическим сосудам и капиллярам инфекция проникает дальше — в мышечный слой [2]. Лимфатические капилляры — это крайне мелкие сосуды, которые располагаются между клетками ткани. Они улавливают токсины, инфекционные агенты, излишки жидкости и продукты обмена.
Длительные скудные кровянистые выделения из половых путей до и после менструации при хроническом метроэндометрите связаны с нарушением процесса созревания и отторжения эндометрия во время менструации [4]. При хроническом воспалении количество рецепторов в эндометрии и миометрии меняется, из-за чего они становятся менее чувствительны к половым гормонам. Это влияет на разрастание эндометрия и его дальнейшую секреторную трансформацию, необходимую для удачной имплантации яйцеклетки, а также на сократительную способность миометрия, которая играет важную роль при отторжении эндометрия, если оплодотворение не произошло [14][15].
Хронический метроэндометрит развивается в результате аутоиммунной реакции, которая становится причиной длительного воспалительного процесса. В этом случае организм воспринимает ткани органов репродуктивной системы как опасные и начинает их атаковать. При этом естественная активность иммунной системы по отношению к инфекционным агентам значительно снижается как на местном, так и на общем уровне. Кроме того, кровоток в мелких сосудах тела матки нарушается и кровь свёртывается быстрее, из-за чего развивается кислородное голодание тканей и замедляется процесс заживления.
Если хронический метроэндометрит сочетается с избыточным весом и метаболическим синдромом, у пациенток наблюдаются более выраженные нарушения окислительного равновесия, что усиливает дисбаланс между количеством свободных радикалов и способностью организма к их нейтрализации [6]. Поэтому процесс заживления у таких женщин протекает ещё дольше.
Классификация и стадии развития метроэндометрита
У метроэндометрита нет своего кода в Международной классификации болезней 10-го пересмотра (МКБ-10), но его относят группам «N71.0 Острая воспалительная болезнь матки» или «N71.1 Хроническая воспалительная болезнь матки».
Метроэндометрит делят в зависимости от вида инфекционного агента на специфические и неспецифические [3].
К специфическим (абсолютным) патогенам относятся возбудитель гонореи (Neisseria gonorrhoeae), хламидиоза (Chlamydia trachomatis), трихомониаза (Тrichomonas vaginalis) и микоплазмоза (Mycoplasma genitalium). Роль уреаплазм (Ureaplasma urealyticum) и микоплазм хоминис (Mycoplasma hominis) в развитии метроэндометрита до сих пор считается спорной: они могут вызвать болезнь, только если на организм воздействуют и другие патогены [11].
Среди неспецифических возбудителей выделяют условно-патогенные микроорганизмы: бактероид (Bacteroide), гарднереллу вагиналис (Gardnerella vaginalis), стрептококк (Streptococcus), пептострептококк (Peptostreptococcaceae), кишечную палочку (Escherichia coli) и превотеллу (Prevotella). Они могут присутствовать в небольших количествах в составе нормальной микрофлоры влагалища, но при снижении иммунитета начинают активно размножаться и вызывают воспалительный процесс [8].
При этом симптомы ВЗОМТ почти никак не отличаются в зависимости от специфичности патогенов, поэтому прежде всего необходимо исключать специфические возбудители: гонорею, трихомониаз и хламидиоз [5].
По клиническому проявлению выделяют острый и хронический метроэндометрит. Острый процесс развивается в 2 % случаев всех ВЗОМТ, а вероятность развития хронического варианта превышает 10 %, т. е. острые симптомы в виде высокой температуры, выраженных болей внизу живота, слабости и обильных выделений из половых путей встречаются редко [2]. Чаще всего клинические проявления метроэндометрита выражены слабо, развиваются постепенно и приводят к хроническому течению заболевания [7]. В этом случае пациентку беспокоит слабая периодическая боль и скудные кровянистые выделения из половых путей вне менструации, а температура остаётся нормальной.
Осложнения метроэндометрита
Возможные осложнения:
- параметрит — воспаление околоматочной клетчатки (жировой ткани, окружающей тело матки);
- пельвиоперитонит — воспаление брюшины малого таза, т. е. дальнейшее распространение воспалительного процесса за наружный серозный покрова тела матки [7].
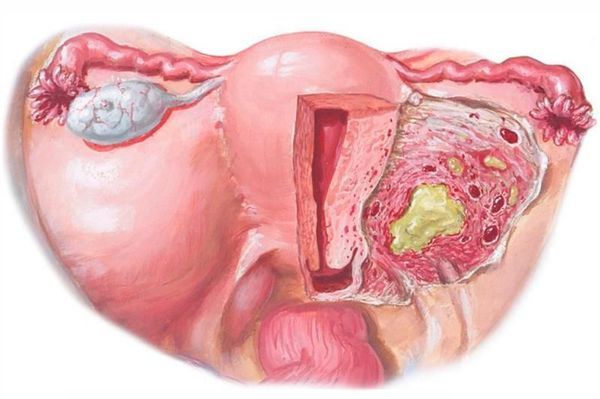
Параметрит
При этих осложнениях тазовая боль усиливается и становится постоянной, может появиться озноб и длительная лихорадка, общие симптомы интоксикации (слабость, головная и мышечная боль) также становятся более интенсивными. Оба эти состояния требуют комплексного лечения с внутримышечным и внутривенным введением препаратов в условиях стационара.
Кроме того, к осложнениям и отдалённым последствиям метроэндометрита относят образование внутриматочных синехий (синдрома Ашермана), невынашивание беременности и бесплодие [10].

Синдром Ашермана
Диагностика метроэндометрита
При повышении температуры тела, слабости и недомогании, которые сопровождаются болью внизу живота и обильными слизистыми или длительными кровянистыми выделениями из половых путей, следует незамедлительно обратиться к акушеру-гинекологу.
В первую очередь врач проводит опрос, в ходе которого уточнит:
- ведёт ли пациентка половую жизнь;
- сколько у неё половых партнёров;
- какой способ контрацепции она использует;
- диагностировали ли у неё ранее ИППП или другие общие заболевания;
- делала ли она операции, особенно за последний месяц;
- прерывала ли беременности в ранние сроки.
Кроме того, очень важно сообщить специалисту об отсутствии беременности при её долгом планировании.
Врачу также может помочь дневник температуры тела и менструальный календарь. Температуру следует измерять в утренние часы сразу после пробуждения и повторно — с 16:00 до 19:00. В менструальном календаре необходимо отмечать не только даты цикла, но и случаи кровянистых выделений из половых путей вне менструации. Это поможет доктору оценить нарушение менструальной функции.
Далее гинеколог проводит осмотр на гинекологическом кресле, что позволяет выявить:
- воспаление кожи вульвы, слизистой влагалища и шейки матки, которое проявляется в виде красноты, отёчности, болезненности и кровоточивости при касании;
- характер, цвет и количество выделений из мочеиспускательного канала и из шейки матки;
- увеличение и болезненность тела матки;
- ограничение подвижности органов малого таза.
В ходе осмотра врач также делает мазок:
- на флору из мочеиспускательного канала, влагалища и шейки матки, в которых могут выявить гонококки, трихомонады, грибы рода Кандида и условно-патогенные микроорганизмы [9];
- на определение ДНК специфических и неспецифических инфекционных агентов методом ПЦР (полимеразной цепной реакции).
Микроскопическое исследование мазка на флору входит в программу ОМС и ДМС, а ПЦР-тест, как правило, оплачивается за счёт личных средств пациентки.
К другим рекомендованным методам лабораторной диагностики относятся:
- общий анализ крови, в котором могут выявить увеличение уровня лейкоцитов и повышение скорости оседания эритроцитов (СОЭ);
- анализ крови на С-реактивный белок, уровень которого отражает тяжесть воспалительного процесса;
- анализ крови на сифилис, ВИЧ-инфекцию, гепатит В и С (в случае, если у пациентки обнаружили любую инфекцию, передающуюся половым путём);
- анализ крови на хорионический гонадотропин человека (В-ХГЧ), чтобы исключить беременность, в том числе внематочную, если пациентка сообщила о нарушении менструального цикла и отсутствии надёжной контрацепции.
Инструментальная диагностика
Чтобы отличить метроэндометрит от эндометрита, врач проводит трансабдоминальное и трансвагинальное ультразвуковое исследование (УЗИ), которое позволяет оценить:
- увеличение размеров тела и шейки матки;
- изменение структуры и толщины мышечного и слизистого слоя тела и шейки матки;
- наличие внутриматочного контрацептива и его положение ;
- внутриматочные синехии (спайки);
- признаки остатков плодного яйца (если ранее была беременность);
- жидкостное содержимое (воспалительный выпот) в полости матки или свободной жидкости в позадиматочном пространстве [11].

Трансвагинальное УЗИ
Также специалист обращает внимание на изменение кровотока в маточных сосудах при ультразвуковой допплерографии.
При подозрении на хронический метроэндометрит могут провести диагностическую гистероскопию с гистологическим исследованием слизистой оболочки полости матки в первую фазу менструального цикла. Такое исследование назначают в случаях невынашивания беременности и бесплодия, вызванного неизвестными причинами или патологией матки.

Гистеросокпия
Лечение метроэндометрита
Согласно действующим российским клиническим рекомендациям, при лечении метроэндометрита используют:
- антибактериальные препараты — выбор лекарственного средства зависит от инфекционного агента и остроты воспаления, однако предпочтение обычно отдают препаратам широкого спектра; терапия длится не менее 7–14 дней, так как микроорганизмы могут стать устойчивым к препарату [1];
- инфузионную терапию — она снижает уровень токсинов в тканях и ускоряет доставку лечебных веществ в очаг воспаления при остром и тяжёлом течении болезни;
- противовоспалительные и обезболивающие средства — для этого назначают нестероидные противовоспалительные препараты (НПВП);
- иммуномодуляторы — их действие направлено на восстановление нормальной активности иммунной системы;
- антикоагулянты — так как при хроническом метроэндометрите кровоток в мелких сосудах тела матки нарушается и свёртывание крови в них ухудшается, врач назначает специальные препараты, которые ускоряют заживление тканей;
- антигистаминные препараты — десенсибилизирующая терапия при метроэндометрите направлена на подавление повышенной чувствительности иммунитета к собственным тканям (аутоиммунных реакций);
- антиоксиданты (препараты Липоевой кислоты, Коэнзим Q10, Витамины А и Е) — их назначают пациенткам с избыточным весом и метаболическим синдромом, так как такие средства позволяют не только улучшить течение воспалительной болезни матки и снизить число обострений заболевания, но и замедлить прогрессирующее нарушение обмена веществ [6].
Если пациентке не показано стационарное лечение, она проходит его дома. В этом случае врач подробно расписывает месячный курс терапии, которую начинают с приходом очередной менструации или сразу после неё. На 5–8-й день следующего цикла, т. е. примерно через 4 недели, женщина вновь приходит на осмотр, где врач даёт новые рекомендации, которых необходимо придерживаться в течение ещё 2–3 месяцев. Весь курс терапии проходит поэтапно: сначала пациентка принимает антибиотики и противовоспалительные препараты, а затем ей назначают лечение, которое помогает улучшить работу иммунитета и сосудов [10].
Важно отметить, что, если у женщины установлен внутриматочный контрацептив, перед началом терапии его удаляют [9].
Реабилитация
При отсутствии противопоказаний пациентке рекомендуют пройти курс физиотерапии, например магнитотерапию, низкоинтенсивное лазерное излучение, ультразвук и фонофорез с лекарственными препаратами. Метод выбирают с учётом осмотра, сопутствующих заболеваний и результатов анализов (флюорографии, общего анализа мочи и крови) [16].
Восстановить здоровье матки при метроэндометрите также помогает:
- нормализация микрофлоры кишечника и влагалища — после курса антибактериальной терапии врач обязательно назначает противогрибковые средства и препараты с лактобактериями, чтобы избежать развития кандидозной инфекции;
- надёжная контрацепция — в ходе всего курса лечения, который может достигать 3–6 месяцев, пациентке нельзя беременеть, поэтому ей показан приём комбинированной гормональной контрацепции (КОК), которая также обладает противовоспалительным эффектом; КОК чаще всего используют в течение 6 месяцев, если у женщины нет противопоказаний [17];
- приём витаминов и полезных микроэлементов — может потребоваться при наличии их дефицита;
- санаторно-курортного лечение — его назначают не ранее чем через 2 месяца после окончания антибактериальной терапии.
Прогноз. Профилактика
Если пациентка не получает своевременного и адекватного лечения острого метроэндометрита, болезнь трансформируется в хронический процесс, который сопровождается периодическими обострениями. В дальнейшем это грозит бесплодием и невынашиванием беременности [10]. Чтобы не допустить развития этих осложнений, при появлении первых подозрительных симптомов необходимо сразу обратиться к врачу, пройти обследование и курс подобранной терапии.
Профилактика метроэндометрита
В качестве мер профилактики женщинам следует:
- использовать барьерные методы контрацепции, чтобы избежать заражения гонореей, хламидиозом, трихомониазой и микоплазмозом, особенно при смене половых партнёров;
- пройти обследование на ИППП перед половой жизнью без средств барьерной контрацепции (обоим партнёрам);
- своевременно и адекватно лечить выявленные инфекции;
- ежегодно проходить медицинский осмотр у акушера-гинеколога;
- использовать надёжные методы контрацепции, чтобы в дальнейшем избежать процедуру искусственного прерывания нежеланной беременности;
- следовать всем рекомендациям врача, направленным против развития ВЗОМТ, в том числе проходить необходимые обследования перед внутриматочными вмешательствами;
- планировать беременность, т. е. предварительно пройти комплекс мероприятий, направленных на подготовку к полноценному зачатию, вынашиванию беременности и рождению здорового ребёнка [7].
Список литературы
Савельева Г. М., Бреусенко В. Г. Гинекология: учебник. — 4-е издание, переработанное и дополненное. — М.: ГЭОТАР-Медиа, 2012. — С. 157–167.
Савельева Г. М., Сухих Г. Т., Манухина И. Б. Гинекология: национальное руководство (краткое издание). — М.: ГЭОТАР-Медиа, 2013. — С. 359–362.
Дуда В. И. Гинекология: учебник. — Минск: Харвест, 2004. — С. 132–133.
Лихачёв В. К. Практическая гинекология: руководство для врачей. — М.: МИА, 2007. — С. 99–101.
Бекманн Ч., Линг Ф., Баржански Б. Акушерство и гинекология. — М.: Медицинская литература, 2004. — С. 241.
Мелконьянц Т. Г., Быков И. М., Попов К. А., Грушевская Ю. В., Сторожук А. П. Эффективность антиоксидантной коррекции у больных с хронической воспалительной болезнью матки и метаболическим синдромом // Медицинский вестник Северного Кавказа. — 2020. — № 4. — С. 535–538.
Радзинский В. Е., Фукс А. М. Гинекология. — М.: ГЭОТАР-Медиа, 2016. — 1000 с.
Савельева Г. М., Сухих Г. Т., Манухина И. Б. Гинекология: национальное руководство (краткое издание). — М.: ГЭОТАР-Медиа, 2019. — С. 413.
Хоффман Б. Л., Шордж Дж. О., Хальворсон Л. М. Гинекология по Уильямсу: практическое руководство. — М.: ГЭОТАР-Медиа, 2023. — С. 78–79.
Дубровина С. О. Воспалительные заболевания в гинекологии. — М.: ГЭОТАР-Медиа, 2024. — 688 с.
Российское общество акушеров-гинекологов. Воспалительные болезни женских тазовых органов: клинические рекомендации. — М., 2024.
Российское общество акушеров-гинекологов. Послеродовые инфекционные осложнения: клинические рекомендации. — М., 2024.
Охременко З. В., Косарева А. А. Факторы риска развития послеродового метроэндометрита // Молодой учёный. — 2021. — № 42. — С. 12–14.
Таболова В. К., Корнеева И. Е. Влияние хронического эндометрита на исходы программ вспомогательных репродуктивных технологий: морфо-функциональные и молекулярно-генетические особенности // Акушерство и гинекология. — 2013. — № 10. — С. 17–22.
Толибова Г. Х., Траль Т. Г., Кахиани М. И. Возможности коррекции рецепторного профиля эндометрия при хроническом эндометрите // Акушерство и гинекология. — 2024. — № 10 — С. 121–128.
Плясунова М. П., Хлыбова С. В., Рева Н. Л. Эффекты комплексной физиотерапии при хроническом эндометрите: ультразвуковая и допплерометрическая оценка // Медицинский альманах. — 2013. — № 6. — С. 78–82.
Тапильская Н. И., Глушаков Р. И. Пролонгированный режим комбинированного орального контрацептива: фокус на профилактику воспалительных заболеваний органов малого таза // Gynecology. — 2017. — № 1. — С. 15–18.

