Определение болезни. Причины заболевания
Хламидийная инфекция (урогенитальный хламидиоз) — распространённое инфекционное заболевание, поражающее преимущественно органы мочеполового тракта, возбудителем которого является Chlamydia trachomatis.
Инфекция передаётся половым путём, реже — вертикальным (от матери новорождённому).
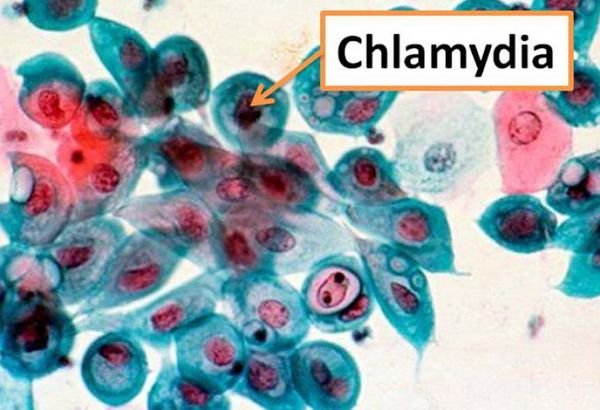
Chlamydia trachomatis
Распространённость
По данным Всемирной организации здравоохранения (ВОЗ), ежегодно в мире урогенитальным хламидиозом заболевают 105 миллионов человек [1]. Только в 2008 году во всех странах мира было зарегистрировано 140 миллионов случаев заболевания [5]. В Российской Федерации заболеваемость урогенитальным хламидиозом по данным на 2014 год составила 46,9 случаев на 100 000 населения [2]. Наиболее высока заболеваемость в возрасте от 15 до 24 лет.
Факторы риска
Факторами риска заболевания хламидиозом являются:
- Незащищённый барьерной контрацепцией (презервативом) половой контакт.
- Несколько половых партнёров или новый половой партнёр.
- Алкогольная или наркотическая зависимость.
- Ранее имевшаяся половая инфекция.
Причинами заболевания является инфицирование определёнными серотипами хламидий (Chlamydia trachomatis). Это небольшие грамотрицательные облигатные внутриклеточные микроорганизмы, паразитирующие в клетках цилиндрического эпителия, который выстилает слизистую оболочку уретры, канала шейки матки, прямой кишки, задней стенки глотки, конъюнктивы глаза.
Как передаётся хламидиоз
Пути передачи инфекции:
- Половой контакт, включая вагинальный, анальный и оральный секс. Вероятность передачи при однократном половом акте составляет 68 % от инфицированной женщины к мужчине и 25 % от инфицированного мужчины к женщине [3].
- Вертикальный — инфицирование новорождённых (конъюнктивит или пневмония) во время родов от больной матери при прохождении через родовые пути.
Можно ли заразиться хламидиозом бытовым путём
Контактно-бытовой путь заражения хламидиями до сих пор не доказан, но описаны случаи инфицирования слизистой конъюнктивы глаза при переносе руками выделений из половых органов.
Симптомы хламидиоза
У 50 % мужчин и у 80 % женщин хламидийная инфекция протекает бессимптомно [3]. В других случаях клинические симптомы зависят от локализации первичного инфицирования [4].
Симптомы хламидиоза у мужчин
У мужчин проявлением хламидийной инфекции является уретрит — воспаление мочеиспускательного канала, проявляющееся незначительными слизисто-гнойными выделениями из уретры, которые обнаруживаются, как правило, только после длительной задержки мочи. "Губки" наружного отверстия мочеиспускательного канала умеренно гиперемированные и отёчные. Болевые ощущения и зуд в уретре часто отсутствуют.
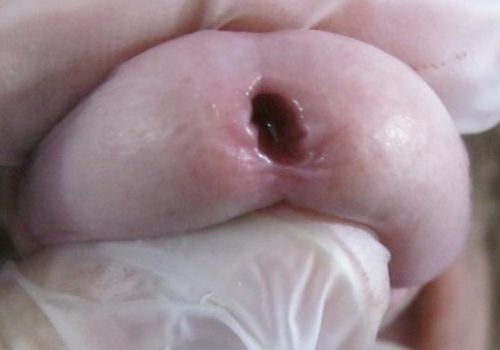
Уретрит при хламидиозе
Кольцевидный баланит — воспаление головки полового члена. Проявляется в виде кольцевидных высыпаний округлой или неправильной формы, часто с микроэрозиями и чешуйками на поверхности. Чаще всего является симптомом реактивного артрита, но, как показывают наблюдения, бывает самостоятельным проявлением хламидиоза.
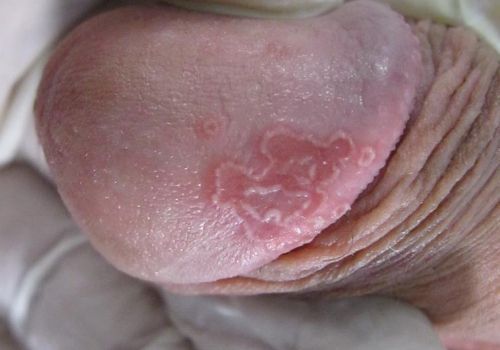
Кольцевидный баланит при хламидиозе
Симптомы хламидиоза у женщин
Симптомом хламидиоза у женщин является эндоцервицит — воспаление канала шейки матки. Эндоцервицит протекает с гнойно-слизистыми выделениями из влагалища, аномальными кровянистыми выделениями, не связанными с менструациями (например, во время или после полового акта). Другими симптомами хламидиоза у женщин являются диспареуния (болезненные ощущения во время полового акта), редко — дизурия (частое и болезненное мочеиспускание) и болевые ощущения в области лобка и нижней части живота. При осмотре шейки матки в зеркалах выявляется её отёчность и гиперемия (покраснение), скудные слизистые или гнойные выделения из цервикального канала, редко эрозии.
Проктит — воспаление слизистой прямой кишки. Возникает у обоих полов вследствие заражения при анальном половом контакте. Проявляется болью, жжением или зудом в области ануса, кровянистыми или слизисто-гнойными выделениями из прямой кишки, реже тенезмами (болезненными позывами на дефекацию).
Фарингит — воспаление задней стенки глотки. Возникает у обоих полов вследствие заражения при оральном половом контакте и проявляется сухостью и усиливающейся при глотании болью в горле. При осмотре выявляется покраснение и отёчность слизистой оболочки задней стенки глотки и миндалин. В большинстве случаев протекает бессимптомно.
Конъюнктивит — воспаление слизистой оболочки конъюнктивы глаза. У новорождённых возникает в первые две недели после родов вследствие прохождения через родовые пути больной матери . У взрослых — при заносе руками инфицированных выделений из половых органов и при синдроме Рейтера вследствие аутоиммунных процессов. Передача хламидий от инфицированной матери к новорождённому происходит в 50-60 % случаев. Основными симптомами являются жжение, боль, светобоязнь, гиперемия конъюнктивы, периорбитальный отёк, наличие слизисто-гнойных выделений из глаз.
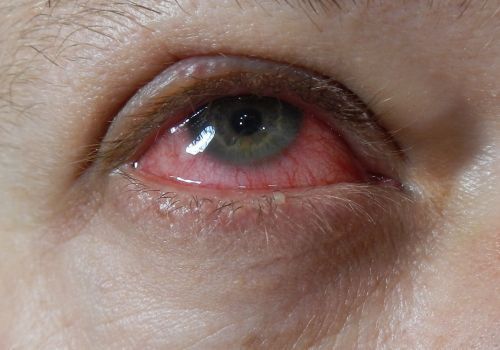
Хламидийный конъюнктивит
Хламидиоз у детей
Дети заражаются перинатальным путём и при половом контакте; в исключительных случаях девочки младшего возраста могут инфицироваться при нарушении правил личной гигиены [22].
Хламидии могут поражать слизистые оболочки вульвы и влагалища. Симптомы инфекции у детей и взрослых схожи, однако у девочек они более выражены. Это связано с тем, что слизистые оболочки вульвы и влагалища у них поражаются сильнее.
Пневмония — воспаление лёгких, встречается исключительно у новорождённых. Развивается в первые 3 месяца после родов вследствие аспирации инфицированного материала при прохождении через родовые пути больной матери. Инфекция передается в 10-20 % случаев. Симптомы сходны с пневмониями, вызванными другими бактериальными агентами.
Патогенез хламидиоза
Жизненный цикл хламидий состоит из двух фаз и происходит во внеклеточной и внутриклеточной среде. Во внеклеточной среде хламидии существуют в форме элементарных телец, которые являются метаболическими неактивными инфекционными частицами, функционально представляющими собой спороподобные структуры. При первичном заражении элементарное тельце проникает в клетку хозяина с образованием в течение 6-8 часов сетчатых телец. Используя аденозинтрифосфат клетки хозяина, сетчатые тельца начинают размножаться, в течение 18-24 часов они превращаются в промежуточные тельца, которые, в свою очередь, реорганизуются в новые элементарные тельца.
По истечении следующих 36-42 часов клетка эпителия, лишённая аденозинтрифосфата, в результате лизиса разрушается и приблизительно около 200-300 новых элементарных телец выходят во внеклеточное пространство, заражая соседние клетки хозяина и начиная новый цикл размножения. Таким образом обе фазы процесса занимают от двух до трёх суток.
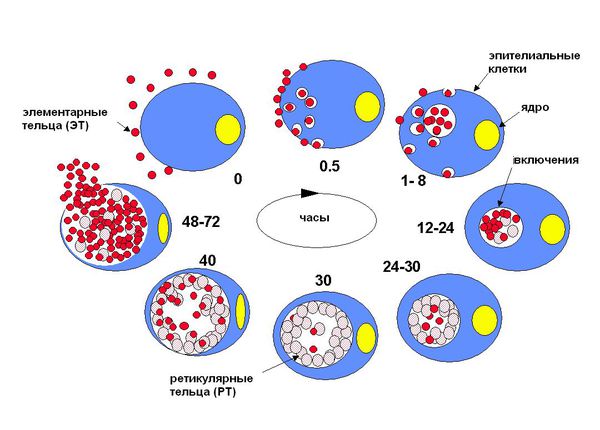
Жизненный цикл хламидий
Первоначальный клеточный ответ на инфекцию представляет собой нейтрофильную инфильтрацию (скопление нейтрофилов), за которой следуют лимфоциты, макрофаги, плазматические клетки и эозинофильная инвазия (проникновение). Выделение цитокинов и интерферонов заражённой эпителиальной клеткой инициализирует воспалительный каскад клеточных реакций.
Гуморальная реакция в ответ на инфицирование хламидиями приводит к выработке секреторного иммуноглобулина A (IgA) и иммуноглобулина M (IgM) в первые дни-недели после заражения, а позже — к образованию иммуноглобулинов G (IgG). В иммунопатологическом ответе участвуют основной белок наружной мембраны (MOMP) и хламидийные белки теплового шока (HSP) [6].
Классификация и стадии развития хламидиоза
Общепризнанной клинической классификации урогенитального хламидиоза нет. Международная классификация болезней 10 пересмотра выделяет следующие разновидности [2]:
- хламидийная инфекция нижних отделов мочеполового тракта. Хламидийные цервицит, цистит, уретрит, вульвовагинит;
- хламидийные инфекции органов малого таза и других мочеполовых органов;
- хламидийные эпидидимит, воспалительные заболевания органов малого таза у женщин, орхит;
- хламидийная инфекция аноректальной области;
- хламидийный фарингит;
- хламидийные инфекции, передаваемые половым путём, другой локализации;
- хламидийный конъюнктивит.
Определённой стадийности протекания хламидийной инфекции нет. После скрытого (инкубационного) периода, продолжающегося от 7 до 21 дня с момента заражения, приблизительно у 50 % мужчин появляются признаки воспаления мочеиспускательного канала в виде скудных выделений из уретры, а у 20 % женщин — признаки цервицита в виде незначительных вагинальных выделений и иногда посткоитальных кровотечений. В остальных случаях болезнь протекает бессимптомно.
В дальнейшем возможно развитие заболевания по следующим сценариям:
- Длительное бессимптомное носительство (персистенция). Нет никаких субъективных и объективных симптомов. Инфицирование хламидиями выявляется при плановом скрининге или при конфронтации — обследовании половых партнёров с симптомами [7].
- Длительное рецидивирующее течение. Симптомы заболевания могут временно возобновляться и самопроизвольно исчезать.
- Ранее развитие осложнений может возникать как при течении заболевания с клиническими симптомами, так и при бессимптомном течении. Чаще всего это острый процесс.
- Позднее развитие осложнений возникает при длительно текущем бессимптомном (персистирующим) процессе. Характеризуется хроническим рецидивирующим течением.
Осложнения хламидиоза
Основными патогенетическими факторами развития осложнений при урогенитальном хламидиозе являются:
- Рубцовые изменения в мочеполовых органах, обусловленное гибелью клеток эпителия в результате их инфицирования хламидиями.
- Коинфекция с другими микроорганизмами и вирусами и распространение воспалительно-рубцовых изменений, вызванных их наличием в верхних отделах мочеполового тракта. Рубцовые изменения происходят вследствие снижения клеточного иммунитета из-за уменьшения количества эпителиальных клеток.
- Перенос хламидий моноцитами, которые, распространяясь по организму в суставы и сосуды, преобразуются в тканевые макрофаги с последующим формированием фиброзных гранулём в поражённых тканях.
Эпидидимит — воспаление придатка яичка, частое осложнение хламидийной инфекции у мужчин. Может быть острым и хроническим. Характеризуется болью в области мошонки, её отёком и гиперемией. При пальпации прощупывается уплотненный и болезненный придаток яичка. Хронический процесс приводит к спаечным изменениям и, как следствие, к мужскому бесплодию [8].
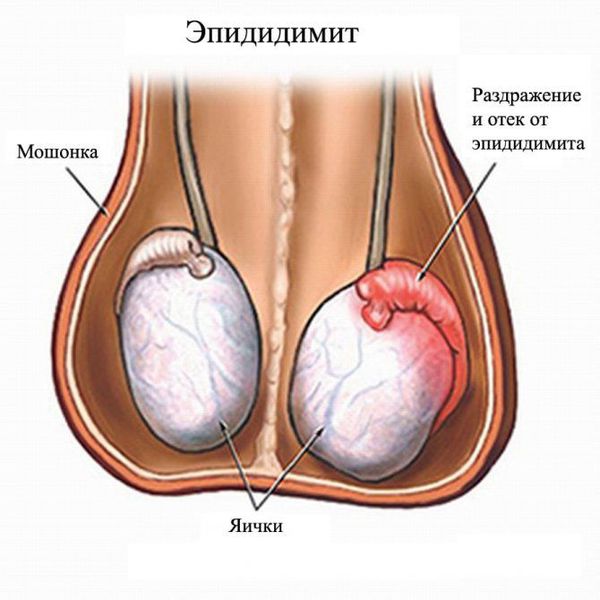
Эпидидимит
Уретральная стриктура — сужение мочеиспускательного канала, редкое осложнение у мужчин. Клинически характеризуется затруднённым мочеиспусканием.
Воспалительные заболевания малого таза — частое и серьёзное осложнение у женщин, которое часто требует госпитализации для стационарной помощи, включая внутривенное введение антибиотиков и тестирования для исключения тубоовариального абсцесса. Воспалительные заболевания малого таза являются причиной трубного бесплодия у женщин и синдрома хронической абдоминальной боли. Риск внематочной беременности у женщин с этим осложнением в 7-10 раз выше, чем у женщин без него. Хламидиоз является косвенной причиной смертности от внематочной беременности [9].
ВИЧ-инфекция — хламидийная инфекция значительно увеличивает риск заражения ВИЧ из-за воспалительных процессов и снижения клеточного иммунитета, особенно при анальных половых контактах [10].
Рак шейки матки — у женщин с хламидийной инфекцией (особенно с серотипом G) риск развития рака шейки матки в 6,5 раза выше, чем у женщин без инфекции [11].
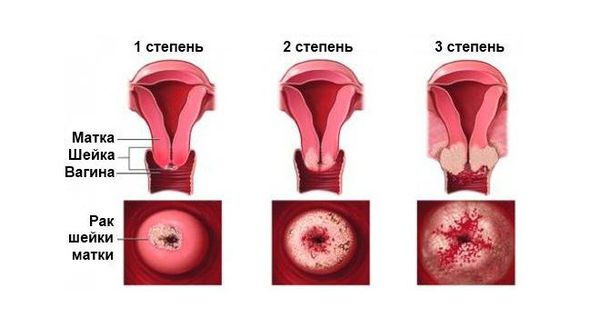
Рак шейки матки
Преждевременное прерывание беременности — у женщин с хламидийной инфекцией значительно чаще отмечаются выкидыши [12] и преждевременная роды [13], чем у женщин без инфекции.
Реактивный артрит (синдром Рейтера) — характеризуется асимметричным полиартритом, уретритом, конъюнктивитом, язвами слизистой рта, цирцинарным баланитом и ладонно-подошвенной кератодермией. Предполагается аутоиммунная этиология заболевания. Характерны две достоверно доказанных ассоциации: синдром Рейтера обычно возникает после инфекционного эпизода, и у 80 % пациентов положительные результаты исследования на человеческий лейкоцитарный антиген — HLA-B27 [14].
Синдром Фитц — Хью — Кёртиса (перигепатит) — является осложнением воспалительных заболеваний малого таза у женщин, при котором в результате рубцовых изменений образуются множественные спайки между капсулой печени, кишечником и брюшиной [15]. Характеризуется болью в животе, редко — кишечной непроходимостью.
Диагностика хламидиоза
Для диагностики хламидиоза применяются микроскопические, цитологические, бактериологические, серологические и молекулярные лабораторные тесты, а в некоторых случаях и инструментальные методы обследования.
Показания для обследования:
- Наличие клинических симптомов воспалительного процесса в мочеполовых органах: выделений из уретры и влагалища, дизурии, аномальных маточных кровотечений, абдоминальной боли, боли и увеличения мошонки.
- Наличие субъективных и объективных симптомов фарингита и(или) проктита при орально-генитальных и анальных половых контактах в анамнезе.
- Наличие одностороннего полиартрита, цирцинарного баланита, кератодермий, конъюнктивита.
- Мужское и женское бесплодие.
- Выкидыши и преждевременные роды в анамнезе.
- Случайная половая связь без применения средств барьерной контрацепции (презерватива).
- Любая половая инфекция из-за возможной коинфекции.
- Наличие хламидийной или любой половой инфекции у сексуального партнёра.
- Сексуальное насилие.
- Предстоящее оперативное вмешательство на органах малого таза при других заболеваниях.
Так как хламидии находятся внутри клеток эпителия, главная задача — получить как можно больше материала, который их содержит. Наибольшее количество эпителия можно получить при соскобе диагностическим зондом со слизистой уретры, канала шейки матки, конъюнктивы глаза, прямой кишки, задней стенки глотки. При некоторых ситуациях можно использовать смывы с указанных выше областей, но количество эпителия в этих пробах будет значительно меньше.
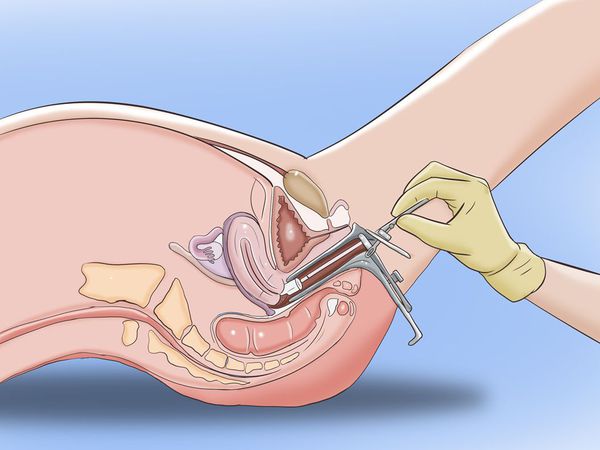
Гинекологический мазок на хламидии
Проведённые исследования показали, что забор материала из первой и средней порции мочи не уступает по эффективности соскобам и может использоваться для диагностики, особенно при массовом скрининге [16].
Молекулярные методы исследования
Российскими Федеральными клиническими рекомендациями по диагностике и лечению хламидиоза [2] рекомендовано применение только молекулярных методов исследования, имеющих чувствительность 98-100 % и специфичность — 100 %:
- Метод амплификации РНК — Nucleic acid sequence based amplification (NASBA)
- Метод амплификации ДНК — полимеразной цепной реакции (ПЦР) в режиме реального времени.
Для достоверной диагностики этими методами должны соблюдаться определённые условия:
- в случае прохождения пациентом антибактериальной терапии забор материала должен проводиться не ранее чем через две недели после последнего приёма антибиотиков для метода NASBA и не ранее чем через четыре недели для ПЦР;
- не разрешается проводить забор во время менструации;
- не рекомендован забор спермы.
Эффективность так называемой "провокации" перед забором материала в виде применения биологических, химических препаратов, алкоголя, острой и солёной пищи для "повышения" результатов диагностики не доказана [2].
Иммунофлюоресцентный и цитологический методы
Цитологическое и микроскопическое исследования, применение метода прямой иммунофлюоресценции, выявление антител — иммуноглобулинов классов IgA, IgM, IgG к хламидиям, IgG к MOMP и HSP в крови методом иммуноферментного анализа (ИФА) для диагностики хламидиоза не рекомендовано.
Иммуноферментный анализ (ИФА)
В некоторых ситуациях при подозрении на хламидийную инфекцию верхних отделов мочеполовой системы у женщин, целесообразно определять наличие антител класса G к хламидиям методом ИФА, но практическую ценность это представляет только при наличии у женщины инструментально диагностированного трубного бесплодия и высоких показаний уровня серореактивного белка в крови. В случае обнаружения антител при таких случаях назначается противохламидийная терапия.
Посев на хламидии
Культуральное исследование на клетках McCoy является высокочувствительным и высокоспецифичным методом диагностики, но национальные и международные руководства не рекомендуют его применять в обычной практике из-за наличия более дешёвых, быстро выполняемых и не уступающих ему по специфичности и чувствительности методов молекулярной диагностики. В некоторых зарубежных странах он в основном применяется в судебной медицине в ситуациях с юридическими последствиями, например, в случаях сексуального насилия.
Экспресс-тесты
Диагностику хламидийной инфекции рекомендовано проводить только молекулярно-биологическими методами. Экспресс-тестами её выявить нельзя [23][24][25].
Лечение хламидиоза
Лечение показано, когда хламидийная инфекция диагностирована или подозревается.
Лечение хламидиоза антибиотиками
C. trachomatis восприимчивы к антибиотикам, которые нарушают синтез ДНК и белка. В лечении применяются тетрациклины, макролиды и хинолоны [17]. Национальные и международные руководства рекомендуют азитромицин и доксициклин в качестве препаратов первой линии для лечения хламидийной инфекции [2][17]. Эффективность лечения этими препаратами достигает 95 %. Альтернативным методом лечения является применение эритромицина, левофлоксацина и офлоксацина[2][18]. Активным в отношении C. trachomatis является и рифамицин (рифалазил), который ввиду длительного периода полувыведения можно применять в одноразовой дозе при лечении хламидийного уретрита у мужчин и у женщин с неосложнённой инфекцией половых органов [19].
Лечение неосложнённых форм (уретрита, эндоцервицита):
- Доксициклин 100 мг — перорально 2 раза в день в течение 7 дней. Из-за фотосенсибилизирующего действия (усиления реакции на воздействие ультрафиолетовых лучей) не рекомендован к приёму в летнее время. Из-за связывания кальция не рекомендован к назначению у беременных женщин и детей.
- Азитромицин применяется в виде пероральной однократной дозы в 1 г. Проведённые исследования показывают, что его эффективность в этой дозировке практически не уступает семидневному курсу доксициклином [20]. Однако азитромицин может вызывать потенциально опасные для жизни аритмии. Пациенты с известными аномалиями QT-интервала или принимающие препараты для лечения аритмий должны получать доксициклин.
- Офлоксацин 400 мг применяется перорально 2 раза в сутки в течение 7 дней.
- Некоторые европейские и российские руководства предлагают использовать для лечения неосложнённых форм хламидиоза джозамицин в дозе 500 мг перорально 3 раза в сутки в течение 7 дней [2].
Лечение осложнённых форм (эпидидимита, реактивного артрита, ВЗОМТ). Применяются доксициклин, офлоксацин, джозамицин в тех же дозировках, как и при лечении неосложнённых форм, но длительность их применения увеличивается до двух-трёх недель. В некоторых случаях рекомендовано в начале лечения применять однократно внутримышечно цефалоспорин второго или третьего поколения.
Лечение хламидиоза при беременности. Доксициклин, офлоксацин и левофлоксацин противопоказаны беременным. Поэтому для лечения беременных женщин применяют макролиды — азитромицин, эритромицин, джозамицин, а в качестве альтернативной терапии — амоксициллин 500 мг перорально 3 раза в день в течение 7 дней.
Лечение экстрагенитальных форм хламидиоза (конъюнктивита, проктита, фарингита, пневмонии) не отличается от лечения осложнённых форм.
Восстановление микрофлоры
Нет убедительных доказательств того, что после лечения антибиотиками нужно восстанавливать микрофлору, например применять пробиотики или вагинальные свечи с лактобактериями. Таких рекомендаций нет ни в инструкциях к препаратам, которыми лечат хламидиоз, ни в Федеральных клинических рекомендациях Российского общества дерматовенерологов и косметологов. Восстанавливать микрофлору следует, если для этого есть показания и после консультации с акушером-гинекологом [26].
Когда хламидиоз можно считать излеченным
Контроль излеченности рекомендовано проводить через 3-4 недели после окончания терапии методом ПЦР, через 2 недели — культуральным исследованием или NASBA. Критерием излеченности являются отрицательные результаты тестов.
Можно ли лечить хламидиоз народными средствами
Хламидиоз лечат антибиотиками под контролем врача. Самолечение недопустимо и может привести к серьёзными осложнениям, например к воспалению придатка яичка у мужчин и воспалительным заболеваниям малого таза у женщин.
Прогноз. Профилактика
Прогноз при раннем выявлении и вовремя начатом лечении благоприятный. При неосложнённых формах инфекции после однократного курса выздоровление наступает в 95 % случаев. Лица с осложнёнными формами после проведённого лечения должны находиться на динамическом наблюдении и сообщать о перенесённом заболевании в случае обращения к другим специалистам.
Все половые партнёры, если при контактах с ними не были использованы средства барьерной контрацепции, должны быть пролечены независимо от результатов их обследования на наличие хламидиоза.
Единственной эффективной мерой профилактики является использование презервативов при случайных половых контактах, включая оральный и анальный секс.
Ввиду бессимптомного течения инфекции лицам, имеющим несколько половых партнёров в год или случайные половые связи, рекомендовано ежегодное обследование на наличие хламидий. Многими национальными и международными руководствами рекомендован плановый скрининг беременных на хламидиоз.
Эффективность так называемой "экстренной профилактики" после полового акта путём введения в уретру или вагинально растворов антисептиков (хлоргексидина, "Мирамистина", цидипола) не доказана, поэтому международными и национальными руководствами она не рекомендована.
Разработка вакцины для урогенитальной хламидийной инфекции находится в доклинической фазе тестирования уже в течение многих лет, но эффективного препарата до сих пор не создано [21].
За дополнение статьи благодарим Владимира Горского — венеролога, дерматолога, научного редактора портала «ПроБолезни».
Список литературы
World Health Organization. Global incidence and prevalence of selected curable sexually transmitted infections // World Health Organization. — 2008. ссылка
Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. — 5-е изд., перераб. и доп. — М.: Деловой экспресс, 2016. — 768 с.
Quinn T.C., Gaydos C., Shepherd M., Bobo L., Hook E.W. 3rd, Viscidi R., et al. Epidemiologic and microbiologic correlates of Chlamydia trachomatis infection in sexual partnerships // JAMA. — 1996; 276(21): 1737-42.ссылка
[Guideline] Geisler WM. Diagnosis and management of uncomplicated Chlamydia trachomatis infections in adolescents and adults: summary of evidence reviewed for the 2010 Centers for Disease Control and Prevention Sexually Transmitted Diseases Treatment Guidelines. Clin Infect Dis. 2011 Dec. 53 Suppl 3:S92-8
World Health Organization. Chlamydia Trachomatis. Initiative for Vaccine Research. — 2009
Srivastava P., Jha R., Bas S., Salhan S., Mittal A. In infertile women, cells from Chlamydia trachomatis infected sites release higher levels of interferon-gamma, interleukin-10 and tumor necrosis factor-alpha upon heat-shock-protein stimulation than fertile women // Reprod Biol Endocrinol. — 2008; 6: 20.ссылка
Persistent Chlamydiae and chronic arthritis / Cheryl Villareal, Judith A Whittum-Hudson and Alan P Hudson // Arthritis Res. — 2002; 4(1): 5-9.ссылка
Zdrodowska-Stefanow B., Ostaszewska I., Darewicz B., Darewicz J., Badyda J., Puciło K., Bułhak V., Szczurzewski M. Role of Chlamydia trachomatis in epididymitis // Med Sci Monit. — 2000; 6(6): 1113-1118.ссылка
Bakken I.J. Chlamydia trachomatis and ectopic pregnancy: recent epidemiological findings // Curr Opin Infect Dis. — 2008; 21(1): 77-82.ссылка
Zhang X., Wang C., Hengwei W., Li X., Li D., Ruan Y., Zhang X., Shao Y. Risk factors of HIV infection and prevalence of co-infections among men who have sex with men in Beijing, China // AIDS. — 2007; 21(8): 53-57.ссылка
Haiyan Zhu, Zhaojun Shen, Hui Luo, Wenwen Zhang, Xueqiong Zhu Chlamydia Trachomatis Infection-Associated Risk of Cervical Cancer // Medicine (Baltimore). — 2016; 95(13): e3077.ссылка
Baud D., Goy G., Jaton K., Osterheld M.C., Blumer S., Borel N., et al. Role of Chlamydia trachomatis in miscarriage // Emerg Infect Dis. — 2011; 17(9): 1630-1635.ссылка
Rours G.I., Duijts L., Moll H.A., Arends L.R., de Groot R., Jaddoe V.W., et al. Chlamydia trachomatis infection during pregnancy associated with preterm delivery: a population-based prospective cohort study // Eur J Epidemiol. — 2011; 26(6): 493-502.ссылка
Barth W.F., Segal K. Reactive arthritis (Reiter's syndrome) // Am Fam Physician. — 1999; 60(2): 499-503, 507.ссылка
Ekabe C.J., Kehbila J., Njim T., Kadia B.M., Tendonge C.N., Monekosso G.L. Chlamydia trachomatis-induced Fitz-Hugh-Curtis syndrome: a case report // BMC Res Notes. — 2017; 10(1): 10.ссылка
Mangin D., Murdoch D., Wells J.E., Coughlan E., Bagshaw S., Corwin P., et al. Chlamydia trachomatis testing sensitivity in midstream compared with first-void urine specimens // Ann Fam Med. — 2012; 10(1): 50-53.ссылка
Kohlhoff S.A., Hammerschlag M.R. Treatment of Chlamydial infections: 2014 update // Expert Opin Pharmacother. — 2015; 16 (2): 205-212.ссылка
[Guideline] Centers for Disease Control and Prevention. Chlamydial Infections // CDC. — 2015.
Stamm W.E., Batteiger B.E., McCormack W.M., Totten P.A., Sternlicht A., Kivel N.M. A randomized, double-blind study comparing single-dose rifalazil with single-dose azithromycin for the empirical treatment of nongonococcal urethritis in men // Sex Transm Dis. — 2007; 34(8): 545-552.ссылка
Lau C.Y., Qureshi A.K. Azithromycin versus doxycycline for genital chlamydial infections: a meta-analysis of randomized clinical trials // Sex Transm Dis. — 2002; 29 (9): 497-502.ссылка
Poston T.B., Gottlieb S.L., Darville T. Status of vaccine research and development of vaccines for Chlamydia trachomatis infection // Vaccine. — 2017.ссылка
Российское общество дерматовенерологов и косметологов. Ведение больных с инфекциями, передаваемыми половым путем, и урогенитальными инфекциями: клинические рекомендации. — М.: Деловой экспресс, 2012. — 112 с.
Association of Public Health Laboratories (APHL). Laboratory diagnostic testing for Chlamydia trachomatis and Neisseria gonorrhoeae. Expert consultation meeting summary report. — 2009.
Horner P., Skidmore S., Herring A. et al. Enhanced Enzyme Immunoassay with Negative-Gray-Zone Testing Compared to a Single Nucleic Acid Amplification Technique for Community-Based Chlamydial Screening of Men // J Clin Microbiol. — 2005. — № 5. — P. 2065–2069.ссылка
Lanjouw E., Ouburg S., de Vries H. et al. 2015 European guideline for the management of Chlamydia trachomatis infections // Int J STD AIDS. — 2016. — № 5. — P. 333-348. ссылка
CDC. Sexually Transmitted Diseases Guidelines. — 2014

