Определение болезни. Причины заболевания
Внематочная беременность (или эктопическая беременность) — патология, развивающаяся вследствие имплантации и развития плодного яйца не в матке, а за её пределами.
Чаще всего прикрепление оплодотворённой яйцеклетки происходит в фаллопиевых трубах. В редких случаях она прикрепляется к яичникам, рудиментарному рогу матки, цервикальному каналу. Ещё реже это происходит интралигаментарно (между связками) и в брюшной полости. Рост эмбриона, локализующегося в любом из этих органов, может привести к его разрыву, что является угрожающим состоянием для репродуктивного здоровья и даже для жизни женщины. На данный момент, эктопическая беременность занимает одно из первых мест среди заболеваний, приводящих к внутрибрюшному кровотечению[1], летальность при такой патологии достигает 7,4%.
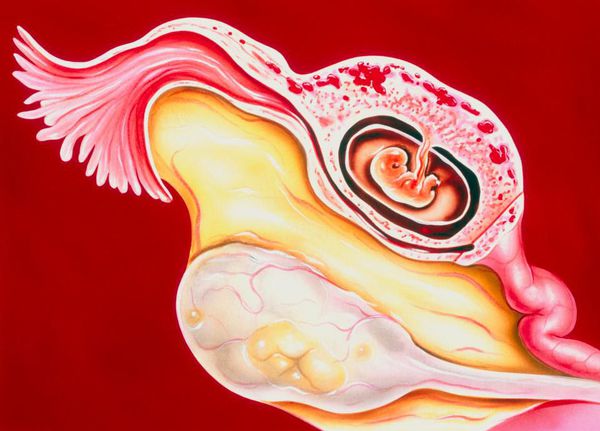
Развитие плодного яйца вне матки
Причины внематочной беременности
Причина большинства случаев эктопической беременности — нарушение перистальтической функции цилиндрического реснитчатого эпителия, выстилающего маточные трубы. Этому могут способствовать следующие фактора:
- аномалии развития половых органов;
- половой инфантилизм (недостаточное развитие половых органов) — маточные трубы длинные, узкие и извитые, что затрудняет прохождение по ним оплодотворённой яйцеклетки;
- перенесённые хирургические и медикаментозные прерывания беременности приводят к повреждению слизистой матки;
- рецидив эктопической беременности[2] (если была выполнена пластика маточной трубы);
- воспалительный процесс в придатках матки приводит к образованию спаек (препятствий) на пути движущейся яйцеклетки, также нарушается перестальтика — сокращение маточных труб, способствующая продвижению оплодотворённой яйцеклетки;
- эндометриоз и аденомиоз сказываются на качестве яйцеклеток, правильной перестальтике маточных труб и повреждают матку;
- беременность, наступившая после хирургической стерилизации (перевязки маточных труб);
- дисгормональные сбои приводят к рассинхронизации работы женских половых органов — оплодотворение происходит, но прикрепиться к эндометрию эмбрион не может и имплантируется за пределами матки;
- сочетанные гинекологические патологии;
- возникновение опухолей и опухолевидных образований[8] в матке и её придатках, органах брюшной полости;
- вредные и тяжёлые условия труда, работа в ночную смену — нарушается работы эндокринной системы [9];
- курение — никотин негативно влияет на качество ооцитов и нарушает сократительную функцию маточных труб.
Также в группе риска находятся женщины, которые столкнулись со внематочной беременностью ранее и использующие внутриматочную спираль [45].
Есть ли шанс выносить ребёнка при внематочной беременности
Попытки сохранить внематочную беременность чреваты серьёзными осложнениями. Среди них: внутрибрюшное кровотечение, геморрагический шок и смерть пациентки. При выявлении патологии необходима экстренная госпитализация и прерывание беременности.
Когда происходит разрыв фаллопиевой трубы
Разрыв маточной трубы, как правило, происходит на раннем сроке: 4-6 недель.[12].
Если маточная труба разорвалась на более поздних сроках беременности, то кровопотеря сильнее и риск смерти женщины выше.
Симптомы беременности внематочной
Идут ли месячные при внематочной беременности
К первым признакам проявления эктопической беременности следует отнести задержку менструации, но при этом возможны «мажущие» кровянистые или коричневатые выделения из влагалища.
Признаки прогрессирующей внематочной беременности
Прогрессирующая внематочная беременность до возникновения осложнений похожа на беременность маточной локализации, сопровождаться весьма скудной клинической симптоматикой.[10] Зачастую лишь ультразвуковое исследование становится отправной точкой для установления диагноза.
У женщины возникают интермиттирующие болевые ощущения разной интенсивности в нижней части живота с распространением на прямую кишку, увеличение и нагрубание груди («каменная грудь»), симптомы токсикоза.[11]
Характерным признаком данной патологии является болезненность живота в месте прикрепления плодного яйца. Во многом симптомы и признаки внематочной беременности обуславливаются локализацией и стадией развития зародыша.
Признаки разрыва маточной трубы
Наиболее остро клинические признаки данной патологии появляются, когда внематочная беременность осложняется разрывом маточной трубы. При этом происходит кровоизлияние в брюшную полость и возникает боль в животе.
Признаки трубного аборта
При трубном аборте плодное яйцо самостоятельно выходит из трубы, это сопровождается кровотечением и сильными болями в животе. При трубном аборте боль сильнее, чем при разрыве маточной трубы.
Патогенез беременности внематочной
При отсутствии патологических факторов, ядра яйцеклетки и сперматозоида сливаются в ампулярном отделе фаллопиевых труб, затем происходит миграция уже оплодотворённой яйцеклетки, и она имплантируется в полость матки. Транспортную функцию выполняют реснички эпителия, покрывающие фаллопиевы (маточные) трубы. Вследствие нарушения или снижения перистальтики эпителия появляется риск развития эктопической беременности.[13] Вместилище для плода, если тип беременности трубный, образуется непосредственно из оболочек фаллопиевых труб.
Что происходит при внематочном развитии эмбриона
Плод при внематочной беременности иногда доживает до нескольких недель. Однако вне матки он не получает необходимого кровоснабжения и погибает до того, как сможет жить самостоятельно [45].
Классификация и стадии развития беременности внематочной
Основополагающими признаками клинической классификации внематочной беременности принято считать локализацию и клиническую картину заболевания.
По локализации внематочная беременность бывает:
1. трубной (98%) — характеризуется прикреплением плодного яйца в отделе маточной трубы (ампулярный, истмический, интерстициальный и фимбриальный отделы);
2. яичниковой (0,1-0,7%) — интрафолликулярна (яйцеклетка сливается со сперматозоидом в овулированном фолликуле) или эпиофолликулярна (прикрепление и развитие плодного яйца на поверхности яичника);
3. беременностью в рудиментарном роге матки (0,1-0,9%) — возможна при наличии аномалий развития данного органа; в таком роге мышечная стенка развита недостаточно хорошо, что способно привести к разрыву и развитию кровотечения;[14] однако в литературе зафиксированы ситуации, когда исход такой беременности был благоприятным;
4. брюшной (0,3-0,4%) — оплодотворённая яйцеклетка прикрепляется к брюшной полости, имплантируется к кишечнику, сальнику, брюшине и её органам;
5. шеечной (0,1-0,4%) — прикрепление плодного яйца к цилиндрическому эпителию шейки матки;
6. интралигаментарной (0,1%) — плодное яйцо прикрепляется между листками широких маточных связок из-за разрыва маточной трубы;
7. беременностью в культе маточной трубы (0,08-0,1%);[15]
8. гетеротопической — одно плодное яйцо прикрепляется к матке, а другое вне её полости;[17][18] редкая патология[16], однако её частота значительно увеличивается в связи с процессом развития вспомогательных методов репродукции.
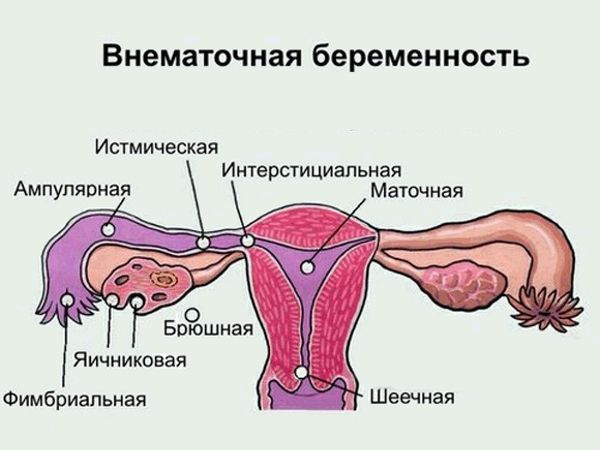
Локализация внематочной беременности
Также в литературе описаны ситуации, не попадающие ни под один из пунктов классификации: прикрепление оплодотворённой яйцеклетки на полость матки в область рубца от кесарева сечения[19][20] и интрамуральная (стеночная) локализация[21].
По клиническому течению внематочная беременность бывает:
а) прогрессирующей;
б) прервавшейся:
- трубный аборт;
- разрыв маточной трубы.
Осложнения беременности внематочной
Эктопическая беременность, независимо от локализации, чревата грозными осложнениями! Любое подозрение на внематочную беременность требует консультации гинеколога и экстренной госпитализации в стационар.
Самый распространённый исход эктопической беременности — массивное кровотечение внутри брюшной полости. Пациенткам в подобном случае необходима экстренная оперативная терапия, интраоперационный и внешний гемостаз (остановка кровотечения препаратами СЗП, транексам), а также требуется восстановить объём циркулирующей крови.[21]
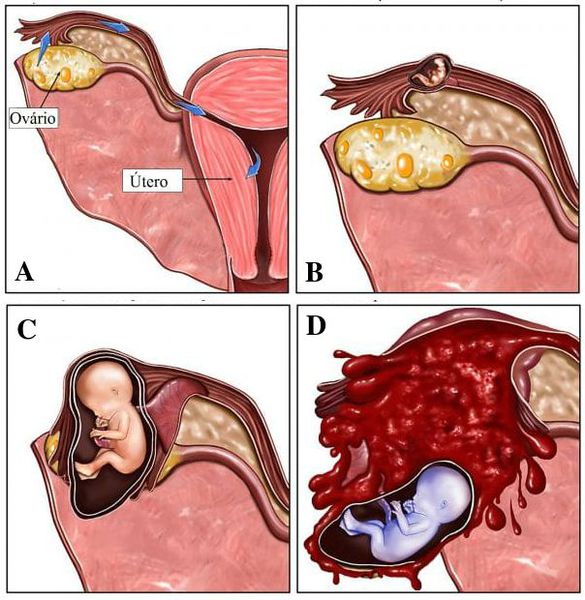
Кровотечение в случае внематочной беременности
Зачастую внематочная беременность осложняется разрывом маточной трубы, к которой имплантировалось плодное яйцо. В таком случае у женщины станут проявляться симптомы «острого живота»:
- внезапные резкие болевые ощущения в нижней части живота, распространяющиеся на прямую кишку, поясничную область, нижние конечности;
- кровомазание или кровянистые выделения из влагалища, нередко достаточно обильных;
- может быть сухость во рту, общая слабость, головокружение вследствие понижения артериального давления, даже потеря сознания.
По клиническому течению прервавшаяся трубная беременность похожа на апоплексию яичника (кровоизлияние в яичник), поэтому необходимо провести чёткую дифференциальную диагностику и вовремя оказать помощь в полном объёме.
Во время развития беременности в брюшной полости женщина может не предъявлять жалоб до определенного срока. Однако позже пациентки активно жалуются на общую слабость, обмороки, головокружения, болезненные ощущения в нижней части живота. Позднее присоединяются симптомы развития анемии — бледнеют кожные покровы и слизистые оболочки рта. Это обусловлено сдавлением и/или повреждением сосудов брюшной полости мелкого или среднего калибра. Внутренние кровотечения возникают в результате прорастания крупных сосудов ворсинами хориона. При прикреплении яйцеклетки в месте со скудным кровоснабжением плодное яйцо гибнет. Если плод имплантируется в хорошо кровоснабжаемую область, возможно продолжение развития беременности, однако до срока нормальной гестации донашивается редко. Симптоматика при брюшной беременности весьма вариабельна, отличие проявлений зависит от места прикрепления оплодотворённой яйцеклетки и от степени повреждённости внутренних органов.
Клиническая картина шеечной беременности зависит от срока гестации (полного количества недель беременности) и уровня прикрепления оплодотворённой яйцеклетки. Примечательно, что боль при подобной беременности женщины отмечают крайне редко, более характерным признаком являются кровотечения из влагалища, иногда достаточно обильные, нередко профузные (очень сильные). Шеечный тип беременности особо опасен для жизни и здоровья пациентки: шейка матки имеет хорошее кровоснабжение, поэтому риски развития массивного кровотечения, тромбогеморрагического синдрома (ДВС-синдром), геморрагического шока значительно выше! Как правило, развитие шеечной беременности происходит до 8-12 недель.
Яичниковая беременность зачастую прерывается уже на ранних сроках, в крайне редких случаях достигает второго триместра. Клиника в таком случае сходна с картиной при разрыве трубы вследствие прервавшейся трубной беременности. Осложнение беременности происходит в яичнике при разрыве тканей органа и последующим кровотечением.
Беременность в рудиментарном роге матки редко достигает значительных сроков гестации, однако известны случаи, когда подобная беременность достигала и более серьёзных сроков[22] и даже заканчивались родоразрешением[23][24]. Рудиментарная беременность также сходна по клинике с трубной, прерывается она по типу разрыва вместилища оплодотворённой яйцеклетки, с характерным появлением обильных кровотечений и клиникой геморрагического шока.
Диагностика беременности внематочной
Почему при подозрении на беременность надо идти к врачу
При задержке менструации в 8-10 дней следует посетить гинеколога. Это поможет исключить риск внематочной беременности. Также доктор назначит необходимые анализы, которые предотвратят возможные осложнения других заболеваний.
Покажет ли тест внематочную беременность
Как правило, если происходит задержка менструации, то женщины самостоятельно выполняют тест на беременность ещё до обращения к врачу. Более информативным методом на данном этапе будет определение уровня хорионического гонадотропина (β-ХГ, ХГЧ)[26] в крови, вырабатывающийся при беременности. Референтные значения этого гормона при маточной беременности в значительной степени отличаются от тех же значений при внематочной беременности — такое отличие поможет сузить диагностический поиск.[27] Недостаточный прирост ХГЧ может свидетельствовать не только об эктопической беременности, но и о нарушениях маточной беременности.[28]
Уровень прогестерона также будет существенно различаться. Оценкой и интерпретацией результатов анализа занимается врач-гинеколог.
Клиническое обследование
К сожалению, диагностировать внематочную беременность на малых сроках достаточно сложно ввиду того, что клиническая симптоматика сходна с обычным течением беременности, когда развитие плодного яйца протекает в области матки.[25] Анамнез жизни и данные о гинекологических патологиях являются важными составляющими для постановки диагноза.
При бимануальном осмотре врач-гинеколог обнаруживает слегка увеличенную, мягкую и подвижную матку, в проекции придатков матки производит пальпацию пастозного образования, которое может оказаться подвижным с нечеткими контурами или же округлым тестообразной консистенции. Во время смещения матки выявляется острое болевое ощущение с иррадиацией в задний проход. Осмотр слизистых оболочек влагалища и шейки матки в зеркалах может выявить цианотичность (синюшность). Выявление характерных ранних признаков беременности — симптома Гегара (размягчение матки в области перешейка) и признака Пискачека (выпячивание матки куполообразной асимметричной формы) — говорит о слабоположительном или вовсе отрицательном результате.
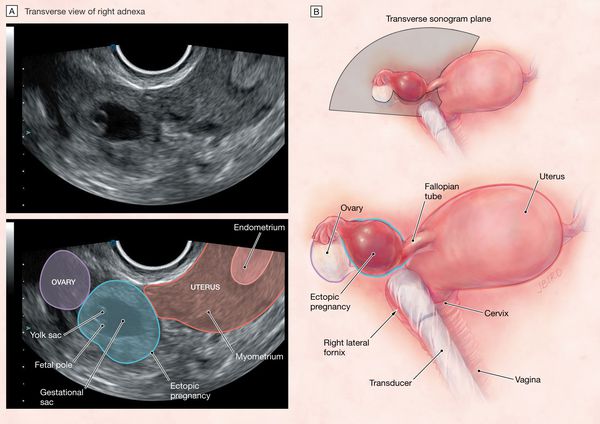
Внематочная беременность на УЗ-снимках
Ультразвуковое исследование
Достаточно эффективным методом определения локализации оплодотворённой яйцеклетки является УЗИ трансвагинальным датчиком.[29] УЗИ необходимо сделать при сроке беременности 8 недель.
Во время ультразвукового исследования можно выявить не только эхографические признаки беременности и определить количество жидкости в брюшной полости и дугласовом пространстве, что является предопределяющим фактором в решении вопроса об оперативном вмешательстве. Наиболее достоверные эхографические признаки — это выявленные параовариальные образования с неровными и нечеткими контурами, а проведение допплерографии позволит отличить ложное плодное яйцо.[30]
Пункция брюшной полости через задний свод влагалища (кульдоцентез)
В рамках диагностики внематочной беременности этот метод считается устаревшим. Его применяют только в том случае, если нет возможности сделать УЗИ.
Диагностическое выскабливание полости матки
Диагностическая лапароскопия, пожалуй, самая информативная методика, необходимая для постановки диагноза.[31][32][33] В момент проведения хирург способен визуализировать расположение эмбриона и произвести санацию (оздоровление) брюшной полости, рассечь спайки, провести оперативную терапию.[34]
Дифференциальная диагностика
На догоспитальном этапе она проводится с угрозой прерывания беременности, дисфункциональными метроррагиями; при остром болевом синдроме — с апоплексией яичника, пельвиоперитонитом, перекрутом ножки кисты яичника, аппендицитом, перфорацией полого органа.
Лечение беременности внематочной
Когда необходимо обратиться к врачу
При подозрении на внематочную беременность пациентка должна быть срочно госпитализирована.
Хирургическое лечение
Преимущественно лечение эктопической беременности осуществляется только хирургическим путём.[35][36][37][38] Выбор доступа — лапароскопический или лапаротомический — первоначально зависит от места протекания внематочной беременности, развившихся осложнений (массивного кровотечения в брюшной полости), квалификации хирурга и оснащения хирургического стационара, куда доставили пациентку.
Наиболее благоприятный прогноз выявляется у женщин с трубной эктопической беременностью. Операцией выбора при такой локализации беременности чаще всего является тубэктомия (удаление трубы к которой прикрепилось плодное яйцо). При нахождении плодного яйца в фимбриальном отделе возможно провести его эвакуацию, то есть «выдавливание» эмбриона через ампулу маточной трубы.
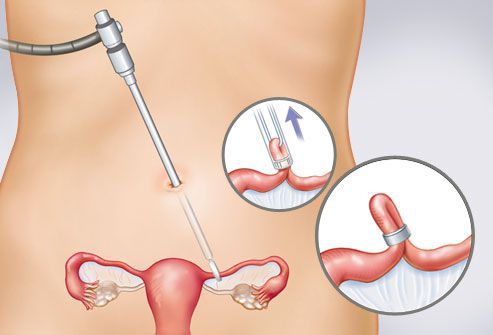
Лапароскопическое лечение трубной внематочной беременности
Нужно ли сохранять фаллопиевы трубы при внематочной беременности
В отдельных случаях есть смысл выполнения органосохраняющей реконструктивной операции — сальпинготомии и удаления плодного яйца. Обоснованием подобного операционного вмешательства будет являться наличие у женщины единственной маточной трубы, а также решение пациентки о сохранении репродуктивной функции. Однако существует ряд факторов, когда выполнение такой операции невозможно:
- если ранее уже была выполнена реконструктивная операция этой трубы;
- значительные структурные изменения вследствие разрыва трубы.
Целью данной операции является восстановление целостности и проходимости маточной трубы. Предпочтение отдается малоинвазивному лапароскопическому доступу во избежание образования спаечного процесса. Для наиболее эффективной профилактики спаек широкое распространение получило применение противоспаечных барьеров — специальных гелей, вводимых эндоскопически в полость маточных труб. По данным исследований[40], введенный интраоперационно гель остается в трубе на 3-5 дней, что позволяет выиграть время для восстановления мезотелия.
К осложнением выполненной сальпинготомии можно отнести:
- в раннем послеоперационном периоде: развитие кровотечения из прооперированной маточной трубы в течение первых после операционных суток;
- персистенция и дальнейшее развитие хориальной ткани (её клетки могут остаться в стенке маточной трубы и продолжать делиться уже после удаления непосредственно эктопической беременности).
К осложнениям выполненной тубэктомии можно отнести:
- в раннем послеоперационном периоде: несостоятельность швов на матке и кровотечение в первые послеоперационные сутки;
- развитие эктопической беременности повторно в прооперированной маточной трубе в дальнейшем. Риск около 50%.[39]
Беременность в рудиментарном роге матки, к сожалению, не всегда разрешаются в пользу пациентки. Иногда хирургу приходится прибегнуть даже к радикальной операции — ампутации матки, однако своевременная диагностика патологии и выявление анатомо-физиологических особенностей матки может значительно повлиять на исход.
Шеечная и шеечно-перешеечная локализации беременности ещё не так давно обрекали пациенток на безоговорочное удаление матки: в связи с тем, что имплантировавшийся эмбрион имеет хорошее кровоснабжение, иные попытки разрешить патологическую беременность заканчивались массивными кровотечениями и несли серьезные последствия для здоровья женщины. В настоящее время появились методики, помогающие сохранить матку и возможность реализации детородной функции. Проводится эмболизация маточных артерий[41], вследствие чего уменьшается кровоток, снижается питание хориона. Проводится вакуум-аспирация или выскабливание плодного яйца под УЗ-контролем.
Медикаментозное лечение
В некоторых случаях на одном из этапов показано артериальное введение препарата «Метотрексата» — эмбриотоксического препарата.[42][43]
Помимо этого, параллельно пациентке назначают антибактериальные препараты, проводят гемостатическую терапию и мероприятия, направленные на снятие болевых ощущений. Ориентируясь на степень тяжести состояния, осуществляют коррекцию ОЦК и противоанемические препараты.
Реабилитация
После прерывания внематочной беременности может быть назначено санаторно-курортное лечение и приём комбинированных оральных контрацептивов (КОК).
Существуют ли народные методы лечения внематочной беременности
Безопасных народных методов избавления от внематочной беременности не существует. Их применение может привести к несвоевременному обращению к врачу и смерти женщины.
Прогноз. Профилактика
Последствия внематочной беременности
Патология опасна не только для здоровья женщины, но и для её жизни: в России 3,6 % случаев внематочной беременности заканчиваются смертью пациентки [46]. Кроме того, она чревата рецидивами и может приводить к бесплодию.
Профилактика
Исходя из факторов риска, приводящих к эктопической беременности, можно составить список правил, которые стоит соблюдать для её предупреждения:
- первостепенно, при подготовке к зачатию ребёнка необходимо выполнить полное обследование, обязательно включающее в себя трансвагинальное УЗИ, в целях выявления патологий со стороны мочеполовой системы, а также уточнения анатомо-физиологических особенностей (двурогая матка);
- избегать сомнительных половых связей, чтобы не допустить развитие инфекции, использовать средства барьерной контрацепции;
- необходимо своевременно и правильно проводить лечение воспалительных заболеваний половых органов, наблюдаться у врача-гинеколога и не заниматься самолечением;
- в случае необходимости проведения прерывания беременности отдавать выбор наименее травматичным методикам, выполнять все назначения врача в послеоперационный период;
- снизить количество стрессовых факторов, по возможности отказаться от работы в ночное время суток, соблюдать режим труда и отдыха;
- отказаться от табакокурения.
При соблюдении этих несложных правил прогноз у заболевания благоприятный.
За дополнение статьи благодарим Оксану Быковскую — врача высшей категории, гинеколога, репродуктолога кандидат медицинских наук!
Список литературы
Габидуллина Р.И., Сирматова Л.И., Кислицина Э.М., Савельев С.Е. Трудности диагностики внематочной беременности // Вестник современной клинической медицины. 2013. №5.
Сарсенова А.С., Оспанова С.Т., Алдубашева Г.М., Сагатбекова Б.Б., Бакиева Д., Баймешова А., Шахнович Ф., Иванова Ю., Брюхова В. Внематочная беременность. Проблемы и пути их решения // Вестник КазНМУ. 2014. №4.
Исмайлова М. К. Эктопическая беременность после экстракорпорального оплодотворения // ПМ. 2013. №7 (76).
Кузнецова О.С., Чернышев А.В. Инфекции, передающиеся половым путем, как медико-социальная проблема (по данным литературы) // Вестник Тамбовского университета. Серия: Естественные и технические науки. 2014. №3.
Мальцева Л. И., Церетели И. К., Панькова М. В. Этиологическая роль урогенитальной инфекции у женщин с трубной беременностью // Казанский мед.ж.. 2007. №2.
Додхоева М.Ф., Сабурова Х.Ш., Олимова Л.И. Факторы, способствующие развитию эктопической беременности в сельской местности // ДАН РТ. 2016. №9-10.
Фетищева Л.Е., Ушакова Г.А. Внематочная беременность: факторы риска, диагностика и восстановление фертильности. Лекция // МиД. 2017. №3.
Кухтина Е.Г., Соленова Л.Г., Федичкина Т.П., Зыкова И.Е. Ночные смены и риск нарушения здоровья женщин // Гигиена и санитария. 2015. №5.
Сергеев А.П., Латыпов А.С., Глебова Н.Н., Трубин В.Б., Трубина Т.Б. Современные подходы к диагностике прервавшейся внематочной беременности на догоспитальном этапе (скорая помощь) // МиД. 2006. №3.
Шустрова К.С., Чирков А.В., Нешатаева Т.И., Ким М.Р. Клинико-диагностические аспекты и тактика ведения внематочной беременности // Дальневосточный медицинский журнал. 2002. №1.
Сарсембаева М.М. Внематочная беременность. Причины, симптомы, лечение, прогнозы // Вестник хирургии Казахстана. 2012. №4 (32).
Сатыбалдина Б.А., Еспаева Р.Н., Искакова А.М., Сагалбаева У.Е., Жаксылыкова М.А. Клинические случаи редко встречающихся форм внематочной беременности // Вестник КазНМУ. 2016. №1.
Гинекология-национальное руководство под ред. Кулакова В.И., Савельевой Г.М., Манухина И.Б. 2009 г.; * Лихачев В.К. Практическая гинекология. Руководство для врачей 2007.
Долгих В.Т., Проноза А.В., Степанова Г.В., Калинина О.Б., Алексеюк И.П., Садовникова Т.Ю., Коржук О.В., Ларионова О.М. Современные аспекты патогенеза диагностики и лечения внематочной беременности // ОНВ. 2002. №21.
Галин А.П. Атипичные формы внематочной беременности // Вестник РУДН. Серия: Медицина. 2011. №6.
Зверко В.Л., Бут-гусаим Л.С., Белуга М.В., Биркос В.А., Белуга В.Б., Ляхнович Н.А., Санько А.К. Редкий случай двойни с расположением одного плода в рудиментарном роге матки // Журнал ГрГМУ. 2010. №4 (32).
Опрева Г. А. Редкий случай внематочной беременности // Медицина и экология. 2010. №4 (57).
Мальцева Л.И., Фаттахова Ф.А., Замалеева Р.С., Куртасанова Е.С., Хрулева Г.Х. Рубцовая беременность - новый вид внематочной беременности // ПМ. 2017. №7 (108).
Флоренсов В.В., Зуев В.А., Горобец Э.А., Давыдова Н.Н., Красняк Е.В. Редкий случай сочетания маточной и внематочной беременности // Сиб. мед. журн. (Иркутск). 2017. №1.
Назаренко О.Я., Тимофеева С.В. К вопросу о ведении пациенток с внутрибрюшным кровотечением генитального происхождения // Казанский мед.ж.. 2014. №2.
Макухина Т.Б., Макухина В.В. Эктопическая стеночная беременность // Кубанский научный медицинский вестник. 2017. №6.
Данелян С.Ж., Гогичаев Т.К., Гуляева Н.М., Джобава Э.М., Доброхотова Ю.Э. Клинический случай внематочной беременности 21-22 недель гестации в рудиментарном роге матки // Акушерство, гинекология и репродукция. 2012. №3.
Лискович В.А., Егорова Т.Ю., Наумов И.А., Минюк Л.Л., Гурин А.Л., Плоцкий А.Р. Доношенная беременность в рудиментарном роге матки: случай клинического наблюдения // Журнал ГрГМУ. 2005. №1 (9).
Покусаева В.Н., Литвинова Н.В., Мариновичева Е.И., Новикова Г.Э. Клиническое наблюдение внематочной беременности позднего срока // Вестник Смоленской государственной медицинской академии. 2006. №4.
Кириченко А.К., Базина М.И., Зыкова Л.Д., Али-риза А.Э. Сравнительная характеристика ранних этапов развития эктопической и маточной беременности // Сиб. мед. журн. (Иркутск). 2003. №5.
Комличенко Э.В., Цивьян Б.Л., Уракова Р.В. Внематочная беременность - современные аспекты диагностики и лечения. Клинико-экономический эффект использования современных медицинский технологий в лечении трубной беременности // Ж. акуш. и жен. болезн.. 2003. №3.
Костырева Н.А., Ахметов Е.А. Ультразвуковые особенности параовариального образования в диагностике внематочной беременности // Вестник хирургии Казахстана. 2010. №4 (24).
Фетищева Л.Е., Ушакова Г.А., Петрич Л.Н. Внематочная беременность: факторы риска, проблемы диагностики, лечения, восстановления фертильности // МиД. 2017. №1.
Мухиддинов Н.Д., Исмоилов М.М., Гулин А.В., Назирбоева О.Ю., Саидов М.С. Современные данные относительно вопросов этиологии, диагностики и патологического влияния трубной формы внематочной беременности на репродуктивное здоровье женщины (обзор литературы) // Вестник Тамбовского университета. Серия: Естественные и технические науки. 2017. №6-2.
Тварадзе И.Э., Науменко А.А., Коновалова А.В., Соломатин Д.В. Трубная беременность: современные методы диагностики и лечения // Актуальні проблеми сучасної медицини: Вісник української медичної стоматологічної академії. 2009. №4-2 (28).
Каушанская Л.В., Салов И. А. Современные технологии в диагностике внематочной беременности на госпитальном этапе // Саратовский научно-медицинский журнал. 2009. №4.
Эгамбердиева Л.Д., Тухватшина Н.И., Ахметшина Г.Ф. Современные методы диагностики и лечения эктопической беременности. Клиническое наблюдение // ПМ. 2015. №4-1 (89).
Фетищева Л.Е., Захаров И.С., Ушакова Г.А., Мозес В.Г., Демьянова Т.Н., Васютинская Ю.В., Петрич Л.Н. Интерстициальная беременность - трудности диагностики // МиД. 2017. №2.
Яковлева Н.В. Возможности современных оперативных технологий в органосохраняющем лечении пациенток с внематочной беременностью // Политравма. 2008. №2.
Гаспаров А.С., Каушанская Л.В., Дубинская Е.Д., Колесников Д.И., Бабичева И.А., Барабанова О.Э., Тер-овакимян А.Э. Современная концепция оказания помощи больным с внематочной беременностью // Известия вузов. Северо-Кавказский регион. Серия: Естественные науки. 2006. №S25.
Лялина Е.А., Керимкулова Н.В., Ратманов М.А. Эффективность лапароскопической линейной сальпинготомии при трубной беременности // Вестник ИвГМА. 2009. №4.
Апселенова М.К., Нургалиева Л.И., Джарикова Б.Н., Джалешев К.Ш. Оценка эффективности лапароскопического метода в лечении внематочной беременности // Вестник КазНМУ. 2013. №2.
Евтушенко И.Д., Рыбников С.В. Эндохирургические методики в лечении прогрессирующей трубной беременности // Бюллетень сибирской медицины. 2006. №1.
Мухиддинов Н.Д., Исмоилов М.М., Гулин А.В., Назирбоева О.Ю., Саидов М.С. Отдаленные результаты хирургического лечения больных с трубной беременностью после тубэктомии // Вестник Тамбовского университета. Серия: Естественные и технические науки. 2017. №6-2.
Фаткуллин И.Ф., Алыев Ш.А. Оглы. Результаты комплексного лечения трубной беременности с применением мини-инвазивных эндоскопических технологий и современного противоспаечного барьера // Медицинский альманах. 2009. №4.
Доброхотова Ю.Э., Гришин И.И., Ибрагимова Д.М., Сапрыкина Л.В. Лечение шеечной беременности методом эмболизации маточных артерий с внутриартериальным введением метотрексата и вакуум-аспирацией плодного яйца // Вестник РГМУ. 2014. №4.
Гришин И.И., Доброхотова Ю.Э., Капранов С.А. Новые возможности в лечении шеечной беременности* // Лечебное дело. 2010. №4.
Власова Н.В. Профилактика развития вторичного бесплодия у пациенток с трубной беременностью // Казанский мед.ж.. 2007. №2.
Parashi S., Moukhah S., Ashrafi M. Main Risk Factors for Ectopic Pregnancy: A Case-Control Study in A Sample of Iranian Women // Int J Fertil Steril. — 2014; 8(2): 147–154.ссылка
T. A. Dulay. Ectopic Pregnancy // MSD, 2020.
Внематочная беременность. Клинические рекомендации // Министерство здравоохранения РФ, 2017.

