Определение болезни. Причины заболевания
Абсцесс дугласова пространства (Pelvic аbscess) — это гнойный очаг, расположенный в области малого таза: у женщин — между прямой кишкой и маткой, у мужчин — между прямой кишкой и мочевым пузырём.
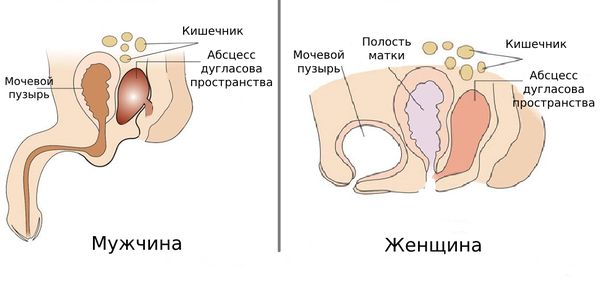
Абсцесс дугласова пространства
Дугласово пространство в норме заполнено жировой клетчаткой и образовано листками брюшины, которые вместе с сальником и петлями тонких и толстых кишок формируют некую капсулу. При абсцессе это не позволяет скопившемуся гною попасть в свободную брюшную полость [1][2]. В некоторых источниках такой абсцесс по-другому называют ректовагинальным, но это неправильно, так как при абсцессе дугласова пространства стенка влагалища не вовлечена в патологический процесс.
Современной статистики распространённости абсцесса дугласова пространства нет, но в более старых источниках указано, что он встречается редко: по разным данным, его частота колеблется от 0,1 до 3 % [3]. И хотя эта болезнь не входит в число частых, важно знать её симптомы и методы коррекции, чтобы вовремя обнаружить, вылечить и не допустить развития тяжёлых осложнений [4].
Причины формирования абсцесса дугласова пространства
Чаще всего абсцесс дугласова пространства формируется как осложнение:
- воспалительных заболеваний органов малого таза (например, при остром сальпингоофорите, остром метроэндометрите, пиоваре (гнойном инфекционно-воспалительном процессе в яичнике), параметрите, сактосальпинксе и тубоовариальном абсцессе);
- острого аппендицита, особенно если аппендикс расположен ближе к полости малого таза, куда затекает гнойное содержимое из верхних отделов брюшной полости [12];
- прямокишечного свища;
- гинекологических и хирургических манипуляций.
Реже к возникновению абсцесса приводит разрыв дивертикула ободочной кишки, парапроктит (воспаление тканей около прямой кишки) и распространённый перитонит.

Дивертикулы
Наиболее частые возбудители воспалительного процесса:
- облигатные или факультативные анаэробы — бактерии, живущие в бескислородной среде (пептококк, пептострептококк, синегнойная палочка, стрептококк, стафилококк и т. д.);
- инфекции, передающиеся половым путём (ИППП), — иммунитету сложно справиться с ними самостоятельно, к тому же эти инфекции хорошо адаптируются, что позволяет им поддерживать вялотекущее воспаление на протяжении долгого времени (хламидия трахоматис, трихомониаз, гонококк и т. д.);
- возбудители, вызывающие бактериальный вагиноз, — при длительном нахождении в организме могут вызвать воспаление придатков и матки, что впоследствии приводит к абсцедированию (превотелла, гарднерелла и др.).
Более подвержены развитию воспаления люди со сниженным иммунитетом, ВИЧ-инфекцией, хроническими вирусными гепатитами, сифилисом, тяжёлыми хроническими патологиями в стадии декомпенсации, инфекциями мочевыводящих путей и пиелонефритом.
Симптомы абсцесса дугласова пространства
Пациентов с абсцессом дугласова пространства беспокоит ноющая, колющая или стреляющая боль в области заднего свода, отдающая в задний проход. Женщины также испытывает болезненные ощущения во влагалище, а мужчины — в прямой кишке. Интенсивность боли зависит от остроты течения, размеров абсцесса и длительности патологии. Она может проявляться как в спокойном состоянии (часто резко усиливается, когда пациент сидит), так и при движении, ходьбе, дефекации и половом контакте.
Абсцесс также может сопровождаться повышением температуры до 39–40 °C, ознобом и лихорадкой [5].
Иногда появляется чувство тяжести и распирания в животе, в основном в нижней части, но такие симптомы встречаются достаточно редко. Обычно пациенты все эти проявления описывают как боль.
В случае присоединения инфекции мочевыводящих путей могут появиться болезненные ощущения при мочеиспускании, но непосредственно для абсцесса дугласова пространства они не характерны. Интоксикация организма также может вызвать диарею, но чаще всего человек не может сходить в туалет, так как абсцесс сдавливает прямую кишку.
Патогенез абсцесса дугласова пространства
В основе патогенеза лежит типовая реакция организма на инфекцию — воспаление, которое проходит следующие фазы:
- альтерация — в дугласовом пространстве появляется свободная жидкость, которую можно увидеть на УЗИ органов малого таза; при осмотре её можно нащупать над сводами влагалища;
- экссудация — период активной работы клеток иммунитета; в месте воспаления появляется покраснение, отёк и боль за счёт выработки цитокинов;
- абсцедирование — наступает, если организм долго борется с инфекцией, но не может её полностью уничтожить; обычно формируется в замкнутом пространстве со скудным доступом кислорода (оптимальная среда для развития абсцесса);
- пролиферация — финальная стадия воспаления, которую ещё называют стадией разрешения; в зависимости от тяжести воспалительного процесса оно либо проходит, либо развиваются осложнения (например, появляются спайки органов малого таза), либо острый процесс приобретает форму вялотекущего воспаления (такое случается редко) [10].
Абсцесс формируется при бурном воспалении с большим количеством компонентов (цитокинами, лизосомальными ферментами, интерферонами, интерлейкинами, антителами, простагландинами, лейкотриенами и т. д.). В этом случае влияние патогенных механизмов становится больше, чем защитных. Образованию гнойного очага также способствует благоприятная среда (закрытое пространство). В этой чётко отграниченной капсуле образуется гной, также там присутствует микробный компонент, продукты распада и нити фибрина.
Классификация и стадии развития абсцесса дугласова пространства
Абсцесс дугласова пространства чаще всего развивается как осложнение операции или другой воспалительной патологии. Поэтому у него нет своего кода в Международной классификации болезней 10-го пересмотра (МКБ-10).
Если абсцесс развивается в результате гинекологической патологии, ему присвоят код N73.5, который соответствует неуточнённому тазовому перитониту у женщин, так как остальные рубрики не подходят. Однако в других случаях хирурги могут кодировать абсцесс иначе. Отдельных клинических рекомендаций, посвящённых абсцессу дугласова пространства, также не существует.
В клинической практике врачи отличают его по видам возбудителей, причине, течению и клинико-морфологической форме.
Так, у воспалительного процесса, вызывающего абсцесс, может быть бактериальная, вирусная, грибковая и смешанная природа. Если возбудителя установить не удаётся или он является условно-патогенным, говорят о неспецифическом воспалении, при известном возбудителе — о специфическом. В случае с абсцессом дугласова пространства это обычно ИППП или бактерии по типу кишечной палочки.
По времени выделяют острый (длится до 30 дней) или хронический воспалительный процесс. Второй вариант встречается значительно реже.
Определяя клинико-морфологическую форму, выясняют, есть ли очаги распада (некроза) или нет.
Стадии развития абсцесса:
- инфильтрация — стадия активной работы иммунитета и выраженного воспалительного ответа;
- абсцедирование — стадия формирования абсцесса, т. е. капсулы с очагами некроза и гнойными массами;
- разрешение (выздоровление) — улучшение клинической картины и формирование фиброзной ткани на месте абсцесса [9].
Осложнения абсцесса дугласова пространства
К основным осложнениям относят:
- перитонит — если не лечить абсцесс дугласова пространства, воспаление распространяется на окружающие ткани и органы малого таза, такие как матка, яичники, мочевой пузырь или прямая кишка; они пропитываются гнойными массами, что приводит к перитониту и дальнейшим крайне тяжёлым последствиям (например, кишечной непроходимости и ТЭЛА ), а также летальному исходу;
- сепсис, септикопиемия — это выраженный системный воспалительный ответ, захватывающий весь организм; этот процесс грозит полиорганной недостаточностью (плохой работой сразу нескольких органов) и связан с высоким показателем летальных исходов [5];
- спайки в полости малого таза — с ними также связаны другие осложнения, например хроническая тазовая боль, увеличение риска внематочной беременности и бесплодия, связанного с непроходимостью маточных труб [11].

Перитонит
Данных о тромбофлебите тазовых вен, вызванных абсцессом дугласова пространства, нет, но, учитывая патогенез патологии, такое осложнение возможно.
Диагностика абсцесса дугласова пространства
При возникновении симптомов абсцесса важно обратиться к врачу: женщинам — к акушеру-гинекологу, а мужчинам — к хирургу.
Диагностика начинается со сбора жалоб и анамнеза (истории болезни). Обычно пациент жалуется на боль внизу живота ноющего, стреляющего или тянущего характера, которая может отдавать в крестец, копчик, поясницу, пах и влагалище. Далее врач уточняет детали:
- есть ли другие симптомы, например подозрительные выделения из половых путей, повышение температуры выше 37,5 °C, озноб и т. д.;
- проходили ли ранее гинекологические, урологические или проктологические операции или манипуляции;
- отмечал ли пациент болезненное мочеиспускание и примеси в моче (такая информация помогает установить источник инфицирования);
- есть ли симптомы, указывающие на острый аппендицит (в частности, флегмонозный), например боль в правой подвздошной области, тошнота, рвота, жидкий стул, подъём температуры.
После опроса врач прощупывает нижние отделы живота, что обычно вызывает болезненные ощущения. Порядок физикального осмотра зависит от пола пациента.
Женщины проходят:
- влагалищный осмотр — показывает покраснение слизистой влагалища и шейки матки, отёк шейки, болезненность в области сводов при введении зеркала;
- бимануальное исследование (одной рукой врач прощупывает половые органы, а другой надавливает на брюшную стенку) — выявляет нависшие своды, резко болезненные при прощупывании, смещение матки при небольшом потягивании за шейку также сопровождается болью.
Мужчинам проводят ректальный осмотр — пальцевое исследование прямой кишки. На почве поражения тазовых нервов и его ветвей снижается тонус наружного сфинктера заднего прохода, что ведёт к его слабости и плохому удерживанию кала и газов. Иногда даже наблюдается зияние заднего прохода.
Исследуя прямую кишку каждый день, можно установить определённую эволюцию симптомов: сначала определяется лишь болезненность передней стенки прямой кишки, затем удаётся установить её нависание, ещё через 2–3 дня место выбухания стенки прямой кишки уплотняется и превращается в болезненный инфильтрат, слизистая кишки перестаёт смещаться. Спустя некоторое время в одном из участков инфильтрата появляется размягчение: исследующий палец иногда как бы проваливается в плотное образование. Этот симптом указывает на необходимость проведения операции [2].
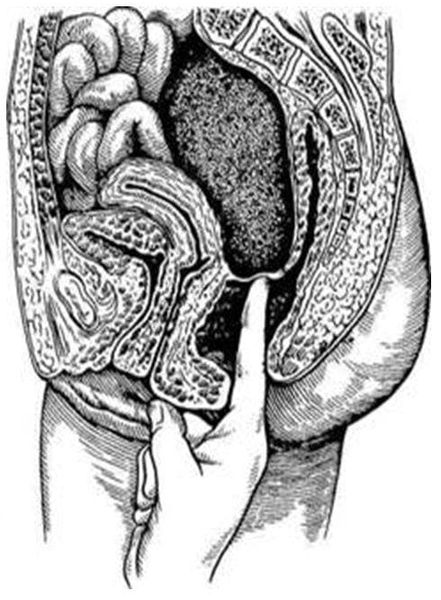
Ректальный осмотр при абсцессе дугласова пространства
Лабораторная диагностика
Врач обязательно назначает:
- общий анализ крови — обращает на себя внимание повышенный уровень лейкоцитов, С-реактивного белка и прокальцитонина (выше 0,33 нг/л), увеличение скорости оседания эритроцитов и сдвиги лейкоформулы в зависимости от возбудителя; при длительном течении заболевания возможна лейкопения — снижение уровня лейкоцитов [6];
- биохимический анализ крови — выявляет снижение уровня общего белка и альбумина, а также сывороточного железа;
- анализ крови на ВИЧ, гепатиты и сифилис;
- гинекологический/урологический мазок — показывает повышение уровня лейкоцитов, наличие эпителиальных и ключевых клеток, выявляет возбудителей (кокки, в том числе гонококки, и трихомонады);
- ПЦР на ИППП — определяет возбудителя, что важно для назначения соответствующего препарата;
- бактериальный посев из цервикального канала — также определяет чувствительность возбудителей к антибиотикам.
Инструментальная диагностика
Обычно пациенты проходят следующие исследования:
- УЗИ органов малого таза — оно показывает абсцесс дугласова пространства в виде образования с ровным нечётким контуром и неоднородным содержимым (фрагментами разной эхогенности: «белыми» и «тёмными»). С его помощью также можно увидеть уровень жидкости в области некроза и отёк. Возможно появление пузырьков газа в полости абсцесса, если причиной его возникновения стали анаэробные бактерии. Из-за воспалительного процесса кровоток будет повышен.
- КТ органов малого таза — обладает высокой специфичностью. На КТ-снимке абсцесс будет выглядеть светлее, чем окружающие ткани. В других случаях он напоминает кистозные полости с тонкой капсулой, неровными краями и неоднородной взвесью.
- Пункция заднего свода — выполняют для постановки окончательного диагноза и частичного удаления гнойного содержимого, чтобы облегчить симптомы сдавления на соседние структуры.
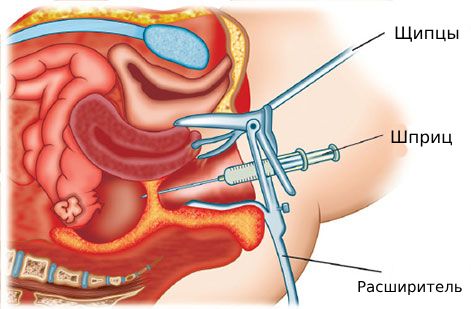
Пункция заднего свода

Пункция заднего свода
Дифференциальная диагностика
Абсцесс дугласова пространства стоит отличать от других патологий, схожих по клинической картине и осмотру.
У женщин его дифференцируют:
- с разрывом кисты яичника — проявляется острой болью, появившейся сразу после физической нагрузки или полового контакта, в то время как при абсцессе боль нарастает постепенно;
- внематочной беременностью — исключают с помощью теста на беременность и анализом на уровень хорионического гонадотропина человека (ХГЧ);
- тубоовариальным абсцессом — в этом случае УЗИ покажет расширение маточной трубы с неоднородным содержимым;
- объёмными образованиями в малом тазу — исключить или подтвердить патологию помогает анализ крови на онкомаркеры и МРТ;
- ретроцервикальным эндометриозом — сопровождается постоянной тазовой болью, усиливающейся во время менструации и половых контактах; в общем анализе крови уровень лейкоцитов в норме.
У мужчин исключают:
- острый аппендицит;
- абсцесс предстательной железы;
- ущемление паховой грыжи;
- парапроктит;
- дивертикул кишечника.
Для уточнения диагноза необходим тщательный сбор анамнеза (характер болей, перенесённые операции и т. д.). На многие вопросы также позволяет ответить выполнение УЗИ и лабораторной диагностики.
Лечение абсцесса дугласова пространства
Есть только один метод терапии абсцесса дугласова пространства — операция.
На первом этапе лечения необходимо удалить очаг воспаления, и важно сделать это наименее травматичным и наиболее эффективным способом. Выбор оперативного вмешательства зависит от объёмов, сопутствующих осложнений и распространённости воспалительного процесса [6].
Наиболее предпочтительным методом является лапароскопия, так как в ходе этой манипуляции врач видит все очаги воспаления, может сразу их дренировать и удалить. Такое вмешательство выполняют под общим наркозом после консультации анестезиолога-реаниматолога.
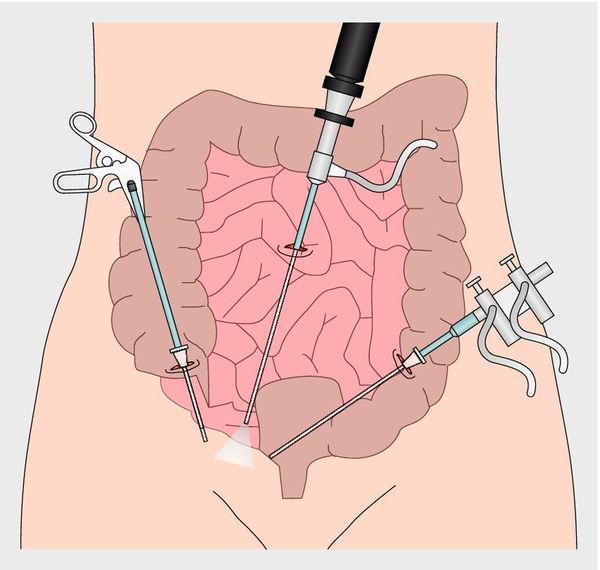
Лапороскопия
При невозможности выполнить операцию лапароскопическим доступом или при подозрении на перитонит проводят открытую операцию: делают разрез на передней брюшной стенке.
Если пациенту противопоказан наркоз и ему нельзя провести операцию, врач назначает пункцию абсцесса: мужчинам — через прямую кишку, женщинам — через задний свод влагалища (кроме женщин без сексуального опыта). Суть метода заключается в удалении гнойного содержимого с помощью шприца и дальнейшего дренирования с введением антисептиков в дугласово пространство [7]. Такое лечение применяют крайне редко, так как оно не избавляет от проблемы полностью и направлено на улучшение качества жизни. Однако у пункции есть ряд преимуществ: скорость, малая травматичность и возможность исследовать полученный материал для подбора эффективной терапии против инфекции.
Подготовка к операции
Любое оперативное лечение, независимо от объёмов, выполняют на фоне стабилизации состояния пациента и приёма антибактериальных препаратов по разным схемам. В первую очередь назначают антибиотики широкого спектра действия. Наиболее эффективным считаются полусинтетические пенициллины в сочетании с Клавулановой кислотой, цефалоспорины, макролиды и тетрациклины. Когда приходят результаты бактериального посева, схема может быть скорректирована.
Эффективность любого антибактериального препарата оценивают через 48–72 часа после начала приёма. Она выражается:
- в нормализации температуры или её устойчивом снижении;
- улучшении клинической картины;
- положительной динамике лабораторных анализов.
Помимо антибактериальных препаратов, также используют:
- антимикотики — при наличии грибковой инфекции;
- противовирусные препараты — в случае установленной вирусной причины (например, ВААРТ при ВИЧ-инфекции, аналоги пуринового нуклеозида (Ацикловир) при герпетической инфекции и т. д.);
- инфузионную терапию (внутривенные инъекции) — для очищения организма от токсинов;
- нестероидные противовоспалительные препараты — для обезболивания и снижения воспалительного процесса.
Реабилитация
Первые сутки после операции пациент обязательно остаётся в стационаре, чтобы медицинский персонал мог отслеживать его состояние: контролировать температуру, артериальное давление, пульс и мочеиспускание. При развитии осложнений (симптомов сепсиса, кровоизлияния и шока) экстренно оказывают необходимую помощь.
В течение первых 24 часов пациенту вводят антибиотик внутривенно или внутримышечно. Когда лихорадка отступает, он принимает препарат в таблетках до завершения курса [5][8].
Если пациенту установили дренаж, оценивают отделяемое, ежедневно обрабатывают поражённый участок тела и меняют стерильные асептические повязки.
На фоне адекватной антибактериальной терапии также назначают физиотерапию: магнитотерапию (самостоятельно или в сочетании с лазеротерапией) и СВЧ-терапию высокочастотным электромагнитным полем. Эти методы помогают быстрее избавиться от боли, снизить воспалительный процесс, улучшить кровообращение и питание тканей и быстрее восстановиться [6].
Восстановление после операции зависит от объёмов лечения и доступа. После лапароскопии пациенты восстанавливаются достаточно быстро и готовы к выписке уже через 4–7 дней при стабилизации состояния.
После операции важно:
- соблюдать половой и физический покой в течение двух месяцев;
- ограничить посещение бань, саун и горячих ванн;
- наблюдаться у хирурга (для мужчин) и акушера-гинеколога (для женщин);
- делать УЗИ органов малого таза, чтобы следить за динамикой состояния.
Пациентам также рекомендовано санаторно-курортное лечение при хроническом сальпингите или оофорите, которые могли стать причиной образования абсцесса, но не ранее, чем через 2 месяца после окончания антибактериальной терапии.
Прогноз. Профилактика
При своевременно проведённом лечении прогноз благоприятный. Пациенты хорошо восстанавливаются и возвращаются к привычному образу жизни.
Если не начать лечение вовремя, повышается вероятность распространения инфекции с формированием множественных очагов абсцедирования и развития перитонита, который, в свою очередь, приводит к сепсису. В таких случаях риск летального исхода составляет в среднем 30–40 % [6][9].
Профилактика абсцесса дугласова пространства
Основой профилактики является своевременное и регулярное обращение к врачу при наличии хронических воспалительных заболеваний.
Чтобы избежать обострений, необходимо корректировать образ жизни: избегать переохлаждений и использовать барьерную контрацепцию (профилактика ИППП).
Список литературы
Сапин М. Р., Брыксина З. Г. Анатомия человека: учебное пособие. — М.: Просвещение, 1995. — 464 с.
Колесов В. И. Острый аппендицит. — М., 2014. — 289 с.
Заболеваемость населения по основным классам болезней // Росстат. [Электронный ресурс]. Дата обращения: 20.06.2024.
Goje О. Бактериальный вагиноз (БВ) // Справочник MSD. — 2023.
Khaliq K., Nama N., Lopez R. A. Pelvic Abscess // StatPearls. — 2023.ссылка
Российское общество акушеров-гинекологов. Воспалительные болезни женских тазовых органов: клинические рекомендации. — М., 2021.
Kuligowska E., Keller E., Ferrucci J. T. Treatment of pelvic abscesses: value of one-step sonographically guided transrectal needle aspiration and lavage // AJR Am J Roentgenol. — 1995. — № 1. — Р. 201–206.ссылка
Forrester J. D. Сепсис и септический шок // Справочник MSD. — 2023.
Гостищев В. К. Клиническая оперативная гнойная хирургия: руководство для врачей. — М.: ГЭОТАР-Медиа, 2016. — 448 с.
Новицкий В. В., Гольдберг Е. Д., Уразова О. И. Патофизиология: учебник в 2 томах. Том 1. — 4-е издание, переработанное и дополненное. — М.: ГЭОТАР-Медиа, 2009. — 848 с.
Шведавченко А. И., Оганесян М. В., Ризаева Н. А. Теоретические и прикладные аспекты анатомии брюшины // Морфологические ведомости. — 2013. — № 2. — С. 109–112.

