Определение болезни. Причины заболевания
Микседема (Myxedema) — это комплекс симптомов, который возникает в условиях длительного и выраженного дефицита гормонов щитовидной железы: тироксина (Т4) и трийодтиронина (Т3). В научной литературе можно встретить несколько синонимов микседемы: слизистый или муцинозный отёк.
![Пациент с микседемой [18] Пациент с микседемой [18]](/media/bolezny/miksedema/pacient-s-miksedemoy-18_s.jpeg?dummy=1764078368860)
Пациент с микседемой [18]
Точных статистических данных о распространённости этого состояния не существует, однако известно, что оно развивается крайне редко [4].
Причины развития микседемы
Микседема неразрывно связана с гипотиреозом — заболеванием, при котором щитовидная железа вырабатывает недостаточно гормонов. Оно бывает первичным (возникает в 95 % случаев) и вторичным [9].
Причины первичного гипотиреоза:
- Аутоиммунные заболевания щитовидной железы (тиреоидит Хашимото). В ходе аутоиммунной реакции организм начинает воспринимать клетки щитовидной железы как чужеродные и усиленно их атакует, что приводит к снижению уровня Т3 и Т4 и развитию характерных симптомов. Однако в некоторых случаях щитовидная железа при аутоиммунном тиреоидите работает нормально и пациента ничего не беспокоит.
- Полное или частичное удаление щитовидной железы. Если щитовидная железа удалена не до конца и часть ткани сохраняется, она может взять на себя бóльшую часть работы по выработке гормонов, но иногда этого оказывается недостаточно и пациенту требуется заместительная терапия.
- Ионизирующее излучение, в том числе радиойодтерапия. Изотопы йода, которые накапливаются в щитовидной железе, очень чувствительны к радиации, поэтому чем больше объём излучения, тем выше вероятность развития гипотиреоза.
- Врождённые аномалии. Гипоплазия (недоразвитие), аплазия (отсутствие) или эктопия щитовидной железы (её перемещение в нетипичное место) приводят к развитию врождённого гипотиреоза.
- Выраженный дефицит йода (эндемический зоб). Встречается преимущественно в горной местности, хотя умеренный дефицит йода распространён практически по всей территории России.
- Лекарственная терапия. Приём некоторых медикаментов, например тиреостатиков, Амиодарона или препаратов, содержащих Литий, может привести к развитию гипотиреоза.
- Подострый или острый тиреоидит. Эти состояния сопровождаются выраженным разрушением клеток щитовидной железы. Сначала они вызывают симптомы тиреотоксикоза, а при прогрессировании — гипотиреоза [14].
- Генетические мутации. Различные генетические нарушения могут вызвать:
- потерю способности щитовидной железы захватывать йод;
- снижение выработки тиреоглобулина (предшественника гормонов щитовидной железы);
- уменьшение активности тиреоидной пероксидазы (фермента, который играет ключевую роль в синтезе Т4 и Т3);
- развитие синдрома Пендреда, который вызывает нейросенсорную тугоухость и гипотиреоз.
К причинам вторичного гипотиреоза относятся:
- Опухоли гипофиза. Даже если клетки, которые задействованы в выработке тиреотропного гормона (ТТГ), не вовлечены в патологический процесс, объёмное образование может сдавливать окружающие ткани, из-за чего возникает дефицит гормона.
- Черепно-мозговая травма. Может привести к ишемии (снижению кровотока) или кровоизлиянию в гипофизе.
- Инфекционное заболевание. Например, менингит, энцефалит или гипофизит.
- Генетическое нарушение синтеза ТТГ. В результате генетической мутации гипофиз не вырабатывает достаточное количество ТТГ, поэтому щитовидная железа не может производить достаточное количество Т4 и Т3, в результате чего развивается вторичный гипотиреоз. В свою очередь при первичном гипотиреозе уровень ТТГ зачастую остаётся нормальным.
- Операция в области гипофиза.
- Лучевая терапия [15].
Факторы риска микседемы:
- Генетическая предрасположенность. Риск возникновения патологии щитовидной железы зависит от набора генов, поэтому близкие родственники часто страдают одинаковыми заболеваниями. Чаще всего такие состояния развиваются из-за мутаций в следующих генах: HLA-DR3, HLA-DR4, CTLA4, CD40, PTPN22, TG, TPO.
- Пол и беременность. По статистике, с проблемами щитовидной железы чаще сталкиваются женщины. Возможно, это связано с эстрогенами или Х-хромосомой. Кроме того, во время беременности иммунная система женщины перестраивается, чтобы её организм не атаковал плод. Это может привести к развитию аутоиммунных заболеваний, в том числе аутоиммунного тиреоидита, который проявляется уже после родов [3]. У беременных также может измениться потребность в тироксине, из-за чего формируется субклинический (скрытый) гипотиреоз.
- Йод и селен. Вреден не только дефицит йода, но и его избыток, так как в этом случае йод способен «заблокировать» щитовидную железу: работоспособность органа может снизиться на 1–2 недели и дольше. Селен входит в состав дейодиназ, крайне необходимых для работы щитовидной железы, поэтому его дефицит также может привести к нарушениям работы органа.
- Радиация. Может разрушить щитовидную железу напрямую или запустить аутоиммунную реакцию организма.
- Возраст. Предположительно, с течением времени иммунная система перестаёт различать собственные и чужеродные антигены, начиная атаковать собственные клетки, поэтому чем старше человек, тем выше у него риск заболеть.
- Инфекции. В некоторых исследованиях обнаружили прямую связь между аутоиммунной агрессией и гепатитом С [3].
Симптомы микседемы
Гормоны щитовидной железы в широком смысле являются энергетической станцией организма. Если их нет, возникает ощущение «севшей батарейки».
Сначала пациента беспокоят симптомы гипотиреоза:
- слабость, вялость, снижение концентрации и внимания, быстрая утомляемость и сонливость;
- зябкость, плохая переносимость холода, температура тела может быть ниже 36 °C;
- увеличение массы тела на фоне привычного питания;
- сухость кожи, диффузная алопеция, изменения ногтевых пластин;
- склонность к запорам (стул реже раза в 2 дня);
- брадикардия (урежение ЧСС — частоты сердечных сокращений);
- гипотония.
Если болезнь прогрессирует, развивается микседема — последняя стадия гипотиреоза. К уже существующим симптомам присоединяются:
- характерные отёки в разных частях тела (чаще на лице и кистях);
- огрубение черт лица («маскообразное» выражение, отёк языка);
- охриплость (результат отёка голосовых связок);
- «полостные» отёки (гидроторакс — скопление жидкости в плевральной полости, асцит — в брюшной полости, гидроперикард — в полости перикарда).
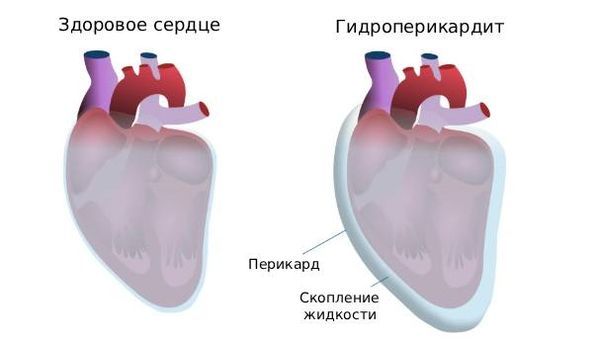
Гидроперикардит
Через какое время может развиться микседема, если не лечить гипотиреоз, предположить сложно. Основные проблемы, которые мешают в диагностике гипотиреоза на ранних этапах:
- отсутствие специфических уникальных симптомов, которые возникают только при проблемах в работе щитовидной железы и не встречаются при других заболеваниях;
- гипотиреоз может «маскироваться» почти под любое заболевание;
- отсутствие прямой связи между результатами лабораторных исследований и клиническими данными: иногда даже незначительные отклонения в анализах могут вызвать выраженную клиническую картину, и наоборот, при значительных изменениях ТТГ симптомы могут отсутствовать [2].
Патогенез микседемы
Гормоны щитовидной железы работают 24 часа в сутки и выполняют множество важных функций в организме человека:
- регулируют обмен веществ — Т3 и Т4 меняют скорость метаболических реакций, участвуют в обмене белков, жиров и углеводов, усиливают расщепление липидов и углеводов, стимулируют выработку некоторых белков, ускоряют транспорт аминокислот внутрь клетки и даже оказывают влияние на обмен нуклеиновых кислот, из которых состоит ДНК, — всё это повышает энергию и выносливость организма, усиливает иммунитет, помогает восстанавливать повреждённые ткани, наращивать мышцы и поддерживать органы в хорошем состоянии;
- влияют на рост и развитие детского организма, в том числе во внутриутробном периоде, — гормоны участвуют в формировании миелиновой оболочки нейронов, что влияет на скорость проведения нервных импульсов и становление когнитивных функций (внимания, памяти, речи, мышления и т. д.);
- обеспечивают терморегуляцию — чем больше в организме тироксина, тем быстрее происходит обмен веществ и тем больше выделяется энергии, благодаря чему температура тела повышается, в то время как снижение уровня гормона приводит к уменьшению тепловой энергии;
- влияют на сердечно-сосудистую систему — щитовидная железа стимулирует работу сердца, регулирует ЧСС и артериальное давление;
- регулируют работу нервной системы — гормоны щитовидной железы влияют на скорость когнитивных процессов и психоэмоциональное состояние человека;
- воздействуют на репродуктивную функцию — щитовидная железа влияет на уровень половых гормонов, снижая риск проблем с зачатием и вынашиванием беременности [13][12].
Как уже было сказано выше, микседема возникает из-за недостатка Т3 и Т4. При их дефиците наблюдается:
- нарушение синтеза белка и распада мукополисахаридов — в крови снижается уровень общего белка (в основном за счёт альбуминов), в тканях скапливается гиалуроновая кислота и хондроитинсульфат, которые притягивают воду, при этом онкотическое давление плазмы снижается и жидкость через стенки сосудов проникает в мягкие ткани — всё это приводит к формированию отёков;
- замедление основного обмена — щитовидная железа влияет на эффективность окислительных процессов, поэтому уменьшение уровня тироксина вызывает выраженную слабость и снижение температуры;
- ухудшение работы сердечно-сосудистой системы — длительное уменьшение сердечного выброса, снижение артериального давления и замедление ЧСС могут привести к хронической сердечной недостаточности и преобразованию сосудистых стенок;
- задержка жидкости — на фоне снижения сердечного выброса и давления происходит уменьшение почечного кровотока, из-за чего повышается уровень антидиуретического гормона (АДГ);
- прогрессия неврологической симптоматики — у детей с выраженным гипотиреозом возникает задержка психомоторного развития, у взрослых — нейропатия, защемление нерва (отёк может сдавливать нервное волокно), метаболическая полинейропатия, снижение памяти и концентрации внимания, апноэ сна, депрессия и обострение психических заболеваний [5].
Классификация и стадии развития микседемы
Так как микседема является крайней стадией гипотиреоза, следует знать, как развивается основная болезнь. На основании клинического течения выделяют:
- субклинический гипотиреоз — симптомы отсутствуют, уровень Т3 и Т4 также в норме, однако уровень ТТГ повышен;
- манифестный (явный) — уровень Т3 и/или Т4 снижен при любом уровне ТТГ;
- осложнённый — развивается полисерозит (воспаление серозных оболочек нескольких полостей тела), сердечная недостаточность, вторичная аденома гипофиза, кретинизм и микседема [16].
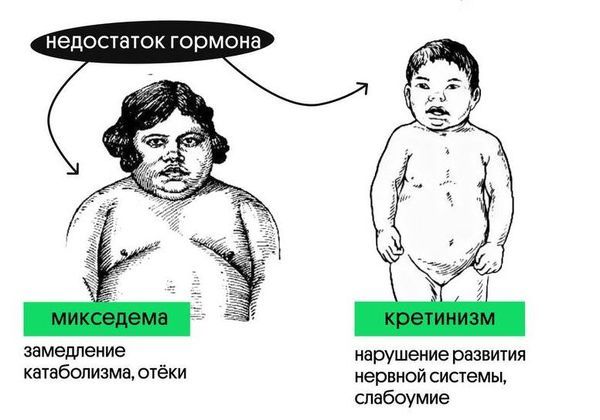
Проявления осложнённого гипотиреоза
Крайней степенью проявления непосредственно микседемы является микседематозная кома — тяжёлое, жизнеугрожающее состояние, которое сопровождается угнетением сознания и тяжёлой брадикардией.
Осложнения микседемы
Как было сказано выше, основное осложнение микседемы — это микседематозная кома. Она встречается примерно у одного человека из миллиона пациентов с гипотиреозом. В случае развития этого осложнения наблюдается снижение температуры, артериального давления, уровня натрия и кислорода в крови, замедление ЧСС, выраженное торможение центральной нервной системы и динамическая кишечная непроходимость, вызванная не механической преградой, а отсутствием сокращения кишечника [2][6]. Самая низкая температура тела на фоне микседематозной комы, которая указана в научной литературе, составила всего 23 °C [11].
Риск возникновения микседематозной комы повышается при переохлаждении, выраженном инфекционном процессе, травме и приёме общих анестетиков (из-за дефицита тироксина у организма не остаётся ресурсов адекватно реагировать на действие препаратов).
Факторы риска, связанные с повышенной смертностью:
- возраст более 65 лет;
- сердечно-сосудистые осложнения,
- сепсис;
- гемодинамическая нестабильность (неустойчивое состояние артериального давления);
- потребность в искусственной вентиляции лёгких (ИВЛ) и высокой дозе Левотироксина (выше 75 мкг), что указывает на тяжёлую степень гипотиреоза [4].
Важно начать лечение микседематозной комы сразу после постановки диагноза. В первую очередь вводят глюкокортикоиды (Гидрокортизон по 5–10 мг в час), чтобы не допустить развития острого надпочечникового криза. Затем вводят 200–500 мг Тироксина: внутривенно или через зонд [3].
К другим серьёзным состояниям, которые развиваются на фоне микседемы, относятся:
- хроническая сердечная недостаточность — возникает из-за снижения сердечного выброса;
- полисерозит — из-за отёчного синдрома;
- неврологические нарушения — из-за снижения уровня тироксина обменные процессы в нервной ткани ухудшаются;
- гиперплазия (увеличение) гипофиза — таким образом организм адаптируется к высокой потребности в ТТГ на фоне снижения тироксина;
- анемия — дефицит тироксина замедляет метаболизм железа.
Однако все эти болезни скорее входят в состав симптомокомплекса микседемы, т. е. не считаются её осложнениями.
![Гиперплазия гипофиза [19] Гиперплазия гипофиза [19]](/media/bolezny/miksedema/giperplaziya-gipofiza-19_s.jpeg?dummy=1764078551443)
Гиперплазия гипофиза [19]
Диагностика микседемы
Симптомы гипотиреоза могут быть весьма разнообразными. Существует 11 «масок» этого заболевания:
- терапевтическая — клинически гипотиреоз может выглядеть как стенокардия, повышение или снижение артериального давления, повышенный уровень холестерина, вегетососудистая дистония (ВСД), полиартрит, полисерозит, пиелонефрит и гепатит;
- гематологическая — железодефицитная, пернициозная, фолиеводефицитная, нормо- и гипохромная анемия;
- хирургическая — камни в желчном пузыре;
- гинекологическая — ановуляция, маточное кровотечение, поликистоз яичников (СПКЯ);
- эндокринологическая — ожирение, импотенция, нарушения полового развития;
- неврологическая — миопатия, полинейропатия, энцефалопатия, кретинизм;
- дерматологическая — алопеция, гирсутизм;
- психиатрическая — депрессия, делирий;
- отоларингологическая — тугоухость, фронтит;
- гастроэнтерологическая — анорексия, колит, холецистит;
- нефрологическая — гломерулонефрит, пиелонефрит [10].
При подозрении на гипотиреоз в первую очередь необходимо оценить уровень гормонов щитовидной железы: ТТГ, свободного Т3 и Т4. Это позволяет определить, на каком уровне произошло поражение: на уровне гипофиза или щитовидной железы.
Если возникает подозрение:
- на нарушение работы щитовидной железы — пациент дополнительно сдаёт анализ на антитела к тиреопероксидазе (АТ-ТПО), что позволяет определить интенсивность воспалительного процесса и исключить аутоиммунный тиреоидит;
- гипопитуитаризм (гипоталамо-гипофизарную недостаточность) — важно оценить риск развития гипокортицизма и гипогонадизма, поэтому врач назначает анализ на уровень кортизола, адренокортикотропного гормона (АКТГ), фолликулостимулирующего и лютеинизирующего гормонов (ФСГ и ЛГ).
Также необходимо проанализировать структуру органов. Если речь идёт о первичном гипотиреозе, достаточно сделать ультразвуковое исследование (УЗИ) щитовидной железы. При вторичном или третичном гипотиреозе может потребоваться магнитно-резонансная томография (МРТ) головного мозга, с помощью которой можно увидеть повреждение гипофиза и оценить его дееспособность.

УЗИ щитовидной железы
Дифференциальную диагностику микседемы проводят с хронической сердечной, печёночной и венозной недостаточностью, а также с нефритическим и нефротическим синдромами [17].
Лечение микседемы
Прежде всего необходимо компенсировать снижение работы щитовидной железы. Для этого обычно назначают Левотироксин натрия в форме таблеток (L-тироксин, Эутирокс) или раствора (Ликватирол). Препарат в форме раствора особенно показан детям до года [3].
Дозировка лекарства зависит от степени выраженности гипотиреоза, возраста и массы тела пациента, а также наличия сопутствующих заболеваний, включая беременность. Зачастую дозу подбирают постепенно методом титрации (пошагового изменения), чтобы выйти на нормальные значения ТТГ, Т4 и Т3. За динамикой состояния следят с помощью лабораторных исследований: взрослые пациенты сдают анализ раз в 6–8 недель, а дети — раз в 3–4 недели. Такой же промежуток между анализами показан и в том случае, если была скорректирована доза препарата. В дальнейшем контроль терапии происходит раз в 6–12 месяцев (у детей немного чаще, так как они быстрее реагируют на терапию).
При наличии структурной патологии щитовидной железы или высоком титре АТ-ТПО периодически проводят УЗИ. Также оно необходимо, чтобы вовремя выявить узловые образования у пациентов с подтверждённым аутоиммунным тиреоидитом.
В зависимости от степени выраженности отёчного синдрома может потребоваться диуретическая терапия. В этом случае чаще всего используют Фуросемид.
Учитывая возможные осложнения со стороны сердечно-сосудистой системы, большое значение имеет кардиотропная поддержка, поэтому пациентам с микседемой также рекомендуют проконсультироваться с кардиологом.
Прогноз. Профилактика
При раннем выявлении микседема, как и гипотиреоз, хорошо поддаётся лечению. Однако в случае развития микседематозной комы прогноз намного хуже: по разным данным, это состояние завершается летальным исходом у 40–80 % пациентов [1][2].
Профилактика микседемы
Меры предотвращения микседемы во многом совпадают с профилактикой самого гипотиреоза. Она осуществляется на всех уровнях оказания медицинской помощи.
В роддоме на 2-е сутки жизни у доношенных и на 7-е сутки у недоношенных детей проводят неонатальный скрининг [7]. Если в капиллярной крови ребёнка определяется высокий титр ТТГ, он проходит небольшое дообследование, после чего врач назначает необходимую медикаментозную терапию. Такой подход является самым эффективным методом по выявлению врождённого гипотиреоза.

Неонатальный скрининг
Кроме того, для профилактики гипотиреоза необходимо принимать достаточное количество йода. Легче всего его получить из йодированной соли: в грамме такой соли содержится от 20 до 40 мкг йода, что чаще всего достаточно для взрослых здоровых людей. Однако дети и беременные нуждаются в дополнительном поступлении микроэлемента: дети до 5 лет должны потреблять 90 мкг йода в сутки, беременные — 250 мкг [8]. Для этого необходимо дополнительно принимать соответствующие препараты.
Людям, предрасположенным к гипотиреозу, следует периодически сдавать анализы на уровень гормонов щитовидной железы. В группу риска входят лица:
- с характерными симптомами (слабостью, отёками, брадикардией);
- наследственной предрасположенностью;
- заболеваниями, которые могут сопровождаться гипотиреозом (например, с синдромом Шерешевского — Тёрнера).
Список литературы
Насвалиев З. А. У., Журакулов М. Ш. У., Жураев Ш. Б. У. Гипотиреоз // Science and Education. — 2023. — № 5. — С. 328–337.
Чартаков А. К. Гипофункция щитовидной железы // Мировая наука. — 2023. — № 5. — С. 296–298.
Melmed S., Auchus R. J., Goldfine A. B. et al. Williams Textbook of Endocrinology. — 15th edition. — Amsterdam: Elsevier, 2025. — 2319 p.
Bridwell R. E., Willis G. C., Gottlieb M. Decompensated hypothyroidism: A review for the emergency clinician // Am J Emerg Med. — 2021. — Vol. 39. — P. 207–212. ссылка
Антонова К. В., Танашян М. М., Спрышков Н. Е. Гипотиреоз и неврологические нарушения // Эффективная фармакотерапия. — 2023. — № 3. — С. 42–50.
Rizzo L. F. L., Mana D. L., Bruno O. D. Coma mixedematoso [Myxedema coma] // Medicina (B Aires). — 2017. — № 4. — P. 321–328. ссылка
Воронин С. В., Захарова Е. Ю., Байдакова Г. В. и др. Расширенный неонатальный скрининг на наследственные заболевания в России: первые итоги и перспективы // Педиатрия. Журнал им. Г. Н. Сперанского. — 2024. — № 1. — С. 16–29.
Мельниченко Г. А., Трошина Е. А., Платонова Н. М. и др. Йододефицитные заболевания щитовидной железы в Российской Федерации: современное состояние проблемы. Аналитический обзор публикаций и данных официальной государственной статистики (Росстат) // Consilium Medicum. — 2019. — № 4. — С. 14–20.
Петунина Н. А. Гипотиреоз: первичный, центральный, периферический. Подходы к диагностике и лечению // Consilium Medicum. — 2006. — № 9. — С. 93–98.
Новиков В. И., Новиков К. Ю. Междисциплинарные аспекты синдрома гипотиреоза: диагностика и лечение // Эффективная фармакотерапия. — 2014. — № 5. — С. 50–55.
Melmed S., Polonsky K. S., Larsen P. R. et al. Hypothyroidism and thyroiditis // Williams Textbook of Endocrinology. — 13th edition. — Amsterdam: Elsevier, 2016. — P. 406–455.
Молодовская И. Н. Функция щитовидной железы и репродуктивное здоровье мужчин // Якутский медицинский журнал. — 2022. — № 1. — С. 104–108.
Горшкова О. В. Влияние патологии щитовидной железы на течение беременности и гинекологических заболеваний // Здравоохранение Дальнего Востока. — 2007. — № 6. — С. 79–83.
Nishihara E., Amino N., Ohye H. Extent of hypoechogenic area in the thyroid is related with thyroid dysfunction after subacute thyroiditis // J Endocrinol Invest. — 2009. — № 1. — P. 33–36. ссылка
Киеня Т. А., Моргунова Т. Б., Фадеев В. В. Вторичный гипотиреоз у взрослых: диагностика и лечение // Клиническая и экспериментальная тиреоидология. — 2019. — № 2. — С. 64–72.
Петунина Н. А. Синдром гипотиреоза: дифференциальный диагноз и принципы терапии // Участковый терапевт. — 2011. — № 4. — С. 23.
Батюшин М. М. Дифференциальная диагностика отёчного синдрома в клинике внутренних болезней (часть 1) // Справочник поликлинического врача. — 2012. — № 12. — С. 6–10.
Chandrasekhar A. J. Myxoedema // Loyola University Chicago. [Электронный ресурс]. Дата обращения: 25.11.2025.
Patil N., Rehman A., Anastasopoulou C., Jialal I. Hypothyroidism // StatPearls. — 2024.ссылка

