Определение болезни. Причины заболевания
Недостаточность клапанов сердца (Insufficiency of heart valves) — это неполное смыкание створок клапана, из-за которого кровь во время сердечных сокращений течёт в обратную сторону. В результате камеры сердца перегружаются объёмом крови, появляется одышка, отёки ног и боли в сердце.
Клапаны сердца — это плотные фиброзные складки, образованные из внутренней оболочки сердца (эндокарда). Благодаря им кровь внутри сердца движется только в одном направлении: при расслаблении желудочков (при диастоле) — из предсердий в желудочки, при сокращениях желудочков (при систоле) — из правого желудочка в ствол лёгочной артерии и из левого желудочка — в аорту.
Клапаны сердца располагаются:
- между предсердиями и желудочками — митральный (двустворчатый) и трикуспидальный (трёхстворчатый);
- между желудочками и отходящими от них сосудами — клапаны аорты и лёгочного ствола.
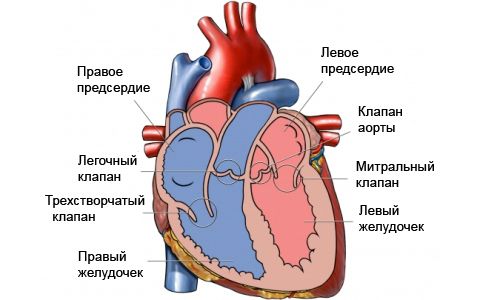
Строение сердца
Клапаны открываются и захлопываются, когда изменяется направление перепада давления между камерами сердца (предсердиями и желудочками) и отходящими от желудочков сосудами (аортой и лёгочной артерией) [7].
При расстройствах клапанного аппарата ухудшается движение крови внутри сердца, а при декомпенсации клапанной недостаточности — системное кровообращение. Декомпенсацией называют нарушение работы органа, которое возникло из-за исчерпания возможностей организма.
Распространённость
Болезни клапанов сердца очень распространены. Они могут стать причиной инвалидности и привести к смерти, в первую очередь при несвоевременном и неадекватном лечении. По данным ВОЗ, клапанные пороки встречаются у 5–10 человек на 1000 населения, что составляет 20–25 % от всех случаев кардиологических заболеваний [8].
Все недостаточности клапанов сердца можно разделить на органические и неорганические.
Причины неорганической недостаточности клапанов сердца
Неорганическая, или функциональная, недостаточность клапана может развиться при ослаблении сосочковых мышц. Эти мышцы находятся под клапанами и удерживают створки на уровне смыкания. При их ослаблении развивается пролапс, т. е. провисание одной или нескольких створок клапана. Подобные изменения возникают из-за нарушений в регуляции работы сердца. К ним могут приводить самые разнообразные причины, например недостаток железа и магния или повышенная тревожность.
Кроме того, неорганическая недостаточность клапанов сердца может возникать при увеличении отверстия, закрывающего клапан. Такое состояние наблюдается при расширении полостей сердца из-за различных причин: миокардита, дистрофии миокарда, кардиосклероза, диффузных болезней соединительной ткани, синдромов Марфана и Элерса — Данло.
Причины органической недостаточности клапанов сердца
Органические нарушения, или пороки сердца, вызваны необратимыми изменениями структуры клапана.
Двустворчатый аортальный клапан — это самый распространённый врождённый порок сердца. Такой клапан чаще, чем нормальный, трёхстворчатый, подвергается разрастанию соединительной ткани и отложению кальция (кальцинозу). В одних случаях аортальный клапан сужается, в других — быстро разрушается и развивается его недостаточность.
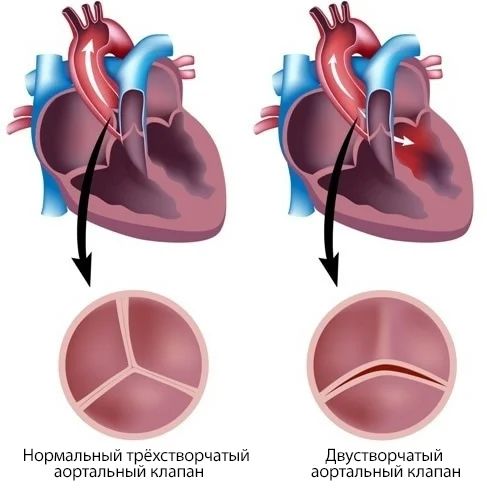
Двустворчатый аортальный клапан
Аневризма синуса Вальсальвы (правого коронарного синуса) — более редкая врождённая аномалия развития аорты. Она возникает при неправильном соединении мышечного слоя аорты с фиброзным кольцом аортального клапана во время развития эмбриона. Этот порок опасен тем, что в возрасте 30–40 лет спонтанно или на фоне инфекционного эндокардита аневризма может разорваться и произойдёт массивный выброс крови из аорты в правые отделы сердца. При разрыве аневризмы створка аортального клапана нередко затягивается в образовавшееся отверстие и возникает недостаточность клапана. Состояние пациентов обычно тяжёлое, поэтому необходима немедленная диагностика и лечение [1].
Врождённая митральная регургитация (обратный ток крови) — это порок, при котором нарушается работа митрального клапана и во время сокращения левого желудочка часть крови из него возвращается в левое предсердие. Причинами могут стать растяжение фиброзного кольца клапана, которое не даёт створкам полностью смыкаться в систолу, расщепление створок, аномалия хорд митрального клапана, приводящая к прогибанию створок, дефекты в створках, аномалии их прикрепления.
При врождённой аномалии трёхстворчатого клапана (аномалии Эбштейна) створки клапана неправильно прикрепляются к фиброзному кольцу, в виде винта, при этом каждая створка располагается ниже предыдущей. Из-за сильного обратного тока крови расширяется правое предсердие и часть правого желудочка выше створок клапана. В результате создаётся большая полость, фиброзное кольцо клапана сильно расширяется и он перестаёт смыкаться.
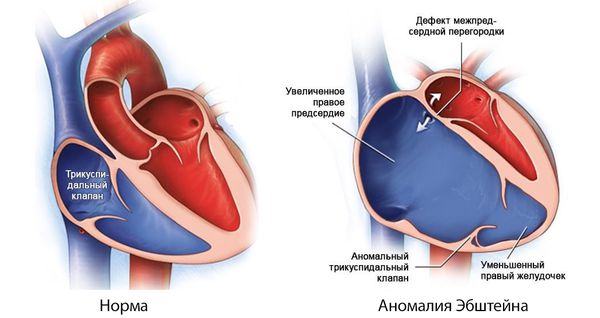
Аномалия Эбштейна
Воспаление внутренней оболочки сердца (инфекционный эндокардит), особенно ревматический, — это основной фактор развития приобретённых пороков сердца. Ревматическая лихорадка является ведущей причиной возникновения порока у половины больных с недостаточностью митрального клапана[11]. Также из-за неё может развиться недостаточность аортального клапана. В большинстве случаев к этому приводит ревматический вальвулит (воспаление створок клапана). Значительную роль также играет инфекционный эндокардит, который развивается на неизменённом клапане, либо осложняет течение таких аномалий, как двустворчатый или прогибающийся аортальный клапан.
Воспаление клапана любой этиологии нередко заканчивается склерозом — деформацией и укорочением створок. Такой клапан не полностью прикрывает отверстие, т. е. развивается его недостаточность.
Таким образом, к возможным причинам недостаточности клапанов относятся:
- гипертония — самая частая причина;
- сепсис;
- диффузные заболевания соединительной ткани (системная красная волчанка и ревматоидный артрит);
- сифилис;
- болезнь Такаясу;
- аортит с распространением на аортальный клапан при болезни Бехтерева и синдроме Рейтера (так называемые серонегативные артриты);
- механические травмы (например, удар в область сердца);
- лучевая терапия при онкологических заболеваниях;
- миксоматозная дегенерация створок митрального клапана (утолщение створок клапана за счёт слоя между предсердной и желудочковой поверхностью створки);
- пролапс клапана;
- разрыв сухожильных хорд, поддерживающих клапан (они могут разорваться из-за врождённого недоразвития элементов клапанного аппарата, травм и большинства распространённых заболеваний митрального клапана, в том числе ревматического вальвулита и инфекционного эндокардита);
- карциноидный синдром — при карциноидной опухоли толстого кишечника возникает фиброз, утолщается трёхстворчатый клапан и клапан лёгочной артерии, что ограничивает подвижность створок;
- инфаркт миокарда;
- атеросклеротические изменения и кальциноз клапанов у пожилых людей [17].
Симптомы недостаточности клапанов сердца
В зависимости от того, какой именно клапан поражён, выделяют несколько форм недостаточности.
Недостаточность митрального клапана
Хроническая недостаточность митрального (двустворчатого) клапана может много лет протекать со слабостью, головокружением, одышкой или совсем без симптомов. Пациенты способны выдерживать нормальную нагрузку, например проходить несколько километров и подниматься на 2–3 лестничных проёма. На этой стадии порок выявляется случайно при медицинском осмотре. По мере прогрессирования заболевания могут возникать сердцебиения и одышка при физической нагрузке.
При нарастании застойных явлений в лёгких появляются приступы сердечной астмы: одышка в покое, кашель (сухой или с отделением небольшого количества мокроты), часто с примесью крови. Если присоединяется недостаточность правого желудочка, то отекают ноги и появляется боль в правом подреберье, вызванная увеличением печени и растяжением её капсулы. Пациентов беспокоят ноющие, давящие и колющие боли в области сердца, не всегда связанные с физической нагрузкой, может наблюдаться акроцианоз — синюшная окраска кожи рук и ног, вызванная недостаточным кровоснабжением мелких капилляров. При значительной регургитации (обратном токе крови) увеличивается левый желудочек и слева от грудины равивается сердечный горб, что особенно характерно для детей [3].
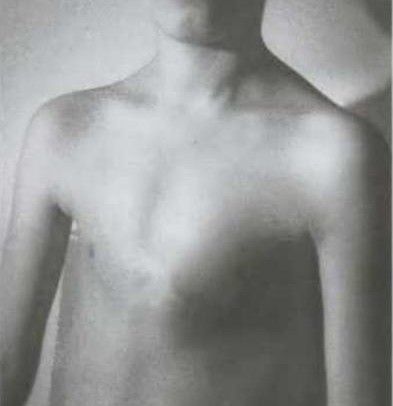
Сердечный горб
При острой митральной недостаточности левые отделы сердца перегружаются объёмом крови. Она застаивается в лёгких, и может развиться кардиогенный шок, при котором снижается выброс крови из левого желудочка в аорту и резко падает давление. Систолическое давление опускается ниже 80–90 мм рт. ст., частота сердечных сокращений достигает 100–110 уд/м. Кожа становится бледной, холодной и влажной. Появляется общая слабость. Мочеиспускание снижено или полностью отсутствует. На фоне шока нарушается сознание, развивается сопор или кома. Часто при выраженной острой митральной регургитации движение крови настолько нарушено и симптомы нарастают так бурно, что необходима неотложная кардиохирургическая операция по замене митрального клапана [8].
Недостаточность аортального клапана
При хронической аортальной недостаточности пациенты долгое время чувствуют себя хорошо, так как этот порок компенсируется усиленной работой левого желудочка. При декомпенсации они жалуются на головокружение и обмороки. Часто их беспокоит давящая боль в области сердца при физической нагрузке. При этом сильно бледнеет кожа и слизистые оболочки. Может усилиться пульсация сонных артерий и возникнуть синхронное качание головы (симптом Мюссе) [12].
Недостаточность трёхстворчатого клапана
При врождённом пороке трикуспидального (трёхстворчатого) клапана симптомы зависят от того, насколько нарушилось кровообращение. При хронической недостаточности клапана появляется одышка, сердцебиения, усиливается утомляемость и возникают боли в области сердца. Из-за низкого сердечного выброса может ухудшиться кровоснабжение рук и ног, что приводит к постоянной синюшности кожи. При расширении правого предсердия и части правого желудочка выше створок возникает сердечный горб. При декомпенсации набухают вены шеи, увеличивается печень и селезёнка, появляются синяки на коже и кровоточат слизистые.
Большинство пациентов доживают до 20–30 лет, некоторые — до 40–50 лет. Продолжительность жизни невысокая, так как перегрузка правого желудочка быстро приводит к прогрессированию сердечной недостаточности. Значительно продлить жизнь таким пациентам позволяет кардиохирургическое лечение.
Острая недостаточность трёхстворчатого клапана чаще всего возникает при инфекционном эндокардите у наркоманов, принимающих наркотики внутривенно. Обычно они поступают с симптомами сепсиса или деструктивной пневмонии. Острая трикуспидальная регургитация в таком случае может ничем не проявляться, поражение трёхстворчатого клапана выявляют при эхокардиографии [6].
Недостаточность клапана лёгочной артерии
Выраженная врождённая недостаточность клапана лёгочной артерии заметна сразу после рождения. У ребёнка увеличивается печень, появляются отёки на ногах, синюшность рук и ног. Расширенные ветви лёгочной артерии сдавливают бронхи и трахею, из-за чего возникает одышка.
Изолированная вторичная недостаточность клапана лёгочной артерии может длительное время (до 20–30 лет) протекать без симптомов. Жалобы возникают, когда прогрессирует недостаточность правого желудочка и нарушается работа трёхстворчатого клапана. При этом появляется сонливость, слабость, сердцебиение, приступы одышки, синюшность кожи, боли в сердце. У пациентов старше 20–30 лет встречаются аритмии, могут набухать шейные вены, а фаланги пальцев становятся похожи на барабанные палочки.
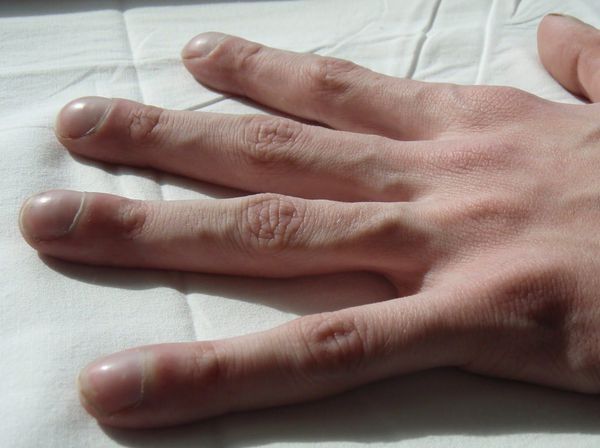
Симптом барабанных палочек
В дальнейшем у них возникают периферические отёки, стойкая тахикардия, кардиальный цирроз печени, скопление жидкости в полости плевры и брюшной полости (гидроторакс и асцит).
Патогенез недостаточности клапанов сердца
При недостаточности митрального клапана его створки смыкаются не полностью и возникает обратный ток крови (регургитация) из левого желудочка в левое предсердие. Если объём крови меньше 10 мл, гемодинамика, т. е. движение крови, не нарушается. Патологические изменения развиваются при регургитации объёмом 15–20 мл и больше.
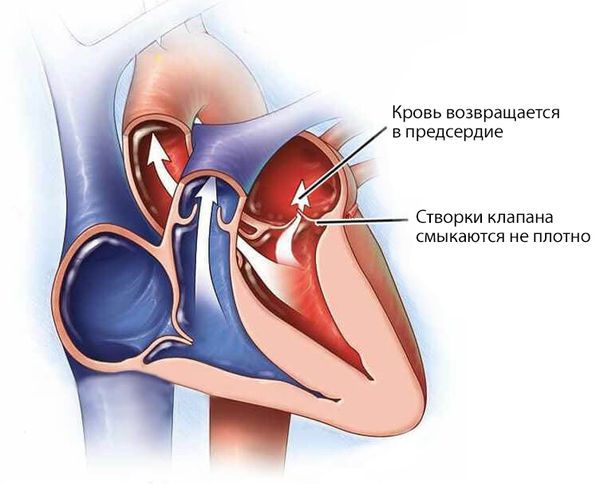
Недостаточность митрального клапана
Левое предсердие при этом расширяется и утолщается, внутрипредсердное давление повышается до 10–15 мм рт. ст. (в норме 5 мм рт. ст.). Растёт давление в венах малого круга кровообращения, в которых содержится кровь, оттекающая от лёгких. Избыток крови из левого предсердия попадает в левый желудочек, объём крови и давление в нём также повышаются, что приводит к его гипертрофии, т. е. утолщению.
Недостаточность митрального клапана компенсируется усиленной работой левого желудочка. Он может так функционировать достаточно долго, поэтому системное кровообращение нарушается только к пожилому возрасту — в 60–70 лет и старше. При выраженной недостаточности митрального клапана резервы левого желудочка и предсердия быстро истощаются, поэтому кровообращение ухудшается раньше.
При недостаточности аортального клапана во время диастолы возникает обратный ток крови из аорты в левый желудочек. Регургитация иногда достигает 60 % ударного объёма сердца (т. е. 60 % крови, выброшенной при сокращении сердца, оттекает обратно). Переполнение левого желудочка кровью приводит к его гипертрофии.
Выброс крови во время систолы увеличивается, но из-за неполного смыкания створок аортального клапана кровь во время диастолы оттекает обратно в левый желудочек. Из-за этого в большом круге кровообращения, снабжающем кровью весь организм, возникают перепады давления. Систолическое давление (верхнее) повышается, а диастолическое давление (нижнее) значительно снижается (190–180/60–55 мм рт. ст.). Патологические изменения возникают после 60 лет, так как до этого возраста нарушение гемодинамики внутри сердца компенсирует мощный левый желудочек. Однако при его длительной перегрузке и переутомлении миокарда компенсаторные возможности левого желудочка исчерпываются. В результате нарушается системное кровообращение, что проявляется одышкой, отёками и другими признаками сердечной недостаточности.
При недостаточности трёхстворчатого (трикуспидального) клапана во время сокращения правого желудочка часть крови возвращается в правое предсердие, которое растягивается и утолщается. В момент диастолы из правого предсердия избыток крови поступает в правый желудочек. В результате правый желудочек расширяется и утолщается. Компенсаторные возможности правых отделов сердца невелики, поэтому быстро развивается застой крови в большом круге кровообращения (от года до 10–20 лет). Нарушение сопровождается одышкой, отёками, синюшностью рук и ног, увеличением печени.
При недостаточности клапана лёгочной артерии из-за неполного смыкания створок возникает регургитация из лёгочной артерии в правый желудочек, который перегружается объёмом крови и расширяется. При лёгкой степени недостаточности клапана системное кровообращение не нарушается. Но если клапан недоразвит или полностью отсутствует с самого рождения, то заболевание развивается очень быстро [8].
Классификация и стадии развития недостаточности клапанов сердца
Недостаточность клапанов сердца бывает двух видов:
- Неорганическая, или функциональная, недостаточность на фоне пролапса митрального или трикуспидального клапана — клапаны смыкаются не полностью, полости сердца расширены, но анатомических дефектов нет.
- Органическая недостаточность (с анатомическими дефектами, развитием порока сердца):
- врождённая — дефект развития самих клапанов;
- приобретённая — возникшая в результате какого-либо заболевания.
Органическая недостаточность клапанов (т. е. пороки сердца) также бывает:
- сочетанной — одновременно с недостаточностью возникает стеноз клапана;
- комбинированной — поражены нескольких клапанов сердца.
В зависимости от поражённого клапана выделяют митральную, аортальную, трёхстворчатую недостаточность и недостаточность клапана лёгочной артерии [7].
Степени тяжести недостаточность клапанов:
- I степень (лёгкая) — объём регургитации (обратного тока крови) не превышает 15 %;
- II степень (средней тяжести) — 15–30 %;
- III степень (тяжёлая) — 35–50 %;
- IV степень (крайне тяжёлая) — более 50 % [4].
Чем больше объём обратного тока крови, тем тяжелее сердцу работать и быстрее развиваются симптомы клапанной недостаточности. При проведении доплер-эхокардиографии степень недостаточности можно определить по длине струи регургитации.
Выделяют четыре степени недостаточности митрального и трёхстворчатого клапанов:
- I степень — струя заканчивается сразу за створками клапана;
- II степень — распространяется на 2 см ниже створок;
- III степень — доходит до середины предсердия или желудочка (в зависимости от того, на каком клапане развивается недостаточность);
- IV степень — распространяется на всё предсердие или желудочек [10].
По скорости развития недостаточность клапанов может быть:
- острой — развивается быстро, чаще внезапно, приводит к тяжёлым нарушениям кровообращения, например резко падает давление и возникает кардиогенный шок, требуется немедленная диагностика и кардиохирургическое лечение;
- хронической — развивается медленно, камеры сердца изменяются постепенно.
Осложнения недостаточности клапанов сердца
Осложнения недостаточности митрального клапана:
- Сердечная недостаточность. Так как левый желудочек плохо сокращается, сердце хуже перекачивает кровь. В результате она застаивается в большом круге кровообращения, что проявляется отёками на ногах, а в тяжёлых случаях — по всему телу, в том числе в брюшной и плевральной полостях. Застой крови может возникнуть и в малом круге кровообращения, что сопровождается одышкой.
- Фибрилляция (мерцание) предсердий. Из-за обратного тока крови из левого желудочка расширяется левое предсердие, что способствует нарушению ритма — предсердия быстро и хаотично сокращаются, возникает одышка, повышается утомляемость и даже без физической нагрузки усиливается сердцебиение. В результате в полости левого предсердия могут образоваться кровяные сгустки — тромбы. Повышается риск тромбоэмболии некоторых органов, в частности головного мозга с развитием инсульта.
- Лёгочная гипертензия. При длительной недостаточности митрального клапана (в течение 20–50 лет) возникает застой крови в малом круге кровообращения, повышается давление в лёгочной артерии и развивается лёгочная гипертензия. Эти нарушения приводят к перегрузке правых отделов сердца, прежде всего правого желудочка [5]. Пациентов беспокоит одышка, сердцебиения, утомляемость и боли в области сердца.
Осложнения аортальной недостаточности — инфекционный эндокардит, недостаточность коронарных сосудов и сердечная астма. При эндокардите воспаляется внутренняя оболочка сердца. Коронарная недостаточность сопровождается стенокардией и одышкой. При сердечной астме одышка усиливается, появляется кровохарканье.
Осложнения недостаточности трикуспидального (трёхстворчатого) клапана — мерцание предсердий, образование тромбов в полости правого предсердия с тромбоэмболией лёгочной артерии. Появляется одышка, боль за грудиной, падает артериальное давление, иногда возникают желудочно-кишечные кровотечения.
Наиболее опасные осложнения недостаточности клапана лёгочной артерии — лёгочная эмболия и аневризма лёгочной артерии [8]. При этих патологиях возникает общая слабость, повышается утомляемость, появляется одышка при движениях и сердцебиения. Иногда пациенты жалуются на ноющие тупые боли в грудной клетке в проекции аневризмы.
Диагностика недостаточности клапанов сердца
Чтобы поставить диагноз, проводится осмотр, перкуссия (выстукивание), электрокардиография, рентгенологическое и ультразвуковое исследование. Для уточнения диагноза могут потребоваться чреспищеводная эхокардиография, катетеризация полостей, компьютерная и магнитная томография сердца. Чреспищеводная эхокардиография и катетеризация выполняются только в стационаре. Компьютерную и магнитную томографию можно сделать в медицинских центрах или стационарах, как правило в крупных городах.
Осмотр, пальпация, измерение пульса и давления
При аортальной недостаточности из-за резкого колебания давления возникает пульсация периферических артерий (особенно сонных — «пляска каротид»), видимая при осмотре. Пациент ритмично покачивает головой (симптом Мюссе). При интенсивном надавливании на верхушку ногтя попеременно краснеет и бледнеет ложе у его основания (псевдокапиллярный пульс или признак Квинке). Иногда возникает пульсация в правом подреберье в зоне проекции печени. Эта пульсация заметна как при осмотре, так и при пальпации. Для этого состояния характерно высокое давление и скачущий пульс, т. е. при каждом измерении он разный.
При осмотре и прощупывании области сердца заметно смещение верхушечного толчка (пульсации грудной стенки) влево и вниз, что свидетельствует об утолщении и расширении левого желудочка. Одновременно с этим наблюдается пульсация в нижней части грудной и надчревной областей.
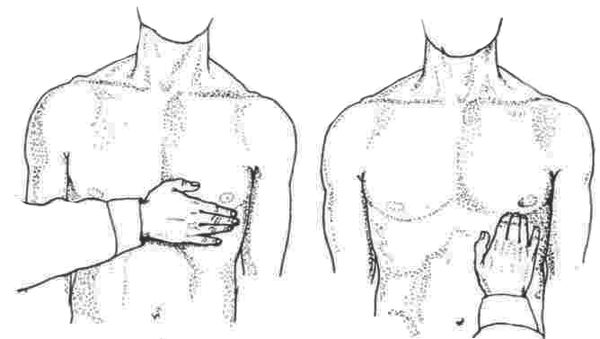
Пальпация и определение свойств верхушечного толчка
При пальпации верхушечный толчок в норме плотный («куполообразный»), его ослабление означает сильное снижение сократительной способности миокарда.
Недостаточность трикуспидального клапана ведёт к значительному увеличению объёма правого желудочка, может быть видна разлитая пульсация во всей сердечной области. Артериальное давление часто понижено, а венозное — увеличивается до 200–300 мм вод. ст.
При недостаточности аортального клапана можно увидеть и прощупать пульсацию в области основания сердца, а также выявить пульсацию аорты во 2-м межреберье справа от грудины. У больных с недостаточностью аортального клапана над бедренной артерией вместо одного тона определяются два (двойной тон Траубе), что связано с резкими колебаниями сосудистой стенки как во время сокращения, так и при расслаблении сердца.
Если порок развивается в детстве, то из-за усиленного сокращения увеличенного сердца деформируются податливые у ребёнка рёбра. В результате в области сердца появляется равномерное выпячивание — сердечный горб.
Перкуссия и аускультация
С помощью перкуссии (выстукивания) можно выявить расширение камер сердца при недостаточности трикуспидального клапана и на поздних стадиях при недостаточности митрального клапана.
При недостаточности митрального клапана расширяется левое предсердие.
При одновременном развитии нескольких пороков сердца границы сердца увеличиваются во все стороны (кардиомегалия, «бычье сердце»).
С помощью аускультации (выслушивания) можно выявить характерные для недостаточности клапанов шумы и ослабление тонов сердца.
Рентгенологическая диагностика
Рентгенография — это метод скрининга, т. е. быстрой диагностики. Она позволяет определить расположение предсердий и желудочков, а также выявить застой крови в малом круге кровообращения.
При недостаточности митрального клапана левое предсердие и желудочек увеличиваются. Сердце приобретает митральную конфигурацию: его талия сглаживается сперва из-за резкого увеличения левых отделов, а затем — правых.
При недостаточности аортального клапана резко увеличивается размер левого желудочка, поэтому сердце приобретает аортальную конфигурацию: форму «сапога» или «сидящей утки».
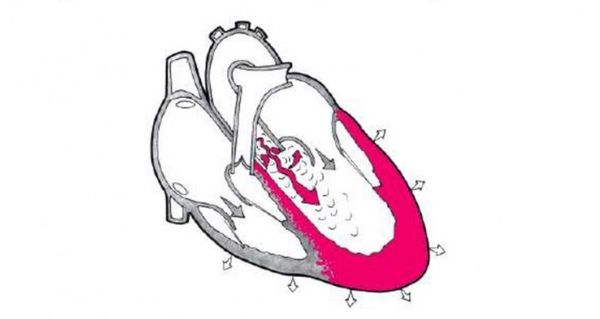
Аортальная конфигурация сердца
При недостаточности трёхстворчатого клапана видна повышенная прозрачность лёгких и выраженная кардиомегалия (увеличение сердца) с шарообразной тенью сердца из-за увеличения правого предсердия. Часто исчезает дуга лёгочной артерии.
При недостаточности клапана лёгочной артерии дуга лёгочной артерии, наоборот, выпячивается, сосудистый рисунок лёгких усилен, правые отделы сердца расширены.
Электрокардиография (ЭКГ)
На ЭКГ можно увидеть признаки утолщения камер сердца, их перегрузки, аритмии и нарушения проводимости.
![Электрокардиография [18] Электрокардиография [18]](/media/bolezny/nedostatochnost-klapanov-serdca/elektrokardiografiya-18_s.jpeg)
Электрокардиография [18]
При недостаточности аортального и митрального клапана на ЭКГ даже в бессимптомный период заметно утолщение миокарда левого желудочка. На более поздних стадиях появляются признаки перегрузки левого желудочка и относительной коронарной недостаточности. Может сформироваться блокада левой ножки пучка Гиса.
При недостаточности трёхстворчатого клапана на ЭКГ повышается амплитуда зубцов Р, что говорит об увеличении правого предсердия. Могут появиться блокады и нарушиться ритм.
При недостаточности клапана лёгочной артерии данные ЭКГ также свидетельствуют об увеличении и перегрузке правых отделов сердца [7].
УЗИ сердца (чрезгрудная эхокардиография)
Чрезгрудная (поверхностная, трансторакальная) эхокардиография (ЭХО-КГ) — это простой и безопасный метод диагностики заболеваний сердца, в том числе и недостаточности клапанов. Он основан на способности ультразвукового луча проникать сквозь ткани и отражаться от них. Отражённый ультразвуковой сигнал воспринимается датчиком, обрабатывается и переводится в изображение. УЗИ позволяет осмотреть сердце, его камеры, клапаны, эндокард (внутреннюю оболочку), зарегистрировать лёгкие движения стенок и клапанов сердца, зафиксировать неправильное прикрепление створок клапанов, их аномалии и изменение движения.
Чреспищеводная эхокардиография (ЧПЭХО-КГ)
ЧПЭХО-КГ — это метод, при котором маленький ультразвуковой датчик, закреплённый на приборе, располагают в пищеводе. Такое положение датчика увеличивает разрешающую способность аппарата и позволяет осмотреть отделы сердца, закрытые от ультразвукового луча плотным материалом (например, левое предсердие может прикрываться механическим протезом митрального клапана).
Показания для чреспищеводной эхокардиографии при недостаточности клапанов:
- Инфекционный эндокардит или подозрение на него при низкой информативности трансторакальной ЭХО-КГ и во всех случаях эндокардита искусственного клапана сердца.
- Искусственные клапаны сердца.
- Необходимость определить степень и причину митральной регургитации.
- Наблюдение во время операции на клапанах.
- Плохое «ультразвуковое окно», исключающее поверхностное исследование. В передней грудной клетке есть участки, через которые врач проводит УЗИ. Если после приложения датчика в нужное место появляются помехи и нельзя получить картинку на мониторе, врач описывает такое состояние как «плохое ЭХО-окно» или «узкое ЭХО-окно». Встречается при ожирении и узких межрёберных промежутках.
Доплер-эхокардиография
К доплер-эхокардиографическим методикам относятся цветное доплеровское сканирование, постоянно-волновой, импульсно-волновой и тканевой доплер. С помощью них исследуются скорость и направление потоков крови в камерах сердца, выявляется и оценивается степень регургитации на клапанах.
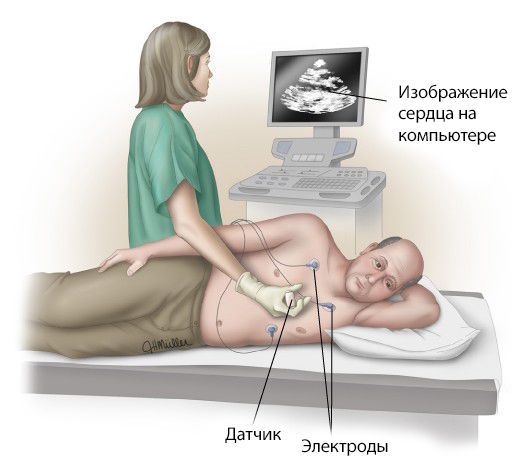
Доплер ЭхоКГ
В здоровом сердце все потоки крови движутся приблизительно с одинаковой скоростью и в одном направлении. При недостаточности клапанов в областях перепада давления создаётся турбулентный поток крови, т. е. появляются завихрения, слои и частицы крови движутся в разном направлении. Турбулентные потоки можно зарегистрировать с помощью доплер-эхокардиографии. При проведении цветного доплеровского сканирования можно обнаружить потоки внутри камер сердца и определить степень клапанной недостаточности [8].
Радионуклидная диагностика (ангиография и вентрикулография)
Радионуклидная диагностика позволяет оценить общую и региональную сократимость сердца, визуализировать клапаны и стенки миокарда. Её выполняют в специальном аппарате (гамма-камере), который формирует изображение после введения радиоактивного препарата. Как и КТ, радионуклидная диагностика не несёт лучевую нагрузку.
Спиральная компьютерная и магнитно-резонансная томография (СКТ и МРТ)
СКТ и МРТ позволяют получить точное изображение сердца, дают информацию о состоянии клапанов и кровотоке в месте дефекта.
При КТ-ангиографии сердца обязательно используется рентгеноконтрастное вещество на основе йода, организм получает лучевую нагрузку. Контраст при КТ позволяет повысить чёткость изображения сердца и коронарных артерий, но может возникнуть аллергия на введённый препарат.
У магнитно-резонансной томографии таких побочных эффектов и лучевой нагрузки нет. Однако она противопоказана пациентам с установленными электронными устройствами и металлом в теле.
Катетеризация сердца
Катетеризация сердца — это малоинвазивная процедура, которая проводится как для диагностики, так и для лечения клапанной недостаточности. Хирург вводит тонкую, длинную и гибкую трубку-катетер, продвигая её из паховой области к сердцу. Через неё в кровь вводят контрастное вещество и получают изображение сердца в различных проекциях. Благодаря введению контрастного вещества можно оценить размер сердца, сокращение сердечной мышцы и работу клапанов. Во время процедуры при необходимости определяют давление в полостях сердца. Например, при митральной недостаточности давление в левом предсердии и левом желудочке одинаковое.
С помощью катетеризации можно провести пластическую операцию на клапане и его протезирование. К противопоказаниям для катетеризации относятся выраженная сердечная недостаточность, инфекционные и простудные заболевания, серьёзные нарушения сердечного ритма (пароксизмальная тахикардия, мерцательная аритмия с большим дефицитом пульса).
Лечение недостаточности клапанов сердца
Пациентам с лёгкой и умеренной недостаточностью клапанов, не связанной с инфекционным эндокардитом и без симптомов сердечной недостаточности, нужно наблюдаться у кардиолога и периодически посещать кардиохирурга (не реже одного раза в год, при ухудшении состояния — чаще).
При инфекционном эндокардите независимо от степени поражения и наличия симптомов лечение проводит кардиохирург. К нему также направляют пациентов с тяжёлой хронической клапанной недостаточностью.
Хирургическое лечение
Если появились симптомы недостаточности клапанов, то самый эффективный метод лечения — это операция. Она позволяет улучшить состояние пациента и нередко спасти ему жизнь [8]. Применяются два типа операций: протезирование (замена) клапанов и пластические вмешательства на клапанах и подклапанных структурах.
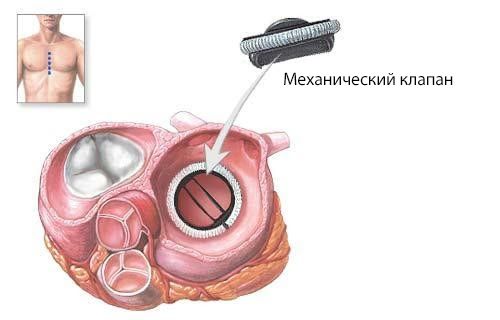
Протезирование клапана
Протезирование или пластика клапана проводятся при хронической клапанной недостаточности. Неотложное протезирование необходимо при острой тяжёлой недостаточности митрального и аортального клапанов [2].
Медикаментозное лечение
Терапевтическое лечение может быть назначено до и после хирургического вмешательства. Также его проводят пациентам, которым противопоказана операция, например при выраженной сердечной недостаточности, инфекционных и простудных заболеваниях, серьёзных нарушениях сердечного ритма (пароксизмальной тахикардии и мерцательной аритмии с большим дефицитом пульса).
При хронической сердечной недостаточности применяются ингибиторы АПФ, Спиронолактон и бета-блокаторы. Бета-блокаторы обязательно назначаются больным с синдромом Марфана до и после операции, так как эти препараты замедляют расширение корня аорты.
При гипертонии для снижения артериального давления применяются блокаторы кальциевых каналов.
При сопутствующей фибрилляции предсердий для профилактики инсульта назначаются антикоагулянты.
Пациентам с пролапсом клапанов показан приём препаратов магния курсами 2–3 раза в год, а также лекарств, положительно влияющих на нервную систему.
При замене клапана на механический протез обязательно назначается антикоагулянт Варфарин. Всем пациентам с клапанной недостаточностью должна проводиться профилактика респираторных инфекций и инфекционного эндокардита (санация очагов инфекции, лечение тонзиллита и кариеса) [9].
После операции по установке механических клапанов пациенты пожизненно принимают антикоагулянтную терапию. Эти лекарства разжижают кровь и предупреждают возникновение тромбов. Наличие механического клапана является противопоказанием к беременности, так как на её фоне повышается риск тромбоза, а применяемые антикоагулянты либо опасны для плода (Варфарин), либо слабо эффективны (нефракционированный гепарин).
Прогноз. Профилактика
Прогноз при клапанной недостаточности зависит от тяжести заболевания, из-за которого развился порок сердца, а также от выраженности клапанного дефекта и состояния миокарда. При хорошем состоянии сердечной мышцы, лёгкой и умеренной недостаточности трудоспособность сохраняется до 60–70 лет.
При выраженной недостаточности клапанов сердечная недостаточность развивается примерно за 1–2 года, иногда быстрее [5]. Имплантация искусственного клапана значительно увеличивает продолжительность жизни: согласно исследованию, через 9 лет после операции выживают 73 % пациентов, через 18 лет — 65 %. Без операции через 5 лет умирают 52 % больных. При аортальном протезировании в течение 9 лет выживают 85 % больных, при медикаментозном лечении — только 10 % [8].
Совершенствование механических и применение биологических клапанов (например, консервированных свиных аортальных клапанов) ещё больше увеличивает продолжительность жизни пациентов [8].
Пациентам с недостаточностью клапанов нужно пожизненно наблюдаться у кардиолога. Осмотр и обследование проводятся не менее одного раза в год, при ухудшении состояния — чаще. Цель лечения — замедлить развитие сердечной недостаточности. При необходимости кардиолог направит пациента к кардиохирургу.
Профилактика недостаточности клапанов
Для профилактики приобретённой недостаточности клапанов нужно предупреждать болезни, приводящие к её развитию: инфекции, прежде всего тонзиллит, и системные заболевания соединительной ткани. Рекомендована санация очагов хронической инфекции, закаливание и профилактика ОРВИ.
При врождённой недостаточности клапана важно своевременно выявить порок и подобрать методы коррекции.
При появлении одышки, сердцебиений, повышенной утомляемости, боли в сердце нужно обратиться к кардиологу. Шумы или изменение тонов сердца — это признак порока сердца. В первую очередь рекомендуется провести ЭКГ и УЗИ сердца.
Чтобы избежать прогрессирования недостаточности клапанов при инфекциях (например, эндокардите), по назначению врача нужно принимать антибиотики, особенно пациентам с клапанными протезами.
Чтобы предотвратить развитие и прогрессирование сердечной недостаточности при гипертонии, показаны ингибиторы АПФ.
Список литературы
Гендлин Г. Е. Врождённые пороки сердца у взрослых. Том 2 / под ред. Г. И. Сторожакова, А. А. Горбаченкова. — М.: ГЭОТАР-Медиа, 2008. — 512 с.
Гендлин Г. Е., Сторожаков Г. И., Вавилов П. А. и др. Показания к хирургическому лечению больных с заболеваниями клапанов сердца // Сердце. — 2008. — № 7. — С. 113–117.
Дземешкевич С. Л., Стивенсон Л. У. Болезни митрального клапана. Функция, диагностика, лечение. — М.: ГЭОТАР-Медиа, 2000. — 288 с.
Лис М. А., Солоненко Ю. Т., Соколов К. Н. Пропедевтика внутренних болезней. — Минск: Издательство Гревцова, 2012. — 496 с.
Маколкин В. И. Приобретённые пороки сердца. — М.: Политиздат, 1986. — 256 с.
Мелехов А. В., Гендлин Г. Е., Сторожаков Г. И., Карабиненко А. А. Эндокардит внутривенных наркоманов // Российский медицинский журнал. — 2007. — № 6. — С. 42–45.
Милькаманович В. К. Методическое обследование, симптомы и симптомокомплексы в клинике внутренних болезней. — Минск: Полифакт-Альфа, 1994. — 672 с.
Сторожаков Г. И., Гендлин Г. Е., Миллер О. А. Болезни клапанов сердца. — М.: Практика, 2012. — 200 с.
Сторожаков Г. И., Гендлин Г. Е., Латышева Е. В., Ганкова Е. В. Больные с клапанными пороками сердца — лечение у терапевта до и после кардиохирургической коррекции // Сердечная недостаточность. — 2002. — № 6. — С. 300–305.
Шиллер Н. Б., Осипов М. А. Клиническая эхокардиография. — М.: МЕДпресс-информ, 2021. — 344 с.
Шостак Н. А. Острая ревматическая лихорадка: взгляд на проблему в XXI веке // Клиницист. — 2010. — № 1. — С. 6–9.
Enriquez-Sarano M., Tajik A. J. Clinical practice. Aortic regurgitation // N Engl J Med. — 2004. — № 15. — Р. 1539–1546. ссылка
Ассоциация сердечно-сосудистых хирургов России. Всероссийское научное общество кардиологов. Аортальная регургитация: клинические рекомендации. — М., 2016. — 32 с.
Ассоциация сердечно-сосудистых хирургов России. Всероссийское научное общество кардиологов. Митральная недостаточность: клинические рекомендации. — М., 2016. — 30 с.
Baumgartner H., Falk V., Bax J. J. et al. 2017 ESC/EACTS Guidelines for the management of valvular heart disease // Eur Heart J. — № 36. — Р. 2739–2791. ссылка
O'Meara E., McDonald M., Chan M. et al. CCS/CHFS Heart Failure Guidelines: Clinical Trial Update on Functional Mitral Regurgitation, SGLT2 Inhibitors, ARNI in HFpEF, and Tafamidis in Amyloidosis // Can J Cardiol. — 2020. — № 2. — Р. 159–169.ссылка
McDonagh T. A., Metra M., Adamo M. et al. Corrigendum to: 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: Developed by the Task Force for the diagnosis and treatment of acute and chronic heart failure of the European So-ciety of Cardiology (ESC) With the special contribution of the Heart Failure Association (HFA) of the ESC // Eur Heart J. — 2021.ссылка
MAYO clinic. Electrocardiogram (ECG or EKG). — 2020.

