Определение болезни. Причины заболевания
Синдром Апера (Apert syndrome) — это редкое врождённое заболевание, при котором рано костенеют черепные швы и возникает аномалия развития лицевого скелета. Болезнь сопровождается сращением пальцев на руках и/или ногах и повышением внутричерепного давления [1]. В литературе можно встретить синонимичное название — синдром Аперта.
Впервые это заболевание описал французский педиатр Эжен Аперт в 1906 году. Он детально охарактеризовал особенности строения черепа, рук и ног [2].
![Ребёнок с синдромом Апера [14] Ребёнок с синдромом Апера [14]](/media/bolezny/sindrom-apera/rebyonok-s-sindromom-apera-14_s.jpeg?dummy=1755858295896)
Ребёнок с синдромом Апера [14]
Синдром Апера встречается у одного из 160–200 тыс. новорождённых. Болезнь является генетической аномалией, связанной с нарушением работы 10-й хромосомы. Патология передаётся по наследству: если хотя бы у одного из родителей поломан ген, то с вероятностью 50 % у ребёнка может возникнуть этот синдром [3][7].
В большинстве случаев заболевание появляется спонтанно, но важную роль играет генетика [7]. К возможным факторам риска исследователи относят возраст родителей, носительство гена, близкородственные браки и болезни матери во время беременности.
Симптомы синдрома Апера (Аперта)
Синдром Апера сопровождается комплексом характерных взаимосвязанных признаков, которые возникают последовательно. Основные проявления — деформация черепа и сращение пальцев (синдактилия).
Главной причиной большинства симптомов является краниосиностоз — раннее сращение швов черепа. В этом случае они срастаются в первые 6–7 месяцев, когда в норме швы закрываются примерно в возрасте двух лет. Обычно при синдроме Апера раньше времени зарастают венечный и стреловидный шов. Преждевременное окостенение черепа мешает расти мозгу и приводит к хроническому повышению внутричерепного давления. Поэтому у ребёнка появляются постоянные головные боли, тошнота, рвота и может развиться задержка умственного развития.

Анатомия швов черепа новорождённого
В результате краниосиностоза у детей обычно формируется акроцефалия (высокая форма черепа), которая сопровождается различными внешними изменениями:
- плоским лбом;
- горизонтальной бороздой под бровными дугами;
- широкой или вдавленной переносицей;
- опущением внешних уголков глаз;
- низким положением верхних век;
- большим расстоянием между глазами и их выпячиванием;
- смещением глазных щелей вниз;
- низкой посадкой ушей;
- коротким и широким носом;
- расщелинами альвеолярного отростка (кости верхней челюсти), твёрдого нёба и/или верхней губы;
- увеличением и выдвижением нижней челюсти.

Внешние проявления синдрома Апера
При синдактилии полностью или частично срастаются и укорачиваются пальцы на руках и/или ногах, а также недоразвиваются межфаланговые суставы. В будущем это может повлиять на подвижность пальцев, даже если их разделить хирургически.
По мере роста и развития ребёнка повышается риск возникновения аномалии прикуса, экзофтальма, карликовости и заболеваний дыхательной системы, связанных с нарушением развития челюстей, носа, глотки и гортани.
Примерно в 45 % случаев наблюдается врождённая расщелина твёрдого нёба и другие сопутствующие патологии, например пороки развития головного мозга и трахеи. Также у детей могут возникать глазные болезни, например амблиопия и анизометропия [7].
Патогенез синдрома Апера (Аперта)
По последним научным исследованиям, причиной появления синдрома Апера является мутация гена FGFR2, находящегося в 10-й хромосоме, при которой нарушается определённая последовательность аминокислот.
В 70 % случаев заболевание возникает в результате мутации аминокислоты S252W, при которой в 252-м участке цепи серин меняется на триптофан, а в 26 % случаев — в результате мутации аминокислоты P253R, когда в 253-м участке аргинин замещает пролин. Обе мутации происходят в 7-й области гена FGFR2 [7].
Этот ген значительно влияет на развитие костной ткани. Он кодирует белок-рецептор, который регулирует активность клеток, образующих коллаген и внеклеточный матрикс (структуру, окружающую клетки в тканях). Мутация гена ведёт к нарушению развития костей лицевого черепа, сердца, трахеи и крупных сосудов.
Ещё одной причиной является мутация гена KGFR, который также располагается в 10-й хромосоме. Из-за его чрезмерной активности нарушается отмирание клеток, вырабатывающих кератин и отвечающих за защиту организма. В результате мутации кожа не разделяется в нужных местах, что приводит к полному или частичному сращению пальцев на руках и/или ногах.
При синдроме Апера у плода интенсивно формируется мозговой отдел черепа и появляются некоторые пороки: синдактилия — на 4–9-й неделях беременности и расщелины нёба — на 8–12-й. После рождения черепные швы срастаются преждевременно и лицевой отдел начинает развиваться неправильно, что приводит к различным аномалиям [5].
Иногда при рождении череп малыша меняет форму под давлением родовых путей, поэтому некоторое время голова выглядит обычной, как у здоровых детей. Однако в будущем череп может деформироваться снова, т. е. стать вытянутым.
Классификация и стадии развития синдрома Апера (Аперта)
Синдром Апера является типичной формой акроцефалосиндактилии — редкой группы наследственных синдромов, в основе которых лежат акроцефалия, черепно-лицевые аномалии и синдактилия. В этому случае у людей чаще всего срастаются указательный, средний и безымянный пальцы, которые имеют общий ноготь [4].
Общепринятую классификацию синдрома Апера ещё не разработали, однако у пациентов различают три основных типа синдактилии:
- 1 тип — срастаются указательный, средний и безымянный пальцы, а большой палец и часть мизинца отделены;
- 2 тип — срастаются все пальцы, кроме большого;
- 3 тип — срастаются все пальцы.
Конкретные стадии синдрома Апера не выделяют, так как его развитие протекает по-разному: часть признаков проявляется при рождении, а остальные возникают индивидуально по мере взросления [5][6].
Осложнения синдрома Апера (Аперта)
Синдром Апера — комплекс опасных аномалий, которые требуют пожизненного наблюдения и лечения у разных специалистов. Однако ранняя диагностика и своевременная хирургическая коррекция патологий черепа, рук и ног могут помочь предотвратить развитие таких осложнений, как:
- умственная отсталость;
- экзофтальм и косоглазие;
- отёк диска зрительного нерва, вплоть до его атрофии (отмирания), что может привести к полной слепоте;
- нарушения дыхания до его полной остановки;
- нарушения прорезывания зубов (например, неправильный прикус, аномалии положения отдельных зубов и лопатообразные резцы);
- нарушения опорно-двигательного аппарата (вальгусная деформация ног, сращение шейных позвонков на уровне С5–С6, проблемы с формированием суставов и ограничение их подвижности) [4].
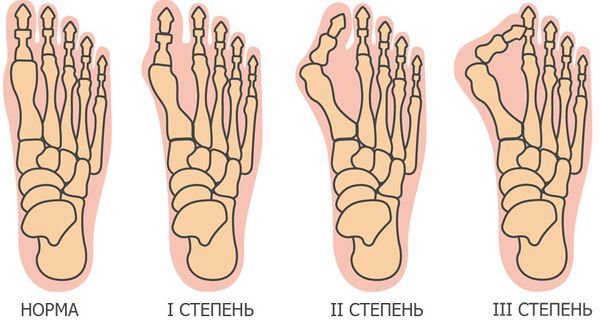
Вальгусная деформация стопы
В большинстве случаев у пациентов с синдромом Апера отмечается снижение интеллекта, хотя иногда он может сохраняться. Это происходит из-за повышения внутричерепного давления на фоне раннего сращения швов и изменения формы головы: черепная коробка становится тесной и мозг формируется неправильно. В результате могут появиться различные аномалии: мегалэнцефалия (увеличение мозга или его части), агенезия (отсутствие или недоразвитие) мозолистого тела, энцефалоцеле (выпячивание части мозга из черепа) и т. д.
При развитии умственной отсталости у ребёнка ухудшается мышление и другие когнитивные способности, ему становится сложнее ориентироваться в пространстве и др. Симптомы зависят от того, какой участок головного мозга поражён.
Диагностика синдрома Апера (Аперта)
Диагностика синдрома Апера может быть специфичной и затруднительной из-за разнообразия клинических проявлений.
Основной этап диагностики проводят после рождения. Она включает:
- осмотр;
- полноценный сбор анамнеза (истории болезни);
- молекулярно-генетические анализы (могут потребоваться до родов);
- рентгенологические исследования.
Осмотр
У новорождённого может болеть голова из-за деформации черепа, поэтому он беспокоится и кричит. Кроме того, при осмотре у малыша обычно наблюдается сращение пальцев на руках и/или ногах.
Со временем могут появиться проблемы со зрением. При осмотре у офтальмолога обычно диагностируют снижение остроты зрения и косоглазие. Эти нарушения чаще всего связаны с высоким внутричерепным давлением.
По мере роста и развития ребёнка также повышается риск обострения симптомов или появления новых признаков синдрома Апера, поэтому важно следить за его состоянием и вовремя обращаться к специалистам.
Лабораторная диагностика
Генетическое исследование — наиболее достоверный метод, который позволяет выявить заболевание с точностью 95 % [7]. Молекулярно-генетическая диагностика особенно важна в период беременности, когда на плановых ультразвуковых исследованиях (УЗИ) появляются подозрения на синдром Апера, а именно признаки пороков развития черепа, сердца, рук и ног. Врач может предположить наличие патологии на скрининге в 11–14 недель, однако чаще всего их определяют в третьем триместре.
При подозрении на генетическую аномалию родителей направляют на консультацию к генетику, изучают, были ли подобные случаи в семье, и составляют прогноз при планировании будущих беременностей.
Чтобы подтвердить синдром Апера, врачи изучают 7-й участок гена FGFR2 и определяют наличие мутаций S252W и P253R. Для молекулярно-генетического анализа делают забор крови и околоплодной жидкости (амниоцентез).

Амниоцентез
Инструментальная диагностика
В первые дни жизни малышу делают эхокардиографию (ЭхоКГ), чтобы обнаружить или исключить возможные пороки развития сердца и сосудов. Чаще всего встречаются:
- дефекты межжелудочковой перегородки (ДМЖП);
- открытый артериальный проток;
- тетрада Фалло;
- стеноз лёгочной артерии.
Если не корректировать эти состояния, могут появиться признаки сердечной недостаточности: одышка, повышенная утомляемость, хрипы в лёгких, отёки голеней и стоп.
Для всесторонней оценки состояния пациента также проводятся:
- Компьютерная томография (КТ) черепа с 3D-реконструкцией. Она позволяет создать объёмную модель черепа и оценить патологии его строения.
![Компьютерная томография черепа с 3D-реконструкцией при синдроме Апера [15] Компьютерная томография черепа с 3D-реконструкцией при синдроме Апера [15]](/media/bolezny/sindrom-apera/kompyuternaya-tomografiya-cherepa-s-3d-rekonstrukciyay-pri-sindrome-apera-15_s.jpeg?dummy=1755868920637)
Компьютерная томография черепа с 3D-реконструкцией при синдроме Апера [15]
- Магнитно-резонансная томография (МРТ). С её помощью исследуют мягкие ткани и их изменения. МРТ даёт возможность обнаружить гидроцефалию, полное или частичное отсутствие прозрачной перегородки в головном мозге и другие аномалии.
- Рентгенография черепа, позвоночника, кистей и стоп.
- Электроэнцефалография (ЭЭГ).
Все исследования проводят по мере возникновения симптомов.
Дифференциальная диагностика
Синдром Апера важно различать с другими жизнеугрожающими патологиями:
- синдромом Джексона — Вейса — при нём наблюдается утолщение и отклонение больших пальцев стоп без нарушений интеллектуального развития;
- синдромом Мюнке — его отличительными особенностями являются лопоухость и макроцефалия (пропорциональное увеличение всего мозга) без краниосиностоза;
- синдромом Саетре — Чотцена — характеризуется опущением верхних век, высоким лбом с низкой линией роста волос, а также аномалиями развития рук и ног, преимущественно со сращением кожи пальцев;
- синдромом Крузона — отличается выраженным недоразвитием средней трети лица без грубых пороков развития рук и ног;
- синдромом Пфайффера — при нём наблюдаются недоразвитие верхней челюсти, выраженное выпячивание глазных яблок и пороки развития рук и ног в виде широких больших пальцев, укорочения всех пальцев и синдактилии [8][9][10][11][12].
Лечение синдрома Апера (Аперта)
Полностью вылечить синдром Апера пока невозможно. Однако пациентам оказывают паллиативную помощь, направленную на устранение симптомов и улучшение качества жизни.
Ключевым моментом лечения является ранняя диагностика. Если обнаружить синдром вовремя, можно предотвратить многие клинические проявления. В этом случае потребуется меньше операций, а значит пациенту будет проще их перенести.
Хирургическое лечение
Основная терапия при синдроме Апера — операции на черепе (краниопластика). При них хирург удаляет деформированные кости, а потом придаёт им правильную форму и фиксирует в новом положении. Это помогает устранить видимые проявления болезни, защитить мозг от повреждений и нормализовать внутричерепное давление. Если эти операции провести в раннем детстве, можно значительно снизить выраженность умственной отсталости, а иногда даже сохранить адекватный уровень интеллекта.
Также детям хирургически разделяют сросшиеся пальцы. Сложность вмешательства зависит от типа сращения.
В зависимости от вида и степени тяжести сопутствующих патологий пациенту могут быть показаны дополнительные вмешательства:
- Частичное ушивание век — защищает роговицу от пересыхания.
- Трахеостомия (установка трубки в трахею) — помогает бороться с временной остановкой дыхания во сне.
- Ликрошунтирующие операции — устанавливают дренажную трубку в мозг, чтобы вывести лишнюю жидкость из желудочков. Такую операцию проводят при декомпенсированной гидроцефалии со значительным повышением внутричерепного давления. Это стараются сделать как можно раньше, в среднем до 5 лет.
- Хирургическое вмешательство на глазнице — устраняет смещение глазных яблок и сокращает расстояние между глаз.
- Операции на лор-органах — дают возможность сформировать лобно-назальный угол и убрать плоскую спинку носа. Также они помогают опустить кончик носа у младенцев и детей или устранить его утолщение у подростков и взрослых (при их желании).
- Операции на средней зоне лица — помогают устранить экзофтальм, снизить внутричерепное давление и создать пространство для растущего глаза. С помощью таких вмешательств также восстанавливают прикус и увеличивают носовые ходы и носоглотку для лучшей проходимости.
- Остеотомия и пластика нижней челюсти — исправляют прикус, нормализуют жевание и изменяют форму лица.
- Оротрахеальная интубация — устанавливают гибкую трубку в трахею, чтобы избежать закупорку верхних дыхательных путей. В отличие от трахеостомы, эта мера временная. Её делают в первый месяц жизни, однако к этому вмешательству прибегают редко. После удаления трубки ребёнок дышит самостоятельно.
Операции делают поэтапно:
- I этап — краниопластика, часто уже в 3 месяца жизни ребёнка [4];
- II этап — разделение пальцев (в возрасте до 5 лет);
- III этап — операции на лор-органах, глазницах и средней зоне лица, а также пластика нижней челюсти (после 5 лет).
Решение о проведении операций принимают смежные специалисты: выбор зависит от возраста и проявлений. Чтобы снизить нагрузку на пациента, некоторые вмешательства могут проводить одновременно.
Однако любое хирургическое лечение противопоказано при остром воспалении, обострении хронического воспаления и тяжёлом состоянии человека.
Симптоматическая терапия
К симптоматическому лечению подходят достаточно комплексно. Оно зависит от клинической картины и направлено на облегчение состояния пациента. Ему могут назначить медикаментозную, психологическую, психокоррекционную и паллиативную терапию.
Все люди с синдромом Апера нуждаются в регулярных периодических осмотрах и консультациях смежных специалистов [1][5]. Пациент должен наблюдаться:
- у невролога — чтобы оценить неврологический статус и его изменения, а также статико-моторное и психоречевое развитие;
- офтальмолога — для выявления нарушений зрения из-за повышенного внутричерепного давления;
- лора — чтобы своевременно обнаружить проблемы со слухом, которые могут развиться до полной глухоты;
- челюстно-лицевого хирурга и ортодонта — для наблюдения за положением челюстей, состоянием прикуса и зубов [13];
- стоматолога — чтобы оценить стоматологический статус и прорезывание зубов;
- логопеда — для контроля речевого развития и назначения дефектолого-логопедического лечения при необходимости.
Прогноз. Профилактика
Прогноз синдрома Апера неоднозначный, на него влияют сроки постановки диагноза, своевременность лечения, клинические проявления и другие факторы. Пациенты вполне могут дожить до преклонного возраста, если рано обнаружить болезнь и вовремя провести операции по коррекции патологий. Важно соблюдать все рекомендации врача и продолжать наблюдаться у специалистов. Однако при отсутствии обследований и хирургического лечения осложнения могут значительно влиять на работу органов и систем, что сказывается на качестве жизни.
Если у ребёнка наблюдаются нарушения интеллекта, важно проводить психокоррекционную работу, помогать с социальной адаптацией и снимать психоэмоциональное напряжение.
При тяжёлой форме течения синдрома Апера возможен летальный исход в раннем возрасте из-за несовместимых с жизнью пороков и развития недостаточности многих органов.
Профилактика синдрома Апера
Предупреждение синдрома Апера заключается в своевременных посещениях гинеколога и соблюдении его рекомендаций, в частности по лечению гинекологических заболеваний.
Во время беременности важно проводить профилактические плановые УЗИ и при необходимости молекулярно-генетические анализы. Они позволяют обнаружить синдром Апера при подозрениях на наличие патологии у плода и принять решение о дальнейшем ходе беременности. Например, если синдром выявляют на ранних сроках, ставится вопрос о её прерывании.
При планировании новых детей родителям необходимо проконсультироваться с генетиком, чтобы составить прогноз возможных рисков [4][10].
Список литературы
Бельченко В. А. Черепно-лицевая хирургия. — М.: Медицинское информационное агенство, 2006. — 340 с.
Apert E. De l’acrocephalosyndactylie // Bull Mem Soc Med Hop Paris. — 1906. — № 23. — Р. 1310–1330.
Park W. J., Theda C., Maestri N. E. et al. Analysis of phenotypic features and FGFR2 mutations in Apert syndrome // Am J Hum Genet. — 1995. — № 2. — Р. 321–328.ссылка
Колтунов Д. Е. Синдром Апера: клинические проявления и этиология // Лечащий врач. — 2006. — № 5.
Ясонов С. А., Лопатин А. В., Маслов В. В., Васильев И. Г. и др. Cиндром Апера (Аpert): современные возможности комплексного реконструктивного лечения // Детская больница. — 2011. — № 2. — С. 51–54.
Cohen M. J., Maclean R. Craniosynostosis, Diagnosis, Evaluation, and Management. — 2 edition. — Oxford: Oxford University Press, 2001.
Ассоциация генетиков и неврологов. Диагностика и лечение синдрома Апера: клинические рекомендации. — М., 2017. — 22 с.
Кеннет Л. Д. Наследственные синдромы по Дэвиду Смиту. Атлас-справочник / пер. с англ. А. Г. Азова и др. — М.: Практика, 2011. — 997 с.
Goho C. Dental findings in Saethre — Chotzen syndrome (acrocephalosyndactyly type III): report of case // ASDC J Dent Child. — 1998. — № 2. — Р. 136–137.ссылка
Чиркова Г. Н., Сорокина Т. В., Новиков Н. В. Два случая синдрома акроцефалосиндактилии // Педиатрия. — 2003. — № 5. — С. 1–4.
Jabs E. W., Li X., Scott A. F., Meyers G. et al. Jackson — Weiss and Crouzon syndromes are allelic with mutations in fibroblast growth factor receptor 2 // Nat Genet. — 1994. — № 3. — Р. 275–279.ссылка
Alvarez M. P., Crespi P. V., Shanske A. L. Natal molars in Pfeiffer syndrome type 3: a case report // J Clin Pediatr Dent. — 1993. — № 1. — Р. 21–24.ссылка
Козлов В. А., Семенов М. Г. Костно-реконструктивное лечение врождённых и приобретённых деформаций челюстей в детском возрасте: учебное пособие. — СПб.: Издательский дом СПб МАПО, 2003. — 36 с.
Apert Syndrome // Children’s Hospital of Philadelphia. [Электронный ресурс]. Дата обращения: 22.08.2025.
Breik O., Mahindu A., Moore M. H., Molloy C. J. et al. Central nervous system and cervical spine abnormalities in Apert syndrome // Childs Nerv Syst. — 2016. — № 5. — Р. 833–838.ссылка

