Определение болезни. Причины заболевания
Амблиопия или синдром "ленивого глаза" — серьёзное ухудшение зрительных функций одного или обоих глаз, связанное с неадекватной или аномальной стимуляцией зрительной системы в период критического раннего развития зрения.

Амблиопия или "ленивый глаз"
Распространённость
Данная патология формируется исключительно в раннем детстве. В США риск возникновения амблиопии составляет 2-5%.[1]
Под "критическим" или "чувствительным" периодом понимаются временные рамки, в пределах которых зрительная система, особенно зрительные отделы коры головного мозга, сохраняет пластичность. Процесс развития и совершенствования зрительной системы продолжается до 6-9 лет. Хотя, если быть точнее, для каждой специфической зрительной функции характерны свои критические периоды. В этот отрезок времени нормальное развитие зрения зависит от адекватного "зрительного опыта". Нарушения, возникающие в критический период, могут спровоцировать возникновение существенных пороков развития как на структурном, так и на функциональном уровне. После того, как критический период пройден, успешно вылечить амблиопию трудно или даже невозможно.
Факторы риска амблиопии
- задержка развития и некоторые наследственные заболевания (например, синдром Дауна);
- отягощённая наследственность по косоглазию, аномалиям рефракции, врождённой катаракте и т. д.;
- недоношенность.
Перечисленные факторы увеличивают риск развития амблиопии у ребёнка в 2-6 раз.
Астигматизм и амблиопия
Астигматизм, как и дальнозоркость, часто приводят к амблиопии. Из-за двоящегося фокуса в зрительный анализатор ребёнка не поступает чёткий сигнал, поэтому способность хорошо видеть не формируется.
Симптомы амблиопии
При амблиопии нарушаются различные параметры зрительных функций:
- острота зрения;
- бинокулярное зрение и объёмная острота зрения;
- контрастная чувствительность;
- пространственная локализация;
- восприятие движения.
Чаще всего амблиопия связана с косоглазием. В подобном случае использовать два глаза одновременно невозможно без значительного нарушения зрения или двоения. В связи с этим изображение, полученное одним глазом, подавляет увиденное другим глазом. И если для фиксации взора ребёнок использует в основном один определённый глаз, а зрительная функция другого глаза хронически подавлена, то на недоминирующем глазу может появиться амблиопия (например, значительно снизится острота зрения "пассивного" глаза). И хотя подавление возникает как адаптивная и компенсаторная реакция, необходимая для избежания двоения увиденного, амблиопия становится его тяжёлым последствием.
Одностороннее снижение остроты зрения можно заподозрить при различии зрительной функции двух глаз. Для этого не обязательно прибегать к количественной оценке остроты зрения — весьма эффективной проверкой будет являться проба на предпочтительную фиксацию.
У детей с явным косоглазием на амблиопию недоминирующего глаза указывает отсутствие изменения фиксации взора между двумя глазами.
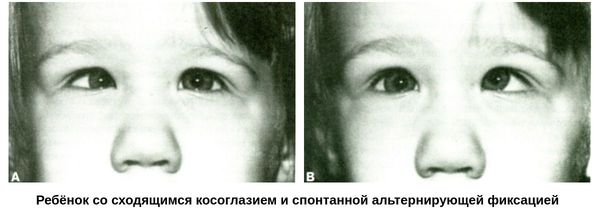
Ребёнок со сходящимся косоглазием и спонтанной альтернирующей фиксацией
Так, на первом снимке для фиксации ребёнок использует левый глаз, на втором — правый. Подобная смена фиксации является надёжным признаком, исключающим наличие амблиопии у ребёнка с косоглазием.
Чтобы обнаружить признаки амблиопии у детей без выраженного косоглазия, нужно попытаться вызвать вертикальное косоглазие. Для этого перед одним глазом устанавливают призму 10-20 диоптрий основанием книзу. Если косоглазие не удалось спровоцировать или же фиксация одним глазом не поддерживается, то это будет свидетельствовать о наличии амблиопии. Аналогичное заключение можно сделать, если ребёнок явно протестует против закрытия одного глаза и ведёт себя спокойно при закрытии другого. При этом острота зрения того глаза, который ребёнок позволяет закрывать, снижена.
О зрительных функциях у неговорящих детей можно косвенно судить по электрофизиологическому исследованию (зрительные вызванные потенциалы).
Анизометропическая амблиопия (возникает при разной преломляющей способности глаз) чаще всего бессимптомна, поэтому выявление таких случаев чаще всего зависит от эффективности скрининговых обследований. В связи с отсутствием таких выраженных симптомов, как косоглазие или птоз, средний возраст выявления такой амблиопии составляет 5-6 лет — именно в этом возрасте начинают проводить школьные программы скрининга.
Чем отличаются симптомы амблиопии у детей и взрослых
Симптомы у детей и взрослых схожи: снижена острота зрения, хуже воспринимаются цвета и слабее контраст. Дети с амблиопией никаких симптомов не ощущают, поскольку так видят всю жизнь. Их выдаёт только косоглазие, попытки приблизиться к рассматриваемому предмету или поднести объекты к глазу. Взрослые, страдающие амблиопией, нередко не хотят ничего с этим делать, потому что привыкли так жить. Да и сделать что-то зачастую сложно, чаще невозможно.
Патогенез амблиопии
Чтобы понять патогенез амблиопии, необходимо знать путь зрительного анализатора, который позволяет воспринимать и анализировать все зрительные раздражения.
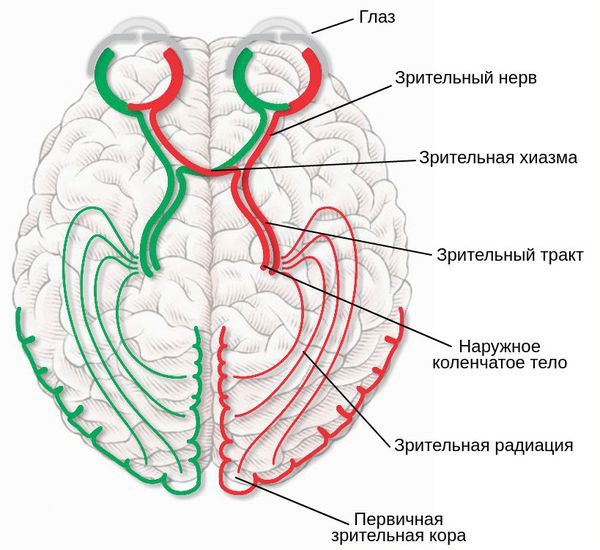
Путь зрительного анализатора
После того как зрительный стимул попадает на сетчатку глаза, импульс от фоторецепторов по ганглионарным нервным клеткам идёт через зрительный нерв в хиазму, где зрительные пути частично перекрещиваются. После перекреста начинаются зрительные тракты, которые заканчиваются в латеральном коленчатом теле таламуса. Большая часть волокон из таламуса идёт в составе зрительной радиации в первичную зрительную кору — область V1, которая расположена в затылочной доле головного мозга. Все эти связи имеют строгую топографическую организацию, т. е. каждая предшествующая структура последовательно проецируется на следующую.
Корковые слои первичной зрительной коры состоят из групп клеток, получивших название "колонки глазодоминантности". Клетки в составе этих колонок реагируют на определённые зрительные раздражители. Кроме того, каждый такой столбец больше реагирует на стимул, идущий от правого или левого глаза. Далее информация передаётся в другие отделы зрительной коры для последующей обработки.
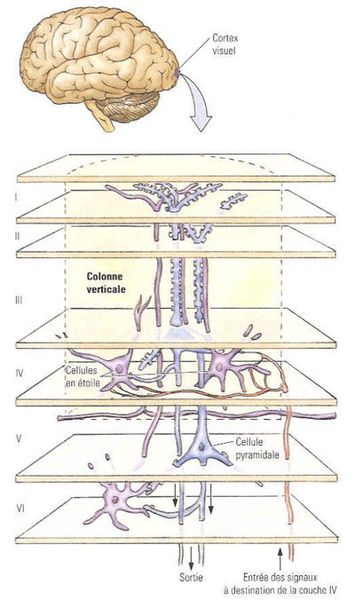
Корковые слои первичной зрительной коры
Формирование колонок глазодоминантности зависит как от правильной анатомии зрительного анализатора, сформированной ещё внутриутробно, так и от адекватного зрительного опыта. Синаптические связи между глазом и мозгом либо усиливаются за счёт взаимосвязанной активности, либо ослабевают из-за невзаимосвязанной активности.
При рождении фовеальные колбочки сетчатки глаза, которые отвечают за преобразование светового раздражения в нервное возбуждение, только начинают свою дифференцировку. Их развитие активно протекает в течение первых 24 месяцев жизни ребёнка и продолжается в течение всего критического периода развития.
Монокулярная депривация (когда один глаз полностью "выключен" из зрения) в критический период развития приводит к выраженному уменьшению представительства поражённого глаза в области первичной зрительной коры и увеличению представительства здорового глаза. Если во время критического периода развития на зрительную систему воздействуют такие факторы, как нечёткий зрительный стимул или отсутствие бинокулярного зрения, то острота зрения будет прогрессивно снижаться. Этот процесс будет продолжаться до конца критического периода, после чего острота зрения стабилизируется.
При изометропической амблиопии (когда дефект преломления одинаков на каждом глазу) размытое изображение присутствует на обеих сетчатках. Возникающий размытый образ нарушает нормальное нейрофизиологическое развитие зрительной системы. Это приводит к тому, что даже при устранении дефекта преломления размытость изображения сохраняется.
При анизометропической амблиопии (когда размытый зрительный образ поступает только от одного глаза) нарушается развитие зрительного анализатора только поражённого глаза. Со временем зрительная система начинает активно подавлять размытое изображение, вызывая пространственные изменения в колонках глазодоминантности, что и приводит к потере остроты зрения и нарушениям бинокулярного зрения.
В случае дисбинокулярной амблиопии (вызванной косоглазием) центральные участки сетчаток получают различную зрительную информацию. В результате изображение от отклонённого глаза подавляется. Длительно существующее отклонение глаза приводит к анатомо-функциональным изменениям зрительного анализатора, что клинически проявляется низкой максимальной корригируемой остротой зрения поражённого глаза.

Приблизительное изображение при изометропической, анизометропической и дисбинокулярной амблиопии
Обширные опыты, проведённые на животных, показали, что при амблиопии возникают нейроанатомические нарушения на различных участках пути зрительного анализатора. Первоначальное изменение — атрофия или утрата нейронов в наружном коленчатом теле и зрительной коре, соответствующей поражённому глазу. Поэтому целью лечения амблиопии является создание одинакового представительства обоих глаз в центральной нервной системе. Если амблиопию успешно лечить, то эти изменения могут подвергаться частичному или полному обратному развитию.
Классификация и стадии развития амблиопии
Клиническая классификация Э.С. Аветисова
По степени амблиопия бывает:
- слабой (острота зрения с коррекцией 0,8-0,4);
- средней (0,3-0,2);
- высокой (0,1-0,05);
- очень высокой (0,04 и ниже).
По состоянию зрительной фиксации выделяют три вида патологии:
- амблиопия с правильной центральной фиксацией;
- амблиопия с неправильной фиксацией:
- с перемежающейся фиксацией;
- с устойчивой нецентральной фиксацией;
- с неустойчивой нецентральной фиксацией;
- амблиопия с отсутствием зрительной фиксации.
Классификация В.И. Поспелова
Согласно этой классификации амблиопии принято разделять на первичные и вторичные.
К первичным видам относятся:
- Рефракционная амблиопия — возникает у детей в результате отсутствия коррекции аметропий (преломляющей способноси глаза).
- Дисбинокулярная амблиопия — возникает при нарушении бинокулярного зрения, чаще в результате косоглазия. Вероятнее всего развитие этого вида амблиопии на глазу, который чаще косит.
- Смешанная амблиопия — является комбинацией двух предыдущих вариантов.
- Истерическая амблиопия — возникает при нарушении деятельности центральной нервной системы и снижает остроту зрения. Может развиться после психологической травмы. Проявляется резким снижением зрения, иногда до псевдоамавроза (слепоты, не связанной с заболеваниями кровеносной системы) в сочетании с нарушением зрачковых рефлексов.
Ко вторичным видам относятся:
- Обскурационная амблиопия — возникает при патологии глаза, когда попадание чёткого изображения на сетчатку становится невозможным. Причинами могут быть птоз верхнего века, врождённые или приобретённые помутнения роговицы, врождённая или приобретённая катаракта, персистирующая артерию стекловидного тела глаза, гемофтальм (кровоизлияние в стекловидное тело).
- Неврогенная амблиопия — развивается при любых поражениях зрительного нерва.
- Макулогенная амблиопия — возникает при врождённых или приобретённых поражениях центральной области сетчатки.
- Нистагмическая амблиопия — развивается на фоне нистагма, связана со снижением временного интервала попадания чёткого изображения на сетчатку на фоне колебаний глазного яблока.
- Комбинированная форма — возникает при сочетании одного или нескольких факторов, перечисленных выше.
Зарубежная классификация
Офтальмологи других стран классифицируют амблиопию в соответствии с причиной, вызвавшей её:[10][11]
- Амблиопия, возникшая по причине косоглазия.
- Амблиопия, развившаяся как следствие нарушений оптической фокусировки (любые аномалии рефракции).
- Амблиопия, которая приводит к утрате восприятия моделей и форм. (депривационная, т. е. связанная с факторами, препятствующими созданию качественного ретинального изображения).
- Патология, вызванная органическими нарушениями — утрата зрения, возникающая вторично по отношению к врождённым поражениям путей зрительного анализатора на любом его уровне. Строго говоря, этот тип утраты зрения в действительности не отвечает определению амблиопии, так как вызвавшее её поражение можно выявить, но нельзя излечить.
Осложнения амблиопии
Основным осложнением амблиопии является снижение максимальной корригируемой остротой зрения. Сама острота зрения ребёнка зависит от его возраста.[12]
