Определение болезни. Причины заболевания
Панникулит (Panniculitis) — это группа различных по причине заболеваний, при которых воспаляется подкожная жировая клетчатка и в ней образуются болезненные на ощупь уплотнения. Эти узлы могут сливаться и иногда вскрываться с выделением пенистой массы. Также в патологический процесс могут вовлекаться внутренние органы и опорно-двигательная система.
![Кожа при панникулите [5] Кожа при панникулите [5]](/media/bolezny/pannikulit/kozha-pri-pannikulite-5_s.jpeg)
Кожа при панникулите [5]
Причины панникулита
Причины заболевания пока до конца не изучены. К факторам, способствующим его развитию, относят:
- Инфекции:
- бактериальные — бета-гемолитический стрептококк, стафилококк, клебсиелла, псевдомонада, микобактерия туберкулёза, бактерия, вызывающая лепру;
- вирусные — цитомегаловирус;
- грибковые — на фоне распространённой грибковой инфекции или как проявление классического подкожного микоза [9].
- Травмы, в том числе холодовые и после инъекций. Под воздействием холода жирные кислоты в жировых клетках кристаллизуются и разрываются, затем возникает некроз (омертвение тканей) и воспаление. Холодовой панникулит чаще встречается у детей грудного и младшего возраста, что, вероятно, объясняется большей насыщенностью у них подкожной клетчатки жирными кислотами. Обычно при этом заболевании появляются плотные ярко-розовые и/или красные узлы, чаще на щеках, но могут возникать и на руках, и на теле. Проходят без лечения через несколько недель, не оставляя следов.
- Гормональные (гиперпаратиреоз и др.), метаболические (подагра, оксалоз и др.) и иммунные нарушения (первичные и вторичные иммунодефициты, металл-ассоциированный аутоиммунный синдром и другие аутоиммунные заболевания) [10].
- Приём некоторых лекарств (стероидов, йодидов, бромидов и др.).
- Панкреатиты, особенно связанные со злоупотреблением алкоголем.
- Злокачественные новообразования (рак поджелудочной железы, лимфогранулематоз, лейкоз, лимфома и др.).
- Ревматические заболевания (при системной красной волчанке панникулит встречается в 1–3 % случаев, при системном васкулите — в 1 %, при склеродермии — в 8 %) [8].
- Дефицит α1-антитрипсина — белка, которых вырабатывается печенью и защищает ткани организма от ферментов.
Также панникулит может быть идиопатическим, т. е. с неустановленной причиной.
Распространённость панникулита
Точные данные о заболеваемости в мире отсутствуют [8]. Распространённость в разных странах, а также распределение по полу и возрасту очень различается и зависит от частоты болезней, служащих причиной этой патологии [7][8].
В целом панникулит выявляют у 3–47 % людей, в основном в возрасте от 15 до 49 лет [8]. Чаще им страдают женщины, причём заболевание может возникнуть в любом возрасте. При этом панкреатическая форма, на которую приходится 2–3 % всех панникулитов, чаще встречается у мужчин 40–60 лет с хроническим алкоголизмом, дебютом новообразований, кистами или свищами поджелудочной железы [3]. Тогда как узловатая эритема в 3–6 раз чаще встречается у женщин 20–40 лет, хотя до полового созревания мальчики и девочки болеют этим заболеванием одинаково часто [2].
Симптомы панникулита
Основной симптом всех панникулитов — это болезненные на ощупь уплотнения (узлы) в подкожной жировой клетчатке. Их размеры, количество и расположение могут различаться при разных формах заболевания. Чаще всего они появляются на ногах и руках, иногда на задней поверхности туловища, животе, груди, лице или ягодицах [5].
При септальном панникулите образования немногочисленны (3–5 узлов), до 5 см в диаметре и, как правило, не сливаются между собой. Чаще такие узлы возникают на ногах и могут быть различной окраски — от телесной до синюшно-багровой или синюшно-розовой, что зависит от стадии патологического процесса. Обычно через 7–10 недель эти уплотнения исчезают, не оставляя каких-либо следов: язв или рубцов. Типичный представитель септального панникулита — узловатая эритема.
![Узловатая эритема [19] Узловатая эритема [19]](/media/bolezny/pannikulit/uzlovataya-eritema-19_s.jpeg)
Узловатая эритема [19]
При лобулярном панникулите уплотнения могут сливаться между собой, образуя обширные конгломераты. В ряде случаев над некоторыми участками из-за расплавления узлов возникает флюктуация (перетекание жидкости под кожей), впоследствии уплотнения вскрываются. На их месте остаются участки атрофии, рубцы или длительно не заживающие язвы. В некоторых случаях развитию лобулярного панникулита (чаще идиопатического) предшествует повышение температуры до 39–41 °С, симптомы интоксикации (слабость, тошнота, рвота, снижение аппетита и др.), боли в мышцах, воспаление и боли в суставах [8][11][12].
Мезентериальная (системная) форма лобулярного панникулита может сопровождаться болью в разных областях живота различной интенсивности и характера, а также снижением веса и диспепсией (ухудшением аппетита, вздутием живота, отрыжкой, жидким стулом и др.). При этой форме в брюшной полости прощупывается уплотнение, реже возникает кровотечение из прямой кишки и желтуха. Причём эти симптомы могут появиться и без кожных проявлений [8].
Патогенез панникулита
В подкожной жировой клетчатке, как и жировой ткани внутренних органов, выделяют жировые дольки, состоящие из жировых клеток — липоцитов, или адипоцитов. Эти дольки разделены тонкими соединительнотканными перегородками — септами, в основном состоящими из коллагеновых и ретикулярных волокон. Кровоснабжаются дольки артериолами, которые делятся на капилляры — мелкие сосуды, окружающие жировые клетки.
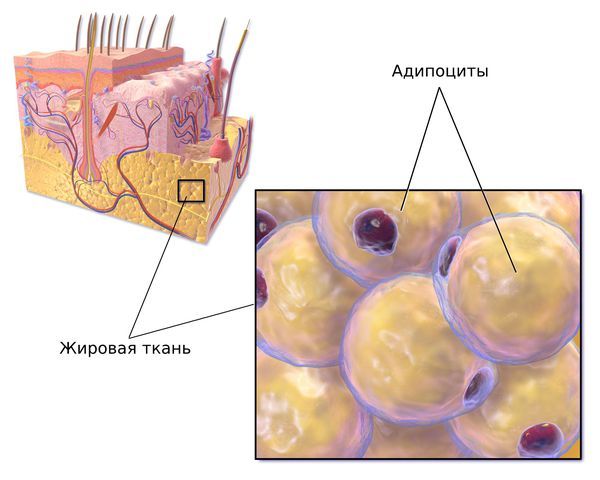
Жировая ткань
При развитии в капиллярах васкулита, т. е. воспаления, возникает обширный некроз (омертвение) адипоцитов и появляется плотный воспалительный инфильтрат.
Одним из механизмов развития воспаления в жировой ткани является повышение проницаемости капилляров. Оно сопровождается очаговым скоплением лейкоцитов (воспалительных клеток), в ряде случаев также нарастает концентрация циркулирующих иммунных комплексов. Важную роль в увеличении проницаемости капилляров играет венозный застой и повышение венозного давления. Именно поэтому панникулит преимущественно локализуется на ногах, где часто повышено венозное давление.
В патогенезе панникулитов важнейшее значение принадлежит перекисному окислению липидов [1][4]. При этом в органах и тканях накапливаются промежуточные продукты окисления, которые подавляют активность ряда ферментов и нарушают проницаемость клеточных мембран, ч
то приводит к разрушению клеточных структур и гибели клеток.
Свою роль в развитии панникулитов также играют провоспалительные цитокины (интерлейкин-2 и фактор некроза опухоли-α), которые в большом количестве вырабатываются активированными лимфоцитами и макрофагами.
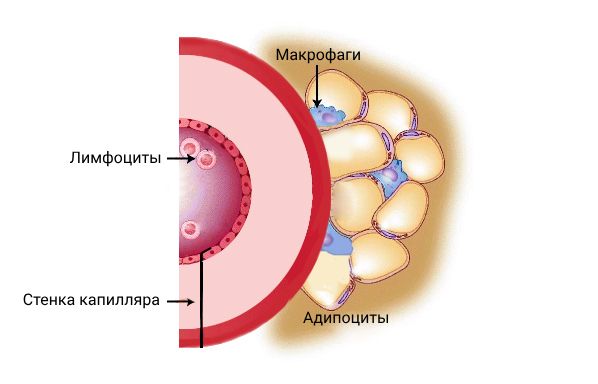
Взаимодействие жировой ткани с иммунными клетками
При идиопатическом лобулярном панникулите повышение фактора некроза опухоли-α ассоциировано с мутацией гена ФНО1А.
Выделяют три фазы заболевания:
- Островоспалительную — в жировой ткани обнаруживаются повреждённые жировые клетки и воспалительные инфильтраты, образованные лейкоцитами, лимфоцитами и гистиоцитами (особым видом макрофагов).
- Липофагическую — происходит своеобразная гистиоцитарная реакция: гистиоциты приобретают форму макрофагов, часто многоядерных, с пенистой цитоплазмой, т. е. становятся липофагами. Эти липофаги поглощают жировые клетки, так что в некоторых участках они полностью замещают адипоциты, а местами образуются мелкие очаги некроза.
- Фибропластическую — лимфоциты и фибробласты заполняют участки некроза жировых клеток. Коллагеновые волокна замещаются соединительной тканью, жировая ткань постепенно заменяется рубцовой, иногда с отложением солей кальция [1][13][14].
Классификация и стадии развития панникулита
Предлагаются различные классификации панникулитов, но большинство авторов выделяют два вида заболевания:
- Септальный панникулит, при котором в основном повреждаются соединительнотканные перегородки между жировыми дольками.
- Лобулярный панникулит — с преимущественным поражением самих жировых долек [3][4][6][8].
Оба вида могут протекать как с васкулитом (воспалением сосудов подкожной жировой клетчатки), так и без него.
Таким образом, гистоморфологическая классификация панникулитов, т. е. основанная на изменениях в окружающих тканях, выглядит так:
- Септальный панникулит с васкулитом — кожный или системный узелковый полиартериит, болезнь Бехчета, лейкоцитокластический васкулит и др.
- Септальный панникулит без васкулита — узловатая эритема, липоидный некробиоз, эозинофильный фасциит и др.
- Лобулярный панникулит с васкулитом — лепрозная узловатая эритема, панникулит при заболеваниях кишечника, индуративная эритема Базена и др.
- Лобулярный панникулит без васкулита — идиопатический, панкреатический и инфекционный панникулиты, панникулит при подагре или ревматических заболеваниях и др. [11]
В клинической картине лобулярного панникулита выделяют четыре формы:
- Узловатую — с образованием единичных узлов в подкожной жировой клетчатке. Вначале такие узлы мягкие, затем уплотняются и полностью или частично спаиваются с кожей.
- Бляшечную — возникают множественные узлы, которые быстро сливаются в большие конгломераты.
- Инфильтративную — образовавшиеся конгломераты расплавляются, над этими участками наблюдается флюктуация. Расплавленные узлы могут вскрываться с выделением пенистой маслянистой массы.
- Мезентериальную — системную форму с хроническим воспалением жировой клетчатки брыжейки, сальника, а также жировой ткани пред- и забрюшинного пространства [1][3][12].
Осложнения панникулита
Панникулиты — это разнородная группа заболеваний, поэтому осложнения его форм сильно различаются.
Септальный панникулит чаще всего протекает без осложнений, уплотнения рассасываются, не оставляя каких-либо следов. Однако с осложнениями может протекать основное заболевание, вызвавшее, например, узловатую эритему.
При эозинофильном фасциите (форме септального панникулита) уплотняются и рубцуются подкожные и межмышечные фасции. В результате образуются сгибательные контрактуры, при которых человек не может разогнуть суставы [8].
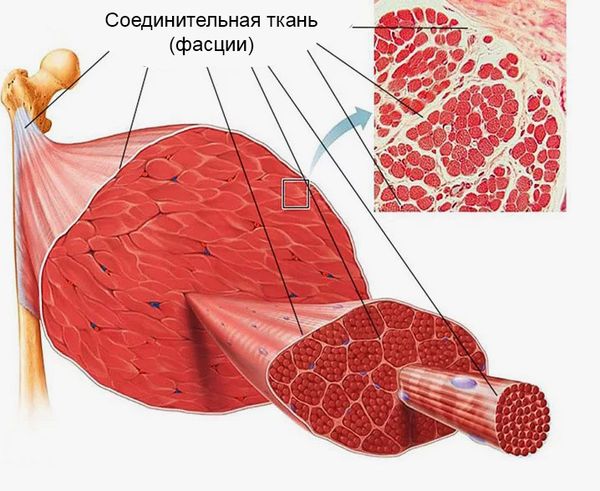
Фасции
При лобулярном панникулите образуются сливные узлы в виде бляшек и конгломератов, которые могут изъязвляться. Язвы долго не заживают и некротизируются, т. е. сопровождаются отмиранием тканей. Наличие постоянно открытых ран на коже также может привести к бактериальному поражению, вплоть до сепсиса.
При системном варианте лобулярного (идиопатического) панникулита воспалительные узлы локализуются не только в подкожной жировой клетчатке, но и в жировой ткани брыжейки, сальника, пред- и забрюшинного пространства. К проявлениям висцерального панникулита (поражения жировой ткани внутренних органов) относится увеличение печени и селезёнки, панкреатит и поражение почек.
При высокой активности идиопатического лобулярного панникулита возможно поражение лёгких (фиброз) и сердца (кардиомиопатия с дисфункцией желудочков) [16].
Мезентериальный панникулит (поражение жировой клетчатки брыжейки) может осложниться кишечным кровотечением, сужением просвета пилорического отдела желудка, острой или рецидивирующей непроходимостью тонкой кишки, асцитом (накоплением жидкости в брюшной полости), сквозным повреждением кишки с развитием перитонита. По данным некоторых авторов, в 69,4 % случаев мезентериальный панникулит переходит в онкологическое заболевание [15].
Диагностика панникулита
При появлении болезненных узлов под кожей необходимо обратиться к врачу-ревматологу. Диагностика включает сбор анамнеза (истории болезни), осмотр, лабораторные и инструментальные методы.
Сбор анамнеза
Диагностика панникулитов прежде всего основана на симптомах и предшествующих обстоятельствах заболевания: приёме лекарств, наличии ревматических болезней и длительного злоупотребления алкоголем. Обо всём этом врач спросит во время приёма.
Осмотр
Подкожные уплотнения обычно болезненны и могут быть единичными или множественными, сливающимися между собой. При этом проявления септального и лобулярного панникулита различается.
При септальном панникулите узлы единичные (до 5), резко болезненные, до 1–5 см в диаметре. Чаще располагаются на голенях, в области коленных и голеностопных суставов (по крайней мере в начале заболевания). В зависимости от стадии процесса — созревание или разрешение — цвет кожи над узлом меняется от бледно-красного до жёлто-зелёного. Такое изменение цвета (симптом «цветения синяка») особенно характерно для узловатой эритемы. Когда узлы исчезают, изъязвлений, атрофии или рубцов не остаётся.
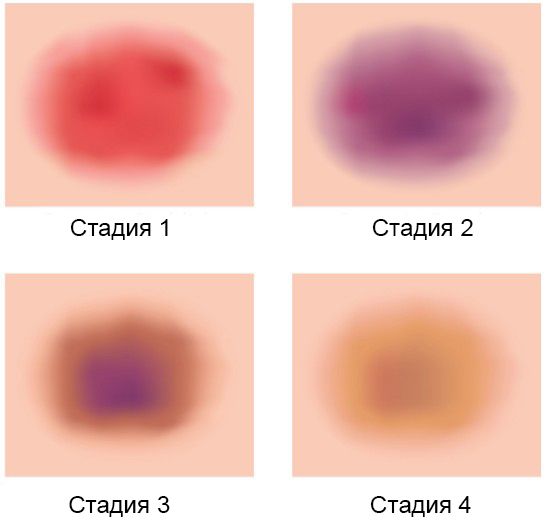
Симптом «цветения синяка»
Для другой формы септального панникулита — эозинофильного фасциита — характерно поражение кожи в виде «апельсиновой корки» над уплотнениями.
Симптомы лобулярного панникулита характеризуются быстрым развитием подкожных, как правило, множественных и залегающих на различной глубине уплотнений. Они чаще расположены на ногах и руках, реже на груди и животе. Окраска кожи над узлами зависит от глубины залегания и бывает от цвета нормальной кожи до ярко-розового. После рассасывания уплотнений подкожно-жировая клетчатка обычно атрофируется и над этим местом формируется блюдцеобразное западение тканей [4][6].
При слиянии узлов образуется плотноэластический бугристый конгломерат, кожа над которым приобретает цвет от розового до синюшно-багрового. Иногда в зоне отдельных узлов или конгломератов ярко-красного или багрового цвета образуется флюктуация. Затем очаг вскрывается с выделением маслянистой пенистой жёлтой массы.
Лабораторная диагностика
Лабораторные методы являются дополнительными, так как изменения в анализах неспецифичны, т. е. могут наблюдаться при различных заболеваниях. Поэтому эти показатели обычно отражают только степень выраженности воспаления и позволяют судить об активности процесса, а не о форме панникулита. Исключение составляет уровень амилазы, липазы (повышаются при панкреатическом панникулите) или низкие значения α1-антитрипсина.
Иногда анализы могут дать дополнительную информацию, которая помогает врачу поставить правильный диагноз. Например, при эозинофильном фасциите в крови повышается уровень эозинофилов, гамма-глобулинов и СОЭ [8][11].
Инструментальная диагностика
Инструментальные методы используются при диагностике мезентериального панникулита, для которого характерна специфическая картина на компьютерной томографии. Но окончательный диагноз ставится на основании патоморфологических свойств биоптата, полученного из узла (характерна гибель жировых клеток, накопление в жировой клетчатке воспалительных клеток, а также пенистых клеток — переполненных жиром макрофагов).
Инструментальные методы также могут использоваться, чтобы установить причины панникулита. Например, рентген лёгких делают при подозрении на саркоидоз, а ультразвуковое исследование или компьютерная томография органов брюшной полости позволяют выявить патологии поджелудочной железы (панкреатита или злокачественного новообразования).
Дифференциальная диагностика
Похожие уплотнения на коже могут возникать при липоме, олеогранулёме и васкулите. Мезентериальная форма может напоминать достаточно много заболеваний: злокачественные новообразования брюшной полости (карциноидные опухоли, лимфомы, лимфосаркомы и др.), инфекционные заболевания (туберкулёз и гистоплазмоз), амилоидоз, болезнь Уиппла и др. [15]
Лечение панникулита
В зависимости от причины панникулита его лечением занимаются врачи разных специальностей: ревматологи, дерматологи, эндокринологи, хирурги и др. При этом его терапия до конца не разработана и по большей части направлена на лечение основного заболевания. Например, при узловатой эритеме, вызванной β-гемолитическим стрептококком, основным методом является антибиотикотерапия, а при липодерматосклерозе в первую очередь нужно устранить венозную недостаточность [7][11].
Основная цель терапии панникулита — уменьшить симптомы, замедлить или предотвратить прогрессирование заболевания и достичь ремиссии. При многих видах болезни эффективны базисные противоревматические препараты, которые используются для лечения системных воспалительных заболеваний.
Препаратом первой линии в лечении панникулитов (преимущественно септальных) является Гидроксихлорохин. Если он не помогает, то используют нестероидные противовоспалительные препараты и/или глюкокортикоиды в малых дозах. Их применение оправдано при узловатой форме лобулярного панникулита и хроническом течении заболевания. Если узлы единичные, то их подкожно обкалывают кортикостероидами, что приносит хороший результат (без атрофии подкожной жировой клетчатки в зоне узла) и позволяет уменьшить дозу гормонов по сравнению с приёмом таблеток.
При острой форме лобулярного панникулита (и в ряде случаев при подострой форме) используются более высокие дозы глюкокортикоидов, а также применяются цитостатики (Циклоспорин А, Метотрексат, Азатиоприн, Циклофосфан и др.). Наиболее перспективен при лечении спонтанного панникулита Циклоспорин А. Кроме того, он реже, чем другие иммуносупрессивные препараты, вызывает инфекционные осложнения и в меньшей степени повышает риск развития рака [12]. Длительность терапии зависит от формы панникулита и выраженности воспалительных проявлений, лечение проводят до достижения стойкой ремиссии. В ряде случаев при рецидивах лобулярного панникулита пациент постоянно получает поддерживающую противорецидивную терапию.
Имеются данные об успешном применении генно-инженерных биологических препаратов, например ингибиторов фактора некроза опухоли-α. Учитывая ведущую патогенетическую роль провоспалительных цитокинов в развитии панникулитов, подавление активности фактора некроза опухоли-α с помощью моноклональных антител может оказать большее влияние на течение иммунопатологического процесса, чем глюкокортикоиды и цитостатики [11][12].
Препараты для лечения панникулита доступны во всех регионах России. В рамках ОМС пациентов обеспечивают лекарствами в стационаре.
Хирургическое лечение при неосложнённых формах панникулита не проводят. Операция может потребоваться при развитии осложнений или острой патологии кишечника (кишечной непроходимости, перфорации кишки, кишечного кровотечения) на фоне мезентериального панникулита [15].
При возникновении на ногах липодерматосклероза (одной из форм панникулита) на фоне хронической венозной недостаточности может быть показана флебэктомия и ношение компрессионного трикотажа, чтобы уменьшить и устранить венозный застой.
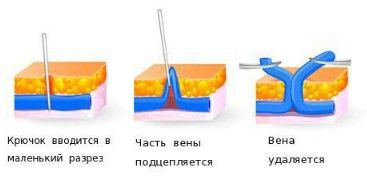
Флебэктомия
Прогноз. Профилактика
Прогноз в целом благоприятен, но он зависит от вида панникулита и причины его развития.
При септальном панникулите узлы чаще всего исчезают полностью без образования атрофии и рубцов. Например, узловатая эритема в 77 % случаев регрессирует в течение 7 недель, самое долгое — за 18 недель [17]. При лобулярном панникулите узлы обычно уменьшаются медленнее, дольше всего при положительном симптоме «блюдца» (западении тканей), особенно у пациентов старше 40 лет.
По данным разных авторов, рецидив панникулита возникает у 6–73 % пациентов, в среднем в 17–26,6 % случаев [17]. Его вероятность выше, если заболевание продолжалось более 3 месяцев до начала лечения.
Большинство панникулитов не опасны для жизни, за исключением идиопатической лобулярной формы. При висцеральных формах с тяжёлым течением погибает 10 % пациентов [8].
Первичная профилактика панникулита не разработана, так как не до конца известны его причины и патогенез. Профилактика рецидивов заболевания заключается в таких мерах, как:
- санация очагов инфекции;
- предупреждение ушибов и травм, в том числе после инъекций;
- профилактика простудных заболеваний;
- избегание избытого воздействия солнца;
- соблюдение диеты с ограничением жиров и углеводов и исключением или ограничением потенциально аллергенных продуктов, например молока, цитрусовых и шоколада.
Список литературы
Кожные и венерические болезни. Руководство для врачей в 4 томах. Том 2 / под ред. Ю. К. Скрипкина. — М.: Медицина, 1995. — 544 с.
Российское общество дерматовенерологов и косметологов. Узловатая эритема: клинические рекомендации. — М., 2016. — 24 с.
Егорова О. Н., Масловский А. Л., Зеленов И. А. и др. Лобулярный панникулит как проявление панкреатита. Трудности диагностики // Научно-практическая ревматология. — 2021. — № 4. — С. 471–477.
Усачева М. Н., Черкасова Е. Г., Бабаева А. Р. Клинические и морфологические особенности панникулита и узловатой эритемы // Волгоградский научно-медицинский журнал. — 2017. — № 1. — С. 50–55.
Benedetti J. Panniculitis // MSD Manual. — 2022.
Савушкина Н. М., Егорова О. Н., Белов Б. С. Панникулиты в ревматологии: нерешённые вопросы // Современная ревматология. — 2016. — № 3 — C. 5–10.
Егорова О. Н., Белов Б. С. Панникулиты: проблемы дифференциальной диагностики // РМЖ. — 2011. — № 10. — C. 601.
Егорова О. Н., Белов Б. С. Панникулит: ревматологические аспекты // Современная ревматология. — 2018. — № 2. — C. 73–78.
Delgado-Jimenez Y., Fraga J., García-Díez A. et al. Infective panniculitis // Dermatol Clin. — 2008. — № 4. — Р. 471–480. ссылка
Radenska-Lopovok S. G., Kolesnikova А. О., Egorova O. N. et al. Panniculitis as a manifestation of metal-associated autoimmune/inflammatory syndrome induced by adjuvants: a case-based review // Rheumatol Int. — 2023. — № 8. — Р. 1547–1553. ссылка
Егорова О. Н., Белов Б. С. Панникулиты в практике интерниста и дерматолога (лекция) // ConsiliumMedicum. — 2020. — № 7. — С. 78–83.
Егорова О. Н., Белов Б. С., Карпова Ю. А. Спонтанный панникулит: современные подходы к лечению // Научно-практическая ревматология. — 2012. — № 5. — С. 110–114.
Раденска-Лоповок С. Г., Егорова О. Н., Белов Б. Б. и др. Идиопатический лобулярный панникулит: клинико-морфологические корреляции // Архив патологии. — 2019. — № 3. — С. 37–44.
Белов Б. С., Егорова О. Н., Раденска-Лоповок С. Г. Панникулиты в практике ревматолога (лекция) // Научно-практическая ревматология. — 2013. — № 4. — С. 407–415.
Егорова О. Н., Белов Б. С., Раденска-Лоповок С. Г. Мезентериальный панникулит в практике ревматолога // Врач. — 2016. — № 5. — С. 40–44.
Ягода А. В., Белоцерковская М. И., Гладких Н. Н., Ушакова О. В. Системная форма панникулита с поражением внутренних органов // Терапия. — 2021. — № 7. — С. 138–143.
Савушкина Н., Белов Б., Егорова О., Глухова С. Панникулиты: особенности течения и исходов // Врач. — 2018. — № 7. — С. 60–62.
Daskalogiannaki M., Voloudaki A., Prassopoulos P. et al. CT evaluation of mesenteric panniculitis: prevalence and associated diseases // AJR Am. — 2000. — № 2. — Р. 427–431.ссылка
Petukhova T. A., Tartar D. M., Mayo K. et al. Erythema Nodosum-like Septal Panniculitis Secondary to Lenalidomide Therapy in a Patient With Janus Kinase 2-Positive Myelofibrosis // Journal of Drugs in Dermatology. — 2016. — № 8. — P. 1024–1025. ссылка

