Определение болезни. Причины заболевания
Везикулопустулёз (Neonatal vesiculo pustulosis) — это инфекционное гнойное кожное заболевание, в результате которого воспаляются отверстия потовых желёз, что проявляется образованием пузырьков. Чаще всего возбудителем выступают стафилококки.
![Сыпь у ребёнка, вызванная стафилококком [11] Сыпь у ребёнка, вызванная стафилококком [11]](/media/bolezny/vezikulopustulez/syp-u-rebyonka-vyzvannaya-stafilokokkom-11_s.jpeg)
Сыпь у ребёнка, вызванная стафилококком [11]
Синонимы:
- везикулопустулёз новорождённых;
- стафилококковый перипорит;
- перипорит;
- остеопорит.
Иногда люди путают везикулопустулёз и пузырчатку, но они разные по своему развитию: везикулопустулёз начинается с инфекции, а пузырчатка — это аутоиммунная патология, в ходе которой иммунитет начинает атаковать клетки кожи, в результате чего образуются пузыри.
Исходя из клинического опыта, везикулопустулёз встречается довольно часто, это наиболее распространённая болезнь среди стафилодермий (по наблюдениям, составляет примерно половину всех случаев).
Обычно везикулопустулёз диагностируют у новорождённых и детей грудного возраста [1][7]. Распространённости болезни среди малышей способствует ношение подгузников: у ребёнка развивается бактериальная потница, к которой в дальнейшем присоединяется везикулопустулёз. При обыкновенной потнице такое осложнение обычно не отмечают.
Везикулопустулёз может встречаться и в более старшем возрасте, но очень редко. Это также связано с неправильным уходом за ребёнком. В этом случае у пациентов отмечается «тонкая» кожа, что является признаком другого заболевания, которое ухудшается на фоне появившегося везикулопустулёза.
Причины развития везикулопустулёза
Возникновение болезни связано с проникновением микроорганизмов:
- грамположительных — стафилококков и стрептококков;
- грамотрицательных — клебсиелл, кишечной палочки, протея;
- грибков, включая род Candida.
Ребёнок может заразиться в разных ситуациях: при родах, во время нахождения в роддоме и в отделении новорождённых (внутрибольничная инфекция). Так как у новорождённого иммунитет ещё слабый, его организм крайне уязвим к негативному воздействию различных видов стафилококков.
Заражение стрептококками, к которым в том числе относится пневмококковая инфекция, может произойти от матери к ребёнку во время родов. Почти половина младенцев является носителями этих бактерий, однако заболевание развивается не у всех.
Грамотрицательные микроорганизмы передаются через фекально-оральный путь, т. е. возбудитель попадает во внешнюю среду вместе с испражнениями или рвотными массами заражённого. Далее они передаются здоровому человеку через грязные руки, заражённую воду и продукты питания. Росту популяции этих микроорганизмов в желудочно-кишечном тракте способствуют нарушения в работе иммунитета и сахарный диабет.
Грибковые инфекции часто передаются между членами семьи, которые близко контактируют друг с другом.
Основная причина развития везикулопустулёза у младенцев — повреждение кожи. Это может произойти:
- из-за неправильного укутывания;
- использования неглаженых пелёнок;
- недостаточного ухода за кожей;
- слишком высокой температуры воздуха или его чрезмерной влажности [2].
К факторам риска также относят:
- повышенную активность потовых желёз — увеличенное выделение пота создаёт благоприятную (влажную и тёплую) среду для размножения и распространения бактерий и грибков, так им легче проникать в повреждённые области кожи, благодаря чему развивается патологический процесс;
- недоношенность — из-за недостаточного времени в утробе защитные барьеры и иммунитет малыша не успевают развиться в достаточной степени, поэтому его кожа может быть более тонкой и нежной;
- длительное пребывание в инкубаторе или на ИВЛ — из-за развития пролежней у младенцев появляются уязвимые места, пригодные для колонизации бактерий и развития везикулопустулёза;
- врождённое инфицирование ВИЧ — может существенно ослабить иммунную систему, делая организм более уязвимым к различным инфекциям и заболеваниям, включая везикулопустулёз [2].
Симптомы везикулопустулёза
Везикулопустулёз — это кожное заболевание, которое сопровождается образованием везикул (пузырьков с прозрачной жидкостью) и пустул (гнойных пузырьков). Обычно они возникают в местах с повышенной потливостью, например на подмышечных впадинах, паховых складках, между пальцами и на лице.
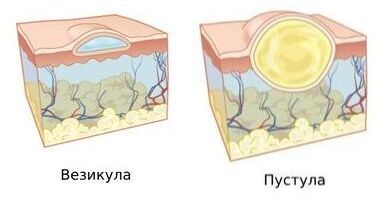
Везикула и пустула
Сначала кожа краснеет, после чего на поражённых участках появляются маленькие пузырьки разного размера и формы, наполненные прозрачной жидкостью [8]. Со временем прозрачная жидкость сменяется на беловатый или желтоватый гной.
Кожа вокруг везикул и пустул может быть покрасневшей и воспалённой, что вызывает зуд и дискомфорт, из-за чего пациент расчёсывает высыпания и на них появляются корки.
Ко всему прочему, ребёнок становится беспокойным, много плачет, плохо ест и спит. Иногда у малыша поднимается температура в пределах 37,1–38 °С. Она может быть ещё выше при развитии осложнений.
Патогенез везикулопустулёза
Кожа является крупнейшим органом человека и выполняет несколько важных функций:
- защищает организм — кожа служит барьером между внутренней и внешней средой, предотвращая проникновение инфекций, токсинов и других вредных веществ;
- контролирует температуру тела — путём регуляции работы потовых желёз и расширения или сужения сосудов;
- выводит токсины и отходы через потовые и сальные железы;
- поддерживает чувствительность — нервные окончания в коже позволяют ощущать прикосновения, боль, температуру и давление;
- синтезирует витамин Д — под воздействием ультрафиолетовых лучей кожа вырабатывает витамин Д, необходимый для здоровья костей и иммунной системы.
За счёт этого кожа помогает поддерживать общее здоровье и благополучие организма. Однако при везикулопустулёзе она становится более уязвимой, её барьерные свойства ухудшаются и она больше не может выполнять свою основную функцию — защитную.
Везикулопустулёз начинается с контакта с микроорганизмами, такими как стафилококки или стрептококки. Эти патогены проникают в кожу через повреждённые участки или поры. При условиях, способствующих развитию заболевания, например при повышенной потливости или ослабленном иммунитете, микроорганизмы размножаются и вызывают воспаление вокруг потовых желёз [3].
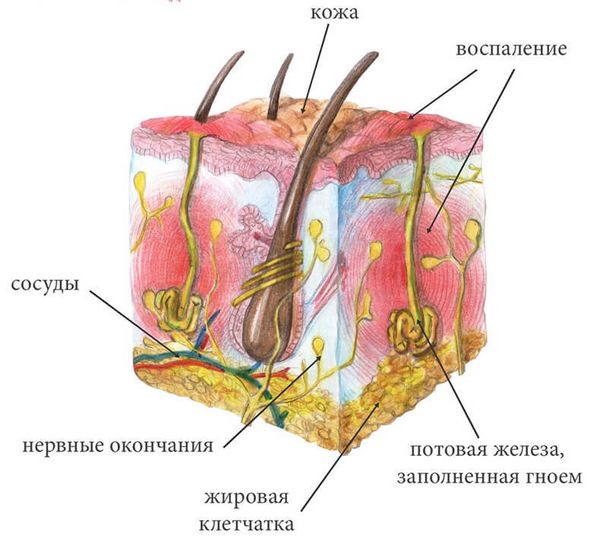
Воспаление потовых желёз
Организм реагирует на инфекцию путём образования везикул и пустул, которые также содержат инфекционный материал. Далее активируются иммунные клетки и медиаторы воспаления, главная цель которых — уничтожить патогены. Однако в некоторых случаях, например при наличии факторов риска, организм не может самостоятельно справиться с болезнью и микроорганизмы продолжают распространяться, вызывая более обширное поражение кожи.
Классификация и стадии развития везикулопустулёза
В зависимости от различных факторов выделяют следующие формы болезни.
1. По распространению:
- локализованный везикулопустулёз — сыпь чётко ограничена определённым участком кожи;
- обширный везикулопустулёз — сыпь распространяется на большие участки кожи или охватывает несколько частей тела.
2. По степени тяжести:
- лёгкая степень тяжести — сопровождается небольшим количеством везикул и пустул, минимальным воспалением кожи и отсутствием общих симптомов;
- средняя степень тяжести — для неё характерно умеренное количество высыпаний, заметное воспаление кожи, возможно наличие слабых общих симптомов, таких как слабость и недомогание;
- тяжёлая степень тяжести — отмечаются обильные высыпания с глубокими пустулами, интенсивное воспаление кожи и выраженные общие симптомы, такие как лихорадка, боль и отёчность.
3. По причинам:
- инфекционный везикулопустулёз — вызван патогенными микроорганизмами, например стафилококками или стрептококками;
- аллергический везикулопустулёз — возникает как реакция на аллергены, например на лекарства или косметические средства [3].
4. По времени развития:
- врождённый — симптомы возникают через 24–48 часов после родов из-за инфекции, которая передалась от матери с хроническими кожными заболеваниями (ребёнок может заразиться до или во время родов);
- приобретённый — появляется не позже, чем через 2 недели после рождения из-за ослабленного иммунитета; основная причина развития в этом случае — неправильный уход за кожей новорождённого [3].
Стадии развития везикулопустулёза:
- начальная стадия — на поражённых участках появляется покраснение, после чего образуются маленькие пузырьки, наполненные прозрачной жидкостью;
- продвинутая стадия — пузырьки становятся гнойными, их количество растёт, в некоторых случаях на высыпаниях появляются корки;
- стадия заживления.
Осложнения везикулопустулёза
Осложнения везикулопустулёза представляют собой серьёзные медицинские состояния, которые могут возникнуть из-за распространения инфекции или неправильного лечения.
Основные осложнения:
- рубцы и гиперпигментация — после заживления высыпаний на коже могут остаться тёмные или светлые пятна, а также рубцы, иногда вызывающие зуд или болезненность;
- другие виды пиодермий — обширных гнойных поражений кожи, которые сопровождаются обильным образованием гнойных высыпаний, сильной болью и воспалением, а также ухудшением общего состояния;
- сепсис — тяжёлое инфекционное осложнение, при котором инфекция распространяется через кровоток по всему организму; проявляется высокой температурой тела, ознобом, сильной слабостью, быстрым сердцебиением, пониженным давлением и нарушением сознания [8].

Распространение инфекции по кровотоку
Везикулопустулёз редко становится причиной развития сепсиса и других видов пиодермий, так как родители вовремя замечают симптомы у младенца, обращаются в больницу и начинают лечение
Гиперпигментация и рубцы появляются из-за расчёсов, но обычно со временем проходят.
Диагностика везикулопустулёза
Лечением болезни занимается неонатолог, педиатр или дерматолог.
В первую очередь врач собирает анамнез (историю болезни). Он может задать следующие вопросы:
- Когда появились первые симптомы?
- Как долго длится высыпание?
- Есть ли что-то, что обостряет или ухудшает симптомы?
- Диагностированы ли у пациента другие кожные заболевания или аллергии?
- Принимал ли он какие-либо лекарства или проходил лечение в последние несколько месяцев?
- Сопровождаются ли высыпания зудом, болезненностью и покраснением?
- Где именно на коже появились высыпания?
- На каких участках тела симптомы более выражены?
- Есть ли другие сопутствующие симптомы, такие как лихорадка, слабость или необычные выделения из высыпаний?
- Были ли у пациента какие-то факторы риска, например стресс, недостаточное питание или особенности образа жизни?
- Есть ли у кого-то из членов семьи подобные или любые другие проблемы с кожей?
Эти вопросы и детали помогут врачу получить полное представление о состоянии пациента и назначить соответствующее лечение.
При физикальном обследовании специалист обращает внимание на следующие признаки, указывающие на везикулопустулёз:
- на коже отмечаются маленькие пузырьки, наполненные жидкостью, беловатым или желтоватым гноем;
- кожа вокруг высыпаний покрасневшая и воспалённая;
- высыпания локализуются в областях повышенной потливости (на подмышечных впадинах, в паховых складках, между пальцами, на лице или на туловище);
- сыпь сопровождается зудом и дискомфортом;
- на коже есть рубцы или следы предыдущих высыпаний.
Эти признаки помогают врачу предположить диагноз и определить дальнейшую тактику обследования и лечения.
Лабораторная и инструментальная диагностика
У пациента берут мазок или делают биопсию кожи, чтобы потом провести микроскопическое и бактериологическое исследование материала.

Биопсия кожи
Микроскопическое исследование помогает определить тип возбудителя (бактериальный, вирусный или грибковый), а бактериологическое — чувствительность возбудителя к антибиотикам.
В некоторых случаях пациенту делают иммунологические тесты, которые выявляют специфические антитела, указывающие на наличие определённой инфекции. Эти тесты не являются обязательными. Их проводят, когда необходимо подтвердить или исключить другие инфекции, чьи клинические проявления схожи с везикулопустулёзом, например ВИЧ-инфекцию, сифилис или герпес. Такие тесты также назначают в случаях атипичного течения заболевания.
В запущенных случаях назначают ультразвуковое исследование (УЗИ). Оно помогает оценить степень распространения воспаления и исключить осложнения, например абсцессы.
Наиболее эффективными методами исследования является микроскопическое исследование. Бактериологическое исследование и иммунологические тесты могут быть дополнительными методами для уточнения диагноза или тактики лечения [2]. УЗИ хотя и бывает полезным при диагностике осложнений, обычно его используют, когда развиваются более серьёзные симптомы и появляется необходимость оценить состояние подлежащих тканей.
В целом инструментальное и лабораторное обследование направлено на подтверждение диагноза, оценку степени тяжести заболевания и исключение возможных осложнений.
Дифференциальная диагностика
Чтобы подтвердить диагноз, необходимо исключить:
- псориаз;
- герпетическую инфекцию (герпетический дерматит);
- фолликулит (воспаление волосяного фолликула);
- импетиго (бактериальное заболевание кожи);
- вирусные инфекции кожи, например контагиозного моллюска или вирусные бородавки;
- аллергический контактный дерматит;
- атопический дерматит (экзему);
- чесотку [9].
Лечение везикулопустулёза
Метод лечения определяется индивидуально в зависимости от тяжести заболевания, характера возбудителя инфекции, наличия сопутствующих состояний и особенностей пациента.
При везикулопустулёзе врач может назначить:
- Топические препараты: антисептики (например, Хлоргексидин), антибактериальные мази (например, на основе Мупироцина) и противогрибковые кремы (например, с Кетоконазолом). Препарат, назначенный врачом, наносят непосредственно на поражённые участки кожи несколько раз в день, что помогает уничтожить возбудителя инфекции, снизить воспаление и ускорить заживление [4]. Фурацилин не назначают, так как у младенца может возникнуть аллергия на Нитрофуран (действующее вещество).
- Системные антибиотики: цефалоспорины, макролиды, а также антибиотики широкого спектра действия (например, Амоксициллин). Врач назначает необходимую дозу препарата для приёма внутрь. Антибиотики борются с инфекцией в организме в целом и предотвращают её дальнейшее распространение [5].
- Гормональные препараты (в случае тяжёлой формы болезни или развития аллергии). Препараты в виде кремов или мазей наносят на поражённые участки кожи, что помогает снизить воспаление и зуд, а также уменьшить симптомы аллергической реакции. Принимать гормональные препараты нужно только по рекомендации лечащего врача, который перед назначением такой терапии учитывает все особенности ребёнка и сопутствующие заболевания. Такая осторожность вызвана возможным развитием различных осложнений. Если они вдруг появятся, после отмены препарата осложнения проходят.
Врач также назначает специальную терапию для лечения сопутствующих состояний [2]. Например, при недоношенности или иммунодефиците специалисты рекомендует препараты, направленные на укрепление иммунитета и поддержание общего здоровья. В случае присоединения герпетической инфекции назначают противовирусные средства (например, Ацикловир или Валацикловир). Они снижают активность вируса и уменьшают продолжительность и тяжесть симптомов.
В период активной терапии ребёнка можно купать, но недолго (3–5 минут). В питании ограничений нет, так как новорождённые питаются грудным молоком или смесью.
Осложнения лечения
Иногда в процессе лечения формируются различные осложнения:
- аллергия — так как родители ещё не знают, на какие вещества у младенца есть аллергия, применение топических препаратов или системных лекарственных средств может вызвать зуд, покраснение кожи, ангионевротический отёк или аллергический контактный дерматит, к тому же новорождённые в целом более чувствительны к медицинским препаратам;
- системные побочные эффекты — использование системных антибиотиков или противовирусных препаратов может вызвать диарею, тошноту, рвоту или головную боль;
- снижение эффективности лекарств — это осложнение появляется при неправильном использовании препаратов или несоблюдении курса лечения;
- побочные эффекты гормональной терапии — в некоторых случаях лечение гормональными препаратами сопровождается синдромом отмены, атрофией кожи, гиперпигментацией и повышенным риском инфекций; эти осложнения видны в течение месяца от начала терапии.
Важно обсудить с врачом все возможные побочные эффекты лечения и соблюдать все рекомендации по использованию лекарств, чтобы минимизировать риск осложнений.
Прогноз. Профилактика
При эффективном лечении везикулопустулёза часто наблюдается полное выздоровление с исчезновением высыпаний и восстановлением здоровой кожи [10]. Иногда везикулопустулёз возвращается даже после лечения. В таких случаях необходимо продолжить терапию или изменить методы лечения.
Наиболее благоприятный прогноз обычно связан с ранним началом терапии, соблюдением рекомендаций врача и отсутствием сопутствующих осложнений [6].
Без лечения везикулопустулёз может прогрессировать, что приводит к увеличению количества высыпаний и развитию осложнений (абсцессов, рубцов или гиперпигментации).
Профилактика везикулопустулёза
При уходе за новорождённым обязательно нужно гладить пелёнки и как можно реже надевать на него памперс, правильно пеленать ребёнка.
Чтобы избежать заражения и не быть переносчиком патогенов, важно регулярно мыть руки с мылом и водой, не пользоваться чужими предметами личной гигиены, надевать только чистую одежду, часто менять постельное бельё и обрабатывать поверхности антисептическими средствами.
В некоторых случаях после контакта с потенциальными источниками инфекции (например, у работников медицинских учреждений), врач может назначить профилактический приём антибиотиков.
Также важно укреплять иммунную систему: вести активный образ жизни, правильно питаться, высыпаться и избегать стрессовых ситуаций.
Соблюдение указанных мер помогает минимизировать риск заболевания везикулопустулёзом и другими инфекционными заболеваниями кожи.
Список литературы
Зверькова Ф. А. Пиодермии у детей раннего возраста // РМЖ. — 1997. — № 11. — С. 9.
Российское общество дерматологов и косметологов. Пиодермии: клинические рекомендации. — М., 2015.
Учайкин В. Ф., Шамшева О. В. Инфекционные болезни у детей: учебник. — М.: ГЭОТАР-Медиа, 2021. — 920 с.
Тамразова О. Б., Шмелева Е. А., Миронова А. К., Дубовец Н. Ф. Современный взгляд на этиопатогенез, клинические проявления и лечение пиодермий у детей // Медицинский совет. — 2020. — № 1. — С. 118–129.
Касихина Е. И. Применение комбинации антибиотиков широкого спектра действия для наружного лечения пиодермий // Consilium Medicum. Дерматология (Прил.). — 2015. — № 2. — С. 5–10.
Чеботарёв В. В., Тамразова О. Б., Чеботарёва Н. В., Одинец А. В. Дерматовенерология. — М.: ГЭОТАР-Медиа, 2013. — 584 с.
Паршина В. Л., Иванов Д. О. Клинические рекомендации по ведению новорождённых с заболеваниями кожи и подкожной клетчатки. — М.: РАСПМ, 2016.
Бутов Ю. С., Скрипкин Ю. К., Иванов О. Л. Дерматовенерология. Национальное руководство. Краткое издание. — М.: ГЭОТАР-Медиа, 2020. — 896 с.
Чернядьев С. А., Уфимцева М. А. Пиодермии: учебное пособие для осваивающих образовательные программы высшего образования по специальности «Лечебное дело». — Екатеринбург: УГМУ, 2016. — 104 с.
Логинова И. А. Заболевания кожи и подкожной клетчатки в период новорождённости: учебно-методическое пособие. — Минск: БГМУ, 2010. — 28 с.
Bush L. M., Vazquez-Pertejo M. T. Staphylococcal Infections // MSD manual. — 2023.

