Определение болезни. Причины заболевания
Прогрессивный паралич (Progressive paralysis) — это клиническое проявление нейросифилиса (как правило, его поздних форм), которое сопровождается неврологическими и психическими симптомами. Такое состояние также известно как болезнь Бейля.
Прогрессивный паралич в основном проявляется деменцией — снижением или утратой когнитивных функций, при которых формируется ряд психических расстройств: галлюциноз, депрессия и мании. Также для болезни Бейля характерны неврологические нарушения: тремор, мышечная слабость, проблемы с координацией движений и нарушения зрачковых реакций (например, симптом Аргайла Робертсона) [2].
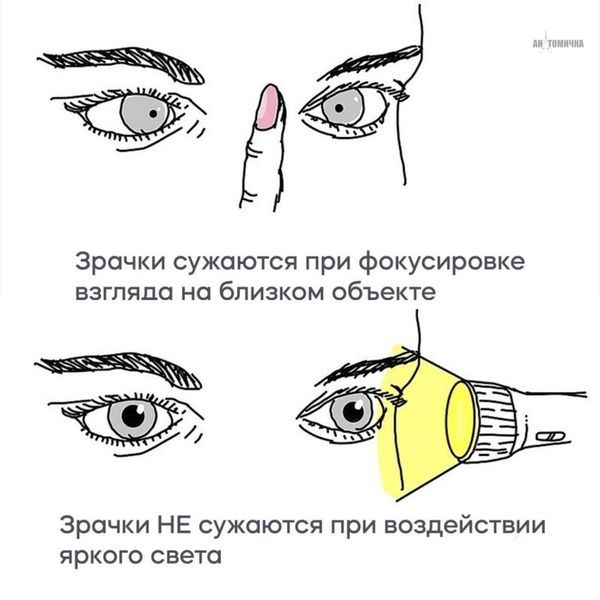
Симптом Аргайла Робертсона
Распространённость прогрессивного паралича
Сейчас фиксируют рост заболеваемости нейросифилисом. В 2007–2017 годы число пациентов с этим диагнозом выросло с 0,7 % до 5,1 %. Также отмечают увеличение распространённости поздних форм нейросифилиса, в том числе прогрессивного паралича [1]. Эксперты считают, что подобная динамика может быть связана с эпидемией ранних форм сифилиса в 1990-е годы в России, так как между первичным заражением и проявлением прогрессивного паралича может пройти 10–20 лет [1].
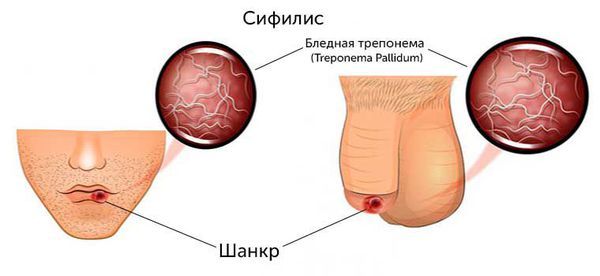
Сифилис
Причины и факторы риска развития прогрессивного паралича
Причина развития прогрессивного паралича такая же, как и у первичного заболевания (сифилиса) — заражение бледной трепонемой.
Факторы риска связаны преимущественно с болезнями и состояниями, угнетающими иммунитет пациента. К ним относятся тяжёлые соматические и инфекционные заболевания (например, туберкулёз и ВИЧ), алкоголизм, наркомания и асоциальный образ жизни [12].
Симптомы прогрессивного паралича
Прогрессивный паралич сочетает признаки поражения центральной нервной системы (ЦНС), включающие неврологические и психические проявления.
К неврологическим симптомам относятся:
- Центральные парезы. Снижается сила мышц, при этом повышаются сухожильные и патологические рефлексы, например симптом Бабинского (когда большой палец на ноге разгибается при штриховом раздражении наружного края стопы).
- Экстрапирамидные симптомы. Возникают при поражении подкорковых структур мозга. Могут проявляться изменением мышечного тонуса (к примеру, его повышением в руках и ногах). Как правило, это определяют по степени сопротивления мышц пассивным движениям. Может наблюдаться тремор (непроизвольные движения рук, кивание головой по типу «да-да» или «нет-нет»).
- Тазовые нарушения. Прогрессивный паралич может сопровождаться недержанием или задержкой кала и мочи.
- Эпилептические приступы. Могут наблюдаться эпизоды потери сознания с судорогами или без них [3].

Симптом Бабинского
Среди психопатологических симптомов наблюдаются:
- Деменция. У пациентов отмечают стойкое снижение когнитивных функций (памяти, внимания и мышления). На поздних стадиях человек не может назвать своё имя, возраст и адрес, не узнаёт родственников, а также перестаёт ориентироваться в пространстве и времени. Нередко он не может самостоятельно себя обслуживать, из-за чего нуждается в постоянном уходе и внимании.
- Психозы. Могут проявляться слуховыми, зрительными или тактильными галлюцинациями, а также сопутствующими бредовыми расстройствами.
- Маниакальные и депрессивные эпизоды. Отличаются чередующимися изменениями поведения в виде маниакального (приподнятого настроения и эйфории) и депрессивного синдромов (плохого настроения и суицидальных мыслей).
- Невротические расстройства. Проявляются тревогой и паническими атаками (сопровождаются учащённым сердцебиением, чувством нехватки воздуха и выраженным страхом) [7].
Стоит отметить, что поначалу человек может не заметить психические нарушения, так как они постепенно развиваются из лёгких поведенческих расстройств. Родственники и близкие пациента могут отмечать снижение интереса к работе, апатию, эпизоды расстройства памяти, неопрятность, раздражение и необычные суждения. Со временем присоединяется более выраженная психическая симптоматика в виде галлюцинаций и бредовых идей, которые напоминают течение классической шизофрении [11].
Патогенез прогрессивного паралича
Прогрессивный паралич представляет собой позднее осложнение сифилиса — инфекционного заболевания, которое возникает из-за бледной трепонемы, передающейся от человека к человеку. Чаще всего это происходит при контакте с тем, у кого есть ранняя форма сифилиса (1–2 года с момента заражения), а также высыпания и мокнущие язвы на коже и слизистых.
Выделяют основные пути заражения сифилисом:
- Контактный — прямое взаимодействие с инфицированным человеком, например бытовым или половым путём. В группу повышенного риска входят работники лабораторий, судмедэксперты, акушеры-гинекологи и патологоанатомы.
- Трансплацентарный — инфекция передаётся от заражённой матери к плоду через плаценту, что влечёт развитие врождённого сифилиса.
- Трансфузионный — инфицирование происходит при переливании крови от донора с любой формой сифилиса [5].
От первичного инфицирования до появления первых симптомов в среднем проходит 3 недели, однако этот период может длиться до 3 месяцев. При первичном сифилисе в месте контакта с заражённым возникают воспалительные элементы, это могут быть так называемые твёрдые шанкры. Вторичный сифилис сопровождается сыпью на разных участках тела, но она не чешется. Также пациентов могут беспокоить головные и суставные боли, повышение температуры тела. Для третичного сифилиса характерно поражение внутренних органов, при котором в них формируются локальные воспалительные элементы — гранулёмы [10].
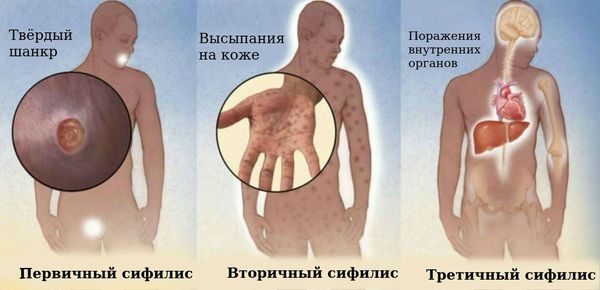
Симптомы на разных стадиях сифилиса
Если своевременно не диагностировать и не лечить начальные формы сифилиса, то он прогрессирует, что через 10–20 лет может привести к осложнениям со стороны ЦНС — формированию нейросифилиса, проявлением которого является прогрессивный паралич.
Прогрессивный паралич относится к паренхиматозной форме позднего нейросифилиса и морфологически представляет собой хронический менингоэнцефалит — воспаление оболочек и вещества головного мозга [9][16].
Когда бледная трепонема проникает в нервную ткань, развиваются воспалительные изменения, которые приводят к нарушению работы головного мозга, соответственно, и нервной системы. В норме кора головного мозга отвечает за обработку информации, поступающей из органов чувств, и выдаёт ответ в виде действий и речи, также она регулирует память, внимание и мышление. При патологическом процессе страдают когнитивные функции и возникают галлюцинации, также могут наблюдаться нарушения движения (парезы, параличи и тремор) и чувствительной сферы (снижение, искажение или отсутствие чувствительности).
Классификация и стадии развития прогрессивного паралича
Прогрессивный паралич у каждого пациента протекает по-разному, поэтому в зависимости от доминирующего психотического комплекса симптомов выделяют следующие клинические формы:
- Психотическая форма. Ведущие симптомы: бред, галлюцинации и психозы.
- Депрессивная форма. Отличаются выраженным депрессивным расстройством с признаками апатии и безразличия.
- Маниакальная форма. Может проявляться выраженной эйфорией (патологически длительно приподнятым настроением с нарушением инстинкта самосохранения). Пациенты с этой формой также могут вести себя вызывающее с характерным проявлением мегаломании (грандиозного бреда): они могут представляться «владыкой мира», «королём вселенной» и др. Их идеи и высказывания носят абсурдный характер, поведение при беседе может напоминать трёхлетнего ребёнка (гримасничанье и беспричинный смех).
- Смешанная форма. Сочетает грубую деменцию и все вышеперечисленные формы [2].
Стадии развития прогрессивного паралича
Прогрессивный паралич относится к вялотекущим и медленно прогрессирующим состояниям. Выделяют несколько стадий его развития:
- Начальная стадия. Характерны незначительные неспецифические изменения эмоционального фона, могут наблюдаться снижение настроения, фобии и лёгкие нарушения памяти. Как правило, эти симптомы списывают на переутомление и синдром хронической усталости.
- Стадия развёрнутых клинических проявлений. Пациент и его окружение могут испытывать дискомфорт из-за выраженной психотической симптоматики. Поведение человека значительно меняется: его могут беспокоить галлюцинации и бред, речь и действия расходятся с реальной обстановкой, начинает прогрессировать деменция (грубые нарушения интеллекта, внимания и памяти). На этой стадии также могут наблюдаться неврологические проявления (парезы и параличи), эпилептические припадки, нарушение походки и координации движений, тремор в руках.
- Терминальная стадия. Сопровождается крайней степенью выраженности деменции, которая подразумевает полный распад личности. Пациент не осознаёт себя, собственные действия и обстановку, а также утрачивает контроль над телом (обездвиженность из-за паралича, утрата контроля над тазовыми функциями) [2].
Осложнения прогрессивного паралича
Так как прогрессивный паралич в основном проявляется деменцией, он может приводить к полной недееспособности. Если пациент долгое время лежит, то могут развиться инфекционные осложнения, например пневмония или пролежни. Неправильный уход за человеком с этим диагнозом может привести к дефициту питания и недостаточной гигиене [15]. Психотические реакции нередко могут быть причиной самоповреждения.

Механизм развития пролежней
Диагностика прогрессивного паралича
При подозрении на прогрессивный паралич следует обратиться к психиатру, неврологу или дерматовенерологу. Однако из-за когнитивных нарушений пациент не всегда может это сделать, поэтому за помощью нередко обращаются его родственники.
Диагностика этого состояния затруднительна, так как при нём наблюдается множество неспецифических симптомов, особенно психопатологических, которые часто встречаются при шизофрении, маниакально-депрессивном психозе и при типичном течении деменции.
Врачи могут подозревать прогрессивный паралич у пациентов с когнитивными нарушениями и очаговой неврологической симптоматикой, особенно при наличии в анамнезе (истории болезни) сифилиса, даже если его вылечили более 10–15 лет назад и человек больше не стоит на учёте у дерматовенеролога [8].
Психологическое обследование
С лёгкими когнитивными нарушениями и адекватной критикой состояния пациент сам может обратиться за медицинской помощью к неврологу, клиническому психологу или психиатру. Специалисты оценивают степень нарушения когнитивных функций с помощью следующих методов нейропсихологического тестирования:
- Мini-Сog (в том числе тест рисования часов). Тест оценивает состояние памяти и помогает обнаружить деменцию. Например, пациенту предлагают нарисовать циферблат и указать точное время.
- Тест MMSE. Позволяет оценить когнитивные функции, включает несколько простых заданий на запоминание и воспроизведение информации, а также на ориентировку в пространстве и времени. По результатам на основании балльной системы врач определяет степень выраженности нарушений: лёгкую, умеренную или тяжёлую.
- Метод Векслера. Преимущественно исследует интеллект [8]. Состоит из опроса по разным сферам и кратких заданий на когнитивные функции.
Неврологическое обследование
Врач исследует двигательную сферу (силу и чёткость движений всех групп мышц) и оценивает координацию движений. Особое внимание обращают на зрачковые реакции, чтобы определить наличие симптома Аргайла Робертсона. Пациента просят фиксировать взгляд на пальце врача, который находится на расстоянии вытянутой руки от переносицы, доктор медленно приближает палец и наблюдает постепенное сужение зрачков (аккомодация), при этом глазные яблоки синхронно поворачиваются внутрь (конвергенция) [11].
Также невролог уточняет данные анамнеза о раннем лечении сифилиса или установке такого диагноза 10–15 лет назад.
Лабораторная и инструментальная диагностика
При подозрении на прогрессивный паралич всем пациентам обязательно проводят люмбальную пункцию, чтобы исследовать спинномозговую жидкость (ликвор). Эта процедура играет ключевую роль в диагностике как прогрессивного паралича, так и в целом нейросифилиса. Пункцию выполняет невролог или анестезиолог-реаниматолог в условиях стационара. Он специальной иглой прокалывает мягкие ткани, связочный аппарат и твёрдую мозговую оболочку спинного мозга между 3-м и 4-м поясничными позвонками и забирает ликвор. Затем эту жидкость анализируют на содержание клеток и белка, а также проводят биохимическое и иммунологическое исследование (РВ-реакцию Вассермана и реакцию иммунофлюоресценции) на бледную трепонему [4].

Люмбальная пункция
Положительные реакции на эту бактерию и признаки воспаления в ликворе (повышение белка и лейкоцитов) с большой вероятностью указывают на нейросифилис. Диагноз устанавливают при участии лечащего невролога и дерматовенеролога, при этом учитывают серологические реакции крови на сифилис [4].
Для диагностики нейросифилиса также могут проводить магнитно-резонансную томографию (МРТ) сосудистой стенки [6]. Она может показать патологические изменения в артериях головного мозга, что свидетельствует о васкулите.
Дифференциальная диагностика
Из-за многообразия симптомов прогрессивного паралича его следует отличать от следующих состояний:
- болезнь Альцгеймера;
- лобно-височных деменций;
- деменции с тельцами Леви;
- сосудистых заболеваний головного мозга (в том числе последствий перенесённых инсультов);
- аутоиммунных болезней головного мозга (например, острого рассеянного энцефаломиелита);
- бактериальных и вирусных энцефалитов;
- ВИЧ с поражением ЦНС;
- вирусных и грибковых инфекционных болезней;
- токсических поражений ЦНС (к примеру, алкогольной энцефалопатии) [10].
Лечение прогрессивного паралича
Прогрессивный паралич лечат в неврологическом стационаре обязательно с участием дерматовенеролога, чтобы он назначил специфическую терапию. Сейчас наиболее изученным и эффективным средством для лечения инфекции, вызванной бледной трепонемой, являются пенициллины. Чаще всего в таких случаях назначают Бензилпенициллина натриевую соль. Пациентам внутривенно вводят лекарство в высоких дозах в течение 2–3 недель [3]. Если у человека есть аллергия на антибиотики пенициллинового ряда, то их заменяют на Цефтриаксон.
Осложнениями терапии могут быть временное нарастание неврологических симптомов, повышение температуры, головная и суставная боль. Подобные побочные эффекты возникают в ответ на интоксикацию продуктами распада бледной трепонемы. В таком случае антибиотикотерапию не отменяют, а дополнительно назначают противовоспалительные препараты (например, Ибупрофен или Парацетамол) и глюкокортикостероиды (Дексаметазон).
Эффективность лечения оценивают с помощью повторной люмбальной пункции и анализа ликвора: на фоне терапии титр антител должен снижаться, а выраженность воспаления — уменьшаться. После лечения такие исследования проводят каждые полгода в течение 2 лет [3].
Прогноз. Профилактика
В случае умеренно выраженного повреждения клеток головного мозга при своевременной диагностике и раннем начале терапии прогноз для жизни относительно благоприятный, но полностью восстановить когнитивные функции и добиться регресса деменции не удаётся [14].
При отсутствии лечения симптомы нарастают. На поздних стадиях наблюдаются нарушения движений, выраженная деменция, эпилептические припадки и другие осложнения нейросифилиса, связанные с нарушением зрения и подвижности в суставах. Все эти симптомы постепенно приводят к инвалидности [14].
Летальные исходы при нейросифилисе сейчас почти не фиксируют, так как существует эффективная антибактериальная терапия. Однако в запущенных случаях без своевременной терапии могут развиться поражения сердечно-сосудистой системы, инсульт, отёк головного мозга и полиорганная недостаточность [13].
Профилактика прогрессивного паралича
Предупреждение ранних форм сифилиса и их своевременная терапия является основной мерой профилактики нейросифилиса и прогрессивного паралича.
Для первичной профилактики сифилиса следует:
- избегать случайных половых связей и использовать барьерную контрацепцию;
- обрабатывать область половых органов раствором Мирамистина после случайных незащищённых половых контактов [5];
- проходить скрининговое исследование на сифилис (особенно людям из групп риска);
- использовать индивидуальные средства гигиены.
Вторичная профилактика нейросифилиса сводится к своевременной диагностике сифилиса и его лечению. Также важно установить контактных лиц и половых партнёров пациента, чтобы предупредить дальнейшее распространение инфекции.
Список литературы
Красносельских Т. В., Манашева Е. Б., Данилюк М. И., Лоншакова-Медведева А. Ю. Прогрессирующий паралич: казуистика или актуальная проблема? // Клиническая дерматология и венерология. — 2019. — Т. 18, № 6. — С. 784–792.
Васильев В. В. Прогрессивный паралич (болезнь Бейля): история, стадии, формы, симптомы, диагностика и лечение // Научно-практический подход. — 2025. — № S1. — С. 404–407.
Никонов А. А., Максимова М. Ю. Клинический случай позднего нейросифилиса с симптомами спинной сухотки и прогрессивного паралича // Нервные болезни. — 2021. — № 3. — С. 44–48.
Никитенко И. Н. Случай позднего нейросифилиса — прогрессивный паралич // Дерматологія та венерологія. — 2014. — № 2 (64). — С. 77–82.
Российское общество дерматовенерологов и косметологов. Сифилис: клинические рекомендации. — 2024. — 91 с.
Древаль М. В., Лагода О. В., Асланова Г. Х., Мазур А. С. и др. Новые возможности магнитно-резонансной томографии в диагностике нейросифилиса // Российский электронный журнал лучевой диагностики. — 2025. — Т. 15, № 3. — С. 247–259.
Абдулкин М. О. Клинические особенности и диагностика психических расстройств при нейросифилисе // Молодёжный инновационный вестник. — 2025. — Т. 14, № S1. — С. 458–460.
Чинарев В. А., Малинина Е. В., Обухова М. Д. Случаи паралитической деменции при нейросифилисе: клиническое наблюдение // Обозрение психиатрии и медицинской психологии имени В. М. Бехтерева. — 2025. — Т. 59, № 1. — С. 90–97.
Линьков В. В., Гаранина Е. С., Орлова С. Н. Ведущие инфекционные поражения нервной системы: диагностика и лечение на догоспитальном и госпитальном этапах оказания медицинской помощи. — Иваново: Ивановская государственная медицинская академия, 2023. — 179 с.
Айзберг А. А., Гусар А. И., Дубровская О. В. Нейросифилис в практике психиатра. Описание случая и обзор литературы // Психиатрия, психотерапия и клиническая психология. — 2022. — Т. 13, № 1. — С. 90–99.
Елисеев Ю. В., Котов А. С., Мухина Е. В. Нейросифилис. Особенности клиники и диагностики. — Saarbrücken: LAP LAMBERT, 2017. — 133 с.
Каракулова Ю. В., Салакаева А. С. Трудности диагностики стертого течения позднего нейросифилиса (клинический случай) // Саратовский научно-медицинский журнал. — 2024. — Т. 20, № 1. — С. 46–50.
Родиков М. В., Шпрах В. В. Наблюдение летальных случаев при нейросифилисе // Сибирский медицинский журнал (Иркутск). — 2010. — Т. 97, № 6. — С. 255–257.
Родиков М. В., Прохоренков В. И. Нейросифилис: от диагноза к лечению. Часть II. Диагностика, терапия, прогноз // Вестник дерматологии и венерологии. — 2010. — № 2. — С. 20–25.
Локшина А. Б. Тяжёлая деменция: диагностика, ведение пациентов, профилактика осложнений // Российский психиатрический журнал. — 2017. — № 4. — С. 53–60.
Визило Т. Л., Попонникова Т. В., Федосеева И. Ф., Васенина Е. Д. Проблемы диагностики нейросифилиса на современном этапе // Лечащий врач. — 2021. — № 10. — С. 28–34.

