Определение болезни. Причины заболевания
Артропатия — это патология, которая объединяет все состояния с симптомами поражения суставов: болью, деформацией и/или нарушением движения в суставах.
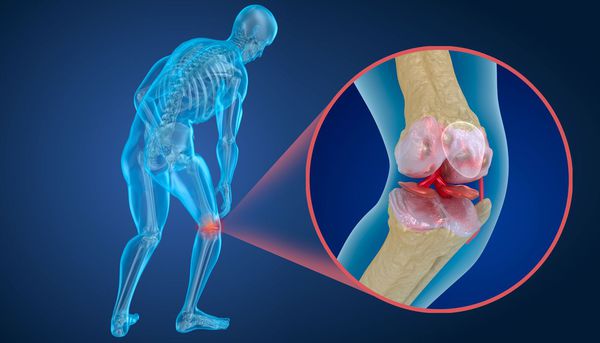
Патология суставов
Артропатия — это не самостоятельное заболевание, а синдром, который может сопровождать как болезни суставов, так и другие патологии. Иногда артропатия связана с особенностями нагрузки и труда, а иногда является симптомом тяжёлого системного аутоиммунного заболевания, инфекций или врождённых патологий [1][3][5][9].
В связи с этим выделяют внутрисуставные и внесуставные причины артропатий:
- Внутрисуставные включают повреждение сустава: механическое (травмы), дегенеративное (артроз) или воспалительное (артрит).
- Внесуставные — влияние неврологических, обменных, эндокринных расстройств, болезней крови или онкологических процессов.
При описании артропатий часто пользуются терминами "артрит", "артроз", "ревматизм суставов". В быту пациенты используют образные описания: "суставы скрипят, хрустят, затекают". Часто страдает не один, а сразу несколько суставов или суставных групп.
Факторы риска развития артропатии:
- генетическая предрасположенность, например носительство антигена HLA B27 — специфического белка на поверхности иммунных клеток, который предрасполагает к развитию хронических воспалительных ревматических заболеваний;
- отягощённая наследственность;
- избыточные нагрузки, в том числе спортивные;
- травмы;
- врождённые аномалии скелета;
- профессиональные факторы;
- обменные болезни (например, подагра);
- ряд инфекций (например, хламидиоз, уреаплазмоз, дисбиоз кишечника, острый или хронический тонзиллит) [1][3][5][9].
В зависимости от характера нагрузки могут страдать разные группы суставов. Например, при некоторых спортивных нагрузках развиваются энтезопатии (поражения сухожилий) — "локоть теннисиста", "локоть игрока в гольф" и др. При занятиях лыжным спортом страдают опорные суставы — тазобедренные и коленные. При сидячей работе чаще поражаются мелкие суставы шейного отдела позвоночника.
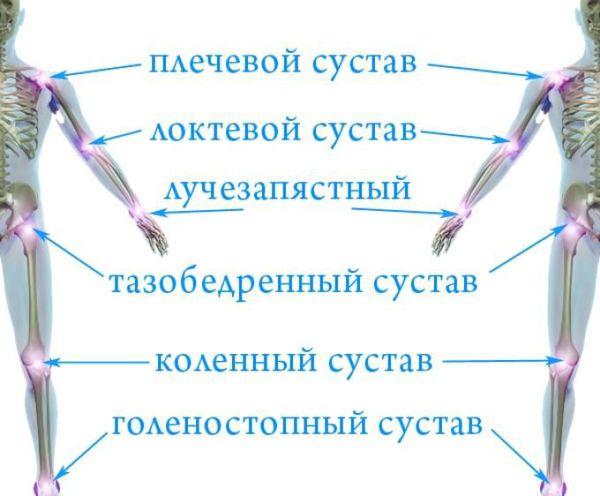
Крупные суставы тела
Инфекционные артропатии возникают, когда на ткани сустава воздействуют инфекционные агенты: бактерии или вирусы. Инфекция может проникать в полость сустава прямым путём (в случае травмы или ранения) или лимфогенным (из очагов инфекции в организме). Если возбудителем стали стрептококки или стафилококки, возможно развитие гнойного артрита, который сопровождается ярким воспалением, выраженной болью, а иногда и сепсисом.
При воспалительных заболеваниях суставов (артритах) характер поражения зависит от патологии. Ревматоидный артрит сначала затрагивает суставы кистей и стоп, поражение чаще всего симметричное [7]. При подагре возникает яркий отёк и воспаление первого пальца стопы [4]. При псориатическом артрите — хаотичные деформации суставов кистей, грубо нарушающие их функцию, из-за чего человек иногда не может себя обслуживать [6].
Распространённость
Артропатии могут возникать в любом возрасте. В детстве встречаются поражения, связанные с наследственными аномалиями развития или дисплазией (нарушением формирования суставов). Ревматический артрит, давший название всей группе ревматических болезней, возникает на фоне стрептококковой инфекции. Чаще встречается у детей и подростков, так как именно в этом возрасте люди впервые контактируют со стрептококком [1][9].
Ювенильный (юношеский) ревматоидный артрит — патология суставов без установленной причины, которая развивается у детей до 16 лет. Почти в половине случаев эта болезнь приводит к инвалидизации пациентов в первые 10 лет [2][3].
В молодом возрасте обычно встречаются воспалительные заболевания суставов. В этот период чаще страдают мужчины [9]. В старшей возрастной группе, наоборот, женщины болеют больше, при этом преобладают дегенеративные, обменные и паранеопластические (связанные с опухолями) процессы [5][9].
Симптомы артропатии
Главным симптомом артропатии является боль в суставах — артралгия.
Механическая артралгия связана с нагрузкой: возникает во время нагрузки или сразу после неё и облегчается в покое. При повреждении сухожильно-связочного аппарата боль возникает при определённых движениях: при подъёме, повороте, сгибании или разгибании в суставе. Также могут беспокоить боли стартового характера: когда человек встаёт после длительного сидения, спускается или поднимается по лестнице.
Воспалительная артралгия возникает при артритах. Обычно сопровождается повышением температуры суставов, отёком, покраснением и скованностью в суставах, тугоподвижностью, необходимостью разработать. Иногда симптомы уменьшаются при движении. Максимальная боль возникает ночью, ближе к утру. В это время усиливается активность вегетативной нервной системы и медиаторов воспаления [1][3][9][10].
При артропатиях могут появиться кожные высыпания. При ревматоидном артрите возникают "ревматоидные узелки" — округлые подвижные образования под кожей в области крупных суставов и сухожилий [9].
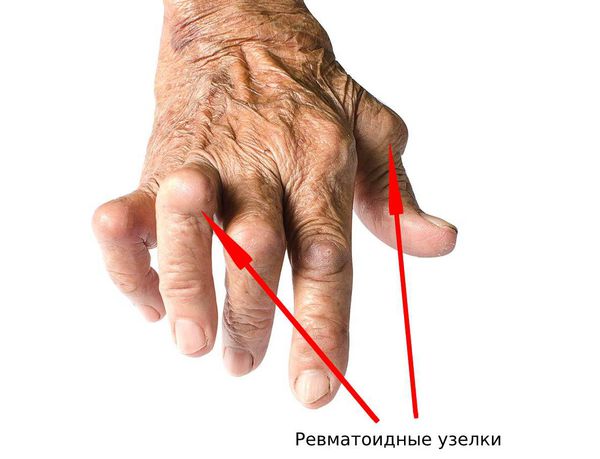
Ревматоидные узелки
Всегда должны настораживать системные симптомы: повышение температуры тела без видимых причин, утомляемость, выпадение волос, значительное похудание без причин [5][9]. Эти признаки могут указывать на системное, генерализованное аутоиммунное поражение, которое требует серьёзной базисной терапии гормонами, цитостатиками или иными препаратами по назначению ревматолога.
Патогенез артропатии
Артропатия подразумевает поражение не только суставных поверхностей и хрящей. Часто при артропатиях страдают околосуставные ткани: связки, сухожилия, капсулы суставов. При системных заболеваниях поражаются ещё и внутренние органы, например почки, сердечно-сосудистая система и печень.
Патогенез артропатии зависит от её варианта и этиологии.
При дисплазиях нарушается ось суставов, вокруг которой совершаются движения. Это приводит к хронической перегрузке суставных поверхностей и дегенерации хряща. При последующем развитии остеоартроза изменяются свойства хряща, разрастаются суставные поверхности, формируются патологические наросты (остеофиты). На рентгенограмме остеофиты выглядят как блюдцеобразные расширения суставных поверхностей костей.
Изменение амортизирующих свойств хрящевой ткани приводит к изменениям субхондральной кости и, как следствие, к образованию субхондральных кист и склерозу костной ткани. Изменяются нормальные свойства синовиальной жидкости, которая питает суставной хрящ и "смазывает" суставы [1][3]. Пациент может сам услышать крепитацию (хруст) в суставах и почувствовать затруднение в движении.
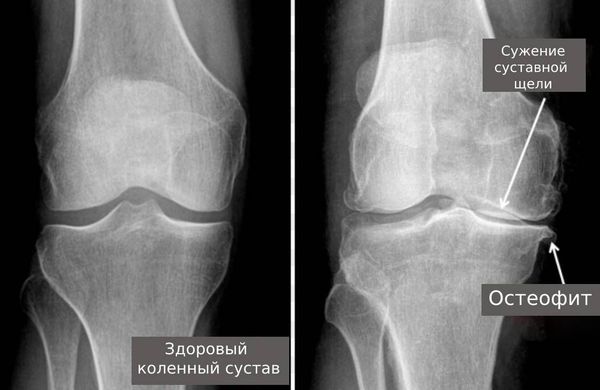
Остеофит на рентгене
Артрит — это воспаление, которое затрагивает все среды сустава. Артрит может быть реактивным и аутоиммунным.
Реактивный артрит — это воспаление сустава, которое развивается одновременно с инфекцией или после неё. Если реактивный артрит вызван инфекцией в полости коленного сустава, он может привести к разрушению сустава.
Аутоиммунный артрит — это воспалительное поражение суставов, которое обусловлено нарушением работы иммунной системы. Иммунные клетки ошибочно распознают ткани сустава как чужеродные и атакуют их. Состояние сопровождается не только воспалением, но и деструктивными изменениями — разрушением сустава и эрозией костей. Основные симптомы таких изменений: отёк, покраснение, увеличение температуры кожи над суставами, нарушение их формы и положения. Аутоиммунные артриты отличаются от реактивных более агрессивным течением, худшим прогнозом и массивным вовлечением органов и тканей [9].
При обменных артропатиях, например при подагре или пирофосфатной артропатии, в тканях суставов откладываются кристаллы мочевой кислоты или пирофосфата кальция, которые разрушают кость и хрящи. Вторично возникает интенсивное воспаление с яркой клинической картиной заболевания. Типичный признак острого подагрического артрита, возникающего на фоне повышенного уровня мочевой кислоты, — отёчный, красный, горячий и крайне болезненный первый палец стопы. При прогрессировании артрит поражает и другие суставы. Затем кристаллы мочевой кислоты начинаются накапливаться и в мягких тканях [4].
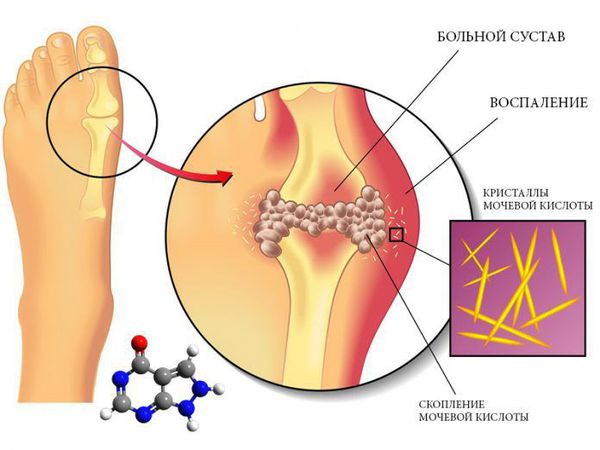
Поражение сустава при подагре
При гемартрозе (кровоизлиянии в полость сустава) первоначальный острый артрит крупных суставов (коленных, голеностопных, локтевых, плечевых) сменяется вторичными деструктивными изменениями, ограничением подвижности сустава или полным его обездвиживанием.
Артропатия часто сопровождается ограничением движений. Причины могут быть разными:
- при остеоартрозе суставная щель сужается и объём движений уменьшается из-за остеофитов;
- при воспалении движения ограничены из-за отёка тканей, атрофии мышц и разрушения суставных поверхностей и хряща.
Классификация и стадии развития артропатии
По характеру процесса:
- дегенеративные и воспалительные;
- деструктивные (разрушающие суставы) и пролиферативные (вызванные разрастанием костной ткани).
По локализации:
- артикулярные — поражение суставных щелей;
- периартикулярные — околосуставные поражения.
По этиологии, т. е. причинам возникновения:
- обменные;
- дегенеративные;
- нейрогенные;
- воспалительные;
- реактивные;
- паранеопластические;
- постинфекционные и др.
По количеству поражённых суставов:
- моноартрит — это поражение одного сустава;
- олигоартрит — поражение менее трёх суставов;
- полиартрит — поражение более трёх суставов.
Стадии поражения суставов можно определить с помощью рентгенологического исследования:
- На первой стадии структура суставов изменяется незначительно: уменьшается размер суставной щели, а при ревматоидном артрите происходят начальные эрозивные изменения.
- На второй стадии развиваются более выраженные нарушения, которые изменяют форму, объём и оси суставов.
- На третьей стадии деформации становятся грубыми и необратимыми, сустав неподвижен [5][9].
Степень функциональной недостаточности суставов:
- При первой степени ограничения подвижности в суставах минимальны.
- При второй степени ограничиваются какие-то определённые движения или интенсивные нагрузки.
- При третьей степени пациент ограничен в простых движениях, бытовых работах, самообслуживании.
Стадии поражения связаны со степенями функциональной недостаточности суставов. Например, для первой стадии поражения сустава, как правило, характерна первая степень функциональной недостаточности.
Важной характеристикой суставного синдрома является его симметричность или асимметричность, поскольку для различных заболеваний характерны определённые особенности. Например, при ревматоидном артрите чаще всего возникает симметричный полиартрит [7], при псориатическом артрите — асимметричный полиартрит [6], при подагре — моноартрит [4].
Осложнения артропатии
Артропатии различаются по своему характеру, течению и прогнозу. Некоторые сопровождаются непродолжительными суставными болями, другие значительно затрудняют жизнь пациента.
Главные осложнения артропатий: изменение формы суставов, резкое ограничение объёма движений и анкилоз, при котором сустав полностью обездвижен, зафиксирован в одном положении, часто неправильном [1][3][7].
Когда суставы сгибаются и разгибаются не полностью, нарушаются оси конечностей, вдоль которых распространяется основная механическая нагрузка на тело. Из-за систематического нарушения правильной оси конечности увеличивается нагрузка на другие суставы, что вызывает вторичные дегенеративные изменения. Особенно это имеет значение, когда речь идёт об опорных суставах: коленных, тазобедренных, голеностопных.
Несмотря на то, что в большинстве случаев болезни суставов не угрожают жизни, они снижают качество жизни пациента: человек не может заниматься спортом и выполнять бытовые повседневные дела. Иногда пациент вынужден менять работу.
Из-за невозможности жить полноценно могут развиваться депрессивные расстройства. Поэтому важно своевременно диагностировать болезнь и как можно раньше начать лечение, пока изменения в суставах не стали необратимыми.
Диагностика артропатии
Диагноз "артропатия" ставится, когда исключены все возможные заболевания сустава.
Анализ жалоб и сбор анамнеза
Диагностика артропатий начинается с анализа жалоб и сбора анамнеза. Задача врача на этом этапе:
1. Уточнить характер суставных болей:
- есть ли связь с временем суток, с нагрузкой и её характером, с положением сустава;
- сопровождается ли боль симптомами воспаления: отёком суставов и окружающих его тканей, изменением формы из-за скопления экссудата (жидкости в полости сустава), изменением цвета кожи, повышением температуры сустава.
2. Выяснить количество вовлечённых в процесс суставов, наличие деформаций, ограничения подвижности [1][3][9].
3. Уточнить характер дебюта (начала) заболевания и его последующего течения. При ревматическом артрите, например, поражение суставов возникает в детском или подростковом возрасте на фоне стрептококковой ангины. В этом случае воспаление перемещается от одного сустава к другому, однако в последующем проходит бесследно [9]. При подагре могут периодически повторяться артриты первого пальца стопы. Затем обострения происходят чаще, и в воспаление включаются другие суставы, при этом артрит уже не проходит, а приобретает волнообразный характер [4]. При ревматоидном артрите процесс неуклонно прогрессирует, поражая всё новые суставы и разрушая ранее поражённые. Воспалительный процесс обостряется.
Факторы риска дебюта:
- инфекции: тонзиллит, энтероколит, половые и острые респираторные инфекции (ОРИ);
- охлаждение, стресс, перемена климата;
- беременность, лактация и послеродовой период [7][9].
Физикальное обследование
При объективном физикальном обследовании врач осматривает пациента в положениях стоя, сидя и лежа на кушетке. Изменение осанки, походки, формы и положения сустава иногда указывает на артропатию.
При осмотре кожи нужно обратить внимание на наличие высыпаний. Сыпь может быть признаком псориаза, который в 70 % случаев сопровождается псориатическим артритом. При ревматоидном артрите появляются ревматоидные узелки.
Осмотр волосистой части головы необходим для выявления алопеции. Выпадение волос характерного для диффузных болезней соединительной ткани, например системной красной волчанки.
Для диагностики поражения сухожильно-связочного аппарата проводят обследование суставов. Оно включает осмотр, пальпацию, исследование объёма активных, пассивных и резистивных движений:
- активные движения пациент выполняет сам, например приседания, сгибание рук в локте, поднятие рук над головой и т. д.;
- пассивные совершает врач при полном расслаблении мышц пациента;
- активные резистивные движения выполняются против сопротивления, т. е. врач пытается произвести движение в суставе, а пациент сопротивляется этому движению, напрягая соответствующие мышцы.
Изменение формы и объёма суставов может быть связано с экссудатом (жидкостью) в полости суставов. В коленных суставах, например, выпот можно увидеть в виде симптома "подковы" над надколенником [9][11].
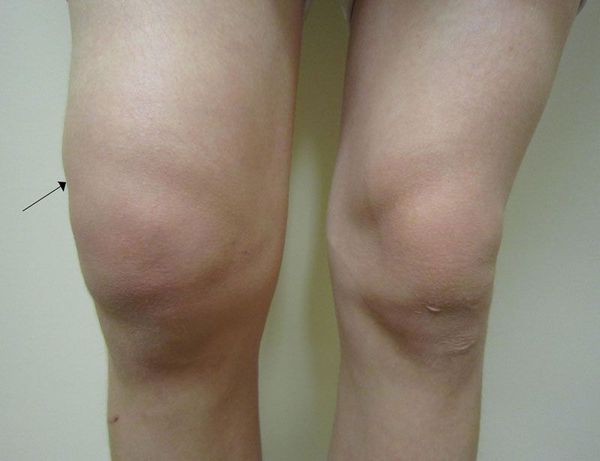
Симптом «подковы»
Инструментальная и лабораторная диагностика
Инструментальные методы исследования обладают разной информативностью и имеют свои показания.
УЗИ суставов помогает выявить дегенеративные изменения сухожилий, связок и суставных хрящей, наличие жидкости в полости суставов.
Рентгеновское исследование позволяет визуализировать костные структуры, выявить эрозии суставных поверхностей или остеофиты.
С помощью МРТ суставов можно оценить внутренние среды суставов, мягкотканные и костные структуры. Исследование обязательно проводят при травмах и с целью дифференциальной диагностики. МРТ позволяет на ранних стадиях дифференцировать артриты, особенно глубоко расположенных суставов (сакроилеальные сочленения, например), внутренние разрывы менисков и связок. Из-за высокой стоимости назначается не всегда.
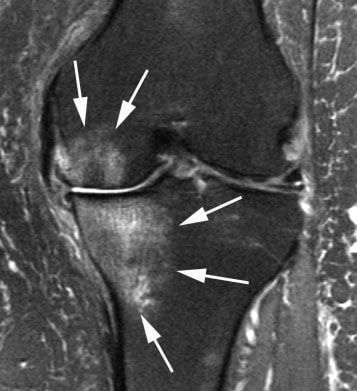
Поражение суставов на МРТ
Лабораторная диагностика помогает выявить признаки системных ревматических заболеваний. Для этого выполняют ревмопробы: определяют уровень ревматоидного фактора, антинуклеарных антител, антистрептолизина О и С-реактивного белка в крови. Также делают общий анализ крови с развёрнутой лейкоцитарной формулой, анализ на общий белок, альбумин, циркулирующие иммунные комплексы и мочевую кислоту.
Антинуклеарные антитела специфичны для различных системных заболеваний: ревматоидный артрит, системная красная волчанка, системная склеродермия, анкилозирующий спондилоартрит, болезнь Шегрена и др.).
В диагностике инфекционных артропатий необходимы микробиологические исследования (посевы) и ПЦР для диагностики хламидиоза, уреаплазмоза и других инфекций. Исследование уровня кальция, витамина Д и маркеров остеопороза позволяет обнаружить дополнительные факторы риска артропатий [5][9].
Инвазивные методы применяются как в диагностике, так и в лечении. С помощью пункции суставов возможно исследовать синовиальную жидкость и вводить препараты в полость суставов.
Артроскопия — это хирургическая процедура, позволяющая при помощи оптического оборудования осмотреть полость суставов и выполнить вмешательства на суставных хрящах и связках.
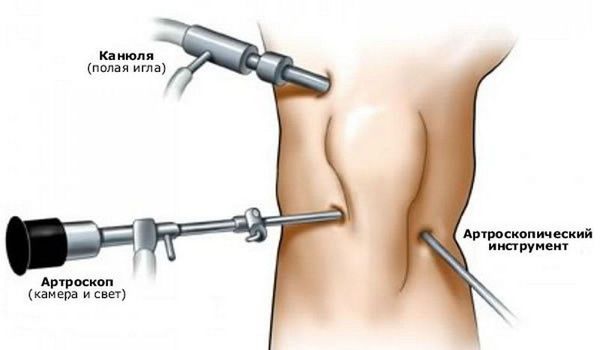
Артроскопия
Дифференциальный диагноз
Дифференциальный диагноз артропатии направлен на уточнение характера поражения суставов, локализации и причины.
Лечение артропатии
Лечение артропатии определяется её причинами и характером. Выделяют медикаментозные методы лечения и немедикаментозные (лечебная гимнастика, физиотерапия).
Медикаментозные методы лечения
Лекарственные средства разделяют на базисные, влияющие на аутоиммунные механизмы развития заболеваний, и симптоматические, воздействующие на основные симптомы — боль, отёк, воспаление.
К базисным относя препараты золота, метотрексат, лефлуномид, сульфасалазин и современные генноинженерные препараты: моноклональные антитела, блокаторы фактора некроза опухоли и интерлейкинов [5][8][11]. Такие препараты назначаются только ревматологом под строгим клинико-лабораторным контролем.
Нестероидные противовоспалительные препараты (НПВП) используются как симптоматические средства — они купируют суставную боль. Они должны назначаться только по показаниям из-за возможных побочных эффектов: расстройств кроветворения, повреждения печени и желудка, нарушения функции почек. Использование мазей с нестероидными противовоспалительными средствами возможно в комплексной терапии для усиления её эффекта.
Хондропротективные препараты (глюкозамин, хондроитина сульфат) большинство международных ортопедических сообществ, в частности Американская академия хирургов-ортопедов (AAOS), не рекомендуют использовать. [12]. Однако некоторые ассоциации [13] допускают их использование при раннем гонартрозе, так как эти препараты могут предотвратить развитие вторичных изменений суставов при артрите вне обострения.
Локальная инъекционная терапия — внутрисуставные и периартикулярные инъекции лекарственных препаратов — применяются как при артрозе, так и при артритах и периартритах [7][8]. Эти инъекции выполняются в зоны прикрепления сухожилий к костям, связок, иногда — в область сухожильных оболочек.
Внутрисуставные инъекции
Внутрисуставное и периартикулярное введение препаратов гиалуроновой кислоты улучшает состояние синовиальной жидкости, улучшает питание внутрисуставных хрящей, играет роль "смазки" в суставах [12]. Однако введение их в воспалённый сустав может привести к серьёзным осложнениям [5][8]. Высокоплотная гиалуроновая кислота может формировать нерастворимые скопления в воспалённой среде. В последующем воспаление может усилиться, что опасно формированием фиброза.
Кортикостероиды (стероидные гормоны) могут разрушать сустав, поэтому их вводят только по строгим показаниям, например, когда не удаётся купировать воспаление нестероидными противовоспалительными препаратами. Инъекции кортикостероидов нельзя делать чаще, чем 1 раз в 3 месяца [12].
При инфекционных артритах инъекции могут вызвать осложнения, даже гнойный артрит. При реактивных артритах введение гормонов может затруднить диагностику и привести к затяжному течению заболевания.
Прогноз. Профилактика
Прогноз при артропатиях, как правило, благоприятный. Однако, если суставы не лечить, они могут утратить свои функции. Если патология суставов развивается на фоне системных аутоиммунных заболеваниях, прогноз может быть отягощён поражением внутренних органов и системными проявлениями [1][3].
В любом варианте артропатии нуждаются в диагностике, лечении и реабилитации. Чем раньше начато лечение, тем быстрее наступит эффект [8].
Прогноз во многом зависит от способности пациента следовать врачебным рекомендациям, заниматься лечебной физкультурой для суставов и соблюдать меры профилактики.
Профилактика артропатий бывает первичной и вторичной.
Первичная профилактика направлена на предотвращение заболевания. Для этого необходимо:
- избегать травм, длительных статических и интенсивных физических нагрузок, хронических перегрузок определённых групп суставов;
- выбирать удобную обувь;
- предотвращать инфекции: минимизировать риски контактов с ОРИ, соблюдать гигиену половой жизни;
- избегать переохлаждения и стресса;
- соблюдать максимальный покой и климатическую стабильность при беременности;
- при спортивных нагрузках использовать наколенники, поддерживающие повязки на голеностопные, локтевые и лучезапястные суставы.
Вторичная профилактика проводится при наличии заболевания, она направлена на сохранение подвижности поражённых суставов и предотвращение обострений [9]. С этой целью рекомендуется гимнастика для суставов, плавание и регулярный приём назначенных врачом препаратов.
Список литературы
Багирова Г. Г. Избранные лекции по ревматологии / Г. Г. Багирова. — М.: Медицина, 2011. — 256 c.
Беляева Л. М. Детская кардиология и ревматология. — М.: Медицинское информационное агентство, 2011. — 584 c.
Бунчук Н. В. Избранные лекции по клинической ревматологии / Под редакцией В.А. Насоновой, Н.В. Бунчука. — М.: Медицина, 2011. — 272 c.
Елисеев М. С., Владимиров С. А. Распространённость и клинические особенности подагры и болезни депонирования пирофосфата кальция у пациентов с острым артритом // Научно-практическая ревматология. — 2015. — Т. 53. — № 4.
Кевин Пайл, Ли Кеннеди. Диагностика и лечение в ревматологии. Проблемный подход / пер. с англ. под ред. Н. А. Шостак. — М.: ГЭОТАР-Медиа, 2011. — 368 c.
Коротаева Т. В. Псориатический артрит: классификация, клиническая картина, диагностика, лечение // Научно-практическая ревматология. — 2014. — № 56 (1). — С. 60-69.
Насонов Е. Л. Новые рекомендации по лечению ревматоидного артрита (eular, 2013): место глюкокортикоидов // Научно-практическая ревматология. — 2015. — № 53. — С. 238-250.
Насонов Е. Л. и др. Общие принципы лечения скелетно-мышечной боли: междисциплинарный консенсус // Научно-практическая ревматология. — 2016. — Т. 54. — № 3.
Ревматология: клинические рекомендации / под ред. акад. РАМН Е. Л. Насонова. — 2-е изд., испр. и доп. — М.: ГЭОТАР-Медиа, 2010.
Сигидин Я. А. Биологическая терапия в ревматологии / Я. А. Сигидин, Г. В. Лукина. — М.: Практическая медицина, 2015. — 304 c.
Широков В. А. Боль в плече: проблемы диагностики и лечения // Эффективная фармакотерапия. — 2016. — № 35. — С. 38-46.
Гонартроз. Клинические рекомендации / Ассоциация травматологов-ортопедов России (АТОР), Ассоциация ревматологов России (АРР).
Bruyère O., Honvo G., Veronese N., Arden N. K., Branco J. et al. An updated algorithm recommendation for the management of knee osteoarthritis from the European Society for Clinical and Economic Aspects of Osteoporosis, Osteoarthritis and Musculoskeletal Diseases (ESCEO) // Semin Arthritis Rheum. — 2019.ссылка

