Определение болезни. Причины заболевания
Склерит (sclerite) — это болезненное, деструктивное воспалительное заболевание склеры (непрозрачной наружной оболочки глаза), которое часто сопровождается болью и покраснением глаз. В здоровом состоянии склера белого цвета, поэтому её иногда называют белком глаза.
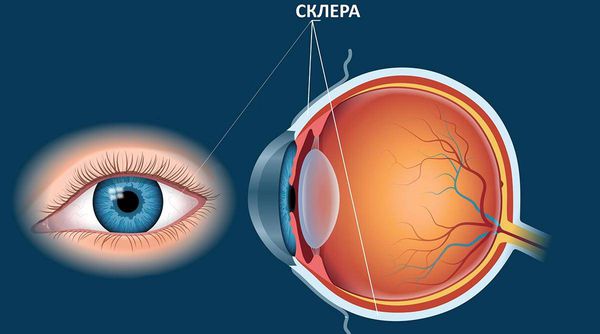
Склера
Наружная оболочка — это слой соединительной ткани, который защищает глазное яблоко. Непрозрачная склера занимает 90 % наружной оболочки глаза, прозрачная роговица — оставшиеся 10 %.
Склера лежит под конъюнктивой и эписклерой, но над сосудистой оболочкой. Из-за близкого расположения, кроме склеры, воспаление может затрагивать роговицу, эписклеру и сосудистую оболочку.
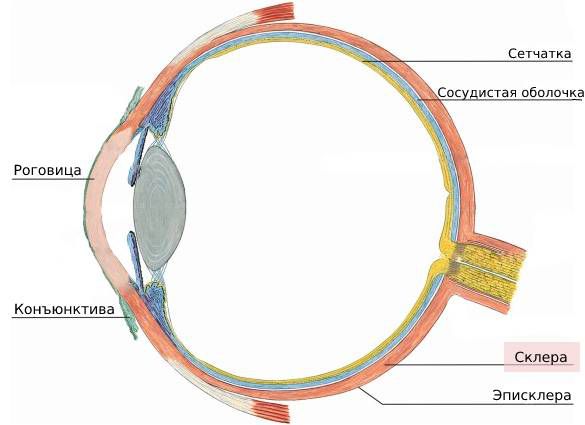
Расположение склеры
Склерит отличается упорным, длительным течением: болезнь может быть активна в течение нескольких месяцев или лет, прежде чем перейти в длительную ремиссию. При этом появляется множество симптомов, которые тяжело поддаются медикаментозной коррекции, и могут возникать рецидивы.
Распространённость склерита
Склерит — относительно редкое заболевание. Оно встречается примерно у одного человека из 20 000. Женщины болеют чаще, чем мужчины. Преимущественно заболевание возникает в возрасте 50–60 лет. У детей болезнь развивается редко [1].
Склерит может возникать как самостоятельная патология, а может быть предвестником тяжёлого системного заболевания, требующего пожизненной консервативной коррекции. 40–50 % пациентов со склеритами уже имеют в анамнезе системную патологию, от 17 до 33 % страдают ревматоидным артритом, заболевание чаще встречается у людей среднего и пожилого возраста, преимущественно у женщин, в 50 % случаев страдают оба глаза [7].
Причины склерита
1. Системные — напрямую связаны с аутоиммунными заболеваниями. Чаще всего это ревматологическая патология с рецидивирующим течением:
- ревматоидный артрит;
- гранулематоз Вегенера;
- болезнь Бехтерева (анкилозирующий спондилит);
- системная красная волчанка;
- ювенильный идиопатический, реактивный или псориатический артрит;
- узелковый полиартрит;
- полихондрит.
2. Постхирургические — приводят к развитию склерита после операций на сетчатке или стекловидном теле (например, при лечении отслойки сетчатки), оперативного удаления птеригиума (нарастания непрозрачной ткани конъюнктивы на роговицу). Также причиной может стать травма глаза.
3. Инфекционные — часто связаны с распространением воспаления из зоны изъязвления на роговицу. Источником инфекции может стать воспаление придаточных пазух носа. Наиболее частыми возбудителями являются синегнойная палочка, псевдомонады, вирус ветряной оспы и золотистый стафилококк. Крайне редко склерит развивается из-за грибов.
4. Лекарственные — связаны с приёмом препаратов. Поражение склеры чаще всего развивается при приёме Митомицина С — противоопухолевого средства из группы митозановых антибиотиков. Глазные побочные эффекты в виде склерита могут возникнуть при химиотерапии, когда препарат вводится в артерию. Митомицин С применяется при таких заболеваниях, как рак желудка, поджелудочной железы, печени, молочной железы, шейки матки, эндометрия, мочевого пузыря и предстательной железы, злокачественных опухолях головы и шеи, включая ретинобластому, при лечении которой химиопрепарат вводится в глазную артерию. Механизм действия связан с образованием поперечных сшивок между нитями ДНК и угнетением синтеза ДНК. Однако такой склерит встречается крайне редко, обусловлен строением склеры с разным типом кровоснабжения [5].
Симптомы склерита
В зависимости от глубины, распространённости, локализации и характера воспалительного процесса симптомы могут быть разными.
Среди симптомов выделяют:
- Боль в глазу. При слабом воспалении появляется дискомфорт, чувство песка, умеренная и непостоянная боль. Если поражение склеры глубокое, боль регулярная, интенсивная и стреляющая. При выраженном воспалении боль распространяется на висок, верхнюю челюсть и бровь.
- Покраснение глазного яблока. Чаще всего краснеет один глаз. Воспаляются отдельные участки, но при интенсивном процессе краснеет вся склера.
![Покраснение глаза при склерите [18] Покраснение глаза при склерите [18]](/media/bolezny/sklerit/pokrasnenie-glaza-pri-sklerite-18_s.jpeg)
Покраснение глаза при склерите [18]
- Слезотечение. На фоне воспаления раздражаются нервы. Слезотечение усиливается при острой боли.
- Бледно-жёлтые участки на склере. Они говорят о начале некроза (омертвения тканей) или расслоения склеры. При скрытом течении склерита такие пятна являются единственным симптомом, но самым опасным.
![Начало некроза склеры [19] Начало некроза склеры [19]](/media/bolezny/sklerit/nachalo-nekroza-sklery-19_s.jpeg)
Начало некроза склеры [19]
- Пятна фиолетового цвета. Появляются из-за переполнения сосудов кровью. Такие пятна могут быть локальным, а могут затрагивать весь глаз. При обширном поражении иногда появляются отёчные узлы или некроз.
- Истончение склеры в поражённых участках, где начинается некроз и образуются рубцы.
- Участки сероватого цвета. Могут появиться в отдалённом периоде. Через эти очаги может просматриваться пигмент сосудистой оболочки глаза.
- Светобоязнь. Беспокоит нечасто, но является критическим симптомом, так как указывает на серьёзное воспаление глаза — эндофтальмит либо панофтальмит, при которых в патологический процесс вовлечены внутренние слои глазного яблока (например, сосудистая оболочка).
Чаще всего при воспалении склеры возникают выраженная боль, отёк и покраснение глаз, но иногда выраженных симптомов не возникает. Зрение, как правило, не страдает. Оно может ухудшиться, если склерит сочетается с поражением глубоких слоёв сетчатки или её отслойкой.
Склерит легко перепутать с конъюнктивитом и другими воспалительными болезнями глаз, так как у них похожие симптомы. Правильно поставить диагноз сможет только врач, поэтому, если глаз покраснел и стал болеть, лучше как можно быстрее обратиться к офтальмологу. Нельзя греть глаз сухим теплом, прикладывать чайные пакетики, капать медовые или другие капли без назначения врача. При склерите эти действия могут усугубить течение болезни [6].
Патогенез склерита
Склера представляет собой соединительную ткань, она состоит из коллагеновых волокон, которые прочно переплетаются, тем самым обеспечивают жёсткость и стабильность [2][4].
В склере почти нет сосудов, она питается за счёт эписклеры и сосудистой оболочки глаза. Из-за отсутствия сосудов склера редко воспаляется. Тем не менее в её переднем отделе цилиарные артерии обильно разветвляются, поэтому здесь может развиться воспаление [3].
Развитие склерита, связанного с аутоиммунным заболеванием, отличается некрозом части склеры. Также склерит сопровождается гранулематозным воспалением и васкулитом (воспалением сосудов).
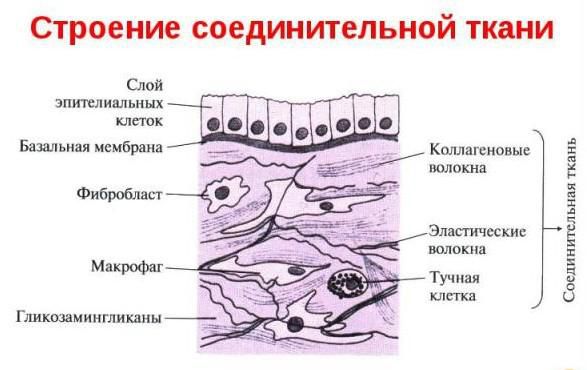
Строение соединительной ткани
Стадии разрушения соединительной ткани:
- Мукоидное набухание. В основном веществе соединительной ткани накапливаются гликозаминогликаны (хромотропные вещества). Они хорошо притягивают воду, поэтому при их накоплении соединительная ткань пропитывается белками плазмы и набухает. Коллагеновые волокна практически не страдают, они сохраняют пучковое строение, но набухают и иногда разволокняются, при этом «упаковка» волокон становится более рыхлой. Мукоидное набухание — обратимый процесс. Если воздействие повреждающего фактора прекращается, структура и функции соединительной ткани полностью восстанавливаются. Если воздействие продолжается, мукоидное набухание может перейти в фибриноидное набухание.
- Фибриноидное набухание — это необратимое нарушение структуры соединительной ткани, в основе которого лежит разрушение её основного вещества и волокон, что сопровождается резким повышением сосудистой проницаемости. Из разрушенных элементов соединительной ткани образуется белково-полисахаридный комплекс — фибриноид, в составе которого обязательно присутствует высокомолекулярный белок фибрин. Фибриноидное набухание переходит в фибриноидный некроз — полное разрушение соединительной ткани. Зоны некроза пропитываются плазменными белками и фибриногеном, вокруг них происходит реакция макрофагов [8].
- Склероз или гиалиноз. В дальнейшем участок разрушения замещается рубцовой соединительной тканью (склероз) или полупрозрачным плотным белком гиалином (гиалиноз).
Так происходит разрушение ткани глаза либо с формированием рубца, либо с полной гибелью клеток и развитием некроза.
Может быть эозинофильно-фибриноидное течение процесса с образованием гранулёмы в центре воспаления. У него затяжной характер, часто такой процесс переходит в хроническую форму.
Гранулёма развивается в четыре стадии:
- В очаге повреждения тканей откладываются юные моноцитарные фагоциты.
- Фагоциты растут и становятся макрофагами, образуется макрофагальная гранулёма.
- Моноцитарные фагоциты и макрофаги созревают и трансформируются в эпителиоидные клетки, образуется эпителиоидная клеточная гранулёма.
- Эпителиоидные клетки (зрелые макрофаги) соединяются и образуются гигантские клетки (клетки инородных тел или клетки Пирогова — Лангханса) и эпителиоидноклеточная или гигантоклеточная гранулёмы. Гигантские клетки отличаются разнообразием, иногда они содержат 2–3 ядра, иногда 100 и более. В гигантских клетках инородных тел ядра в цитоплазме располагаются равномерно, в клетках Пирогова — Лангханса ядра находятся преимущественно по периферии. Диаметр гранулём, как правило, не превышает 1–2 мм, обычно они обнаруживаются лишь под микроскопом. Исход гранулёмы — склероз.
Для всех разновидностей склерита характерен рост числа воспалительных Т-клеток и всех типов макрофагов. Макрофаги и Т-клетки проникают в глубокие эписклеральные ткани с группой В-клеток в периваскулярных зонах. Там формируется клеточный иммунный ответ на Т-клетки от HLA-DR и ИЛ-2 рецепторов повышенной реакции. От эффективности этого ответа будет зависеть дальнейшее течение заболевания.
Классификация и стадии развития склерита
Классификация склерита по анатомическому признаку:
- передний (98 %) — поражение видимой части склеры;
- задний (2 %) — поражение задней части склеры, которую не видно при осмотре.
Классификация переднего склерита:
1. Некротизирующий склерит. Эта форма самая тяжёлая. В 60 % случаев в воспалительный процесс вовлекаются оба глаза, но по очереди. Характеризуется острой болью, воспалением передних и глубоких слоёв склеры. Эта форма чаще развивается на фоне системных патологий, протекает тяжело и длительно. Как правило, требует операции, консервативное лечение редко даёт положительный результат. Смертность составляет 25 % в течении 5 лет от начала заболевания. Пациенты могут погибнуть от сепсиса либо инфаркта миокарда [5].
![Некротизирующий склерит [21] Некротизирующий склерит [21]](/media/bolezny/sklerit/nekrotiziruyushiy-sklerit-21_s.jpeg)
Некротизирующий склерит [21]
2. Не некротизирующий склерит:
- Узелковый склерит. При этой форме на склере образуются многочисленные или одиночные узелки. Клиническая картина на первый взгляд сходна с узелковым эписклеритом (воспалением эписклеры), но в отличие от него при узелковом склерите узелковые образования неподвижны. На начальных этапах заболевания узелки могут быть не заметны. Такой склерит протекает не слишком тяжело и хорошо поддаётся консервативной терапии.
- Диффузный склерит. Диффузная форма характеризуется распространённым поражением либо сектора, либо всей передней склеры. В редких случаях повышается внутриглазное давление и поражается сосудистая система. Это может привести к появлению вторичной глаукомы и ухудшению зрения. Течение диффузного склерита доброкачественное, с медленным прогрессированием. Благоприятный исход и сохранение зрения напрямую зависит от своевременно начатого лечения.
Задний склерит — тяжёлая форма, которую сложно диагностировать из-за стёртой клинической картины. При заднем склерите может появиться острая боль и отёчность мягких тканей вокруг глазницы, пациенту будет трудно закрыть веки. Состояние сопровождается отёком макулы, выбуханием диска зрительного нерва в стекловидное тело и экссудативной отслойкой сетчатки. При этой форме склерита человек может полностью или частично потерять зрение.
Классификация склерита по морфологическому течению:
- негранулематозный (макрофаги, лимфоциты, плазматические клетки);
- гранулематозный (многоядерные гигантские клетки) с некрозом склеры или без него.
Оценочная шкала активности склеритов по McCluskey [9]
Результаты:
- 0–5 баллов — лёгкая степень тяжести;
- 6–15 баллов — средняя степень тяжести;
- 16–21 балл — тяжёлая степень.
Осложнения склерита
При отсутствии лечения, неправильной или несвоевременной терапии могут присоединиться осложнения:
- вторичная катаракта;
- истончение слоёв склеры, образование растяжений, стафиломы (выпячивание истончённой роговицы или склеры) и перфорация склеры;
![Стафилома [20] Стафилома [20]](/media/bolezny/sklerit/stafiloma-20_s_Z5nh9hs.jpeg)
Стафилома [20]
- стромальный кератит;
- передний увеит, иридоциклит;
- помутнение стекловидного тела;
- изменение формы глазного яблока, рубцы на склере;
- роговичный астигматизм;
- вторичная глаукома;
- абсцесс склеры;
- макулярный отёк;
- отслойка сетчатки;
- помутнение слоёв роговицы, бельмо;
- эндофтальмит, панофтальмит (тотальное воспаление глазного яблока).
Чаще возникают истончение слоёв склеры, роговичный астигматизм, вторичная катаракта, кератоувеит. Редко наблюдаются внутриглазные осложнения: отслоение сетчатки и стекловидного тела, макулярный отёк и панофтальмит.
Очень часто воспалительные заболевания склеры маскируются под другие патологические процессы, такие как ангиит конъюнктивы (воспаление сосудов конъюнктивы), кровотечение под конъюнктиву и др. [10] В том числе под маской склерита может скрываться онкологическое заболевание, что при несвоевременной диагностике приводит к тяжёлым последствиям.
Диагностика склерита
Диагностика склерита включает в себя:
- сбор жалоб и анамнеза;
- определение остроты зрения;
- осмотр переднего отрезка глаза с помощью щелевой лампы;
Осмотр переднего отрезка глаза с помощью щелевой лампы
- осмотр глазного дна при расширенном зрачке;
- измерение внутриглазного давления;
- флуоресцентную ангиографию;
- КТ, МРТ и УЗИ глаз;
- определение периферических полей зрения;
- вирусологическое и цитологическое исследование соскоба конъюнктивы;
- иммунологические пробы, иммунограмму;
- лабораторные анализы крови (клинический и биохимический анализ крови и др.);
- бактериологическое исследование;
- аллергические пробы.
Одна из ведущих ролей в диагностике склерита и выборе тактики лечения принадлежит лабораторным исследованиям. Это иммунологическое обследование на инфекции глаз (на вирусы группы герпеса, туберкулёз и др.), общий и биохимический анализ крови, исследование человеческого лейкоцитарного антигена B27 (HLA-B27) и антинейтрофильных цитоплазматических антител. Лабораторная диагностика позволяет определить причину заболевания, активность процесса, а также оценить эффективность терапии.
Так как склерит может быть признаком системных заболеваний, необходима консультация ревматолога [7].
Лечение склерита
Основная цель лечения склерита — устранить воспаление или свести его к минимуму и таким образом уменьшить повреждение тканей глаза.
Современная терапия — пошаговая. Она включает в себя назначение противоаллергических препаратов, нестероидных противовоспалительных средств (НПВС), глюкокортикоидов и иммунотропных препаратов. Выбор терапии в каждом случае индивидуальный, он зависит от формы склерита, тяжести симптомов, частоты рецидивов, активности системного заболевания и других факторов.
Схема лечения не некротизирующих форм склерита:
- НПВС местно и внутрь;
- глюкокортикоиды внутрь;
- комбинированная терапия внутрь и в виде инъекций под тенонову капсулу (за глазное яблоко), конъюнктиву или в мягкие ткани вокруг глазного яблока;
- симптоматическая терапия: антигистаминные препараты, обезболивающие, противовирусные, антибактериальные и др.
Схема лечения некротизирующих форм склерита:
- глюкокортикоиды внутрь и в виде инъекций под тенонову капсулу;
- иммуносупрессанты по схеме лечащего врача;
- антигистаминные препараты внутрь;
- симптоматические препараты: обезболивающие, антисептические, противовирусные и др.;
- комбинированная терапия, которая включает местное лечение в виде капель и общую терапию в виде инъекций и приёма таблетированных препаратов.
Длительность приёма препаратов зависит от вида склерита, степени тяжести заболевания и индивидуальных факторов. При лёгкой степени тяжести терапия в среднем занимает 10–14 дней.
НПВС в виде таблеток — препараты первой линии при склерите лёгкой и средней степени тяжести. Применение местных НПВС в виде капель в офтальмологии сопряжено с рядом сложностей. Они повышают риск развития кератита, эрозий, язв, вплоть до перфорации роговицы, могут истончать роговицу и замедлять процесс её заживления, особенно при применении с местными глюкокортикоидами. Кроме этого, местные НПВС требуют частого применения.
Глюкокортикоиды, такие как Преднизолон, назначают при неэффективности НПВС, а также при заднем или некротизирующем склерите. Эти препараты наиболее эффективны при воспалении склеры, их совместное применение с НПВС быстрее купирует воспаление, но из-за серьёзных побочных эффектов использование глюкокортикоидов ограничено. Среди негативных последствий — снижение устойчивости организма к инфекциям, гастрит, повышение внутриглазного давления, остеопороз, набор веса, увеличение уровня глюкозы в крови, изменение настроения и др. К внутривенному струйному введению Метилпреднизолона прибегают только при тяжёлом склерите.
Инъекции Триамцинолона под тенонову капсулу и конъюнктиву могут использоваться в качестве альтернативы или дополнительного лечения у людей, которые не могут переносить стандартную терапию или не реагируют на неё.
Иммуномодулирующую терапию вводят, если в течение месяца нет реакции на НПВС или глюкокортикоиды. Она может включать антиметаболиты (Азатиоприн, Метотрексат и Микофенолат Мофетил), алкилирующие агенты (Хлорамбуцил и Циклофосфамид), ингибиторы Т-клеток (Циклоспорин и Такролимус) [11][12]. Моноклональные антитела, такие как Инфликсимаб и Ритуксимаб, оказываются полезными в тяжёлых случаях.
Прогноз. Профилактика
Качество жизни и трудоспособность при склерите во многом зависит от своевременно выставленного диагноза, адекватного лечения и соблюдения рекомендаций врача.
Наиболее благоприятный прогноз наблюдается при диффузных формах болезни. Для некротизирующих форм и склерита, вызванного синегнойной палочкой, чаще характерен неблагоприятный прогноз с возможным летальным исходом.
Профилактика склерита
Специфической профилактики склерита не разработано, т. е. вакцин против него не существует.
Неспецифические меры профилактики направлены на повышение защитных сил организма. В качестве такой профилактики склерита можно рекомендовать:
- своевременно обращаться к офтальмологу при воспалении глаз и соблюдать назначения и рекомендации;
- лечить основные патологии, например ревматоидный артрит — у ревматолога, синуситы — у ЛОРа, воспалительные заболевания челюстно-лицевой области — у стоматолога или хирурга [13];
- соблюдать правила личной гигиены, особенно после операции на глазах.
Людям с системными заболеваниями в анамнезе (ревматоидным артритом, гранулематозом Вегенера, болезнью Бехтерева и др.) нужно 2 раза в год проходить осмотр у офтальмолога [14].
Список литературы
Ситник Г. В. Некротизирующие склериты: дифференциальный диагноз и лечение // Невские горизонты 2020: материалы научной конференции офтальмологов с международным участием. — СПб., 2020. — С. 155–157.
Сидоренко Е. И. Офтальмология: учебник. — М.: ГЭОТАР-Медиа, 2002. — 408 с.
Егоров Е. А., Басинский С. Н. Клинические лекции по офтальмологии. — М.: ГЭОТАР-Медиа, 2007. — 320 с.
Аветисов С. Э. Офтальмология: национальное руководство. — М.: ГЭОТАР-Медиа, 2019. — 752 с.
Кански Д. Клиническая офтальмология: систематизированный подход / под ред. В. П. Еричева, пер. с англ. М. А. Аракелян и др. — М.: Логосфера, 2006. — 733 с.
Тахчиди Х. П. Клинические нормы. Офтальмология. — М.: ГЭОТАР-Медиа, 2020. — 272 с.
Яни Е. В., Вахова Е. С., Селиверстова К. Е. Тактика лечения склеритов ревматоидного генеза // Российский офтальмологический журнал. — 2018. — Т. 11, № 1. — С. 93–97.
Макаров И. Ю., Меньщикова Н. В., Дубяга Е. В., Левченко Н. Р. Стромально-сосудистые дистрофии: учебное пособие для студентов лечебного факультета. — Благовещенск, 2017. — 40 с.
McCluskey P., Wakefield D. Prediction of response to treatment in patients with scleritis using a standardised scoring system // Aust N Z J Ophthalmol. — 1991. — Vol. 19, № 3. — Р. 211–215.ссылка
Нероев В. В., Яни Е. В. Результаты работы по целевой программе «Ликвидация устранимой слепоты вследствие роговичной и воспалительной патологии» // Сборник материалов VII Российского международного симпозиума «Ликвидация устранимой слепоты: всемирная инициатива ВОЗ. Ликвидация устранимой слепоты вследствие роговичной и воспалительной патологии». — 2015. — № 1. — С. 22–31.
Sen H. N., Suhler E. B., Al-Khatib S. Q. Mycophenolate mofetil for the treatment of scleritis // Ophthalmology. — 2003. — Vol. 110, № 9. — Р. 1750–1755.ссылка
Jabs D. A., Mudun A., Dunn J. P., Marsh M. J. Episcleritis and scleritis: clinincal features and treatment and results // Am J Ophthalmol. — 2000. — Vol. 130, № 4. — Р. 469–476. ссылка
Квасова М. Д. Зрение и наследственность. — М., СПб.: Диля, 2002. — 157 с.
Ohia S. E., Njie-Mbye Y. F. et al. Inflammation, Advancing Age and Nutrition. Research and Clinical Interventions. — Academic Press, 2014. — Р. 267–277.
Akpek E. K., Thorne J. E., Qazi F. A. et al. Evaluation of patients with scleritis for systemic disease // Ophthalmology. — 2004. — Vol. 111, № 3. — Р. 501–506.ссылка
Hodson K. L., Galor A., Karp C. L. et al. Epidemiology and visual outcomes in patients with infectious scleritis // Cornea. — 2013. — Vol. 32, № 4. — Р. 466–472. ссылка
Hwang Y. S., Chen Y. F., Lai C. C. et al. Infectious scleritis after use of immunomodulators // Arch Ophthalmol. — 2002. — Vol. 120, № 8. — Р. 1093–1094.ссылка
Mashige K. P. Anterior diffuse scleritis diagnosed as conjunctivitis // South African Optometrist. — 2012. — Vol. 71, № 1. — Р. 51–54.
Leung T. G., Dunn J. P., Akpek E. K., Thorne J. E. Necrotizing scleritis as a complication of cosmetic eye whitening procedure // J Ophthalmic Inflamm Infect. — 2013. — Vol. 3, № 1. — Р. 39.ссылка
Papageorgiou K. I., Ioannidis A. S., Andreou P. S. et al. Optic atrophy, necrotizing anterior scleritis and keratitis presenting in association with Streptococcal Toxic Shock Syndrome: a case report // J Med Case Reports. — 2008. — Vol. 2. — P. 69.ссылка
Mahmood S., Suresh P., Carley F. et al. Surgically induced necrotising scleritis: report of a case presenting 51 years following strabismus surgery // Eye. — 2002. — Vol. 16, № 4. — Р. 503–504.ссылка

