Определение болезни. Причины заболевания
Рак печени (в научной литературе — гепатоцеллюлярная карцинома, гепатоцеллюлярный рак, печёночно-клеточный рак) — это злокачественная опухоль, развивающаяся из клеток печени (гепатоцитов) в результате их трансформации.
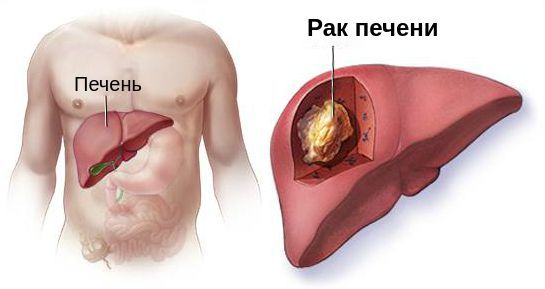
Злокачественное перерождение клеток печени
Рак печени занимает шестое место по распространённости среди всех злокачественных заболеваний, третье место по причине смерти от рака и первое место по причине смерти у пациентов с циррозом печени [13]. В мире ежегодно диагностируется 780 тысяч новых случаев рака печени. Данная опухоль протекает агрессивно с неблагоприятным прогнозом: без своевременного лечения продолжительность жизни обычно не превышает 1-2 лет [9].
Гепатоцеллюлярный рак развивается на фоне длительного воспаления в печени, обычно у пациентов с циррозом. В регионах с распространённым вирусным гепатитом рак печени диагностируются значительно чаще. В США у 25 % всех пациентов с раком печени выявлен гепатит С, а у 40 % — гепатит В или С [1][8].
Другими факторами риска являются:
- неправильное питание;
- ожирение;
- злоупотребление алкоголем;
- приём некоторых лекарств (в том числе противозачаточных и стероидных гормонов);
- воздействие внешних токсических веществ — афлатоксинов, винилхлорида;
- сахарный диабет;
- синдром Бадда — Киари (тромбоз печёночных вен);
- наследственные заболевания — гемохроматоз, болезнь Вильсона, наследственная тирозинемия, болезнь накопления гликогена I типа, семейный полипоз кишечника, дефицит альфа-1-антитрипсина [2].
В ряде случаев не удаётся найти очевидную причину развития рака печени [9].
Симптомы рака печени
Симптомы болезни неспецифичны и могут встречаться при других заболеваниях печени, например, при гепатите, циррозе, альвеококкозе печени, раке желчных протоков, метастазах рака в печень и т. д. [33].
Обычно рак печени никак себя не проявляет, особенно на ранних стадиях. В связи с этим опухоль в печени часто выявляют во время планового УЗИ брюшной полости по поводу другого заболевания.
При больших образованиях в печени пациент может жаловаться на:
- потерю аппетита;
- анемию;
- дискомфорт и боли в верхних отделах живота;
- тошноту;
- увеличение живота в объёме — возникает за счёт опухоли, которую обычно можно безболезненно пропальпировать (прощупать), или асцита;
- снижение массы тела;
- желтушность кожи и белков глаз (склер);
- кровотечения из носа;
- расширение мелких сосудов (телеангиоэктазии) [33].
В некоторых случаях при распаде опухоли может беспокоить повышение температуры.
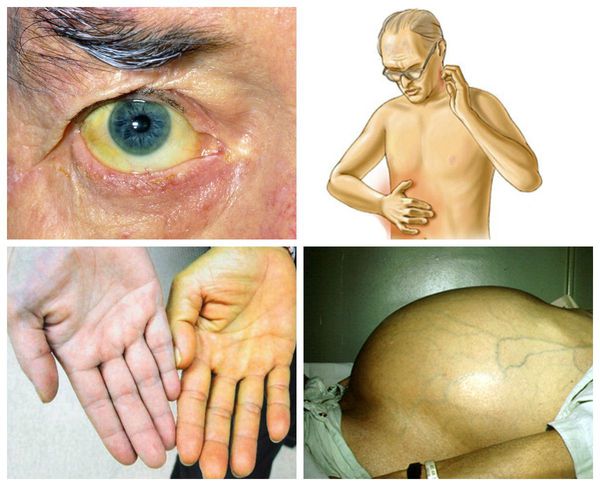
Признаки рака печени
Патогенез рака печени
На развитие рака печени влияют два фактора:
- внутренние факторы — наследственные и приобретённые генетические мутации;
- внешние факторы — злоупотребление алкоголем, курение, вирусы, воздействующие на печень (вирусы гепатита B, C и D), и др.
Патогенез рака печени до конца не изучен. Однако известно, что клетки печени подвергаются злокачественной трансформации через механизмы, которые позволяют избежать гибель опухолевых клеток и способствуют распространению опухоли. Сам по себе цирроз печени вызывает канцерогенные изменения и обнаруживается у 90 % пациентов с раком печени. У остальных 10 % пациентов за образование опухоли ответственны нецирротические механизмы зарождения опухолевых клеток [30].
![Пути развития рака печени [30] Пути развития рака печени [30]](/media/bolezny/rak-pecheni/puti-razvitiya-raka-pecheni-30_s.jpg)
Пути развития рака печени [30]
Хроническое воспаление при циррозе, вызванное стойкой выработкой цитокинов и хемокинов, является центральным процессом в развитии потенциально опасных узелков и рака печени [6]. При циррозе печени метаболическое и окислительное повреждение вызывает циклическое воспаление, некроз (отмирание) и компенсаторную регенерацию. Постоянное восстановление клеток печени приводит к накоплению генетических ошибок и мутаций. Это становится причиной образования патологически изменённых клеток печени в очагах и узлах [12].
По сравнению с другими причинами, риск развития рака печени выше при циррозе, который возник на фоне вирусных гепатитов, наследственного гемохромтатоза (скопления железа во внутренних органах), первичного билиарного цирроза (хронического воспаления, поражающего внутрипечёночные желчные протоки) [2][4][7].
Классификация и стадии развития рака печени
Самой частой формой рака печени является именно гепатоцеллюлярная карцинома. В редких случаях встречаются:
- фиброламеллярная карцинома — подвид гепатоцеллюлярной карциномы, отличается более хорошим прогнозом;
- холангиокарцинома — опухоль желчных протоков;
- гепатобластома — развивается у детей;
- ангиосаркома — связана с воздействием промышленного канцерогена — винилхлорида;
- цистаденокарцинома — развивается из доброкачественной опухоли печени [35].
TNM — классификация злокачественных опухолей — основана на патологических особенностях, которые влияют на прогноз заболевания. Каждая категория указывает на наличие или отсутствие различных изменений:
- T — распространение опухоли через кровь (сосудистая инвазия), количество опухолевых узлов, размер наибольшего образования, его прорастание в соседние органы;
- N — метастазы в лимфоузлах;
- М — метастазы в отдалённых органах.
Помимо этих показателей течение болезни зависит от наличия выраженного фиброза печени и степени дифференцировки — отличия опухолевых клеток от здоровых (чем ниже степень дифференцировки, тем сильнее клетка опухоли отличается от нормальной и более злокачественна). Они негативно сказываются на общей выживаемости пациентов, независимо от ТNM классификации.
Ниже в таблице представлены стадии злокачественных новообразований печени, описанные Объединённым американским комитетом по раку [34], а также критерии оценки фиброза и дифференцировки.
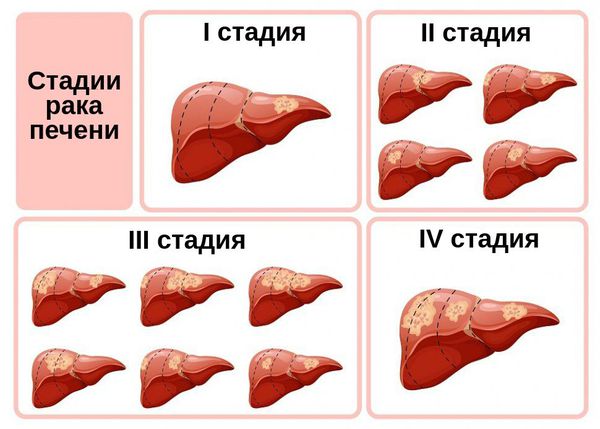
Стадии рака печени
Существуют и другие классификации, которые учитывают и характеристики опухоли, и функцию печени: классификация по Okuda, Барселонская классификация рака печени (BLCL), классификация итальянской программы по изучению рака печени (система CLIP) и др.
При определении работы печени и степени выраженности цирроза применяют модель для оценки терминальной стадии заболевания печени — MELD. Для подсчёта баллов MELD необходимо знать результаты анализа крови: сывороточный креатинин, общий билирубин и МНО (свёртываемость крови).
При отсутствии внепечёночных метастазов и наличии операбельного рака печени чаще всего степень выраженности цирроза оценивают по классификации Чайлда — Пью, которая приведена в таблице ниже.
От суммы всех баллов зависит класс цирроза печени:
- класс А — 5-6 баллов;
- класс В — 7-9 баллов;
- класс С — 10-15 баллов.
Точная оценка стадии рака, степени фиброза, объёма поражения печени, сопутствующей патологии позволяет выбрать оптимальную тактику лечения и уменьшить риск летальности и осложнений после операции.
Осложнения рака печени
Все осложнения болезни связаны с распространением онкологического процесса.
При прорастании опухоли или сдавлении желчных протоков возникает механическая желтуха. Она проявляется пожелтением кожи.
Попадание клеток опухоли в магистральные печёночные сосуды может привести к таким осложнениям, как:
- прогрессирование печёночной недостаточности — появляются отёки на ногах, слабость, увеличивается объём живота за счёт скопления жидкости (асцита), желтеет кожа;
- портальная гипертензия — в таком случае отток крови из кишечника происходит не через печёночные сосуды, а через вены пищевода, что приводит к повышению давления в портальной системе, варикозному расширению вен пищевода, которые могут повредиться во время приёма пищи и привести к кровотечению [36].
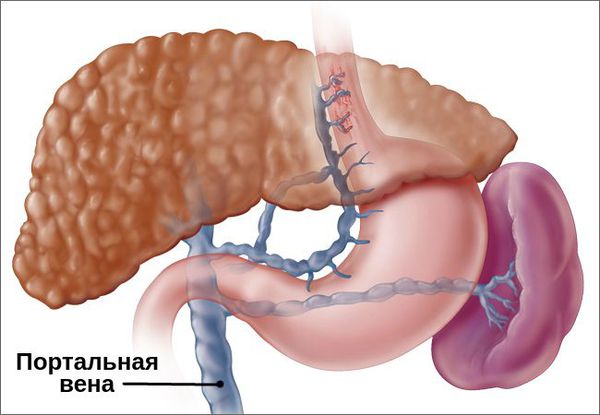
Портальная вена, обеспечивающая отток крови от печени, пищевода и почки
Распространение опухоли на близлежащие органы может привести к кишечной непроходимости — частичному или полному нарушению продвижения содержимого по пищеварительному тракту, связанное с механическим препятствием.
Метастатическое распространение опухоли в головной мозг приводит к неврологическим нарушениям, что может стать причиной головных болей, головокружения, изменения восприятия, когнитивной (психической) функции, кратковременной или длительной потери памяти и т. д.
При метастазах в кости могут беспокоить боли в костях. Распадающаяся распространённая опухоль может вызвать раковую интоксикацию с тошнотой, рвотой, повышением температуры тела и т. д.
Диагностика рака печени
Всем пациентам, которые входят в группу риска — людям с хроническим воспалением в печени, циррозом — необходимо выполнять УЗИ брюшной полости один раз в шесть месяцев, а также сдавать кровь на онкомаркер АФП (альфа-фетопротеин). Динамическое наблюдение за данными пациентами позволяет диагностировать рак печени на ранних стадиях, т. е. до появления специфических симптомов, когда опухоль ещё можно излечить.
Повышение АФП отмечается в 50-90 % случаях рака печени. АФП более 400 нг/мл обычно обнаруживается у пациентов с большой или быстро растущей опухолью. Временное повышение АФП может также наблюдаться при воспалительных заболеваниях печени и циррозе. Повышение АФП более 200 нг/мл в сочетании характерными данными визуальных обследований почти в 100 % случаев позволяет диагностировать рак печени [8].
Для диагностики злокачественной опухоли применяются несколько методов визуализации: КТ, УЗИ и МРТ. Каждый из них имеет свои преимущества и недостатки. УЗИ — недорогой инструмент скрининга, но его чувствительность и специфичность низкие, ложноотрицательные результаты встречаются более чем в 50 % случаев. Чувствительность КТ и МРТ с введением контраста внутривенно гораздо выше. Сочетание данных методов при наличии цирроза позволяет диагностировать рак печени [8].
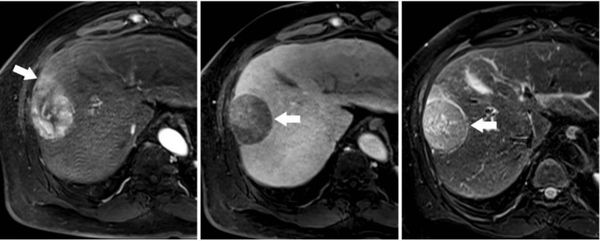
МРТ рака печени
Если специфических данных диагностики недостаточно, показано выполнение черескожной пункционной или аспирационной биопсии образования печени, которое проводится под ультразвуковым контролем. Распространение опухоли вдоль хода биопсийной иглы встречается менее чем в 1 % случаев при использовании современных техник. Риск кровотечения минимальный [8].
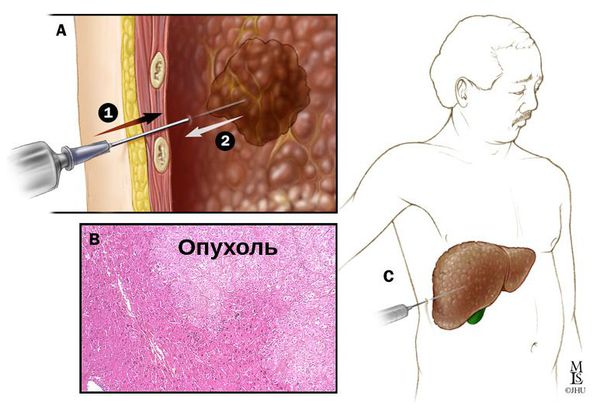
Биопсия печени
Лечение рака печени
Лечение рака печени — это длительный, поэтапный процесс, который не всегда приводит к положительному результату. Тактика лечения зависит от стадии онкологического процесса, наличия цирроза и сопутствующей болезни.
Стандартным методом лечения рака печени являются резекция и трансплантация печени. Если пациентам невозможно выполнить резекцию печени, они вышли за принятые критерии для трансплантации либо ожидают пересадку печени, то прибегают к нерезекционной локорегиональной терапии — местным чрескожным методам лечения, не связанным с операцией:
- черескожной инъекции этанола;
- радиочастотной абляции;
- транскатетерной артериальной эмболизации или трансартериальной химиоэмболизации;
- химиотерапии и иммунотерапии;
- радиотерапии.
Резекция печени
Резекция — это удаление всей опухоли в пределах здоровых тканей. Единственным абсолютным противопоказанием к такой операции являются поражённые лимфоузлы и метастазы (однако иногда этот критерий имеет исключения). Относительными противопоказаниями к резекции считаются:
- признаки выраженной печёночной недостаточности — нарушение функций печени;
- недостаточный объём печени, оставшейся после резекции, который не может обеспечить её восстановление и адекватную работу;
- распространение опухоли в портальную, печёночную или нижнюю полую вену [21][22][28].
Пациентам с нормальной печёночной паренхимой — основной тканью печени — можно выполнить обширную резекцию печени, но только если оставшегося объёма печени будет достаточно для нормального функционирования.
Пациенты с циррозом на начальной стадии также могут быть кандидатами на резекцию, однако она выполняется в редких случаях при достаточном объёме остающейся паренхимы [3]. Если остающейся ткани печени будет не хватать, можно провести двухэтапную операцию:
- На первом этапе выполняют закупорку или перевязку портальной вены на стороне поражения, которые могут быть дополнены транссекцией паренхимы печени (её рассечением и зашиванием), что приводит к увеличению противоположной доли на 24-160 % [29].
- На втором этапе удаляют поражённую часть печени.
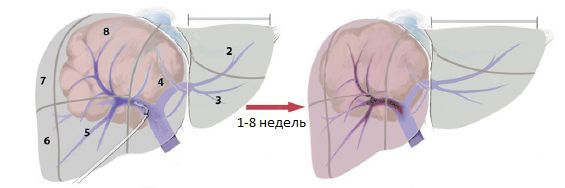
Двухэтапная резекция печени
Основная причина рецидива после резекции печени — образование новой опухоли на фоне цирроза. Частота таких рецидивов составляет 30-70 %. Основными показателями, которые могут спрогнозировать плохую выживаемость и высокую степень рецидива, являются распространение опухоли через сосуды, выраженный фиброз (цирроз печени) в остающейся паренхиме, а также отсутствие опухолевой капсулы и низкая степень дифференцировки клеток опухоли [23].
В случае рецидива очаговой внутрипечёночной опухоли пациентам иногда могут выполнить повторную резекцию. В некоторых случаях можно резецировать одиночные внепечёночные метастазы в лёгких, диафрагме и брюшной стенке, но только при медленно прогрессирующей опухоли [24].
Трансплантация печени
Даже после резекции печени остаётся высокий риск рецидива заболевания. Поэтому некоторые авторы считают, что единственным радикальным методом лечением рака печени при наличии цирроза является трансплантация [26].
После внедрения трансплантации печени в качестве оптимального метода лечения активного (декомпенсированного) цирроза печени, её стали рассматривать как вариант лечения неоперабельного рака печени, но после операции часто стали возникать ранние рецидивы. Mazzaferro и другие исследователи провели анализ пациентов, перенёсших пересадку печени по поводу цирроза класса B и C с единичным опухолевым узлом ≤ 5 см или тремя очагами с максимальным диаметром ≤ 3 см. 4-летняя выживаемость у данных пациентов превысила 85 %, безрецидивная — 92 % [18]. Эти признаки были приняты в качестве критериев отбора пациентов для трансплантации печени в случае рака, однако это исследование было небольшим (48 пациентов) и ни одна опухоль не имела сосудистой инвазии.
В дальнейшем после наблюдения 70 пациентов с раком и циррозом печени, которым была выполнена трансплантация в Калифорнийском университете в Сан-Франциско, были приняты другие критерии: наличие одиночной опухоли < 6,5 см или три образования с наибольшим измерением ≤ 4,5 см и общим диаметром опухоли ≤ 8 см. Применение данных критериев позволило достичь 5-летней выживаемости в 72,4 % случаев [8].
Сейчас существует множество критериев для трансплантации печени. Большинство включают разнообразные маркеры, такие как АФП, PIVKA и др.
Оценить прогноз продолжительности жизни после трансплантации печени можно с помощью специальных калькуляторов. Самый знаменитый из них — The Metroticket Project от основателя Миланских критериев Mazzaferro. Продолжительность жизни высчитывается на основании данных АФП, количества узлов и максимального размере узла. Ознакомиться с ним можно на официальном сайте проекта Metroticket [19].
Черескожная инъекция этанола
Введение этанола в опухоль вызывает обезвоживание клеток, некроз и тромбоз сосудов, приводя к гибели опухолевых клеток. Некоторые исследования показали такую же выживаемость пациентов, как после резекции печени для очень мелких опухолей. Однако рецидив рака в течение двух лет при данном лечении составляет 50 %. Большая часть рецидивов — новые поражения в отдалённых сегментах печени. Рандомизированные исследования показали, что данное лечение подходит для опухолей ≤ 2 см и вызывает меньше побочных эффектов, чем другие абляционные методы лечения [8].
Радиочастотная абляция
Данный метод разрушения опухоли предполагает использование высокой температуры. Под контролем УЗИ или КТ в опухоль вводят специальную иглу-электрод с неизолированным наконечником. Под воздействием высокочастотного переменного тока наконечник нагревается и приводит к "сухому" некрозу ткани вокруг него.
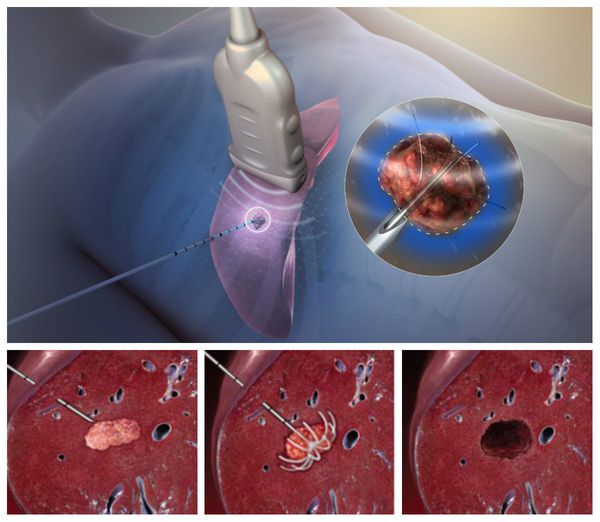
Радиочастотная абляция
Радиочастотную абляцию можно выполнять чрескожно, лапароскопически (через прокол) или через открытый разрез. Наиболее эффективна при опухолях < 3 см в диаметре.
Ранний рецидив после разрушения опухоли связан с большим размером опухоли, её низкой дифференцировкой, поздней стадией заболевания, повышенным АФП и наличием хронического гепатита.
При расположении опухоли рядом с желчными протоками радиочастотная абляция может быть небезопасной, т. к. возникает высокий риск образования желчного свища. А если рядом расположены крупные сосуды, то эффективность такого лечения снижается: сосуд действует как теплоотвод и уменьшает температуру в рабочей зоне.
Доктор Mazzaferro заметил, что среди группы пациентов с опухолью, которым была выполнена радиочастотная абляция с последующей трансплантацией печени, у 45 % имелись признаки остаточного рака печени в удалённой части. Поэтому при возможности выполнить резекцию печени и абляцию следует выбрать резекцию. Однако при лечении пациентов с опухолью малых размеров (< 3 см), со сложной локализацией опухоли и при наличии цирроза печени предпочтительнее выполнить абляцию, т. к. она сопряжена с меньшими послеоперационными рисками.
Для пациентов, которые не являются кандидатами на резекцию, а также у которых снова возникла опухоль, абляция является методом выбора и может привести к длительной ремиссии [8].
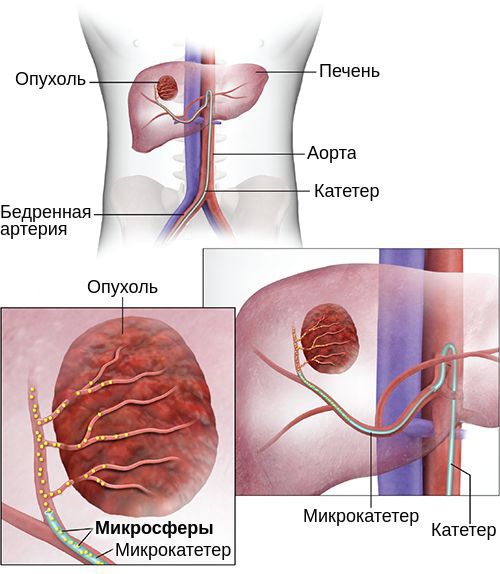
Транскатетерная артериальная эмболизация и трансартериальная химиоэмболизация
Транскатетерная артериальная эмболизация (ТАЭ) заключается в перекрытии (окклюзии) ветви печёночной артерии, питающей опухоль, а трансартериальная химиоэмболизация (ТАХЕ) представляет собой комбинацию окклюзии артерии и введения внутрь артерии химиопрепарата, чаще всего доксорубицина. Химиопрепараты могут вводиться до эмболизации или вместе с желатиновыми губками, которые используются для эмболизации [31].
ТАХЕ позволяет увеличить продолжительность жизни у пациентов с неоперабельным раком [10]. Данная терапия является стандартной для пациентов, которым не показана резекция, трансплантация или абляция. Кроме того, ТАХЕ можно использовать в комбинации с радиочастотной абляцией и резекцией [15][25].
Вероятность осложнений после ТАХЕ достигает 23 %, особенно у пациентов с опухолью > 10 см в диаметре. После операции отмечается лихорадка, тошнота, боль в правом подреберье. Серьёзные осложнения, такие как фатальный некроз печени и печёночная недостаточность, встречаются редко. ТАХЕ обычно противопоказана пациентам с асцитом [16].
Химиотерапия и иммунотерапия
Системная химиотерапия обладает малой активностью в отношении рака печени. Она проводится с использованием одного из следующих препаратов: 5-фторурацил (5-FU), доксорубицин, цисплатин, винбластин, этопозид и митоксантрон. Она обеспечивает ответ на лечение в 15-20 % случаев. Этот ответ, как правило, временный. Комбинированная химиотерапия не улучшает эти результаты. Наиболее активным препаратом является доксорубицин с общим уровнем ответа до 19 % [8].
При лечении неоперабельного рака печени комбинацией химиотерапии (доксорубицина, 5-FU) с иммуномодулирующими средствами (альфа-интерферона) возникают токсические эффекты, например, миелосупрессия — понижение лейкоцитов и тромбоцитов в крови. Но несмотря на это, исследования показали её эффективность: опухоль уменьшается до размера, поддающегося резекции, увеличивается общая выживаемость [14].
Недавнее исследование SHARP показало, что у пациентов со злокачественной опухолью печени и сохранённой функцией печени (класс А по Чайлд — Пью), применение сорафениба увеличивало 3-месячную выживаемость по сравнению с плацебо. Тем не менее, в проведённом III этапе исследования не обнаружили разницы в безрецидивной выживаемости после резекции или абляции рака печени при применении сорафениба или плацебо (в среднем 33,3 против 33,7 месяцев) [8].
Сейчас активно ведутся исследования иммунотерапии при раке печени (атезолизумаб, бевацизумаб и др.). В ряде случаев они значительно уменьшили размер опухоли.
Радиационная терапия
Безопасная доза для печени составляет 30 Гр. Более высокие дозы вызывают лучевой гепатит и печёночную недостаточность. Поэтому лучевую терапию раньше применяли редко. Сейчас она является наиболее перспективной для пациентов с неоперабельными опухолями в воротах печени, расположенными рядом с портальной веной или нижней полой веной, которым не показана радиочастотная абляция.
Для введения высоких доз в центр опухоли используется специальное оборудование, которое позволяет учитывать дыхательные движения, что уменьшает риск повреждения соседних органов.
Радиоэмболизация с помощью меченых микросфер с изотопом иттрием-90 (Y90) обладает преимуществом по сравнению с внешним пучком излучения: у этого метода более высокая доставка к опухоли и доза облучения. Методика аналогична ТАХЕ, только в опухолевые артериальные сосуды доставляются радиомеченые частицы — сферы размером 25 мкм. Испускаемое излучение проникает примерно на 10 мм, доза излучения составляет 150 Гр [5].
Радиотерапия рака печени
В исследованиях показано, что у пациентов, которым выполнена радиоэмболизация Y90, более длительный безрецидивный период (> 26 месяцев) по сравнению с теми, кому выполнена ТАХЕ (6,8 месяцев), однако в выживаемости разницы нет [27]. Радиоэмболизация может быть использована как мост к трансплантации печени.
В недавних исследованиях было продемонстрирована возможность высоких доз гипофракционированной лучевой терапии. У 91 пациента с неоперабельным раком печени или внутрипечёночной холангиокарциномой этот метод лечения в 94,8 % случаев приостановил прогрессирование опухоли. 2-годичная выживаемость составила 63,2 % [11].
Как выбрать метод лечения
Выбор подходящего лечения напрямую зависит от распространённости онкологического процесса и выраженности печёночной недостаточности.
Пациенты с нормально работающей печенью или с циррозом на начальной стадии являются оптимальными кандидатами для выполнения резекции печени. Перед выполнением резекции нужно рассчитать остаточный объём печёночной паренхимы. Если объёма недостаточно, целесообразно рассмотреть вопрос о выполнении двухэтапной резекции [17].
Пациентам с циррозом печени класса В рекомендована нерасширенная резекция печени, так как расширенная сопряжена с высокими послеоперационными рисками.
Пациентам с гепатоцелюллярной карциномой в пределах Миланских критериев при циррозе печени класса В или С целесообразно выполнить трансплантацию печени.
При неоперабельном раке необходимо рассмотреть вопрос о нерезекционной локорегиональной терапии, которая позволит увеличить продолжительность жизни и в некоторых случаях дождаться органа для трансплантации.
Прогноз. Профилактика
При своевременном и полноценном лечении рака печени 5-летняя выживаемость пациентов превышает 60 %, при несвоевременном средняя продолжительность жизни — менее 1-2 лет [9]. Прогноз лучше при фиброламеллярной карциноме и отсутствии цирроза печени [35].
К профилактическим мерам относятся:
- отказ от алкоголя;
- вакцинация против гепатита В;
- предупреждение инфицирования вирусом гепатита С;
- раннее распознавание наследственных заболеваний печени;
- своевременное и эффективное лечение хронических заболеваний печени, в частности цирроза [33].
Список литературы
Ahmad S. A., Bilimoria M. M., Wang X. Hepatitis B or C virus serology as a prognostic factor in patients with hepatocellular carcinoma // J Gastrointest Surg. — 2001; 5 (5): 468-476.ссылка
Ascha M. S., Hanouneh I. A., Lopez R. The incidence and risk factors of hepatocellular carcinoma in patients with nonalcoholic steatohepatitis // Hepatology. — 2010; 51: 1972-1978.ссылка
Belghiti J., et al. Resection prior to liver transplantation for hepatocellular carcinoma // Annals of Surgery. — 2003; 238 (6): 885-893.ссылка
Caballería L., et al. Hepatocellular carcinoma in primary biliary cirrhosis: similar incidence to that in hepatitis C virus–related cirrhosis // American Journal of Gastroenterology. — 2001; 96 (4): 1160-1163.ссылка
Duran R., Deltenre P., Denys A. RE: Y90 Radioembolization Significantly Prolongs Time to Progression Compared With Chemoembolization in Patients With Hepatocellular Carcinoma // Gastroenterology. — 2017; 152 (6): 1625-1626.ссылка
El–Serag H. B., Rudolph K. L. Hepatocellular carcinoma: epidemiology and molecular carcinogenesis // Gastroenterology. — 2007; 132 (7): 2557-2576.ссылка
Fargion S., et al. Survival and prognostic factors in 212 Italian patients with genetic hemochromatosis // Hepatology. — 1992; 15 (4): 655-659.ссылка
Feig B. W., et al. The MD Anderson surgical oncology handbook. — 2018.
Frenette C. T., et al. A Practical Guideline for Hepatocellular Carcinoma Screening in Patients at Risk // Mayo Clinic Proceedings: Innovations, Quality & Outcomes. — 2019; 3 (3): 302-310.ссылка
Han S., et al. Does Drug-Eluting Bead Transcatheter Arterial Chemoembolization Improve the Management of Patients with Hepatocellular Carcinoma? A Meta-Analysis // PLoS ONE. — 2014; 9 (8): e102686.ссылка
Hong T. S., et al. Multi-Institutional Phase II Study of High-Dose Hypofractionated Proton Beam Therapy in Patients With Localized, Unresectable Hepatocellular Carcinoma and Intrahepatic Cholangiocarcinoma // Journal of Clinical Oncology. — 2016; 34 (5): 460-468.ссылка
Jhunjhunwala S., et al. Diverse modes of genomic alteration in hepatocellular carcinoma // Genome Biology. — 2014; 15 (8): 436.ссылка
Kim D. W., Talati C., Kim R. Hepatocellular carcinoma (HCC): beyond sorafenib-chemotherapy // Journal of Gastrointestinal Oncology. — 2017; 8 (2): 256-265.ссылка
Lau W., et al. Preoperative systemic chemoimmunotherapy and sequential resection for unresectable hepatocellular carcinoma // Annals of Surgery. — 2001; 233 (2): 236-241.ссылка
Llovet J. Systematic review of randomized trials for unresectable hepatocellular carcinoma: Chemoembolization improves survival // Hepatology. — 2003; 37 (2): 429-442.ссылка
Lo C. Randomized controlled trial of transarterial lipiodol chemoembolization for unresectable hepatocellular carcinoma // Hepatology. — 2002; 35 (5): 1164-1171.ссылка
Madoff D. C.. et al. Transhepatic portal vein embolization: anatomy, indications, and technical considerations // RadioGraphics. — 2002; 22 (5): 1063-1076.ссылка
Mazzaferro V., et al. Liver transplantation for the treatment of small hepatocellular carcinomas in patients with cirrhosis // New England Journal of Medicine. — 1996; 334 (11): 693-699.ссылка
Mazzaferro V., et al. Metroticket 2.0 Model for Analysis of Competing Risks of Death After Liver Transplantation for Hepatocellular Carcinoma // Gastroenterology. — 2018; 154 (1): 128-139.ссылка
Pawlik T. M., et al. Hepatectomy for hepatocellular carcinoma with major portal or hepatic vein invasion: Results of a multicenter study // Surgery. — 2005; 137 (4): 403-410.ссылка
Pawlik T. M., Esnaola N. F., Vauthey J.-N. Surgical treatment of hepatocellular carcinoma: similar long-term results despite geographic variations // Liver Transplantation. — 2004; 10: S74-80.ссылка
Poon R. T.-P., et al. Clinicopathologic features of long-term survivors and disease-free survivors after resection of hepatocellular carcinoma: a study of a prospective cohort // Journal of Clinical Oncology. — 2001; 19 (12): 3037-3044.ссылка
Poon R. T.-P., et al. Improving survival results after resection of hepatocellular carcinoma: a prospective study of 377 patients over 10 years // Annals of Surgery. — 2001; 234 (1): 63-70.ссылка
Regimbeau J. M., et al. Risk factors for early death due to recurrence after liver resection for hepatocellular carcinoma: results of a multicenter study // Journal of Surgical Oncology. — 2004; 85 (1): 36-41.ссылка
Reyes D. K., et al. Single-center phase ii trial of transarterial chemoembolization with drug-eluting beads for patients with unresectable hepatocellular carcinoma: initial experience in the United States // The Cancer Journal. — 2009; 15 (6): 526-532.ссылка
Sala M., Varela M., Bruix J. Selection of candidates with HCC for transplantation in the MELD era // Liver Transplantation. — 2004; 10 (10): S4-9.ссылка
Salem R., et al. Y90 Radioembolization Significantly Prolongs Time to Progression Compared With Chemoembolization in Patients With Hepatocellular Carcinoma // Gastroenterology. — 2016; 151 (6): 1155-1163.e2.ссылка
Shirabe K., et al. Postoperative liver failure after major hepatic resection for hepatocellular carcinoma in the modern era with special reference to remnant liver volume // Journal of the American College of Surgeons. — 1999; 188 (3): 304-309.ссылка
Vivarelli M.. et al. ALPPS Procedure for Extended Liver Resections: A Single Centre Experience and a Systematic Review // PLoS One. — 2015; 10 (12): e0144019.ссылка
Zhang D. Y., Friedman S. L. Fibrosis-dependent mechanisms of hepatocarcinogenesis // Hepatology. — 2012; 56 92): 769-775.ссылка
Groupe d'Etude et de Traitement du Carcinome Hépatocellulaire. A Comparison of Lipiodol Chemoembolization and Conservative Treatment for Unresectable Hepatocellular Carcinoma // New England Journal of Medicine. — 1995; 332 (19): 1256-1261.ссылка
Atlas of Upper Gastrointestinal and Hepato-Pancreato-Biliary Surgery / Editors: Clavien P.-A., Sarr M. G., Fong, Y., Miyazaki, M. — Berlin, Heidelberg: Springer Berlin Heidelberg, 2016.
Herrine S. K. Hepatocellular Carcinoma (Hepatoma) // MSD Manual. — 2018.
American Joint Committee on Cancer. AJCC Cancer Staging Manual, Eighth Edition. — 2018.
Herrine S. K. Primary Liver Cancer // MSD Manual. — 2018.
Lohana A. K., Abid S. Cancer, Hepatic Lymphoma // StatPearls. — 2019.ссылка

