Определение болезни. Причины заболевания
Синдром компьютерной шеи (Tech neck) — это группа симптомов, в которую входит мышечное напряжение, хроническая головная боль и боль в шее. Болевой синдром также распространяется по рукам и значительно ухудшает качество жизни. Такой синдром возникает из-за постоянного наклона головы вперёд при работе за компьютером, телефоном или планшетом.
В литературе также можно встретить термин «текстовая шея» (text neck), который ввёл учёный Дин Фишман ещё в 2008 году [5].
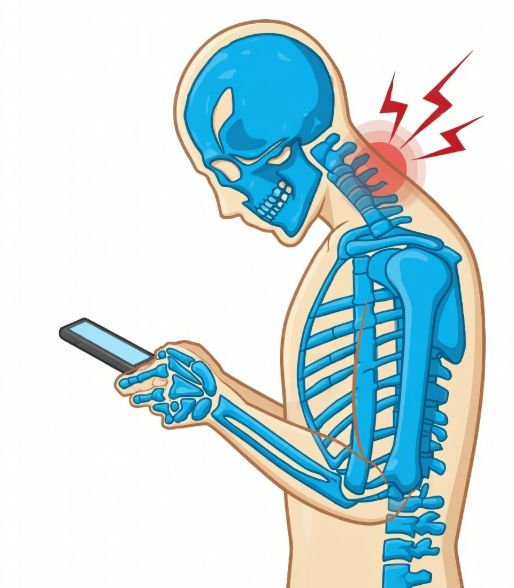
Синдром компьютерной шеи
Распространённость синдрома компьютерной шеи
Доподлинно известно, что современные люди тратят на гаджеты огромное количество времени. По словам генерального директора Института развития интернета Алексея Гореславского, в среднем каждый россиянин ежедневно проводит за смартфоном около 5 с половиной часов, молодёжь — почти 7 часов [20]. Телефон давно является не только средством связи, но и инструментом для общения, обучения, развлечения, чтения новостей и книг. При этом лишь малое количество людей следит за положением своего тела во время такого досуга. Зачастую при использовании электронных устройств они выдвигают голову вперёд или сгибают шею, замирая в такой позе на протяжении нескольких часов. Это повышает нагрузку на опорно-двигательный аппарат, и через время у человека возникает боль в шее и шейном отделе [9].
Заболевания опорно-двигательного аппарата диагностируют примерно у 50–84 % пользователей смартфонов. Особенно часто они жалуются на проблемы с шеей, плечами, верхней частью спины и тела [9]. Около 73 % студентов и более 64 % людей, работающих из дома, испытывают боль в шее или спине. Примерно 40 % из них признаются, что болевые ощущения снижают их продуктивность [14].
Причины развития синдрома компьютерной шеи
Синдром возникает из-за длительного неподвижного и часто неправильного положения тела во время работы с электронными устройствами. Так, на его развитие влияет:
- Частота и время использования гаджетов. Боль в шее чаще возникает у людей, которые проводят с мобильным телефоном более 4 часов в день [12].
- Угол наклона головы. Согласно научным данным, при наклоне головы всего на 15° нагрузка на шейный отдел составляет около 12 кг, при наклоне на 60° (типичная поза для смотрения в телефон) — уже 27 кг [2]. Наилучшее положение — сидеть, опираясь на что-то спиной [11].
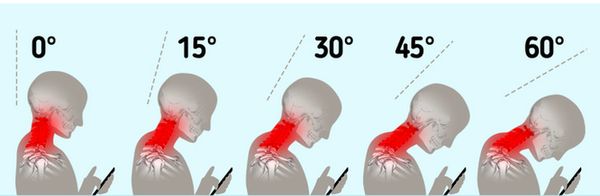
Степени сгибания шеи
- Положение тела. Когда человек держит телефон на весу без опоры локтями о стол, подлокотники кресла, колени или корпус, они устают и опускаются ниже. Вместе с ними наклоняется и голова, из-за чего угол наклона шейного отдела позвоночника увеличивается и нагрузка на шею становится заметно больше. Чаще всего неприятные симптомы появляются у людей, которые держат смартфон на уровне живота и сгибают шею примерно на 60° [6].
- Зависимость от смартфона. В научных исследованиях прослеживается чёткая связь между зависимостью и возникновением боли в шее [14].
- Психологический статус. Болевые ощущения в шее часто ассоциированы с психогенными расстройствами (в большей степени с депрессией, в меньшей с расстройствами настроения, тревогой и стрессом) [3]. Например, человек в депрессии меньше занимается спортом и чаще «зависает» в телефоне. Кроме того, у него сильнее напряжены мышцы.
- Гендерный фактор. Считается, что болевые синдромы чаще встречаются у женщин, однако данные по поводу синдрома компьютерной шеи расходятся. В некоторых источниках указано, что женщины страдают от болей в шее в 3 раза чаще, чем мужчины, но по данным других исследований, распространённость среди мужчин выше (болевой синдром диагностировали у 76,4 % мужчин и 37,3 % женщин) [6][9].
Таким образом, для диагностики синдрома текстовой шеи предлагается учитывать следующие критерии:
- использование телефона от 3 и более часов в сутки со сгибанием шеи более 15°;
- наличие не менее 3 симптомов из 6: боль в шее, верхней части спины или плече, головная боль, бессонница, покалывание и онемение рук [9].
Симптомы синдрома компьютерной шеи
Симптомы развиваются постепенно и на начальных этапах могут оставаться незамеченными. Основные клинические проявления:
- ноющая боль и скованность в шее, верхней части спины и плечах;
- головные боли (часто начинаются с затылка);
- ограничение подвижности (пациенту сложно повернуть или наклонить голову);
- болезненность и напряжение мышц шеи, мышечная слабость;
- онемение и покалывание в руках, в том числе в пальцах;
- головокружение;
- ухудшение осанки: формирование стойкого сутулого положения с выпрямлением шейного лордоза;
- нарушение сна [14].
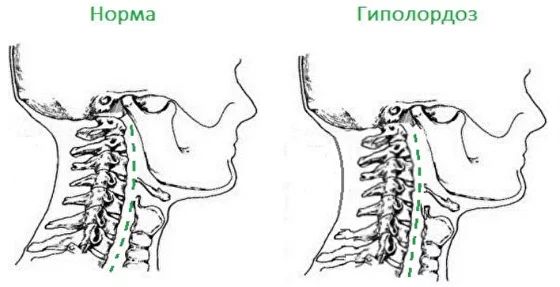
Выпрямление шейного лордоза
При нарушении осанки в шейном отделе такие же изменения будут наблюдаться и в других отделах позвоночника. В результате к боли в шее присоединяется боль и в других отделах. Психологические факторы риска (например, длительный стресс, отсутствие социальной поддержки, тревога, депрессия, низкое качество сна и употребление алкоголя) дополнительно усиливают болевые ощущения и способствуют хронизации болевого синдрома.
Кроме того, нарушение осанки приводит к уменьшению объёма грудной клетки, из-за чего снижается полноценная экскурсия (расширение) рёбер при вдохе. Сначала человек не замечает никаких изменений, но со временем у него могут появиться проблемы с дыханием [14].
Патогенез синдрома компьютерной шеи
Позвоночник — это главная ось нашего тела. В норме он имеет несколько изгибов: 2 лордоза (изгибы вперёд в шейном и поясничном отделах) и 2 кифоза (изгибы назад в грудном и крестцовом отделах). Они обеспечивают амортизацию, смягчая толчки и удары при движениях. Если смотреть на человека спереди или сзади, его плечи и таз должны быть расположены на одном уровне, а голова — прямо, без наклонов в стороны [19]. Боковое искривление позвонков называют сколиозом, в норме его быть не должно.
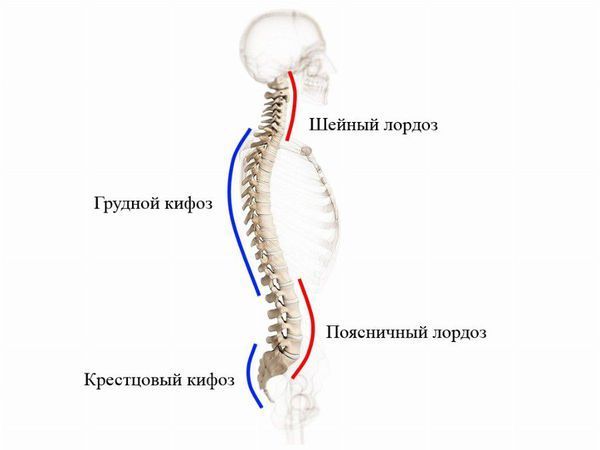
Правильное положение позвоночника
Положение головы вперёд при работе с гаджетами наблюдается в двух вариантах:
- Полное сгибание всего шейного отдела вперёд, которое обычно появляется при использовании смартфона (человек сильно наклоняет голову вниз).
- Комбинированное положение: нижняя часть шеи сгибается вперёд, а верхняя часть шеи разгибается назад. Это позволяет сохранить взгляд горизонтальным (прямо перед собой) во время работы за компьютером [10].
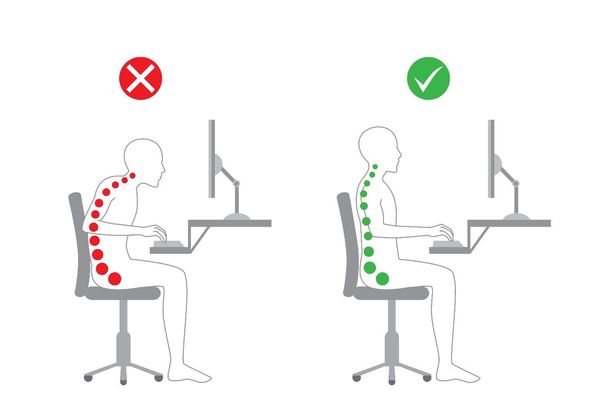
Положение тела при работе за компьютером
Длительное неподвижное пребывание в неправильной позе приводит к перегрузке лопаток, трапециевидных, полуостальных и подзатылочных мышц, которые выпрямляют позвоночник [4]. При этом уплощается шейный лордоз, развивается дисбаланс в напряжении мышц, появляется боль в шейном отделе позвоночника и области надплечий, а также возникает заметное ограничение подвижности шеи.
Как уже было сказано выше, положение тела напрямую влияет на количество воздуха, которое попадает в лёгкие: в положении сидя диафрагма сокращается, т. е. её движение ограничено, поэтому объём воздуха снижается. Если вдобавок к этому человек ещё сгибает корпус и смещает голову вперёд, сокращение диафрагмы усиливается, нарушается биомеханика дыхания, снижается сила дыхательных мышц и жизненная ёмкость лёгких, из-за чего также уменьшается и эффективность дыхания [18].
Классификация и стадии развития синдрома компьютерной шеи
В медицинской практике используются специальные термины в зависимости от характера и распространения боли:
- цервикалгия — боль в шее (от лат. сervix — шея);
- цервикобрахиалгия — боль в шее, которая отдаёт в руку (от лат. brachium — рука);
- цервикокраниалгия — боль, которая распространяется и на голову (от лат. cranium — череп).
В Международной классификации болезней 10-го пересмотра (МКБ-10) боль в шее относится к разделу XIII — «Болезни костно-мышечной системы и соединительной ткани».
Стадии синдрома компьютерной шеи
Эволюция синдрома компьютерной шеи представляет собой последовательный процесс, который условно можно разделить на 2 стадии, плавно переходящих одна в другую:
- Функциональная. На этом этапе нет структурных нарушений, а при соблюдении специальных мер восстановления все патологические изменения можно устранить. Пациент периодически отмечает боль и напряжение в области шеи, особенно после длительной статической нагрузки (работы за компьютером, использования смартфона). Дискомфорт, как правило, проходит самостоятельно после отдыха, разминки или лёгкого массажа.
- Стойкие изменения. Боль становится постоянной, ноющей. Формируется стойкий гипертонус (повышенное напряжение) мышц, при прощупывании хорошо определяются болезненные уплотнения. К болевому синдрому часто присоединяются головные боли напряжения, заметное ограничение подвижности в шейном отделе и формирование стойкой сутулости. На этой стадии хронический мышечный спазм приводит к нарушению биомеханики позвоночника, ухудшению кровоснабжения и питания межпозвонковых дисков, что запускает начальные дегенеративные процессы: снижение высоты и упругости дисков, а также структурные изменения в межпозвонковых суставах [9].
Осложнения синдрома компьютерной шеи
Длительное нарушение осанки является значимым фактором риска прогрессирования дегенеративно-дистрофических изменений в позвоночнике и может привести к серьёзным осложнениям. К ним относятся:
- Протрузии и грыжи межпозвонковых дисков — вызывают раздражение спинномозговых корешков с дальнейшим развитием радикулопатии, которая сопровождается стреляющей болью, онемением, слабостью и нарушением чувствительности в руках.
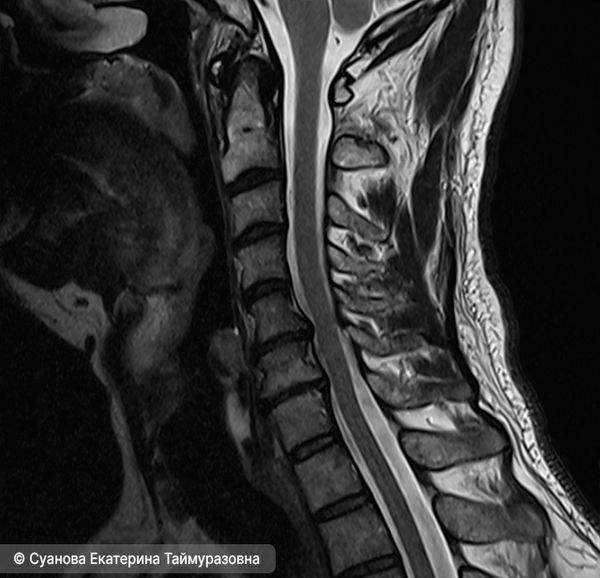
Выпрямление шейного лордоза с грыжей и протрузиями
- Шейная миелопатия — неврологический синдром, который возникает в результате сдавления спинного мозга на шейном уровне из-за стеноза (сужения) позвоночного канала. Скорость развития этого состояния зависит от многих факторов, например от плотности кости, продолжительности и угла наклона, наличия депрессии и т. д. Характер и тяжесть неврологического дефицита при миелопатии напрямую зависят от уровня и продолжительности сдавления. К типичным клиническим проявлениям относятся мышечная слабость в руках и ногах, повышение мышечного тонуса и нарушение походки (атаксия). По мере прогрессирования заболевания у пациента также могут возникнуть проблемы с мочеиспусканием и дефекацией. Важно понимать, что единственный метод лечения шейной миелопатии — это операция, которую нужно провести как можно раньше после установления диагноза [15].
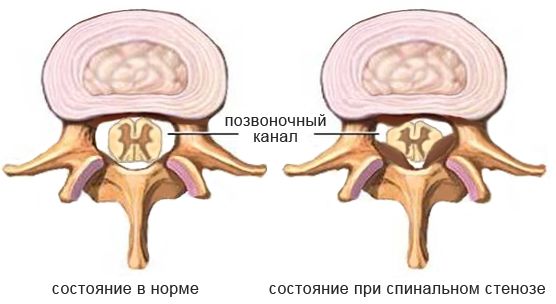
Стеноз позвоночного канала
- Хронический болевой синдром — если боль в шее продолжается более 12 недель, она перестаёт быть просто сигналом о повреждении тканей и превращается в самостоятельное хроническое заболевание. После этого момента боль может усиливаться даже тогда, когда первоначальная причина (например, мышечный спазм или небольшое повреждение диска) уже устранена или значительно уменьшилась. Зачастую болевой синдром поддерживается за счёт психосоциальных факторов:
- дезадаптивных (вредных) мыслей и убеждений — пациент может считать боль опасной и неизлечимой, постоянно ожидает худшего и т. д.;
- социальной дезадаптации — ухудшения отношений с близкими, друзьями и коллегами, чувства одиночества;
- снижения активности — уменьшения профессиональной нагрузки из-за вынужденного ухода на больничный, отказа от хобби, встреч с друзьями и в целом от движения из-за страха перед болью;
- формирования рентного отношения к болезни — человек начинает использовать болезнь как способ получить определённую выгоду, например заботу от близких, материальную помощь, освобождение от неприятных обязанностей и т. д.
Стоит отметить, что хроническая боль существенно снижает качество жизни: у пациента ухудшается настроение, появляются проблемы со сном, снижается работоспособность и радость к жизни. При этом её лечение требует комплексного междисциплинарного подхода с участием невролога, физиотерапевта, психотерапевта, иногда реабилитолога и других специалистов [17].
Кроме того, длительно существующая патологическая осанка смещает внутренние органы и влияет на работу вегетативной нервной системы, которая регулирует деятельность сердца, бронхов и лёгких [3][9].
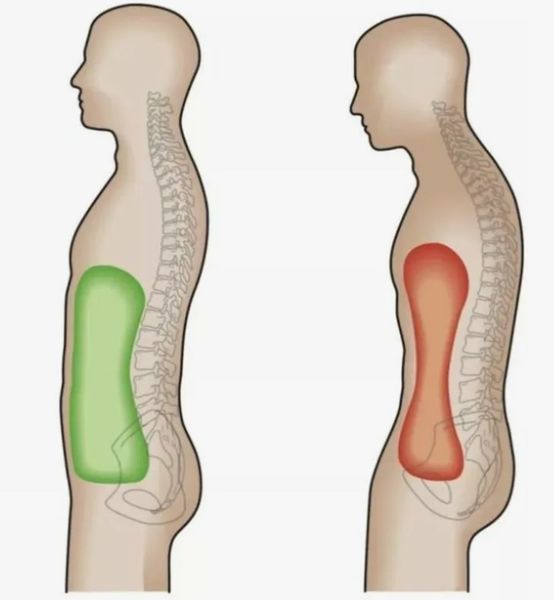
Влияние осанки на внутренние органы
Диагностика синдрома компьютерной шеи
При наличии боли в шее, которая влияет на качество жизни, следует обратиться к неврологу, терапевту, семейному врачу, врачу общей практики или же к более узкому специалисту, который занимается проблемами позвоночника, — вертеброневрологу.
Диагностика начинается со сбора анамнеза (истории жизни и болезни) пациента. Чтобы выяснить все подробности, врач уточняет важные моменты:
- топографию боли — её точное расположение, сохраняется ли она в одной зоне или распространяется на другие части тела;
- характер и ритм — возникает ли боль в спокойном состоянии и по ночам, связана ли она с долгим сидением, стоянием или ходьбой;
- модифицирующие факторы — какие действия приносят облегчение, а какие усугубляют состояние;
- качественные характеристики — является ли боль симметричной, острой, стреляющей, как удар током, или тлеющей, ноющей и разлитой.
Особое внимание уделяется психоэмоциональному фону пациента, поскольку хронический стресс часто провоцирует или поддерживает болевой синдром.
Далее врач проводит физикальный осмотр: оценивает осанку, выраженность физиологических изгибов позвоночника, особенности походки, ищет асимметрию лопаток и плеч. Путём прощупывания исследует линию остистых отростков (костных выступов) позвонков, зоны рёберно-позвонковых и крестцово-подвздошных сочленений. Также специалист оценивает объём активных и пассивных движений: активные движения человек выполняет самостоятельно, а пассивные производит врач при полном расслаблении пациента.
Чтобы исключить повреждения нервных корешков или спинного мозга, специалист также проводит стандартный неврологический осмотр.
Инструментальная диагностика
Если клиническая картина требует уточнения, на помощь приходят методы нейровизуализации:
- Магнитно-резонансная томография (МРТ) — с её помощью можно увидеть изменения мягких тканей, хрящей, костей, связок и сосудов, в том числе грыжевые выпячивания (экструзии) дисков и их контакт с нервными структурами. Она также показывает воспалительные процессы, опухолевые и сосудистые новообразования.
- Компьютерная томография (КТ) — становится оптимальным выбором, когда проведение МРТ невозможно или требуется детальная оценка именно костных структур. Этот метод хорошо детализирует дегенеративно-дистрофические изменения (т. е. процесс постепенного разрушения), костные разрастания (остеофиты) и последствия травм.
- Рентгенография с функциональными пробами — позволяет оценить подвижность позвоночника. Рентгеновские снимки выполняют в положении стоя и при наклоне головы вперёд и назад. Рентгенография может показать нестабильность позвоночного сегмента (гипермобильность) или спондилолистез (смещение позвонков), которые зачастую остаются незамеченными на МРТ, выполняемой в горизонтальном положении. Она также позволяет оценить высоту межпозвонковых пространств, выявить артроз межпозвонковых суставов и аномалии развития [16].
Важно понимать, что в сложных диагностических случаях ни один метод, каким бы высокоинформативным он ни был, не является самодостаточным. Врач использует комбинацию исследований, чтобы составить полную и многогранную картину заболевания. А при подозрении на такие серьёзные патологии, как перелом, опухоль или инфекционный процесс, диагностический арсенал может быть расширен за счёт методов контрастной визуализации.
Дифференциальная диагностика
Неоднозначная клиническая картина может быть признаком других заболеваний. Поэтому, чтобы установить точный диагноз, необходимо исключить:
- Спондилодисцит, остеомиелит или менингит. Сочетание боли в шее с лихорадкой и необъяснимой прогрессирующей потерей массы тела указывают на инфекционный процесс, который может поражать межпозвонковый диск и прилегающие позвонки, костный мозг или оболочки мозга.
Остеомиелит
- Опухоль спинного мозга или позвоночника. Боль в шее, которая усиливается или возникает преимущественно в спокойном состоянии, по ночам и в положении лёжа, типична для опухолевого роста.
- Ревматоидный артрит или анкилозирующий спондилит (болезнь Бехтерева). Выраженная утренняя скованность в шее, которая продолжается несколько часов после пробуждения, может указывать на системный воспалительный процесс.
- Патологический перелом позвонка. Внезапная острая боль в области кости чаще всего свидетельствует о переломе. Если перелом произошёл при незначительной травме, следует исключить патологическую ломкость костей на фоне остеопороза, опухолевого поражения (саркомы), саркоидоза или гиперпаратиреоза.
- Ишемическая болезнь сердца и инфаркт миокарда. Боль в шее и левой руке (иногда в надплечье или нижней челюсти), которая усиливается при физической нагрузке и ослабевает в покое, требует немедленной консультации кардиолога и проведения ЭКГ.

Распространение боли при проблемах с сердцем
- Синдром передней лестничной мышцы. Боль в шее, надплечье и руке, которая часто сопровождается онемением, покалыванием или слабостью может возникать из-за сдавления сосудисто-нервного пучка (подключичной артерии, вены и плечевого сплетения) в межлестничном пространстве.
- Синдром Панкоста. Такая болезнь вызывает боль в шее, надплечье и руке, которая нередко распространяется далее по ходу нижней части плечевого сплетения. Этот симптом связан со сдавлением нервных структур опухолью, расположенной в верхнем сегменте лёгкого.
Синдром Панкоста
- Патология пищевода (воспаление, опухоль, дивертикул и др.). Боль в шее в сочетании с нарушением глотания (дисфагией), ощущением кома в горле или болью при прохождении пищи указывает на заболевание органов средостения или шеи.
- Болезнь Лайма. Если помимо боли в шее у пациента появляется мигрирующая эритема (кольцевидная сыпь), ломота в суставах и общее недомогание, необходимо исключить боррелиоз, особенно при наличии в анамнезе укуса клеща. Диагноз подтверждают с помощью серологического исследования крови.
Лечение синдрома компьютерной шеи
Основная цель лечения — устранить проблему, а если это невозможно — уменьшить ощущаемый дискомфорт и предотвратить прогрессирование расстройства [9]. Эта цель может быть достигнута за счёт нормализации мышечного напряжения, улучшения подвижности суставов шейного отдела позвоночника, усиления питания тканей и улучшения биомеханики позвоночника.
В период обострения болевого синдрома врач назначает медикаментозные препараты, которые предотвращают прогрессирование симптомов и дальнейших дегенеративных изменений в шейном отделе позвоночника [16]. К таким лекарствам относятся:
- нестероидные противовоспалительные препараты (достоверных данных о преимуществе какого-либо конкретного препарата в отношении облегчения острой неспецифической боли нет);
- противоревматические средства;
- миорелаксанты центрального действия в комбинации с нестероидными противовоспалительными препаратами;
- витамины группы B;
- трициклические антидепрессанты и селективные ингибиторы обратного захвата серотонина и норадреналина (при длительном болевом синдроме).
В период ремиссии или при хронизации боли рекомендована рациональная двигательная активность. Она снижает нагрузку на структуры позвоночника и предотвращает обострения болевого синдрома [16].
Ускорить восстановление помогает:
- мануальная терапия;
- медицинский массаж;
- физиотерапия (импульсная низкочастотная магнитотерапия, низкоинтенсивная лазерная терапия, интерференцтерапия (лечение токами), чрескожная электронейростимуляция и т. д.);
- рефлексотерапия;
- лечебная физкультура (выбор того или иного типа упражнений или их совместное применение определяется особенностями болевого синдрома и конкретными нарушениями) [16].

Импульсная низкочастотная магнитотерапия
Важно понимать, что самолечение способно ухудшить состояние. Правильно подобрать терапию и программу восстановления может только лечащий врач на основании индивидуальных особенностей пациента.
Прогноз. Профилактика
При раннем выявлении синдрома компьютерной шеи, адекватном лечении и минимизации факторов риска в большинстве случаев прогноз благоприятный: пациент может избавиться от боли и связанного с ней дискомфорта.
Если же у человека уже сформировались стойкие изменения и структурные деформации, а боль стала хронической, лечение требует значительно больше времени и комплексного подхода. При этом полностью восстановиться удаётся не всегда.
Профилактика синдрома компьютерной шеи
Конечно, полностью исключить использование электронных устройств в современной жизни невозможно, однако каждый человек может существенно снизить нагрузку на шейный отдел позвоночника, соблюдая ряд простых правил:
- менять позиции при использовании смартфона;
- не наклонять шею больше чем на 15° [8];
- использовать опору для спины при работе за компьютером, периодически откидываться на спинку кресла;
- периодически расслаблять плечевой пояс, выполняя плавные маятникообразные движения руками для снижения статического напряжения [16];
- делать регулярные перерывы, каждые 20–30 минут менять положение тела [13];
- ограничивать экранное время (по некоторым рекомендациям, оптимальное время использования девайсов составляет 2–3 часа в день для взрослых и менее 2 часов для детей и подростков) [2];
- избегать резкого или длительного запрокидывания головы назад, что создаёт избыточную нагрузку на структуры позвоночника (если человек работает на высоте, например занимается монтажом конструкций, нужно использовать устойчивую подставку, чтобы сохранять нейтральное положение шеи);
- использовать ортопедическую подушку или валик, они поддерживают естественный шейный лордоз и способствуют расслаблению мышц ночью [16];
- регулярно заниматься физической активностью, выполнять упражнения на стабилизацию позвоночника и поддержание правильной осанки [7];
- избегать стрессовых ситуаций [3].
Список литературы
Alshahrani A., Samy Abdrabo M., Aly S. M. et al. Effect of smartphone usage on neck muscle endurance, hand grip and pinch strength among healthy college students: A cross-sectional study // Int J Environ Res Public Health. — 2021. — № 12. — P. 6290. ссылка
Aziz A. N., Bakir L. A. Prevalence of Text Neck Syndrome in Children and Adolescents Using Smartphones in Erbil City // Med J Babylon. — 2022. — № 4. — P. 540–546.
Bottaro R., Faraci P. The Association Between Upper Disorders and Psychological Well-Being and its Implication in Text Neck Syndrome: A Systematic Review // Clinical Neuropsychiatry. — 2022. — № 5. — P. 280–287.ссылка
Chu E. C.-P. Preventing the progression of text neck in a young man: A case report // Radiol Case Rep. — 2022. — № 3. — P. 978–982. ссылка
Fishman D. L. Text Neck: A Global Epidemic // Text-neck.com. [Электронный ресурс]. Дата обращения: 23.01.2026.
Kokiwar P. R., Shruthi C., Vaishnavi I. et al. Prevalence and risk factors of text neck syndrome among medical students // MRIMS J Health Sci. — 2020. — № 1. — P. 10–13.
Nakhate S., Asutkar S., Asutkar V. et al. Text neck syndrome and its perspective through Ayurveda: A literary review // Afr J Bio Sc. — 2024. — Vol. 6. — P. 8658–8666.
Namwongsa S., Puntumetakul R., Neubert M. S., Boucaut R. Effect of neck flexion angles on neck muscle activity among smartphone users with and without neck pain // Ergonomics. — 2019. — № 12. — P. 1524–1533. ссылка
Piruta J., Kułak W. Physiotherapy in Text Neck Syndrome: A Scoping Review of Current Evidence and Future Directions // J Clin Med. — 2025. — № 4. — P. 1386.ссылка
Sureshbabu D., Rajalakshmi R., Prakash P., Vasipalli S. S. Text Neck and Its Association With Cardiac Autonomic Function, Smartphone Addiction, and Psychophysiological Status in Young Adults // Cureus. — 2025. — № 4. ссылка
Sarraf F., Varmazyar S. Comparing the effect of the posture of using smartphones on head and neck angles among college students // Ergonomics. — 2022. — № 12. — P. 1631–1638.ссылка
Shahzad Y., Mehmood F., Sarwar S. et al. The Text Neck Epidemic: Unveiling the Hidden Burden of Neck Pain Among Medical Students // Pak J Neurol Surg. — 2023. — № 3. — P. 174–181.
Soyer O., Akarırmak Z. U. The Effect of Postural Correction and Exercise on Neck Pains in Cell Phone Users // Turk J Osteoporos. — 2020. — № 2. — P. 81–91.
Tsantili A.-R., Chrysikos D., Troupis T. Text Neck Syndrome: Disentangling a New Epidemic // Acta Med Acad. — 2022. — № 2. — P. 123–127.ссылка
Боренштейн Д. Г., Визель С. В., Боден С. Д. Боли в шейном отделе позвоночника. Диагностика и комплексное лечение. — М.: Медицина, 2005. — 792 с.
Ассоциация нейрохирургов России. Дегенеративные заболевания позвоночника: клинические рекомендации. — М., 2024.
Парфенов В. А., Яхно Н. Н., Кукушкин М. Л. и др. Неспецифическая боль в шее (цервикалгия). Рекомендации Российского общества по изучению боли (РОИБ) // Неврология, нейропсихиатрия, психосоматика. — 2023. — № 5. — С. 4–12.
Подалюк А. В., Абакумова Е. А. Возникновение болевого синдрома шейного региона, связанное с продолжительным удержанием положения сидя // Здоровье человека, теория и методика физической культуры и спорта. — 2022. — № 27. — С. 126–132.
Пулин В. В. Технологии профилактики нарушений осанки и заболеваний опорно-двигательного аппарата у студентов на занятиях по физической культуре: учебно-методическое пособие. — Владимир: Издательство ВлГУ, 2024. — 116 с.
Глава ИРИ рассказал, сколько времени россияне проводят в интернете // РИА Новости. [Электронный ресурс]. Дата обращения: 23.01.2026.

