Определение болезни. Причины заболевания
Бессонница, или инсомния (Insomnia), является расстройством сна. Обычно она сопровождается такими симптомами, как дневная сонливость, потеря энергии, раздражительность и подавленное настроение.[1] Всё это может стать причиной увеличения риска дорожно-транспортных происшествий, а также привести к проблемам внимания и обучения.[1] Инсомния может быть недолговременной, продолжающейся в течение нескольких дней или недель, либо долговременной, длительностью более одного месяца.[1]
Что плохо влияет на сон
Бессонница может возникнуть в качестве самостоятельного симптома или в результате другой психической или соматической патологии.[2] Факторами риска, которые могут привести к инсомнии, являются психологический стресс, хроническая боль, остановка сердца, гипертиреоз, изжога, синдром беспокойных ног, менопауза, некоторые лекарства, кофеин, никотин, и алкоголь.[2][6] К другим условиям возникновения бессонницы относятся рабочие ночные смены и апноэ.[7]
Депрессия также способствует появлению инсомнии. Она приводит к изменениям функции гипоталамо-гипофизарно-надпочечниковой системы, что, в свою очередь, вызывает чрезмерный выброс кортизола, который может привести к ухудшению качества сна.
Ночная полиурия, чрезмерное ночное мочеиспускание, как и депрессия, могут значительно ухудшить сон.[13]
К прочим причинам появления бессоницы следует отнести:
- употребление психоактивных веществ (психостимуляторов), включая некоторые лекарства, травы, кокаин, амфетамины, метилфенидат, арипипразол, МДМА (метилендиоксиметамфетамин), модафинил;[14]
- торакальную операцию (оперативное лечение органов грудной клетки) и болезнь сердца;[15]
- искривление носовой перегородки и ночные нарушения дыхания.[16]
Синдром беспокойных ног, вызывающий бессонницу на начальном этапе сна, не позволяет человеку уснуть из-за дискомфортных ощущений и необходимости перемещения ног или других частей тела для того, чтобы облегчить эти ощущения.[17]
Периодическое нарушение движения конечностей, которое происходит во время сна, может вызвать возбуждение, о котором спящий и не знает.[18]
Боль[19], травма или состояние, которое вызывает боль, могут помешать человеку найти удобное положение, в котором можно заснуть, и, кроме того, вызвать пробуждение.
Также на появление бессонницы оказывают влияние:
- гормональные сдвиги, подобные тем, что предшествуют менструации или возникают при менопаузе;[20]
- жизненные события, такие как страх, стресс, тревога, эмоциональное или психическое напряжение, проблемы с работой, финансовый стресс, рождение ребёнка или утрата близкого человека;[17]
- желудочно-кишечные вопросы (изжога или запор);[21]
- психические расстройства, такие как биполярное расстройство, клиническая депрессия, генерализованное тревожное расстройство, посттравматическое стрессовое расстройство, шизофрения, обсессивно-компульсивное расстройство, деменция и СДВГ (синдром дефицита внимания и гиперактивности);[22]
- некоторые неврологические расстройства, повреждения головного мозга;[23]
- плохая гигиена сна, например, шум или чрезмерное потребление кофеина;[14]
- физическая нагрузка (инсомния у спортсменов в форме увеличиваемой латентности натиска сна, вызванная тренировкой);[26]
- редкое генетическое заболевание, редкое неизлечимое наследственное (доминантно-наследуемое прионное) заболевание, при котором больной умирает от бессонницы. Известно всего 40 семей, поражённых данной болезнью.[25]
Нарушения циркадного ритма (например, сменная работа) могут вызвать неспособность спать в определённое время суток и чрезмерную сонливость в другой промежуток времени. Хронические циркадные нарушения ритма характеризуются схожими симптомами.[14]
Изменения в половых гормонах как у мужчин, так и у женщин по мере их старения могут отчасти объяснять увеличение распространённости нарушений сна у пожилых людей.[36]
В целом бессонница влияет на людей всех возрастных групп, однако люди, относящиеся к перечисленным ниже группам, имеют более высокую вероятность приобретения бессонницы.[31]
Факторы риска:
- лица в возрасте от 60 лет и старше;
- наличие расстройств психического здоровья, включая депрессию и другие расстройства;
- эмоциональный стресс;
- работа в ночную смену;
- смена часовых поясов во время путешествия.[8]
Что хорошо влияет на сон
Гигиена сна включает в себя стабилизацию времени сна, тихую и тёмную комнату и регулярные физические упражнения.[5]
Причины бессонницы у детей
Причины бессонницы у детей в основном такие же, как у взрослых. Ведущая из них — психоэмоциональное напряжение. Кроме того, для детей характерны и другие провоцирующие факторы, связанные с возрастными особенностями. К ним относятся страхи, которые наиболее свойственны дошкольникам. Они приводят к ночным кошмарам, которые могут стать причиной отказа от сна: ребёнок боится засыпать, потому что приснится страшный сон.
Ещё одной причиной является дисфункция центральной нервной системы — незначительные повреждения, возникшие во внутриутробном или раннем послеродовом периоде жизни. В этом случае бессонница сочетается с синдромом дефицита внимания и/или гиперактивности.
Симптомы бессонницы
К симптомам бессонницы относятся:
- трудности, связанные с засыпанием, в том числе затруднение поиска удобного положения для сна;
- пробуждение ночью и невозможность вернуться ко сну, часто является также симптом тревожных расстройств. Две трети пациентов с данным заболеванием просыпаются в середине ночи, и более половины из них испытывают проблемы с возвращением ко сну после пробуждения в середине ночи;[10]
- дневная сонливость, раздражительность или беспокойство;
- раннее утреннее пробуждение — пробуждение (более 30 минут), происходящее раньше, чем хотелось бы, с невозможностью вернуться ко сну, и до того, как общее время сна достигнет 6,5 часов. Раннее утреннее пробуждение часто характерно для депрессии.[11]
Плохое качество сна может возникнуть в результате, например, синдрома беспокойных ног, апноэ сна или серьёзной депрессии. Бессонница вызвана тем, что человек не достигает стадии сна, которая имеет восстановительные свойства.[12]
Симптомы бессонницы у детей
У детей 3-11 лет чаще, чем у взрослых, возникают кошмарные сновидения и нарушается процесс засыпания, но реже — пробуждения.
Патогенез бессонницы
Основываясь на данные исследования сна с помощью полисомнографии учёные предположили, что люди, которые страдают нарушениями сна, имеют повышенный уровень ночного циркулирующего кортизола и адренокортикотропного гормона. Также люди, страдающие бессонницей, имеют повышенную скорость метаболизма, который не наблюдается у людей с отсутствием инсомнии, преднамеренно разбуженных во время исследования сна. Исследования метаболизма мозга с помощью позитронно-эмиссионной томографии (ПЭТ) показывают, что люди с бессонницей имеют более высокую скорость метаболизма ночью и днём. Остается открытым вопрос, являются эти изменения причинами или же последствиями длительной бессонницы.[24]
Физиологическая модель базируется на трёх основных выводах, полученных в результате исследований людей с бессонницей:
- увеличение уровня кортизола и катехоламинов в моче, предполагающее повышение активности гипоталамо-гипофиз-надпочечниковой (ГГН) оси и возбуждения;
- усиление глобальной церебральной утилизации глюкозы во время бодрствования и медленного сна у людей с бессонницей;
- увеличение скорости обмена веществ всего тела и частоты сердечных сокращений у лиц с бессонницей.
Все эти данные в совокупности указывают на дисрегуляцию системы возбуждения, когнитивной системы и ГГН оси, которые способствуют бессоннице.[32][33] Однако точно не установлено, является гипервозбуждение следствием или причиной бессонницы. Также были выявлены изменения уровней ингибиторного нейротрансмиттера ГАМК, но результаты были непоследовательными, и поэтому последствия изменённых уровней нейротрансмиттера не удалось однозначно определить. Исследования вопроса, управляется ли инсомния циркадным (суточным) контролем над сном или зависит от процесса бодрствования, показали сбивчивые результаты, однако в некоторой литературе всё же предлагается дисрегуляция циркадного ритма, основанная на температуре ядра.[34] Помимо прочего, на электроэнцефалограммах наблюдалась повышенная бета-активность и снижение дельта-волновой активности, но последствия этого также неизвестны.[35]
Генетика
Оценки наследуемости бессонницы варьируются от 38% у мужчин до 59% у женщин.[27] Исследование геномной ассоциации (GWAS) выявило три геномных локуса и семь генов, которые влияют на риск возникновения бессонницы, и показало, что бессонница является высоко полигенной (то есть заболеванием с наследственной предрасположенностью).[28] В частности, сильная положительная ассоциация наблюдалась для гена MEIS1 как у мужчин, так и у женщин. Исследование показало, что генетическая архитектура бессонницы заметно схожа с психическими расстройствами и метаболическими признаками.
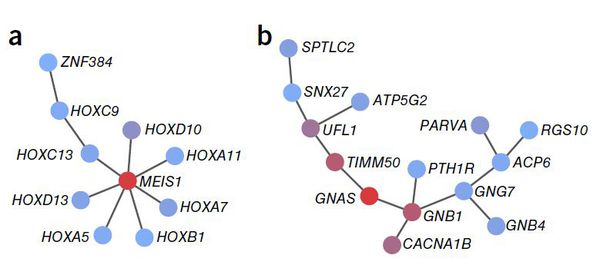
Генетическая архитектура бессонницы
Бессонница, вещество-индуцированная алкоголем
Алкоголь часто используется как форма самостоятельного лечения бессонницы, способная вызвать сон. Однако употребление алкоголя перед сном может стать причиной бессонницы. Длительное употребление алкоголя связано со снижением уровня NREM на третьей и четвёртой стадии сна, а также подавлением REM сна (сновидений) и REM фрагментации сна. Частое перемещение между стадиями сна с пробуждениями происходит из-за головных болей, необходимости сходить в туалет, обезвоживания и чрезмерного потоотделения. Отскок глутамина также играет важную роль в возникновении бессонницы: алкоголь блокирует глутамин, один из естественных стимуляторов тела. Когда человек перестаёт пить, организм пытается наверстать упущенное, производя больше глутамина, чем ему нужно. В связи с этим увеличение уровня глутамина стимулирует мозг, в то время как человек, употребивший алкоголь, пытается заснуть, удерживая его от достижения самых глубоких уровней сна.[29] Прекращение хронического употребления алкоголя также может привести к тяжёлой бессоннице. Во время отмены REM сон обычно преувеличивается как часть эффекта отскока.[30]
Бессонница, вещество-индуцированная бензодиазепином
Как и алкоголь, бензодиазепины (алпразолам, клоназепам, лоразепам и диазепам), которые обычно используются для лечения бессонницы в краткосрочной перспективе (по предписанию врача или при самолечении), ухудшают сон в долгосрочной перспективе.
Классификация и стадии развития бессонницы
Инсомния подразделяется на преходящую (транзиторную), острую и хроническую бессонницу.

Формы бессонницы
Транзиторная бессонница длится менее недели. Она может быть вызвана другим расстройством, изменениями среды сна, временем сна, тяжёлой депрессией или стрессом. Её последствия — сонливость и нарушение психомоторных показателей — аналогичны последствиям лишения сна.[42]
Острая бессонница — это неспособность стабильно хорошо спать в течение месяца (но не более). О данном типе бессонницы свидетельствует наступление затруднения при засыпании или поддержании длительного сна. Острая бессонница также известна как кратковременная бессонница или инсомния, связанная со стрессом.[43]
Хроническая бессонница длится дольше месяца. Она может быть вызвана другим расстройством или первичным расстройством. Люди с высоким уровнем гормонов стресса или сдвигов в уровнях цитокинов чаще, чем другие, подвержены хронической бессоннице.[44] Её последствия могут варьироваться в зависимости от причины возникновения инсомнии. Они могут заключаться в мышечной усталости, галлюцинациях и/или умственной усталости. Хроническая бессонница может вызвать двоение в глазах.[42]
По времени появления признаков нарушения сна выделяют три типа расстройств: пресомнические, интрасомнические и постсомнические.
Пресомнический тип расстройства
Пресомническим (лат. somnus — сон, пре — перед сном) типом расстройства сна называют нарушение процесса засыпания. Это происходит так: человек хочет спать, ложится в постель и не может уснуть от 15 минут до нескольких часов.
Интрасомнические расстройства
Интрасомническим (интра — внутри сна) типом расстройства сна называют частые пробуждения. Человек легко засыпает, но сон поверхностный, чуткий и прерывистый. Пробуждения могут быть единичными или частыми, с затруднением или невозможностью снова уснуть.
Постсомнические расстройства
Постсомническим (пост – после сна) типом расстройства сна называют нарушения процесса пробуждения. Человек легко засыпает, спит крепко, но хочет спать дольше. "Не открываются глаза", "нет сил подняться с постели", "поднять подняли, а разбудить забыли", — так описывают своё состояние люди с постсомническим типом расстройства.
Разделение бессонницы на три типа является искусственным. Например, ощущение слабости, разбитости и сонливости может быть не только при постсомническом типе расстройства сна, но и при двух других. Эти признаки свидетельствуют о нарушении качества сна, когда человек спал, но отдохнувшим себя не чувствует.
Осложнения бессонницы
Бессонница может стать причиной следующих осложнений:
- тяжесть и повышенный риск хронических заболеваний, таких как проблемы с сердцем, диабет и высокое кровяное давление;
- плохая функция иммунной системы;
- ожирение;
- психиатрические проблемы, такие как тревожное расстройство или депрессия;
- замедленная реакция во время движения;
- низкая производительность в школе или на работе.
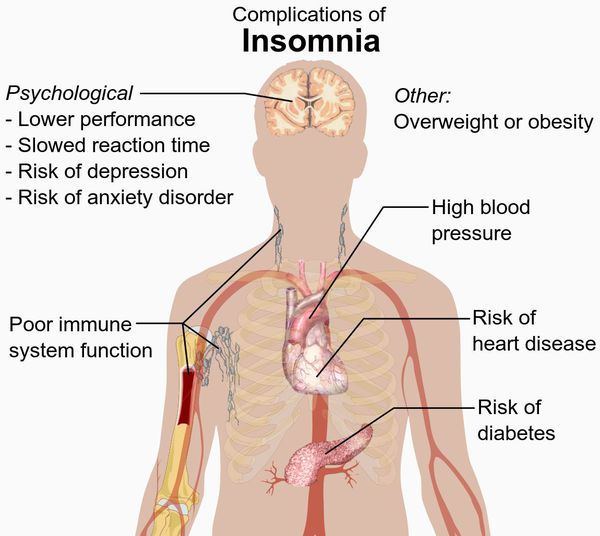
Осложнения бессонницы
Диагностика бессонницы
В медицине широкое применение получила оценка инсомнии с помощью афинской шкалы бессонницы.[37] Картина сна человека оценивается с помощью восьми различных параметров, связанных со сном.
Для диагностики любого нарушения сна необходимо проконсультироваться с квалифицированным специалистом по сну (сомнологом), чтобы принять соответствующие меры. Анамнез и физикальное обследование необходимы для того, чтобы исключить другие условия, которые могут быть причиной бессонницы. После того, как все другие условия исключены из всесторонней истории сна, должна быть составлена история сна. Она включает в себя привычки сна, употребляемые лекарства (по рецепту и без рецепта), алкоголя, никотина и кофеина, сопутствующие заболевания и среду сна.[38] Дневник сна может быть использован для отслеживания моделей сна человека. При этом он должен включать данные о времени, когда человек ложится спать, общем времени сна, времени начала сна, количестве пробуждений, использовании лекарств, времени пробуждения и субъективных чувств пациента утром.[38] Дневник сна может быть заменён или подтверждён использованием амбулаторной актиграфии в течение недели или более, используя неинвазивное устройство, которое измеряет движение.[39]

Актиграфия
Во многих случаях бессонница сочетается с другим заболеванием, побочными эффектами от лекарств или психологической проблемой. Примерно половина всех выявленных случаев бессонницы связана с психическими расстройствами.[40] При депрессии во многих случаях «бессонница должна рассматриваться как сопутствующее заболевание, а не как вторичное»; обычно она предшествует психиатрическим симптомам.[40] «На самом деле, вполне возможно, что бессонница представляет значительный риск для развития последующего психического расстройства».[9] Инсомния встречается у 60% и 80% людей с депрессией.[41] Это может частично быть связано с лечением депрессии.[41]
Диагностика бессонницы у детей
Основной метод диагностики — это опрос. Врач выяснит, на что жалуется ребёнок, когда появились симптомы и как они развивались, какой режим дня. А также узнает о страхах и эмоционально окрашенных событиях, которые предшествовали нарушениям сна.
Лечение бессонницы
Гигиена сна и изменение образа жизни, как правило, являются первым этапом лечения бессонницы.[3][5] Гигиена сна включает в себя стабилизацию времени сна, воздействие солнечного света, тихую и тёмную комнату и регулярные физические упражнения.[5] Когнитивно-поведенческая терапия может применяться вместе с данным видом лечения.[4][9]
Важно определить или исключить медицинские и психологические причины, прежде чем принимать решение о лечении бессонницы. Большинство докторов не рекомендуют полагаться на снотворные таблетки, так как не видят в них долгосрочной пользы.
Что помогает от бессонницы
Стратегии лечения бессонницы, не основанные на лекарственных препаратах, обеспечивают долгосрочные улучшения бессонницы и рекомендуются в качестве первой линии лечения и долгосрочной стратегии управления сном.
Музыка может улучшить состояние взрослых пациентов, страдающих бессонницей.[46] Проведение ЭЭГ-БОС-тренинга доказало свою эффективность в лечении бессонницы с улучшением продолжительности, а также качества сна.[47]Терапия самопомощи (определённая как психологическая терапия, которая может быть разработана самостоятельно) способна улучшить качество сна у взрослых пациентов с бессонницей до небольшой или средней степени.[48]
Техника парадоксального намерения — это когнитивная техника рефрейминга (способная изменить восприятие), при которой человек, страдающий бессонницей, прилагает все усилия для бодрствования вместо того, чтобы пытаться заснуть ночью (то есть, по существу, борется с попытками заснуть). Одна из теорий, которая объясняет эффективность данного метода, заключается в следующем: человек добровольно противоборствует желанию заснуть, тем самым снимая беспокойство о производительности, которое возникает из-за необходимости или требования организма заснуть — пассивного действия. Этот метод показан для увеличения тяги ко сну и уменьшения тревожности представления, а также для того, чтобы понизить субъективную оценку латентности СН-натиска.[49]
Снотворные лекарства
Многие люди с бессонницей используют снотворные таблетки и другие седативные средства. Такие лекарства назначаются более чем в 95 % случаев.
Антидепрессанты
Инсомния — общий симптом депрессии, поэтому применение антидепрессантов является эффективным методом лечения бессонницы не зависимо от того, связана ли болезнь с депрессией. В то время, как все антидепрессанты помогают регулировать сон, некоторые из них (такие как амитриптилин, доксепин, миртазапин, тразодон) назначаются именно для лечения бессонницы, так как они способны оказать немедленное успокаивающее действие.[52] Амитриптилин и доксепин обладают антигистаминными, антихолинергическими и антиадренергическими свойствами, которые способствуют как их терапевтическому воздействию, так и защите от побочных эффектов. Миртазапин уменьшает латентность сна (время, необходимое для того, чтобы заснуть), повышает эффективность сна и увеличивает общий объём времени, отведённый на сон у людей с депрессией и бессонницей.[53][54]
Агомелатин — мелатонергический антидепрессант, улучшающий сон и не вызывающий дневной сонливости[56] — лицензирован в Европейском Союзе[58] и TGA Australia.[55] После испытаний в США его разработка для использования была прекращена в октябре 2011 года[57] компанией Novartis, которая приобрела права на его продажу у Европейской фармацевтической компании Servier.[59]
Лечение бессонницы у детей
При лечении бессонницы важно установить правильный распорядок сна и бодрствования — чем младше ребёнок, тем большее значение имеет режим дня. Психотропные препараты при лечении бессонницы у детей применяют редко.
Растительные препараты, которые помогают при бессоннице
Препараты растительного происхождения лучше применять в виде чаёв, настоев и отваров. Для этого подходят успокоительные травяные сборы с ромашкой, душицей, зверобоем, мелиссой, мятой, лавандой, валерианой, пустырником. Покупать их следует в аптеке, они отпускаются без рецепта.
Физиопроцедуры
Традиционные процедуры, которые проводятся в специализированных физиокабинетах: электросон, электрофорез с раствором лекарственных препаратов, дарсонвализация и гидромассаж. Эти методы популярны в России, однако исследований, подтверждающих их эффективность для лечении бессонницы, недостаточно.
В домашних условиях можно применять:
- водные процедуры — тёплый душ и ванную с успокаивающими и расслабляющими ароматическими веществами;
- согревающие процедуры — сухое тепло на стопы, кисти и воротниковую зону;
- ингаляции ароматическими маслами с успокаивающим эффектом.
Для нормализации ночного сна полезны неспешная вечерняя прогулка, чтение книг, прослушивание аудиокниг или музыки, медитация и неспешная душевная беседа.
Прогноз. Профилактика
Помочь предотвратить инсомнию или облегчить состояние больного может создание устойчивой картины сна. Для этого необходимо ложиться спать и просыпаться стабильно в одно и то же время.[8] Рекомендуется избегать энергичных упражнений и употребления любых напитков с кофеином за несколько часов до сна, в то время как физические упражнения в начале дня будут весьма полезны. В спальне должно быть прохладно и темно, а кровать следует использовать только для сна и половой жизни.
Также важно соблюдать пункты гигиены сна — таким термином обозначаются общие принципы поведения, нормализующие сон. Эти принципы являются основой правильного сна, которые необходимо соблюдать.[50] К ним относятся минимизация употребления кофеина, никотина и алкоголя, стремление к регулярности и эффективности эпизодов сна, минимальное использование лекарств, минимизация дневного сна, регулярное выполнение физических упражнений и содействие позитивной среде сна.[50]

Правила здорового сна
Создание позитивной среды сна способствует уменьшению симптомов бессонницы. Для того, чтобы создать благоприятную среду сна, необходимо удалить объекты, которые могут вызвать беспокойство или тревожные мысли.[51]
За дополнение статьи благодарим Оксану Собину — психиатра и психотерапевта, научного редактора портала "ПроБолезни".
Список литературы
Аведисова А.С. К вопросу о зависимости к бензодиазепинам. // Психиатрия и психофармакология. 1999. — № 1. — С. 24-25.
Аведисова А.С., Краснов В.Н., Милопольская И.М., Вельтищев Д.Ю. Современный гипнотик пиклодорм (зопиклон): результаты многоцентрового излучения. // Психиатрия и психофармакология. — 2003. — № 1. — С. 20-22.
Авруцкий Г.Я., Александровский Ю.А. Сравнительная характеристика транквилизирующего действия феназепама. // Материалы симпозиума «Новые психотропные средства». 8-10 июня 1978 года. — С. 112-118.
Авруцкий Г.Я., Мосолов С.Н., Шаров А.И. Эффективность тимоаналептической терапии депрессивных и депрессивно-бредовых состояний при фазно протекающих психозах. // Социальная и клиническая психиатрия. 1991. — № 1. — С. 84-90.
Александровский Ю.А., Вейн A.M. Расстройства сна. СПб.: 1995. — 160 с.
Александровский Ю.А. Пограничные психические расстройства. — Изд. 2-е. М.: 1997. — 571 с.
Александровский Ю.А., Аведисова А.С., Павлова М.С., Горинов А.А. Современная психофармакотерапия психогенных расстройств сна. // Пособие для врачей. МЗ, РФ. — 1998. — 24 с.
Арушанян Э.Б. Хронофармакология. Ставрополь. 2000. — 424 с.
Арушанян Э.Б. Хронофаракологическая активность антидепрессантов. В кн.: Фундаментальные проблемы фармакологии. Сборник тезисов 2-го Съезда Российского Научного Общества фармакологов. 21-25 апреля 2003 года. — С. 43.
Белый Б.И. Нарушения психических процессов при поражении правого полушария. // Вопросы психологии. 1973. — № 6. — С. 124-134.
Берхарде С. Принципы фармакотерапии бессонницы. // ТЕККА МЕ01СА 2001. — № 3. — С.10-11.
Бирюкович П.В. К патофизиологии маниакально-депрессивного психоза. В кн.: Актуальные вопросы клинической и судебной психиатрии. JI. — 1970. — С. 229-238.
Бирюкович П.В., Синицкий В.Н., Ушеренко JI.C. Циркулярная депрессия. Киев: Наук. Думка, 1979. — 324 с.
Борбели А. Тайны сна. Москва: "Знание", 1989. — 190 с.
Вейн A.M. Бодрствование и сон. М.: Наука, 1970. — 127 с.
Вейн A.M. Нарушения сна и бодрствования. М.: Медицина, 1974. — 384 с.
Вейн A.M. Сон человека: физиология и патология. М.: Медицина, 1989. — 269 с.
Вейн A.M. О сне. // Психиатрия и психофармакология. 1998. — № 3. — С. 4-6.
Вейн A.M., Вознесенская Т.Г., Голубев B.Л., Дюкова Г.М. Депрессия в неврологической практике. М.: 2002. — 155 с.
Вельтищев Д.Ю. Соотношение эндогенных и ситуационных факторов в психопатологической картине и динамике первично развивающихся затяжных депрессивных состояний. М.: 1988. — 21 с.
Вертоградова О.П. Психопатологические критерии диагностики депрессии (Методические рекомендации). М.: 1980. — 19 с.
Вертоградова О.П., Волошин В.М. Анализ структуры депрессивной триады как диагностического и прогностического признака. // Журн. Невропатол. и психиатр. 1983. — № 8. — С. 1189-1194.
Вертоградова О.П. Депрессии в общемедицинской практике. (Ранняя диагностика, профилактика, лечение). // В кн.: Первый Съезд психиатров социалистических стран. Под ред. Г.В. Морозова. М.: 1987. — С. 41-45.
Вертоградова О.П., Степанов И.Л., Довженко Т.В., Синицын В.Н. Депрессии как фактор соматизации и социальной дезадаптации. // В кн.: Первый Съезд психиатров социалистических стран. Под ред. Г.В. Морозова. М.: 1987. — С. 104-106.
Вертоградова О.П., Шахматов Н.Ф., Сосюкало О.Д. Возрастные аспекты проблемы депрессий. Сб. научных трудов МНИИП. Возрастные аспекты депрессий. М.: 1987. — С. 5-17.
Вертоградова О.П., Поляков С.Э., Степанов И.Л., Довженко Т.В. Психосоматические соотношения в структуре пограничных нервно-психических расстройств. // Журн. невропатол. и психиатр. 1989. — Т. 89. — № 11. — С. 70-75.
Вертоградова О.П., Синицын В.Н., Миленков К., Христов В. Транскультуральные аспекты депрессий. Российско-болгарское исследование. Культуральные и этнические проблемы психического здоровья. Ред. Т.Б. Дмитриева, Б.С. Положий. М.: 1996. — С. 104-109.
Вертоградова О.П. Тревожно-фобические расстройства и депрессия. В кн. Тревога и обсессии. Под ред. А.Б. Смулевича. М.: 1998. — С. 118-131.
Вертоградова О.П. Депрессии в современной жизни третье тысячелетие. Предваряющее слово медицины. М.: 2001. С. 45—50.
Вертоградова О.П., Асанов А.О. Анализ действия ремерона (миртазапина) на нарушения сна при депрессиях. // В сб.: Фундаментальные проблемы фармакологии. II Съезд Российского Научного Общества фармакологов. 21-25 апреля 2003 года. М. — С. 93.
Гарнов В.М. Критические замечания по поводу посттравматического стрессового расстройства. Материалы XIII-Съезда психиатров России. 2000. — С. 102.
Гернета М.Н. Ночь в тюрьме. Очерки тюремной психологии. Изд. Украины, 1930. — С.27.
Гилод В.М. Клинико-социальные и клинико-психопатологические характеристики вариантов суицида у пациентов кризисного стационара. Дисс. к.м.н. М. — 2003.
Данилин В.П., Крылов M.JL, Магалиф А.Ю., Райт И.Л. Ночной сон больных с алкогольным абстинентным синдромом на фоне дезинтаксикационной терапии. // Журн. невропатол. и психиатр. — 1981. — Т. 81. — № 11. — С. 1711-1714.
Демин Н.Н., Коган А.Б., Моисеева Н.И. Нейрофизиология и нейрохимия сна. Наука, 1978. — 188 с.
Доброхотова Т.А. Эмоциональная патология при очаговом поражении головного мозга. Москва. Медицина, 1974. — 160 с.
Доброхотова Т.А., Брагина Н.Н. "Левши". М.: «Книга», 1994. — 231 с.
Дубницкая Э.Б. Атипичные депрессии и гипомании. В кн.: Пограничная психическая патология в общемедицинской практике. Под ред. акад. Смулевича А.Б. М.: 2000. — С. 15-18.
Ерин Е.Н. Различия в субъективной оценке сна у долго- и быстрозасыпающих людей // Тез. докл. науч. конф. молодых ученых Алтайского края. Барнаул, 1987. — С. 49-50.
Иванов B.C. Нарушение сна при аффективных психозах. Дисс. к.м.н. М.: 1973.
Иванов B.C. Структура сна при аффективных психозах. // Журн. невропатол. и психиатр. 1974. — Т. 74. — № 6. — С. 905-911.
Изнак А.Ф. Современные представления о нейрофизиологических основах депрессивных расстройств. Депрессия и коморбидные расстройства. Под ред. А.Б. Смулевича М.: 1997. — С. 166-179.
Калинин В.В. Применение имована для лечения расстройств сна. // Социальная и клиническая психиатрия. 1992. — № 4. — С. 108- 120.
Каннабих Ю.В. Циклотимия, ее симптоматология и течение. М.: 1914. — 418 с.
Касаткин В.Н. Теория сновидений. Медицина, 1972. — 328 с.
Ковров Г.В., Посохов С.И. Типология объективных нарушений ночного сна при инсомнии. // Журн. невропатол. и психиатр. — 1997. — Т. 97. — №4. — С. 7-10.
Колюцкая Е.В. Дистимические депрессии. Дисс. к. м.н. М.: 1993.
Корабельникова Е.А., Голубев B.Л. Сновидения и межполушарная асимметрия. // Журн. невропатол. и психиатр. — 2001. — № 12. — С. 51-55.
Корсаков С.С. Курс психиатрии. М.: 1901. — Т.1. — 343 с.
Коханов В.П., Кекелидзе З.И. Особенности психических реакций у населения пострадавшего в результате локального вооруженного конфликта. // Психиатрия и психофармакотерапия. — 2001. — № 4. — С. 120-123.
Краснов В.Н. Болезненная психическая анестезия в структуре депрессий. // Журн. невропатол. и психиатр. 1978. — № 12 — С. 1835-1840.
American Psychiatric Association. Practice guideline for depressive disorder in adults // Am. J. Psychiatry. 1993. — Vol. 150, Suppl. 4. — P. 1-26.
Anderson I.M., Edwards J.G. Guidelines for choice of selective serotonin reuptake inhibitor in depressive illness // Adv. Psychiatr. Treatment. 2001. — Vol. 7. — P. 170-180.
Andlin-Sobocki P., Olesen J., Wittchen H.U. et al. Cost of disorders of the brain in Europe // Eur. J. Neurol. 2005. — Vol. 12. — P. 1-27.
Angst J. How recurrent and predictable is depressive illness? // Long-term treatment of depression / S. Montgomery, F. Rouillon (Eds.). NY: John Willey, 1992. — P. 1-14.
Ashton H. Guidelines for the rational use of benzodiazepines. When and what to use // Drugs. 1994. — Vol. 48. — P. 25-40.
Barbui C., Hotopf M. Amitriptyline v. the rest: still the leading antidepressant after 40 years of randomised controlled trials // Br. J. Psychiatry. — 2001. Vol. 178. — P. 129-144.
Berto P., D'Hario D., Ruffo P. et al. Depression: cost-of-illness studies in the international literature, a review // J. Ment. Health Policy. Econ. 2000. — Vol. 3, № 1. — P. 3-10.
Birchwood M., Iqbal Z., Chadwick P. et al. Cognitive approach to depression and suicidal thinking in psychosis. I. Ontogeny of post-psychotic depression // Br. J. Psychiatry. 2000. — Vol. 177. — P. 516-521.

