Определение болезни. Причины заболевания
Цервикалгия (Cervicalgia) — это боль в шейном отделе позвоночника. Чаще всего она связана с дистрофическими изменениями позвоночника при остеохондрозе и спондилоартрозе, которые возникают вследствие дегенерации диска и дугоотростчатых суставов, а затем в процесс вовлекаются тела смежных позвонков, связочный аппарат, мышечная и нервная система. Цервикалгия широко распространена среди молодых людей трудоспособного возраста.
Причины дистрофических изменений диска и дугоотростчатых суставов:
- дисплазии;
- травмы;
- воспалительные процессы;
- хирургические вмешательства;
- механическая нагрузка на хрящ (излишняя масса тела);
- длительная микротравматизация при вынужденной позе;
- чрезмерная функциональная перегрузка, физический труд;
- генетически обусловленная неполноценность хряща;
- аномалии развития позвоночника, приводящие к нарушению нагрузки на суставы и диски;
- нарушение микроциркуляции (снижение проницаемости синовиальной мембраны, уменьшение локального кровотока);
- гипермобильность и нестабильность;
- стеноз позвоночного канала.
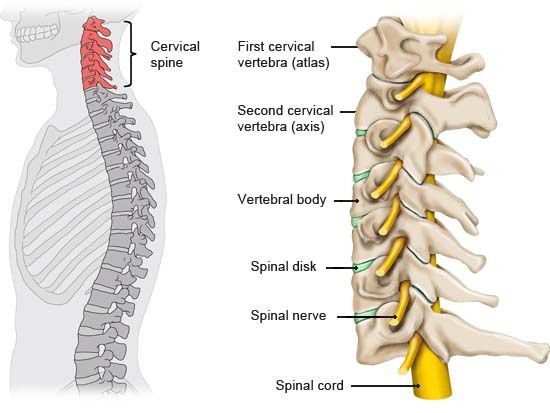
Шейный отдел позвоночника
Цервикалгия у детей
Боли в шее и спине возникают примерно у четверти детей, из них 20 % случаев приходится на цервикалгию. Чаще всего она вызвана родовой травмой, которая привела к развитию кривошеи.
Провоцирующим фактором цервикалгии у детей могут стать занятия некоторыми видами спорта, например гимнастикой, дзюдо и карате, а также прыжки на батуте и активные игры с кувырками.
Кроме того, у ребёнка может болеть шея, если он много времени проводит за компьютером. Особенность цервикалгии у детей — голова заметно отклоняется в сторону, противоположную поражению.
Симптомы цервикалгии
Компрессионный вариант вертебрального синдрома характеризуется острой, «стреляющей» болью, возникающей после физической нагрузки, уменьшающейся в покое и усиливающейся при кашле, чихании. Вертебральные деформации резко выражены, как правило, со сколиотическим компонентом, отмечается значительное напряжение паравертебральных мышц и значительное ограничение движений в шейном отделе позвоночника. Симптомы «натяжения» резко выражены.
Дисфиксационный вариант вертебрального синдрома характеризуется болью, возникающей в процессе статико-динамических нагрузок, гипермобильностью в пораженном сегменте, отсутствием выраженной миофиксации на этапе прогрессирования обострения, а на этапе регрессирования — увеличением степени выраженности миофиксации с одновременным уменьшением объема движений.
Дисгемический вариант вертебрального синдрома характеризуется болью и дискомфортом в шейном отделе позвоночника в покое, уменьшением вертебральных деформаций, напряжения паравертебральных мышц и ограничения объема движений после физической нагрузки, а также болезненностью при пальпации мышц в области нескольких сегментов.
Асептико-воспалительный вариант характеризуется болью с чувством скованности, которая проходит после движений и обычно исчезает к вечеру, максимальным напряжением паравертебральных мышц, вертебральными деформациями и ограничением движения по утрам и минимальным — по вечерам, гиперестезией в области шейного отдела позвоночника, выявлением при пальпации болезненности суставных структур не только пораженного отдела позвоночника, но и расположенных рядом отделов.
У больных с цервикалгией ведущими являются болевой синдром от ощущения дискомфорта до резко выраженного и ограничение объема движений в шейном отделе позвоночника. Более чем у половины отмечается сглаженность шейного лордоза. Тонус мышц повышен, чаще поражаются короткие затылочные мышцы, лестничные и разгибатели шеи. При мануальном тестировании определяются функциональные блокады преимущественно краниоцервикального перехода и нижнешейного отдела позвоночника.
Болевой синдром
При локализации процесса в верхнешейном отделе боль распространяется на затылок и подсосцевидные области шеи, чувствительные расстройства выявляются в зоне иннервации корешков С1–С4. Чаще, однако, отмечаются корешковые синдромы в наиболее подвижном нижнешейном отделе позвоночника.
- Изолированное поражение корешка С1 встречается очень редко. Он иннервирует нижнюю косую мышцу головы.
- Распространение боли, чувствительные и двигательные нарушения выявляются при поражении корешка С2 в теменно-височной и боковой подчелюстной областях;
- С3 — в затылочной области и передних отделах шеи;
- С4 — в области надплечья и ключицы, определяется атрофия задних мышц шеи (трапециевидной, ременной, поднимающей лопатку, длиннейшей мышцы головы и шеи);
- С5 — в области шеи, надплечья и наружной поверхности плеча, определяются слабость и гипотрофия дельтовидной мышцы;
- С6 — в области надплечья с распространением по наружной поверхности плеча и предплечья к I и II пальцам, снижается или отсутствует рефлекс с двухглавой мышцы плеча;
- С7 — по наружной и задней поверхности плеча и предплечья с распространением к III пальцу, снижается или отсутствует рефлекс с трехглавой мышцы плеча;
- С8 — на внутренней поверхности плеча и предплечья, включая IV и V пальцы, определяется гипотрофия межкостных мышц, ослабление или выпадение супинаторного рефлекса.
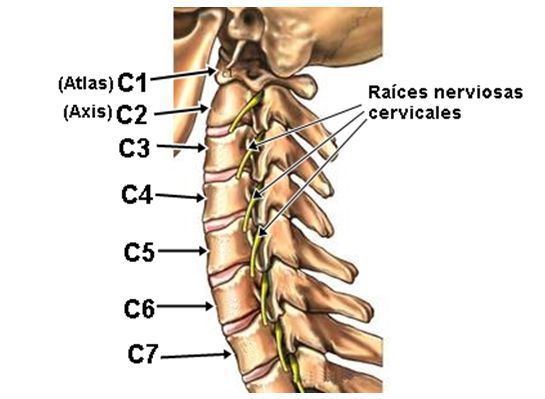
Позвонки шейного отдела позвоночника
Шейные болевые синдромы также характеризуются вегетативными нейрососудистыми и трофическими нарушениями. На течение заболевания большое влияние оказывает степень выраженности синдрома вегетативной дистонии. У таких больных заболевание имеет более тяжелое и затяжное течение с частыми рецидивами, выраженность биомеханических нарушений и особенно сегментарных вегетативных проявлений значительно выше, тогда как у больных с невыраженным СВД заболевание чаще носит регредиентный характер. Длительное течение болевых синдромов способствует формированию еще более выраженного СВД и повышению симпатического тонуса.
Патогенез цервикалгии
Основным звеном патогенеза шейных болевых синдромов можно считать хроническую микротравму, которая приводит к рассогласованию процессов метаболизма хрящевой ткани. В результате уменьшается содержание гликозаминогликанов, нарушается обмен хондроцитов и матрикса хряща, структуры коллагена, способствуя ослаблению фиксационных свойств межпозвонкового диска и вызывая раздражение рецепторов синувертебрального нерва.
Раздражение синувертебрального нерва также может происходить из-за:
- протрузии межпозвонкового диска;
- сосудистых нарушений;
- реакции клеточного иммунитета;
- рубцово-спаечного процесса.
Классификация и стадии развития цервикалгии
В Международной классификации болезней (МКБ-10) цервикалгия обозначается кодом M54.2.
Для практического здравоохранения наиболее актуальна классификация И. П. Антонова (1985), которая рассматривает шейные болевые синдромы с позиций спондилогенной теории развития и выделяет рефлекторные синдромы:
- цервикалгию;
- цервикокраниалгию;
- цервикобрахиалгию с мышечно-тоническими, вегетативно-сосудистыми или нейродистрофическими проявлениями;
- корешковые синдромы и корешково-сосудистые (радикулоишемия).
При постановке диагноза предлагается также отмечать:
- характер течения заболевания;
- характер и степень нарушенных функций;
- выраженность болевого синдрома;
- локализацию и степень выраженности двигательных, чувствительных, вегетативно-сосудистых или трофических нарушений;
- частоту и тяжесть пароксизмов.
Диагностика цервикалгии
В диагностике цервикалгий шейного отдела позвоночника широко применяются нейроортопедические методы, с помощью которых можно оценить функциональное состояние позвоночника — нарушения осанки, походки, мышечно-тонические реакции (изменения статики и динамики позвоночника, сглаженность шейного лордоза, гиперлордоз, сколиоз, ограничение активных движений, контрактуры и ригидность мышц).
С помощью неврологического обследования проводится топическая диагностика, чтобы определить, как и в какой степени поражена нервная система, выяявляются нарушения чувствительного, двигательного, вегетативного и рефлекторного характера. Для объективизации динамики состояния больных используют визуально-аналоговую шкалу, позволяющую оценить субъективные ощущения боли в процессе лечения. Cостояние скелетных мышц оценивается как пальпаторно, так и при помощи аппаратной миотонометрии для объективизации состояния мышечного тонуса и его оценки в процессе лечения.
Выраженность сколиоза на шейном уровне оценивается по 2-м степеням:
- сколиоз I степени — величина угла между вертикальной линией, проведенной через вершину остистого отростка СIV, и линией, проведенной через остистые отростки всех шейных позвонков, до 15°;
- сколиоз II степени — величина угла больше 15°.[6][9][14][27]
Для определения степени выраженности дистрофических изменений, дифференциальной диагностики с другими заболеваниями позвоночника, оценки функционального состояния связочного аппарата и степени поражения межпозвонкового диска используют рентгенологический метод.
Часто выраженность клинических проявлений заболевания не зависит от степени рентгеноморфологических изменений. Более информативными являются методы рентгенографии с использованием контрастных веществ:
- миелография;
- эпидурография;
- дискография;
- пневмомиелография.
В диагностике сосудистых нарушений при цервикокраниалгиях могут быть использованы радиографические и ангиографические методы обследования. Однако данные методы обследования должны применяться с осторожностью только по показаниям вследствие возможных осложнений.[10][13] При помощи компьютерной томографии выявляются изменения дисков, что позволяет ограничить использование миелографии. Большие преимущества КТ имеет в выявлении боковых грыжевых выпячиваний. Кроме того, при проведении КТ на одном и том же приборе можно с помощью денситометрии четко обнаружить уменьшение плотности тел позвонков при начинающихся остеосклерозе и остеопорозе.[7] МРТ исключительно важна для диагностирования поражений спинного мозга, шейных корешков и позвоночных артерий без воздействия ионизирующего излучения. С помощью нее можно точно определить расположение мягких грыж дисков, остеофитов, выявить компрессию нервного корешка, с высокой достоверностью определить уровень и характер поражения. В последние годы МРТ также используется как новый неинвазивный метод диагностики сосудистых поражений.
При помощи магнитно-резонансной ангиографии изображения сонных и позвоночных артерий и их ветвей получаются без артефактов от костных структур, что особенно важно при исследовании позвоночных артерий, проходящих почти на всем протяжении в костных каналах. С использованием спецаппаратуры можно добиться точной трехмерной визуализации, не прибегая к использованию контрастных веществ. При помощи специальных методик можно количественно определить кровоток.[19][22]
Сонографический метод занимает определенное место в диагностике цервикокраниалгий, выгодно отличаясь от других методов доступностью, отсутствием лучевой нагрузки и ограничений по частоте использования в реальном времени.
Функциональная эхоспондилография позволяет в реальном времени определять стабильность позвоночно-двигательного сегмента и смещение позвонков относительно друг друга.[24][29] В определении гемодинамически значимых окклюзирующих поражений внутренней сонной, общей сонной, подключичной артерий и плечеголовного ствола, а также сосудов верхних конечностей при шейных болевых синдромах имеет большое значение метод ультразвуковой доплерографии, при помощи которого можно определить степень нарушения проходимости просвета сосуда, деформации, аномалии развития, артериальные и венозные аневризмы, вазоспазм.[30]
Для оценки сократительных свойств мышц при рефлекторных и нейродистрофических проявлениях заболевания, качественной и количественной оценки локальных дистрофических изменений мышц, дифференциальной диагностики спондилогенной патологии с другими нозологическими формами используется электромиография.[3] При электроэнцефалографическом (ЭЭГ) обследовании может определяться активирующее влияние ретикулярной формации ствола мозга на корковую биоэлектрическую активность в связи с постоянной болевой импульсацией, что проявляется уплощением ЭЭГ.[18]
Лечение цервикалгии
Восстановительное лечение ШБС должно быть своевременным, комплексным, дифференцированным и проходить с учетом патогенетических механизмов, выраженности болевого синдрома, особенностией течения заболевания и этапов обострения.
Медикаментозное лечение цервикалгии
Основная задача медикаментозной терапии — устранить острую боль и не дать ей стать хронической. Для этого назначаются нестероидные противовоспалительные препараты (НПВП), как правило в форме таблеток. Терапевтический эффект НПВП достигается при регулярном приёме средних и высоких доз.
Инъекционные НПВП показаны для быстрого ослабления сильной боли, которая длится более трёх дней.
НПВП в виде мазей, гелей и пластырей используются при слабой или умеренной скелетно-мышечной боли и сопутствующих болезнях, ограничивающих системный приём НПВП.
Важно знать, что приём Ибупрофена в высоких дозах (> 1200 мг) снижает эффективность бета-блокаторов, диуретиков и ингибиторов ангиотензинпревращающего фермента.
При низком кардиоваскулярном риске и отсутствии патологий ЖКТ назначаются классические неселективные средства, например Кетонал и Диклофенак. Более безопасными считаются селективные ингибиторы ЦОГ-2: Мелоксикам и Целекоксиб.
При умеренном и высоком кардиоваскулярном риске предпочтительны Напроксен, Кетопрофен и Целекоксиб. Риск сердечных и тромбоэмболических осложнений возникает при непрерывном приёме как неселективных, так и селективных НПВП в высоких дозах в течение 6–12 месяцев.
Если боль вызвана гипертонусом мышц, в комбинации с НПВП применяются миорелаксанты (Толперизон, Тизанидин, Баклофен).
Обезболивающее действие усиливают комплексные витамины, в состав которых входит В1, В6, В12 в высоких дозах. Их сперва применяют инъекционно, затем в виде таблеток. Для воздействия на сосудистые нарушения назначаются вазоактивные средства и венотоники.
При радикулопатиях и хроническом болевом синдроме применяются антиконвульсанты (Габапентин и Прегабалин) и антидепрессанты (Амитриптилин, ингибиторы обратного захвата серотонина и норадреналина). Эти же препараты применяются при центральной сенситизации, которая развивается при постоянной боли. При нейропатическом болевом синдроме может назначаться Келтикан (БАД).
При сочетании хронической скелетно-мышечной боли с тревожно-депрессивными расстройствами назначаются антидепрессанты, предпочтительны трициклические антидепрессанты (Амитриптилин) и селективные ингибиторы обратного захвата серотонина и норадреналина: Дулоксетин, Венлафаксин и Милнаципран.
Физиотерапия
Неотъемлемой частью комплексного лечения цервикалгий шейного отдела является физиотерапия, так как она обладает широкими возможностями воздействия на ведущие звенья патогенеза и активации саногенетических реакций, положительно влияя на организм в целом, не давая аллергических реакций. У физиотерапии значительно снижены и менее выражены побочные эффекты по сравнению с терапией лекарственными средствами, используются почти все виды физиотерапии, включая и природные методы лечения.[26]
Так, чтобы купировать болевой синдром, используются:
- электрофорез анестетиков;
- импульсные токи: ДДТ, СМТ;
- переменное низкочастотное электромагнитное поле;
- дарсонвализация;
- лазертерапия;
- ультрафиолетовое и инфракрасное излучение;
- ультразвук или фонофорез анальгина, анестезина;
- криотерапия.
Выраженным противовоспалительным и рассасывающим действием обладает УВЧ-терапия, используемая в острой и подострой стадиях заболевания, при длительном хроническом процессе успешно применяется парафиноозокеритотерапия. Это усиливает иммунологические процессы, стимулирует функции ретикуло-эндотелиальной системы, улучшает трофические и репаративные процессы в тканях, микроциркуляцию, а также имеет анальгезирующий и спазмолитический эффект.
Лазерное излучение обладает противовоспалительным и болеутоляющим действием, особенно инфракрасный лазер. Кроме того, лазерное излучение способствует нормализации нарушенной микроциркуляции, активизации трофических процессов в очаге воспаления, уменьшению отека тканей, стимуляции процессов регенерации в нервной ткани, благоприятно влияя на восстановление возбудимости и способствуя замедлению дальнейшей дегенерации хрящевой ткани.
Ультразвук и ультрафонофорез лекарственных веществ оказывают наиболее выраженное стимулирующее действие на процессы восстановления, так как влияют на трофические и адаптационные функции организма, имеют рассасывающий, противовоспалительный, спазмолитический, фибролитический, гипосенсибилизирующий, а также выраженный анальгезирующий эффект. Специфичность действия ультрафонофореза зависит от фармакологического действия вводимого лекарственного вещества. Так, фонофорез гидрокортизона целесообразнее применять при асептико-воспалительном механизме вертебрального синдрома, а эуфиллина или ганглерона — при сосудистых нарушениях и явлениях периферического ангиоспазма, при корешковой же патологии наиболее оправдано введение ацетилсалициловой кислоты.
Методами, направленными на устранение гемодинамических нарушений, являются импульсная терапия, особенно, интерференцтерапия и магнитотерапия. Они направлены на нормализацию патологически измененного тонуса магистральных артерий и капиллярного русла, улучшение микроциркуляции. Кроме того, уменьшают спазм сосудов и понижают чувствительность нервных окончаний дарсонвализация и ультратонотерапия.
К специфическим методам лечения относится кинезотерапия, которая вследствие широкого спектра действия и влияния, отсутствия отрицательного побочного действия и возможности длительного применения может использоваться на всех стадиях заболевания.
Массаж — наиболее часто применяемый вид пассивной кинезотерапии, оказывающий не только непосредственное механическое воздействие на ткани, но и имеющий нейрогуморальные и рефлекторные реакции со стороны различных систем по типу моторно-висцеральных рефлексов, которые нормализуют тонус кровеносных и лимфатических сосудов, повышают тонус и эластичность мышц и улучшают их сократительную функцию.[8][11][23][31]
В комплексном лечении ШБС широко применяются также и такие ортопедические мероприятия, как ортезирование при дисфиксации позвоночночника и тракционная терапия, которая приводит к уменьшению мышечно-тонического синдрома, способствует расширению межпозвоночных отверстий, снижает внутридисковое давление и уменьшает протрузию диска.[12]
Остеопатия — ведущий метод немедикаментозного лечения. Сегодня широко применяются различные методики, начиная с «жестких» хиропрактических и заканчивая «мягкими» остеопатическими, причем усилия врача направлены на устранение патобиомеханических проявлений и развитие компенсаторных реакций. Часто цитируемый остеопатами Э.Т. Стилл писал, что «любой метод (лечения) является хорошим, если он приносит результат». Остеопатия в комплексном восстановительном немедикаментозном лечении ШБС применяется самостоятельно и в сочетании с другими видами воздействия, к которым относится физиотерапия и лечебная физкультура.[1][16][20][21]
Эти виды лечения могут быть успешно использованы на всех этапах медицинской реабилитации. Мануальная терапия используется как самостоятельно, так и в сочетании с другими способами лечения, повышающими его эффективность, такими как физиотерапия, лечебная физкультура, бальнеотерапия, лечебные блокады и медикаментозная терапия. Наибольший эффект отмечается при сочетании мануальной терапии и иглорефлексотерапии. Сегодня накоплен большой опыт применения рефлексотерапии при лечении ШБС. Акупунктура оказывает регулирующее, стимулирующее и нормализующее действие на функциональное состояние и реактивность различных систем организма, адаптационно-трофическую функцию и обменные процессы, влияет на сосудистый тонус, улучшает микроциркуляцию, способствует улучшению церебрального и периферического кровотока, расслабляет спазмированные мышцы.[15][17]
Всестороннее, комплексное обследование больных позволяет провести дифференциальную диагностику, оценить биомеханические нарушения, выявить отягощающие течение заболевания факторы, определить выраженность и характер вегетативных нарушений, что способствует повышению эффективности лечебных и профилактических мероприятий при шейных болевых синдромах.
Лечебная физкультура при цервикалгии
При цервикалгии необходимо отказаться от спортивных занятий, связанных с резкими движения в шейном отделе позвоночника и захватами шеи: спортивной гимнастики, бокса, карате и борьбы. Оптимальным видом спорта при боли в шее считается плавание, также будут полезны упражнения, направленные на растяжение мышц.
В острую фазу заболевания показаны пассивные статические упражнения в положении лёжа. В подострую фазу применяют динамические пассивные упражнения, которые выполняются без активных движений пациента. Последовательно проводят незначительное вытяжение (тракцию), сгибания и разгибания в суставах (флексию и экстензию), наклоны и повороты влево и вправо, диагональные движения (флексия или экстензия в сочетании с боковыми наклонами и поворотами шеи лежащего на спине пациента).
При уменьшении боли пациент начинает выполнять упражнения самостоятельно, но врач первое время поддерживает его голову. Для профилактики обострений в период ремиссии полезно делать зарядку по утрам.
Диета при цервикалгии
Питание должно быть полноценным и включать молочные продукты, мясо и рыбу, овощи и фрукты. Рекомендуется включить в рацион рыбий жир, растительное и сливочное масло, зелёный лук, отрубной хлеб, рис, орехи, дрожжи, яйца, печень, грибы, бобовые, гречку, овощи, зелень, ягоды и фрукты, в том числе цитрусовые и киви, помидоры, морковь, красный перец, петрушку, шпинат, малину, лук, капусту.
Прогноз. Профилактика
Поскольку ШБС характеризуются хроническим рецидивирующим течением, наряду с лечением весьма важными являются вопросы первичной и вторичной профилактики. Для осуществления первичной профилактики основным требованием является ведение активного образа жизни с нормальной нагрузкой на позвоночник, рациональным чередованием труда и отдыха, целесообразны занятия лечебной физкультурой с включением упражнений, направленных на укрепление мышц спины и брюшного пресса, а также коррекция неправильной осанки.
Список литературы
Беляев А.Ф., Кутикова С.В. Применение методов мануальной терапии у больных с болевыми синдромами при соединительнотканной дисплазии. Мануальная терапия. 2005. № 2. С. 109
Беляев А.Ф., Шляхов В.В. Восстановительная медицина – социальный заказ общества. Тихоокеанский медицинский журнал. 2006. № 2. С. 12-15
Беляков В. В. Электронейромиография в практике мануального терапевта. Мануальная терапия. 2001. № 4. С. 22-27
Вейн А.М. Болевые синдромы в неврологической практике. М.: МЕДпресс, 1999. 372 с.
Боренштейн Д.Г., Визель С.В., Боден С.Д. Боли в шейном отделе позво-ночника: диагностика и комплексное лечение. М.: Медицина, 2005. 792 с.
Веселовский В.П. Практическая вертеброневрология и мануальная терапия. Рига, 1991. 344 с.
Габуния Р.И., Колесникова Е.К. Компьютерная томография в клинической диагностике. М.: Медицина, 1995. 352 с.
Галлямова А.Ф., Машкин М.В., Новиков Ю.О. Лечение шейных болевых синдромов с использованием физических факторов, мануальной терапии и ЛФК // Вестник травматологии и ортопедии им. Н.Н. Приорова. 2001. № 4. С. 9-14. Научный альманах · N 8 (10), 2015
Галлямова А.Ф., Новиков Ю.О., Машкин М.В. Экспертная оценка болевого синдрома при цервикокраниалгиях. Мануальная терапия. 2001. № 4 (4). С. 63-64
Гончар А.А., Гончар И.А. Вертебральная ангиография. Новости лучевой диагностики. 1999. № 1. С. 24-26
Довганюк А. П., Родионов К. В. Физиотерапия неврологических проявлений остеохондроза шейного отдела позвоночника. Вопросы курортологии, физиотерапии и лечебной физкультуры. 1993. № 2. С. 62-68
Епифанов В.А., Ролик И.С., Епифанов А.В. Остеохондроз позвоночника: Диагностика, лечение, профилактика. М., 2000. 344 с.
Жарков П.Л. Остеохондроз и другие дистрофические изменения позвоночника у взрослых и детей. М.: Медицина, 1994. 240 с.
Иваничев Г.А. Мануальная медицина. Казань, 2000. 649 с.
Киргизов Ю.А. Теоретические аспекты механизма действия акупунктуры. Акупунктура и традиционные методы лечения. М.; СПб.; Кемерово, 1991. Вып. 1. С. 3-5
Литвинов И.А., Галлямова А.Ф., Новиков Ю.О. Алгоритм использования различных методик мануальной терапии при лечении цервикокраниалгий. Мануальная терапия. 2004. № 2. С. 36-38
Лувсан Гаваа. Традиционные и современные аспекты восточной рефлексотерапии. М.: Наука, 1986 - 588 с.
Луцик А.А. Компрессионные синдромы остеохондроза шейного отдела позвоночника. Новосибирск: Издатель, 1997. 400 с.
Марчук В.П., Беляева Е.Л. МР-ангиография позвоночных артерий при дегенеративных изменениях в шейном отделе позвоночника: возможности и не-достатки. Новости лучевой диагностики. 2000. № 2. С. 19-21
Мохов Д.Е. Постуральный дисбаланс и проприоцептивные нарушения стопы, их коррекция у больных с люмбоишиалгией. Автореферат диссертации на соискание ученой степени кандидата медицинских наук. Санкт-Петербургская медицинская академия последипломного образования. Санкт-Петербург, 2002. 17 с.
Мохов Д.Е., Трегубова Е.С., Белаш В.О., Юшманов И.Г. Современный взгляд на методологию остеопатии. Мануальная терапия. 2014. Т. 4. № 56. С. 59-65
Новиков Ю.О. Немедикаментозное лечение шейных болевых синдромов. Уфа: ХАН, 2009. 228 с.
Новиков Ю.О., Заинчуковская Л.П., Шакуров Л.Ф. Реабилитация больных с вертеброгенными заболеваниями нервной системы // Современные методы диагностики и лечения заболеваний нервной системы. Уфа, 1996. С. 41-44
Новиков Ю.О., Иваничев Г.А. Ультразвуковой способ диагностики гипермобильности шейного отдела позвоночника и миофасциального болевого синдрома // Казанский медицинский журнал. 2000. Т. 81. № 6. С. 494-496
Новиков Ю.О. Боль в спине: клиника, дифференциальная диагностика, лечение // Вертеброневрология. 2001. Т. 8. № 1-2. С. 33-37
Новиков Ю.О., Галлямова А.Ф., Заинчуковская Л.П. Организация амбулаторного восстановительного лечения дорсалгий // Неврологический журнал. 2001. Т. 6. № 5. С. 51-53
Новиков Ю.О. Обследование больных дорсалгиями (Обзор) // Мануальная терапия. 2001. № 3 (3). С. 64-67
Новиков Ю.О., Галлямова А.Ф., Машкин М.В. Клиника, диагностика и лечение цервикокраниалгий. Уфа, 2003. 52 c.
Плеханов Л.Г., Жовтановский О.М., Кинзерский А.Ю., Полляк Л.Н. Место ультрасонографии в диагностике поясничного остеохондроза// Ультразвуковые методы диагностики в современной клинике. Харьков, 1992. С. 163
Росин Ю.А. Доплерография сосудов головного мозга у детей. Санкт-Петербург. Мед. Центр «Прогноз». 2000. 60 с
Стрелкова Н.И. Физические методы лечения в неврологии. М.: Медицина, 1991. 320 с.

