Определение болезни. Причины заболевания
Острый коронарный синдром (ОКС; Acute coronary syndrome) — это состояние, при котором резко снижается кровоток к сердцу, из-за чего развивается острая ишемия миокарда, требующая экстренной госпитализации [8]. Ишемия миокарда — это кислородное голодание сердечной мышцы, которое чаще всего сопровождается чувством нехватки воздуха, загрудинной болью и потерей сознания.
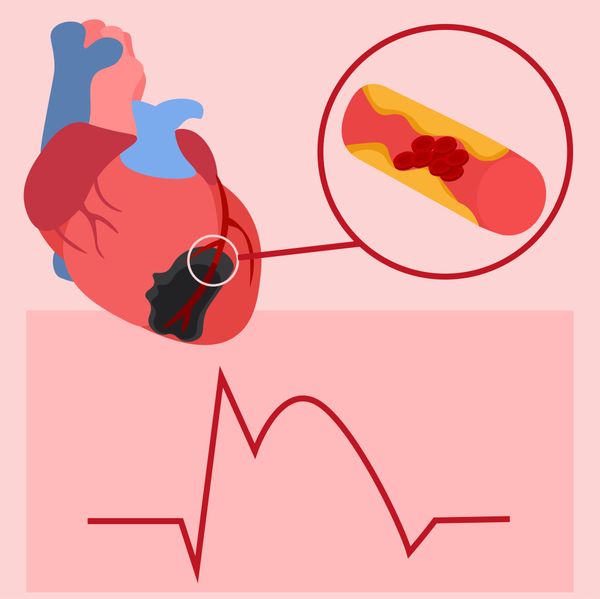
Острый коронарный синдром
По данным мониторинга Минздрава России, в 2022 году было зарегистрировано более 43 тыс. случаев ОКС [9]. При этом болезни системы кровообращения, а именно ишемическая болезнь сердца (ИБС) и острый коронарный синдром, являются одной из ведущих причин смерти как в России, так и во всём мире [1][2].
Причины и факторы риска развития ОКС
Различают модифицируемые и немодифицируемые факторы риска.
К немодифицируемым (или некорригируемым) факторам относятся те, на которые пациент не может повлиять. Среди них выделяют:
- наследственность — случившийся инсульт или инфаркт у родственников первой линии (у женщин до 65 лет, у мужчин до 55 лет);
- возраст — риск болезни возрастает, когда женщины преодолевают порог в 55 лет, мужчины — в 65 лет;
- мужской пол — женские половые гормоны (эстрогены) оказывают защитное действие на сердечно-сосудистую систему, поэтому у мужчин риск выше (однако после наступления менопаузы уровень эстрогенов резко снижается и их защитное действие исчезает) [19].
Модифицируемые (или корригируемые) факторы риска — это условия, которые можно изменить. Они делятся на биологические и поведенческие [1][3].
К биологическим относятся:
- Дислипидемия — повышение уровня общего холестерина (гиперхолестеринемия) за счёт снижения липопротеинов высокой плотности (ЛПВП), повышения липопротеинов низкой плотности (ЛПНП) или триглицеридов. Кроме того, последние клинические исследования показывают, что сердечно-сосудистый риск значительно повышается при высоком уровне особого липопротеина — Lp(a). По строению он похож на ЛПНП, но содержит дополнительный белок — апопротеин. По данным современных исследований, одна молекула Lp(a) вызывает примерно в 6–7 раз больше атеросклеротических событий, чем одна молекула ЛПНП. Поэтому врачебное сообщество рекомендует хоть раз в жизни сдать анализ на Lp(a), чтобы оценить индивидуальный риск, особенно если у кого-то из членов семьи уже была диагностирована гиперхолестеринемия [4].
- Гипергликемия — стойкое повышение уровня глюкозы (сахара) в крови. Сейчас особое внимание уделяют не только пациентам с уже установленным диагнозом сахарного диабета, но и лицам с признаками преддиабета. Оба состояния требуют соблюдения диеты с ограничением простых углеводов и, при необходимости, медикаментозной сахароснижающей терапии.
- Гиперурикемия — повышение концентрации мочевой кислоты в сыворотке крови. Этот фактор значительно увеличивает риск инфаркта миокарда, при этом может протекать незаметно для пациента [17].
- Артериальная гипертензия — неоднократное повышение уровня артериального давления (АД) выше 139/79 мм рт. ст. Существует категория людей, которые комфортно себя чувствуют с давлением 150/100 мм рт. ст., однако это не значит, что в это время в их организме ничего не происходит. Постепенно в сердце возникают необратимые изменения, например увеличение миокарда левого желудочка и расширение полостей, которые могут привести к хронической сердечной недостаточности и нарушениям ритма сердца. А при больших цифрах артериального давления риск инсульта и инфаркта увеличивается в несколько раз. Поэтому любое стойкое повышение АД требует дообследования и наблюдения у терапевта или кардиолога [5].
- Избыточная масса тела — особенно опасно абдоминальное (висцеральное) ожирение. Следить за этим показателем можно с помощью измерения окружности талии: у женщин этот показатель не должен превышать 80 см, у мужчин — 94 см [1].

Абдоминальное ожирение
Таким образом, существует тесная связь между факторами риска хронических неинфекционных заболеваний и развитием острого коронарного синдрома [6][7].
Поведенческие факторы риска:
- Курение — не только классического табака, но и вейпов, кальянов, электронных сигарет и т. п.
- Чрезмерное употребление алкоголя — этиловый спирт негативно влияет не только на сердечно-сосудистую систему, но и на организм в целом.
- Нерациональное питание — главный аспект в нарушении липидного обмена. Согласно клиническим рекомендациям, для его нормализации и регулярного стула необходимо ежедневно употреблять по 400 гр фруктов и овощей [3][4].
- Низкая физическая активность — пациентам с ишемической болезнью сердца рекомендована ежедневная ходьба на свежем воздухе в течение 30–40 минут. Также на работу сердечно-сосудистой системы благотворно влияет плавание, пилатес, йога и лечебная физкультура (ЛФК) [19].
- Стресс.
Симптомы острого коронарного синдрома
В случае ишемии миокарда (стенокардии) пациенты отмечают приступы загрудинной боли давящего, жгучего, сжимающего характера, которые отдают в левую руку, нижнюю челюсть и межлопаточную область. Также их беспокоит одышка, которая связана с физической нагрузкой, но может появляться и в спокойном состоянии. Приступы стабильной стенокардии длятся не больше 20 минут и прекращаются после приёма специальных препаратов или спрея с Нитроглицерином [8].
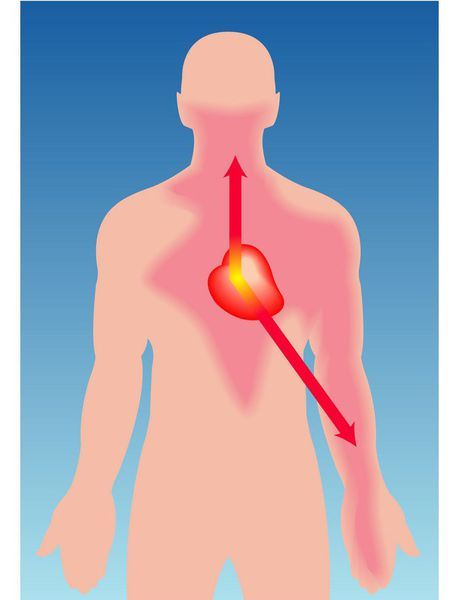
Боль при стенокардии
В случае когда речь идёт об ОКС, приступы учащаются, а переносимость физических нагрузок снижается. В зависимости от активности пациента и объёма поражения артерий выносливость может снижаться как при тяжёлой нагрузке, так и при незначительной, например при быстрой ходьбе или подъёме по лестнице. Загрудинная боль усиливается. При этом она длится более 20 минут и не проходит даже после приёма препарата с Нитроглицерином. Такое состояние также может сопровождаться повышенной потливостью, страхом смерти и потерей сознания. Эти симптомы дают основание предполагать у пациента предынфарктное состояние (нестабильную стенокардию) или инфаркт миокарда [9].
Существуют также атипичные формы ишемии:
- абдоминальная — пациент жалуется на боль в животе, тошноту и рвоту;
- астматическая — сопровождается удушьем и одышкой, со временем может развиться отёк лёгких;
- цереброваскулярная — схожа с острым нарушением мозгового кровообращения (инсультом), оба состояния вызывают головокружение, онемение рук и ног, а также потерю сознания;
- аритмическая — сопровождается неритмичным сердцебиением (замиранием, чувством «переворота» или трепетанием);
- безболевая — одна из самых коварных форм: пациент может жаловаться на немотивированную общую слабость, бессонницу или снижение аппетита, но ярко выраженных симптомов у него нет, обычно такой инфаркт обнаруживают спустя время с помощью электрокардиограммы (ЭКГ) или эхокардиографии (ЭхоКГ) и называют «перенесённый на ногах».
Атипичные варианты ОКС может заподозрить и определить только врач после проведённой лабораторной и инструментальной диагностики.
Патогенез острого коронарного синдрома
Чтобы понять патогенез ишемии миокарда при ОКС, необходимо разобраться в анатомии сердца. Оно состоит из правых и левых отделов, в каждом из которых есть предсердие и желудочек. В само сердце кровь, обогащённая кислородом, попадает из коронарных артерий. При поражении артерий атеросклерозом их просвет сужается, и кровь плохо поступает в сердце.
Атеросклероз — это воспалительное заболевание артерий, при котором в просвете сосуда образуется уплотнение сосудистой стенки с развитием «бугорка» (атеросклеротической бляшки), что мешает нормальному току крови.

Атеросклероз
На начальном этапе формирования атеросклероза симптомов нет, именно поэтому так важно контролировать уровень холестерина и минимизировать факторы риска.
При прогрессировании болезни бляшка становится больше, заполняя просвет сосуда, из-за чего кровь плохо поступает в сердце, что приводит к ишемии миокарда. Только на этом этапе пациент отмечает боль в груди или одышку, как правило, при физической нагрузке. Такие приступы характерны для стабильной стенокардии [10].
В некоторых случаях нестабильные атеросклеротические бляшки разрываются, из-за чего артерия, питающая сердечную мышцу, полностью закупоривается. Это вызывает кислородное голодание, которое часто приводит к «смерти» тканей сердца (некрозу или инфаркту миокарда). В таких случаях развивается острый коронарный синдром.

Развитие атеросклерозной бляшки
Классификация и стадии развития острого коронарного синдрома
Существует два состояния ОКС: нестабильная стенокардия и инфаркт миокарда. Оба состояния требуют экстренной госпитализации в кардиологическое отделение стационара.
При подозрении на ОКС врач или фельдшер немедленно делает ЭКГ и оценивает положение сегмента ST. В зависимости от него ОКС классифицируют на два типа:
- с подъёмом сегмента ST — сегмент находится выше изолинии (феномен элевации) [9];
- без подъёма — сегмент находится на или ниже изолинии (депрессия) [11].
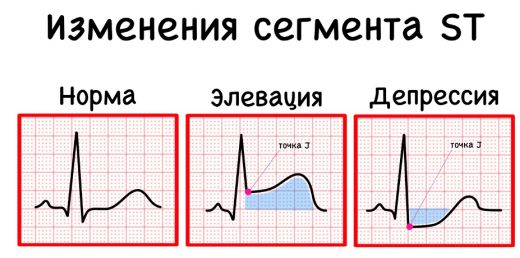
ЭКГ при ОКС
Нестабильная стенокардия представляет собой предынфарктное состояние и делится на несколько типов по классификации Braunwald в зависимости от тяжести и давности болевого синдрома.
Кроме того, острый инфаркт миокарда подразделяют по расположению повреждения. Он может поразить межжелудочковую перегородку, верхушку, переднюю, нижнюю или боковую стенку левого желудочка, правый желудочек и предсердия. Возможны сочетанные поражения, например, переднебоковой или задненижний инфаркт миокарда.
По глубине поражения инфаркт делится:
- на субэндокардиальный — поверхностный;
- трансмуральный — глубокий, когда повреждаются все слои сердечной мышцы [18].
Если на ЭКГ появляется патологический зубец Q, это указывает на более тяжёлый трансмуральный инфаркт, после которого на сердце формируется рубец.
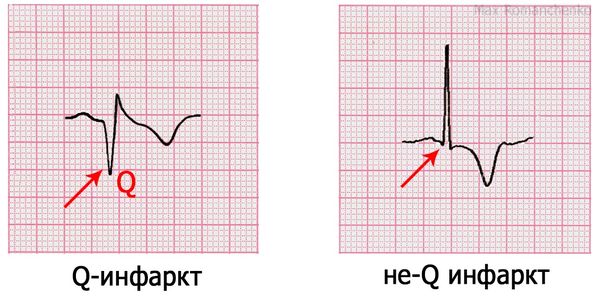
Патологический зубец Q
Осложнения острого коронарного синдрома
Все осложнения ОКС являются грозными и с высокой вероятностью смертельными. К ним относятся:
- опасные нарушения ритма сердца, например фибрилляция предсердий, трепетание, переходящее в фибрилляцию желудочков, наджелудочковая тахикардия и атриовентрикулярная блокада;
- разрыв сердца;
- перикардит;
- аневризма сердца;
- ранняя постинфарктная стенокардия и развитие повторного инфаркта миокарда;
- кардиогенный шок;
- отёк лёгких [9][12].
Отёк лёгкого
Диагностика острого коронарного синдрома
При подозрении на ОКС нужно срочно вызвать скорую медицинскую помощь, чтобы бригада сняла ЭКГ и определила показания для экстренной госпитализации.
Диагностика ОКС включает в себя как лабораторные, так и инструментальные методы исследования. Их проводят в стационаре кардиологического отделения.
Лабораторная диагностика
Для оценки состояния пациента выполняются следующие анализы:
1. Общий анализ крови с развёрнутой лейкоцитарной формулой и определением скорости оседания эритроцитов (СОЭ).
2. Общий анализ мочи с определением отношения альбумина и креатинина в разовой порции.
3. Биохимический анализ крови. Основные показатели:
- глюкоза натощак;
- ферменты печени (АЛТ, АСТ и др.);
- билирубин общий (с фракциями: прямой и непрямой);
- общий белок;
- креатинин;
- мочевина;
- мочевая кислота;
- электролиты (калий, натрий, хлор);
- амилаза.
4. Гемостазиограмма. С её помощью оценивают состояние системы свёртывания крови.
5. Липидный профиль (особенно важен). Врач рассчитывает сердечно-сосудистый риск (низкий, умеренный, высокий, очень высокий) на основании количества факторов риска и уровня артериального давления, после чего определяет целевые уровни холестерина и ЛПНП, которые отличаются от стандартных референсных значений лаборатории [4].
6. Анализ на маркеры некроза миокарда, повышение которых подтверждает развитие инфаркта миокарда. Чем выше их концентрация, тем больше площадь поражения сердечной мышцы. К таким маркерам относятся:
- тропонин I;
- креатинфосфокиназа фракции МВ (КФК-МВ) [20].
7. Гормоны щитовидной железы. Гипо- и гипертиреоз напрямую влияют на работу сердечно-сосудистой системы и могут провоцировать жизнеугрожающие нарушения ритма сердца, поэтому врач назначает анализ на уровень тиреотропного гормона (ТТГ) в крови. Если его значение выходит за пределы нормы, проводят углублённое обследование и также оценивают:
- свободный трийодтиронин (Т3);
- свободный тироксин (Т4);
- антитела к тиреоглобулину (АТ-ТГ);
- антитела к тиреоидной пероксидазе (АТ-ТПО).
Инструментальная диагностика
Для полноценной диагностики и контроля состояния при ОКС применяются следующие инструментальные методы:
- ЭКГ в динамике. Позволяет оценить текущую работоспособность сердца, отслеживать процесс заживления миокарда и своевременно выявлять развитие грозных осложнений.
- Суточное мониторирование ЭКГ (холтеровское мониторирование). Необходимо для раннего обнаружения нарушений сердечного ритма — одного из самых опасных осложнений ОКС. При инфаркте миокарда чаще всего развивается фибрилляция предсердий (мерцательная аритмия), требующая активной медикаментозной коррекции, поэтому важно выявить её как можно раньше.

Суточное мониторирование ЭКГ
- Эхокардиография (ЭхоКГ, УЗИ сердца). Помогает выявить структурные изменения сердца: врождённые пороки и последствия заболеваний (увеличение миокарда, расширение камер сердца). Важное значение имеет показатель фракции выброса (ФВ) левого желудочка, он позволяет оценить сократительную способность сердца. Снижение ФВ чаще всего связано с перенесённым инфарктом миокарда, который приводит к гипо- или акинезии стенок (нарушению сократимости в определённом сегменте сердца). При стойком снижении ФВ развивается хроническая сердечная недостаточность.
- Коронароангиография (с возможным стентированием). Считается наиболее точным методом диагностики ишемической болезни сердца [20]. Через лучевую артерию вводится йодсодержащее контрастное вещество, после чего рентгеновская установка позволяет рассмотреть кровоток по коронарным артериям сердца. Однако это исследование противопоказано при гипертиреозе и аллергии на йод.

Коронароангиография
- Дуплексное сканирование брахиоцефальных артерий. Исследование сонных артерий позволяет косвенно судить о состоянии артерий всего организма. Метод выявляет как уже сформированные сужения, так и ранние признаки атеросклероза.
- Радиоизотопное исследование сердца (сцинтиграфия миокарда). Позволяет оценить зону поражения и жизнеспособность сегментов сердечной мышцы, а также состоятельность коллатерального (обходного) кровотока.
Дифференциальная диагностика
Чтобы поставить точный диагноз, необходимо отличить ОКС от неишемических причин повреждения миокарда. К ним относятся перикардит, расслоение аорты и пролапс (прогиб) митрального клапана [20][21][22].
Лечение острого коронарного синдрома
Как написано выше, острый коронарный синдром требует немедленного вызова скорой медицинской помощи и госпитализации в стационар.
Первая помощь
При подозрении на приступ ОКС пациента необходимо уложить, обеспечить приток свежего воздуха (открыть окно), освободить грудь и живот, чтобы ничего не стесняло дыхание (расстегнуть рубашку, ослабить ремень) и вызвать бригаду скорой медицинской помощи. При возможности также следует померить артериальное давление. Если у человека уже диагностирована ИБС и значения его АД не опустились ниже 100/60 мм рт. ст., следует дать таблетку Нитроглицерина под язык, не поднимая пациента.
Нередко развитие ОКС сопровождается потерей сознания. Тогда необходимо уложить больного на прямую жёсткую поверхность и начать непрямой массаж сердца. Эту технику можно найти на просторах интернета, однако лучше пройти подготовку на специальных курсах по оказанию первой медицинской помощи, чтобы быть уверенным в своих силах.
По приезде бригада скорой медицинской помощи сразу снимает ЭКГ и устанавливает внутривенный катетер для экстренного введения лекарств. Например, в зависимости от показаний пациенту могут дать антиаритмический, гипотензивный или кроверазжижающий препарат [14].
Лечение в больнице
Далее больного доставляют в кардиологическое отделение больницы. При отсутствии противопоказаний ему сразу же проводят коронароангиографию, с помощью которой определяют степень сужения артерий сердца:
- гемодинамически незначимый коронарный стеноз — незначительное сужение артерий сердца;
- гемодинамически значимый коронарный стеноз — сужение более 75 % просвета;
- окклюзия коронарных артерий — полное перекрытие просвета [13][16].
Так как ОКС представляет собой спектр клинических состояний, врач назначает лечение в зависимости от самочувствия пациента и сопутствующих патологий. При гемодинамических значимых стенозах и окклюзиях, как правило, проводят стентирование — восстановление просвета путём установки специального металлического каркаса (стента).

Стентирование
Прогноз. Профилактика
Исход ОКС может быть разным: от развития незначительной хронической сердечной недостаточности до смертельного исхода. Прогноз зависит от возраста пациента, наличия факторов риска хронических неинфекционных заболеваний, уровня маркеров повреждения миокарда, своевременно оказанной помощи, сопутствующих заболеваний, ранее установленного диагноза ишемической болезни сердца, приверженности пациента к терапии и т. д. [15]
Профилактика ОКС
Чтобы снизить риск развития болезни, следует корректировать факторы риска, а именно:
- придерживаться рационального и сбалансированного питания — ежедневно употреблять не менее 400 гр свежих овощей и фруктов (особенно зелёных), есть рыбу не менее двух раз в неделю, исключить жирные сорта мяса, при этом пищу рекомендовано запекать или готовить на пару;
- пить минеральную щелочную воду — она снижает мочевую кислоту в крови (с этим также хорошо справляются цитрусовые);
- заниматься физической активностью — ежедневная ходьба на свежем воздухе в комфортном темпе по 30–40 минут в день способствуют улучшению кровообращения и снижению стресса;
- отказаться как от активного, так и от пассивного курения — вдыхание дыма рядом с курящим человеком также является риском развития атеросклероза;
- измерять АД и пульс минимум 2 раза в день — показатели следует записывать в тетрадь или телефон, это позволит лечащему врачу оценить динамику терапии или заподозрить артериальную гипертензию на раннем этапе (особенно важно для пациентов с отягощённой наследственностью по сердечно-сосудистым заболеваниям).
Список литературы
Бойцов С. А., Погосова Н. В., Аншелес А. А. и др. Кардиоваскулярная профилактика 2022. Российские национальные рекомендации // Российский кардиологический журнал. — 2023. — № 5. — С. 5452.
GBD 2016 Disease and Injury Incidence and Prevalence Collaborators. Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990–2016: a systematic analysis for the Global Burden of Disease Study 2016 // Lancet. — 2017. — № 10100. — P. 1211–1259.ссылка
Fürniss W., Bergdolt H., Wiesemann A. et al. [CINDI (Countrywide Integrated Noncommunicable Diseases Intervention) in Germany. A model for life style oriented, medical primary care for the population] // Z Arztl Fortbild (Jena). — 1996. — № 4. — P. 339–346. ссылка
Ежов М. В., Кухарчук В. В., Балахонова Т. В. и др. Клинические рекомендации Евразийской ассоциации кардиологов (ЕАК)/Национального общества по изучению атеросклероза (НОА) по диагностике и коррекции нарушений липидного обмена с целью профилактики и лечения атеросклероза (2025) // Евразийский Кардиологический Журнал. — 2025. — № 2. — С. 6–34.
Кобалава Ж. Д., Конради А. О., Недогода С. В. и др. Артериальная гипертензия у взрослых. Клинические рекомендации 2024 // Российский кардиологический журнал. — 2024. — № 9. — С. 6117.
Стрельникова М. В., Синеглазова А. В., Сигитова О. Н. Терапевтическая коморбидность у мужчин с острым коронарным синдромом // Вестник современной клинической медицины. — 2019. — № 4. — С. 39–44.
Стрельникова М. В., Синеглазова А. В. Биологические и поведенческие факторы риска хронических неинфекционных заболеваний в аспекте взаимосвязи при остром коронарном синдроме у мужчин // Современные проблемы науки и образования. — 2020. — № 2. — С. 11–44.
Дубикайтис Т. А. Острый коронарный синдром // Российский семейный врач. — 2017. — № 1. — С. 5–14.
Аверков О. В., Арутюнян Г. К., Дупляков Д. В. и др. Острый коронарный синдром без подъёма сегмента ST электрокардиограммы. Клинические рекомендации 2024 // Российский кардиологический журнал. — 2025. — № 5. — С. 6319.
Барбараш О. Л., Карпов Ю. А., Панов А. В. и др. Стабильная ишемическая болезнь сердца. Клинические рекомендации 2024 // Российский кардиологический журнал. — 2024. — № 9. — С. 6110.
Аверков О. В., Арутюнян Г. К., Дупляков Д. В. и др. Острый инфаркт миокарда с подъёмом сегмента ST электрокардиограммы. Клинические рекомендации 2024 // Российский кардиологический журнал. — 2025. — № 3. — С. 6306.
Какорин С. В., Шашкова Л. С., Мкртумян А. М., Аверкова И. А. Исход острого коронарного синдрома и осложнения острого инфаркта миокарда при нарушениях углеводного обмена // CardioСоматика. — 2013. — № 1. — С. 11–16.
Коков С. Л. Лучевая диагностика болезни сердца и сосудов: национальное руководство. — М.: ГЭОТАР-Медиа, 2011. — 688 с.
Авраменко Т. В. Острый коронарный синдром: принципы оказания неотложной медицинской помощи взрослому населению фельдшером / помощником участкового врача на догоспитальном этапе // Медицинские новости. — 2024. — № 2. — С. 71–74.
Ложкина Н. Г., Максимов В. Н., Куимов А. Д., Рагино Ю. И., Воевода М. И. Проблемы прогнозирования исходов острого коронарного синдрома // Современные проблемы науки и образования. — 2013. — № 4.
Стрельникова М. В., Синеглазова А. В. Взаимосвязь воспаления и окислительного стресса с тяжестью острого коронарного синдрома у мужчин // Современные проблемы науки и образования. — 2020. — № 3.
Majeed M. Z., Saeed M., Majid A., Manzur A. Association of hyperuricemia with acute coronary syndrome // J Sheikh Zayed Med Coll. — 2014. — № 3. — P. 674–676.
Министерство здравоохранения Республики Казахстан. Острый инфаркт миокарда субэндокардиальный и трансмуральный: клинические рекомендации. — Алматы, 2007.
Singh А., Museedi A. S., Grossman S. A. Acute Coronary Syndrome // StatPearls. — 2023. ссылка
Smith J. N., Negrelli J. M., Manek M. B., Hawes E. M., Viera A. J. Diagnosis and management of acute coronary syndrome: an evidence-based update // J Am Board Fam Med. — 2015. — № 2. — P. 283–293.ссылка
Российское кардиологическое общество. Острый инфаркт миокарда с подъёмом сегмента ST: клинические рекомендации. — М., 2024.
Российское кардиологическое общество. Острый инфаркт миокарда без подъёма сегмента ST: клинические рекомендации. — М., 2024.

