Определение болезни. Причины заболевания
Мукоцеле (Mucocele) — это растяжение околоносовой пазухи скопившимся в ней густым секретом желёз слизистой оболочки, что сопровождается постепенным разрушением костных стенок пазухи.
![Мукоцеле [16] Мукоцеле [16]](/media/bolezny/mukocele/mukocele-16_s.jpg)
Мукоцеле [16]
Содержимое пазух со временем выпячивается в соседние области и сдавливает находящиеся там органы. Например, из-за давления на глазное яблоко ухудшается зрение и двоится изображение. Если сдавлен слёзный мешок, возникает неконтролируемое слезотечение. Когда затронуты зрительный или тройничный нервы, появляется боль в глазнице, верхней челюсти или зубах, а также упорная головная боль. Кроме того, возникают косметические дефекты лица: выпячивание возле внутреннего угла глаза или в области лба, смещение (выпячивание) глазного яблока.
Первые упоминания о мукоцеле появились в ХVII веке, но научное изучение проблемы началось гораздо позже [11]. В 1895 году русский врач-офтальмолог Сергей Селиванович Головин обобщил данные литературы о 64-х случаях заболевания и впервые сообщил о кистовидных образованиях, проникающих в глазницу из соседних областей.
Изучением этого состояния занимались и такие выдающиеся отоларингологи, как Владимир Игнатьевич Воячек (1912 год) и Николай Дмитриевич Ходяков (1928 год). Однако из-за редкой встречаемости даже самая обстоятельная отечественная работа, посвящённая этому заболеванию — монография Андрея Гавриловича Лихачева (1948 год), обобщала результаты лечения всего 45 больных, оперированных за 50 лет. Только появление компьютерной томографии позволило улучшить выявляемость заболевания, привело к его активному изучению и разработке новых подходов к лечению.
Околоносовые пазухи — это воздухоносные полости, которые с помощью отверстий и каналов сообщаются с полостью носа. В лобной кости находится лобная пазуха, в ячейках решётчатой кости — решётчатые, в костях верхней челюсти — верхнечелюстные (гайморовы), в теле клиновидной кости — клиновидная (основная).
Люди рождаются с зачатками околоносовых пазух. Решётчатые пазухи формируются первыми. После 3 лет отчетливо прослеживаются верхнечелюстные пазухи, позже — клиновидные. Последними развиваются лобные пазухи.
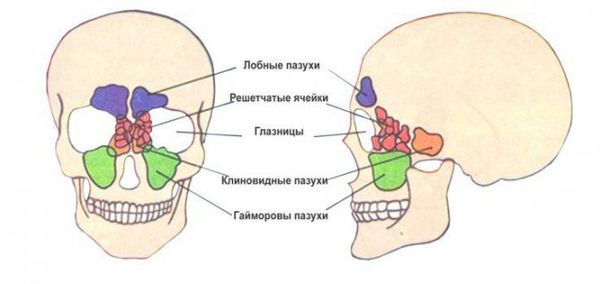
Околоносовые пазухи
Причины развития мукоцеле
Внутри околоносовые пазухи выстланы слизистой оболочкой. Железы слизистой вырабатывают секрет, который в норме постоянно эвакуируется из пазухи, очищая её.
Мукоцеле развивается в том случае, если нарушается отток секрета из пазухи из-за обструкции (закупорки) выводного протока.
Причины обструкции могут быть разными:
- хронический воспалительный процесс в носу или околоносовых пазухах (ринит или синусит);
- выраженное искривление носовой перегородки из-за травм лица (например, в области корня носа) или хирургических вмешательств в полости носа и околоносовых пазух (хирургической коррекции структур полости носа, синус-лифтинга, операции на слёзных каналах) [7];
- гипертрофические патологические процессы в зоне соустий пазух: полип, опухоль, гипертрофия средней носовой раковины;
- аллергия.
Важную роль в возникновении этого заболевания играет воздействие внешних агрессивных факторов, таких как: никель, хром, изопропиловый спирт, древесная пыль, различные виды клея. Большое значение имеет и злоупотребление табаком и алкоголем, так как при этом нарушается механизм самоочищения пазух носа [14][15].
Распространённость
Мукоцеле одинаково часто встречается у женщин и у мужчин, преимущественно в возрасте от 10 до 45 лет. У мужчин болезнь чаще проявляется в 15–25 лет [1]. Это связано с особенностями развития околоносовых пазух и высоким травматизмом мужчин активного возраста.
Чаще всего поражаются пазухи с узкими выводными каналами: лобные пазухи (60–65 %) и пазухи решётчатого лабиринта (20–25 %). Реже встречается мукоцеле верхнечелюстных (10 %) и клиновидных пазух (1–2 %) [7][17][18].
Симптомы мукоцеле
Заболевание развивается медленно, до появления симптомов проходит в среднем 1–2 года, но известны случаи, когда болезнь развивалась в течение десятка лет.
Основной симптом мукоцеле — постоянная головная боль в области лба, затылка, верхней челюсти или «где-то в глубине головы». Интенсивность боли может быть разной. Локализация зависит от того, в какой пазухе возникло заболевание [1][10]. С этим симптомом пациенты иногда ошибочно обращаются к неврологу или терапевту.
Помимо боли, при мукоцеле наблюдаются:
- Деформация лица — появляется гладкая, плотная припухлость у внутреннего угла глаза или в области лба. Кожа над ней не изменена [11].
- Характерная крепитация (хруст истончённых костных стенок) при надавливании на поражённую область.
- Расширение носовых костей [10].
- Затруднение носового дыхания (при поражении лобной пазухи этот симптом может отсутствовать) [1].
- Повышенное слезоотделение [1].
- Глазные симптомы:
- Ухудшение зрения.
- Двоение изображения.
- Экзофтальм — смещение (выпячивание) глазного яблока.
- Может развиться парез (поражение) отводящего нерва на стороне мукоцеле. Из-за этого появляется косоглазие или синдром «верхней глазничной щели», при котором глазное яблоко становится неподвижным, опускается верхнее веко, нарушается зрение, снижается тактильная чувствительность роговицы и кожи век [14].
- Повышение внутриглазного давления [11].
![Мукоцеле лобной пазухи [19] Мукоцеле лобной пазухи [19]](/media/bolezny/mukocele/mukocele-lobnoy-pazuhi-19_s.jpg)
Мукоцеле лобной пазухи [19]
Мукоцеле крупных размеров вызывает бессонницу и постоянное чувство усталости.
Патогенез мукоцеле
В патогенезе мукоцеле рассматривались различные теории возникновения. Сейчас известно, что болезнь развивается следующим образом:
- Нарушается дренажная функция пазухи из-за закрытия выводного протока околоносовой пазухи (например, полипом, искривлённой носовой перегородкой, спайками и др.).
- В пазухе накапливается слизистое отделяемое и продукты распада клеток слизистой пазухи.
- В бескислородной среде образуются катаболиты — продукты расщепления сложных соединений (белков, нуклеиновых кислот и др.). Катаболиты повышают активность остеокластов (клеток, разрушающих костную ткань) и раздражают нервные окончания вегетативной нервной системы. В результате слизистые железы вырабатывают секрет ещё активнее. Возникает порочный круг [1].
- Скопившийся секрет давит на слизистую оболочку и костные стенки. Они атрофируются, истончаются, и образуется костный дефект, через который мукоцеле проникает в соседние полости, сдавливает находящиеся там органы и нарушает их функцию.
Классификация и стадии развития мукоцеле
В Международной классификации болезней 10-го пересмотра (МКБ-10) мукоцеле относится к разделу J34 Другие болезни носа и носовых синусов.
По локализации различают:
- мукоцеле лобной пазухи;
- мукоцеле клеток решётчатой кости;
- мукоцеле верхнечелюстной пазухи;
- мукоцеле клиновидной пазухи.
Содержимое мукоцеле бывает вязким, желатиноподобным, желтовато-белого цвета, без запаха. Если содержимое нагнаивается, возникает осложнение — мукопиоцеле.
Развитие заболевания проходит три периода:
- Латентный период.
- Период экстерриторизации — выхода мукоцеле за пределы пазухи.
- Период осложнений [1].
1. Латентный период протекает бессимптомно. В редких случаях проявляется односторонним насморком. Он возникает, когда временно открывается лобно-носовой канал или содержимое мукоцеле прорывается через отверстия между ячейками решётчатого лабиринта и полостью носа [1]. Этот период длится в среднем 1–2 года, но описаны случаи и более длительного развития заболевания. В бессимптомном периоде мукоцеле можно обнаружить случайно при рентгенологическом исследовании головы по какому-либо другому поводу.
2. Период экстерриторизации характеризуется появлением симптомов. В большинстве случаев при мукоцеле лобной пазухи киста выпячивается в глазницу, так как её нижняя стенка граничит с верхней орбитальной стенкой. Появляется припухлость у внутреннего угла глаза, верхнего края орбиты или в области лба, затем двоится изображение из-за давления на глаз [12]. Распространяясь к заднему полюсу глазного яблока, мукоцеле начинает давить на зрительный нерв. Из-за этого ухудшается зрение и на стороне поражения возникает периферическая скотома (сужение периферических границ полей зрения) [12].

Периферическая скотома
При распространении мукоцеле кпереди и книзу возникает неконтролируемое слезотечение из-за нарушения функции слёзовыводящих путей [1]. При дальнейшем развитии процесс затрагивает тройничный нерв, в этом случае возникают невралгические боли, которые распространяются в глазницу, верхнюю челюсть и зубы [1]. Носовое дыхание может быть не нарушено.
При поражении клеток решётчатой кости становится трудно дышать носом, лицо деформируется, беспокоит головная или глазная боль различной степени интенсивности, глазное яблоко смещается кпереди и кнаружи, появляется слезотечение [12].
Если поражена верхнечелюстная пазуха, беспокоит упорная головная боль, ноющие боли в верхней челюсти и затруднение носового дыхания на стороне поражения. Появляется экзофтальм, двоение в глазах, иногда повышается внутриглазное давление [3].
![Экзофтальм [20] Экзофтальм [20]](/media/bolezny/mukocele/ekzoftalm-20_s.jpg)
Экзофтальм [20]
При мукоцеле клиновидной пазухи ведущим симптомом является головная боль, чаще всего за глазницей и в затылочной области. Заложенность носа отсутствует, но появляются симптомы давления на прилегающие анатомические образования (парез отводящего нерва, синдром верхней глазничной щели и др.) [14].
3. Период осложнений. Из-за активного размножения гноеродных бактерий может развиться мукопиоцеле — нагноение содержимого мукоцеле. Распространение гноя из очага в прилежащие области может привести к внутриглазничным или внутричерепным осложнениям с возможным летальным исходом [1]. К внутриглазничным относят гнойное воспаление век и флегмону глазницы, к внутричерепным — абсцесс головного мозга, гнойный менингит, тромбоз синусов и т. д.
Осложнения мукоцеле
Гнойное воспаление век. Развивается, если гной прорывается из решётчатого лабиринта или верхнечелюстной пазухи. Накапливаясь и распространяясь по всему веку, гной может прорваться наружу, тогда образуется кожный свищ. Иногда он сообщается с полостью околоносовой пазухи.
Флегмона глазницы — гнойное воспаление орбитальной клетчатки. Часто развивается через 12-24 часа после попадания гноя в ткани глазницы. Она опасна не только для зрения (снижается острота зрения, возникает стойкий паралич глазных мышц), но и для жизни больного: гнойный процесс может перейти в полость черепа, что опасно развитием абсцесса мозга, гнойного менингита, тромбоза синусов твёрдой мозговой оболочки и сепсиса.
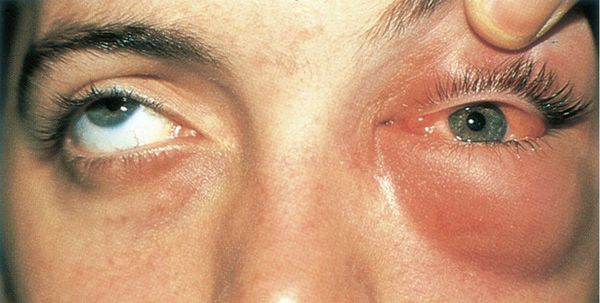
Флегмона глазницы
Абсцесс головного мозга — полость с гнойным содержимым в веществе головного мозга. Формируется в течение 5–6 дней. Состояние, как правило, сопровождается головной болью, головокружением, тошнотой и повышенной температурой тела [1].
Гнойный менингит — гнойное воспаление оболочек головного мозга. При развитии этого осложнения смертность достигает 15–25 % даже при начале терапии в ранние сроки.

Менингит
Тромбоз синусов твёрдой мозговой оболочки — закупорка тромбами венозных пазух, расположенных между листками твёрдой мозговой оболочки. Это осложнение относится к наиболее частым поражениям венозной системы головного мозга. Из-за возникающего при этом нарушения оттока крови развивается отёк тканей вокруг глаз, нарастает экзофтальм (выпячивание глазного яблока), появляется отёк конъюнктивы глаз и век, застойные явления на глазном дне и признаки атрофии зрительного нерва.
Если мукоцеле долго давит на рядом расположенные органы, то они повреждаются и их функции нарушаются [1].
Диагностика мукоцеле
Во время осмотра врач-отоларинголог выполняет видеоэндоскопию носа, носоглотки, глотки и гортани. Исследование выполняется с помощью специального прибора (видеоэндоскопа), который представляет собой тонкую оптическую трубку с источником света и окуляром с камерой. Полученное изображение выводится на монитор.
Видеоэндоскопия не имеет абсолютных противопоказаний. Процедура занимает не более 10–15 минут, от пациента не требуется специальной подготовки, поэтому она проводится в день обращения. Исследование позволяет диагностировать полипы и другие образования, выявить искривление носовой перегородки, тщательно исследовать носоглотку и внутренние структуры полости носа.
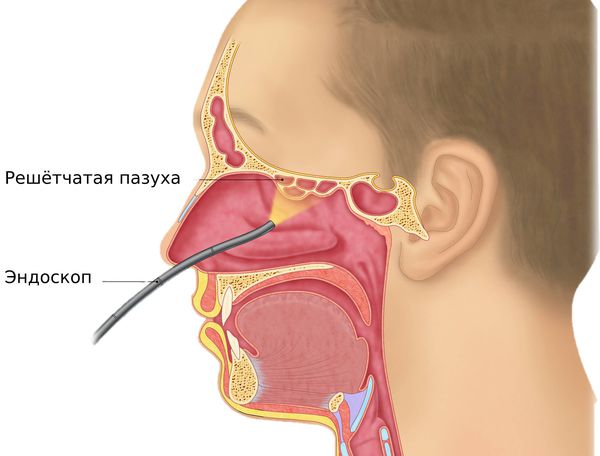
Видеоэндоскопия
После осмотра отоларингологом и офтальмологом выполняется компьютерная томография околоносовых пазух. Благодаря своей скорости, информативности и высокому качеству изображения, это исследование стало оптимальным методом диагностики мукоцеле и контроля в послеоперационном периоде [8].
Компьютерная томография позволяет определить не только поражённую пазуху, её размеры, состояние костных стенок, характер содержимого, но и взаимоотношения растянутой пазухи с окружающими органами и тканями [9].
При необходимости обследование дополняется магнитно-резонансной томографией с контрастированием (при подозрении на полип или опухоль), консультацией невролога или нейрохирурга.
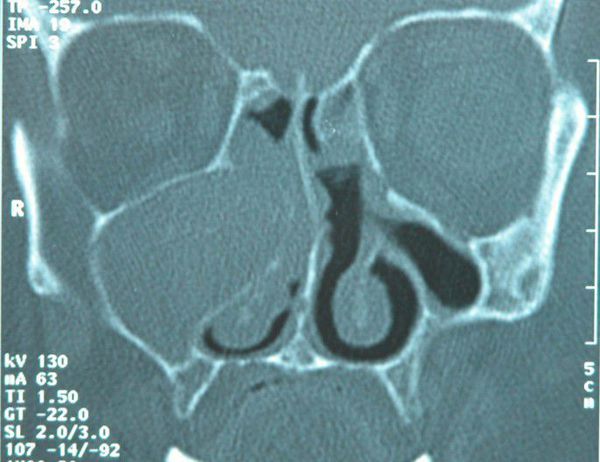
Мукоцеле верхнечелюстной пазухи на КТ
Дифференциальная диагностика
Дифференциальную диагностику мукоцеле проводят со следующими патологиями:
- Воспалением придаточной пазухи носа. В отличие от мукоцеле, часто развивается после простудного заболевания и сопровождается резким ухудшением состояния и болезненностью при перкуссии (постукивании) в области проекции пазухи.
- Ретенционными кистами. При таких кистах стенки синуса не расширяются и не истончаются, как при мукоцеле. Кроме этого, они не вызывают симптомов. Большинство ретенционных кист верхнечелюстной пазухи самопроизвольно регрессируют или существенно не изменяются долгое время.
- Патологией слёзного мешка с его расширением. Её иногда ошибочно диагностируют как мукоцеле решётчатого лабиринта. Однако мукоцеле всегда локализуется выше внутреннего уголка глаза, а расширенный слёзный мешок — ниже. Если при давлении на опухоль из слёзной точки выделяется гной и она уменьшается в размере, можно исключить мукоцеле.
- Дермоидной кистой. Это плотное образование округлой формы в области внутреннего края глазницы. Появляется обычно на 1–2 году жизни из-за нарушений бласто- и эмбриогенеза. Киста содержит вязкую массу с включёнными в неё волосами и чешуйками эпидермиса, поэтому на ощупь она плотная [1].
- Носо-орбитальными мозговыми грыжами. В отличие от мукоцеле лобной пазухи, грыжи являются врождёнными. Они встречаются преимущественно в детском возрасте, в этот период лобная пазуха ещё не развита.
- Одонтогенными кистами челюстей или инородными телами. Отличить их от мукоцеле поможет рентгенологическое исследование околоносовых пазух.
- Злокачественными новообразованиями околоносовых пазух. На них может указывать лицевая и/или зубная боль, односторонняя заложенность носа, носовые кровотечения у пациентов старше 40 лет при отсутствии чёткой причины.
- Инвертированными папилломами.
- Полипами полости носа.
- Остеомиелитом верхней челюсти.
Лечение мукоцеле
Лечение мукоцеле только хирургическое. Операцию нельзя откладывать, так как консервативное лечение неэффективно, а деструктивные изменения продолжаются. Кроме того, существует угроза инфицирования и развития грозных гнойных внутричерепных осложнений.
Раньше оперировали наружным доступом. Такая операция вызывала косметические нарушения, часто заканчивалась заращением искусственного соустья и повторным возникновением мукоцеле [2].
В середине XX века появление эндоскопических систем Хопкинса дало толчок развитию эндоскопической ринохирургии. Это эффективная и малотравматичная методика, которая позволяет максимально сохранить анатомические и физиологические свойства оперируемой области [3].
Эндоназальное вскрытие с эндоскопическим контролем проводится под местным обезболиванием. Операция не требует введения в сформированное соустье дренажной трубки, что значительно сокращает сроки пребывания в стационаре.
Эндоназальная хирургия незаменима при мукоцеле клиновидной пазухи. Другие доступы могут вызвать серьёзные последствия [2], так как клиновидная пазуха расположена в труднодоступном месте и граничит с важными структурами: гипофизом, перекрёстом зрительных нервов, внутренней сонной артерией и пещеристым синусом.
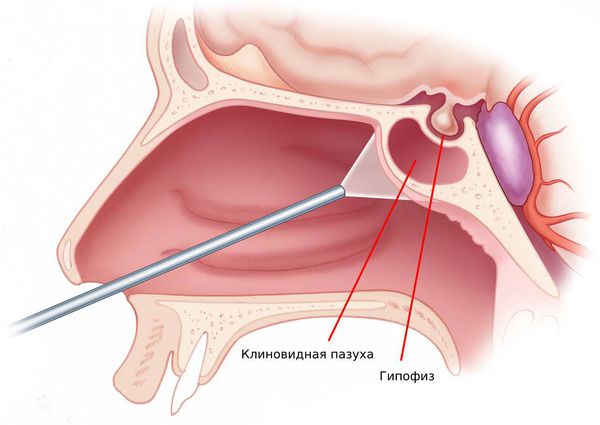
Расположение клиновидной пазухи и гипофиза
Лобную пазуху технически вскрыть труднее, поэтому иногда используют комбинированный доступ (эндоназальный и наружный) с последующим закрытием костного дефекта [13]. Эндоскопический этап операции позволяет удалить патологически изменённые ткани из области блокирования естественного соустья и обеспечить адекватный дренаж (отток жидкости) и аэрацию (воздухообмен) поражённой пазухи [4]. Вскрытие лобной пазухи производится через переднюю стенку с помощью бора, размеры отверстия 1–1,5 см в диаметре.
Костное отверстие закрывают деминерализованными костными трансплантатами или имплантами. Для этой цели подходит костный цемент «Рекост», созданный российскими учёными. Это комбинированный полимерный материал, состоящий из трёх компонентов, которые смешиваются в операционной. Сначала он напоминает пластилин, поэтому из него легко сформировать фрагмент, адекватный костному дефекту. После окончания полимеризации материал становится жёстким, а через 5–9 месяцев приближается к плотности нормальной кости [4].
Благодаря современным подходам операции дают хорошие клинические и косметические результаты.
Прогноз. Профилактика
После вовремя выполненного оперативного вмешательства прогноз благоприятный. Прекращаются головные боли, устраняются выпячивания, зрение восстанавливается, глаз возвращается в нормальное положение [15].
Профилактика:
- Меньше курить или полностью отказаться от курения. Исследования показали, что курение влияет на размер мукоцеле [14].
- Своевременно и правильно лечить воспалительные заболевания верхних дыхательных путей [1].
- Стараться избегать травм носа [1].
- Не переохлаждаться.
- Хирургическим путём устранить посттравматические изменения (например, искривление носовой перегородки) [14].
- Не пытаться лечиться самостоятельно, так как консервативные методы лечения неэффективны при мукоцеле.
Проблема мукоцеле остаётся актуальной. Учёные продолжаются изучать это заболевание и разрабатывают новые методы его диагностики и лечения.
Список литературы
Бабияк В. И., Накатис Я. А. Клиническая отоларингология: руководство для врачей. — СПб.: Гиппократ, 2005. — С. 386–390.
Капитанов Д. Н. Внутриносовые эндоскопические методики в диагностике и лечении патологии основания черепа: автореф. дис. ... д-ра мед. наук: 14.00.28. — М., 2004. — С. 5, 20–22.
Карпищенко С. А., Баранская С. В. Эндоназальный эндоскопический доступ к верхнечелюстной пазухе // Российская ринология. — 2014. — № 2. — С. 15–16.
Красножен В. Н., Покровская Е. М. Современные особенности хирургического лечения патологии лобных пазух // Российская ринология. — 2014. — № 2. — С. 19–20.
Покровская Е. М., Красножен В. Н. Использование возможностей трехплоскостной компьютерной томографии для оценки эффективности хирургического вмешательства на околоносовых пазухах // Российская ринология. — 2014. — № 2. — С. 35–36.
Капитанов Д. Н. Эндоназальная эндоскопическая техника лечения мукоцеле околоносовых пазух // Российская ринология. — 2003. — № 4. — С. 15–19.
Кочетков П. А., Ордян А. Б., Луничева А. А. Мукоцеле решётчатого лабиринта как осложнение трансэтмоидальной эндоскопической декомпенсации орбиты // Consilium medicum. — 2018. — № 11. — С. 17–19.
Залесский А. Ю., Бойко Н. В. Мукоцеле клеток решётчатой пазухи // Российская ринология. — 2018. — № 1. — С. 43–45.
Пискунов И. С. Компьютерная томография в диагностике заболеваний полости носа и околоносовых пазух. — Курск, 2002. — 245 с.
Пискунов С. З., Алексеев А. В. Диагностика и хирургическое лечение кистовидных растяжений клиновидной и верхнечелюстных пазух: материалы XVII съезда отоларингологов России. — СПб., 2006. — С. 247.
Алексеев А. В. Совершенствование диагностики и хирургического лечения кистовидного растяжения околоносовых пазух: автореф. дис. … канд. мед. наук: 14.00.04. — М., 2007. — 139 с.
Карпищенко С. А., Верещагина О. Е., Станчева О. А. Опыт эндоскопического хирургического лечения изолированного мукоцеле решётчатого лабиринта // Folia Otorhinolaryngologiae et Pathologiae Respiratoriae. — 2015. — № 2. — С. 57–59.
Кочетков П. А., Свистушкин В. М., Мокоян Ж. Т. и др. Комбинированный хирургический доступ при посттравматическом мукоцеле лобной пазухи. Клиническое наблюдение // Вестник отоларингологии. — 2018. — № 6. — С. 55–57.
Ларин Р. А., Красильникова С. В., Шахов А. В. и др. Изолированное поражение клиновидной пазухи: особенности диагностики и лечения // Наука и инновации в медицине. — 2020. — № 1. — С. 17–22.
Остроумова О. Д., Попкова А. М., Голобородова И. В. и др. Алкоголь и лёгкие // Consilium Medicum. — 2018. — Т. 20, № 3. — С. 21–29.
Fusetti S., Hammer B., Kellman R. et al. Late sequelae. Operative techniques: Transnasal endoscopic approach // AO Foundation Surgery Reference. — 2011.
Capra G. G., Carbone P. C., Mullin D. P. Paranasal Sinus Mucocele // Head Neck Pathol. — 2012. — Vol. 6, № 3. — Р. 369–372.ссылка
Soon S. R., Lim M. C., Singh Н., Sethi D. S. Sphenoid sinus mucocele: 10 cases and literature review // J Laryngol Otol. — 2010. — Vol. 124, № 1. — Р. 44–47.ссылка
Ghorayeb В. Y. Otolaryngology Houston // Otolaryngology. — Head and Neck Surgery. — 2014.
Chakraborti C., Kumar S., Barua N., Malswamtlunga M. Frontal Sinus Pyocele Causing Nonaxial Proptosis // Med J DY Patil Vidyapeeth. — 2018 — № 11. — Р. 63–65.

