Определение болезни. Причины заболевания
Миелопатии (Myelopathies) — это группа неврологических заболеваний, при которых поражается спинной мозг и утрачиваются некоторые его функции. Чаще всего нарушаются движения в руках и ногах, чувствительность, а также контроль за мочеиспусканием и дефекацией. Миелопатия — это серьёзное заболевание нервной системы, которое нередко может стать причиной инвалидизации.
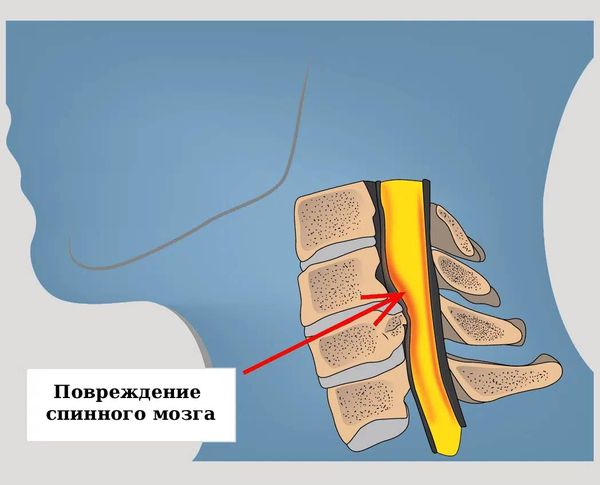
Повреждение спинного мозга
Причины и факторы риска развития миелопатий
Наиболее частой причиной миелопатии являются дегенеративно-дистрофические заболевания позвоночника — возрастные изменения в виде разрушения и патологических изменений в позвоночнике. К таким болезням относятся, например, спондилоартроз, сколиоз, протрузии, грыжи дисков и др. Они могут приводить к сдавлению прилежащих структур, в том числе и спинного мозга, что вызывает миелопатию. Из-за причины такую миелопатию называют спондилогенной (или иногда дискогенной).
Количество людей с такими заболеваниями позвоночника постоянно растёт [10]. Частота общей встречаемости спондилогенной миелопатии колеблется от 1 до 1,9 % в Европе и США [13].
Кроме дегенеративно-дистрофических заболеваний позвоночника, к основным причинам миелопатии можно отнести:
- Нарушение кровоснабжения спинного мозга. Может возникать на фоне системного атеросклероза сосудов, дислипидемии (нарушения обмена холестерина и его фракций), сахарного диабета, склонности к тромбообразованию. Такую миелопатию называют сосудистой (дисциркуляторной).
- Опухоли позвоночника, спинного мозга и его оболочек.
- Демиелинизирующие заболевания спинного мозга, например рассеянный склероз.
- Инфекционные поражения спинного мозга, такие как сифилис, туберкулёз, полиомиелит, ВИЧ, болезнь Лайма, энтеровирус у детей.
- Радиационное или химическое поражение спинного мозга, например из-за лучевой болезни или отравления тяжёлыми металлами [4].
- Дисметаболические нарушения: токсическое поражение, дефицит витамина В12 или меди [15].
К факторам риска миелопатии можно отнести:
- Наличие в прошлом травм позвоночника.
- Повышенная нагрузка на позвоночник (например, у рабочих и спортсменов).
- Аутоиммунные заболевания (такие как рассеянный склероз) у близких родственников.
- Отсутствие ежегодных медицинских обследований (например, флюорографии) и плановой вакцинации по национальному прививочному календарю, а также беспорядочная половая жизнь и употребление инъекционных наркотиков. Всё это повышает риск развития таких инфекционных заболеваний, как ВИЧ, сифилис и туберкулёз, которые нередко осложняются миелопатией.
- Нарушения питания, гастриты. Могут приводить к дефициту незаменимых факторов питания, например витамина В12 [1][15].
Симптомы миелопатии
К общим симптомам миелопатии можно отнести:
- Боль в области позвоночника. Может быть лёгкой, умеренной или выраженной, по характеру — ноющей, давящей или распирающей, может усиливаться при физической нагрузке или в покое. Нередко возникает нейропатический болевой синдром, который пациенты описывают как прострелы.
- Парезы или параличи (мышечная слабость или полная утрата движений в руках и/или ногах). Может быть тетрапарез или тетраплегия (слабость или паралич всех конечностей).
- Нарушение чувствительности. Она может быть снижена только в небольшой зоне либо сразу во всём, что ниже очага поражения в спинном мозге. В таком случае обычно слабеют ощущения боли, температуры, глубокая (проприоцептивная) чувствительность, т. е. чувство вибрации и мышечно-суставное чувство (понимание положения ног и рук в пространстве).
- Тазовые расстройства. Могут быть по типу недержания или задержки кала или мочи.
- Вегетативные сбои. Из-за нарушения нервного проведения в этой зоне кожа плохо питается, появляются язвы и проблемы с сосудами [3].
Парезы могут быть:
- Периферическими (вялыми) — возникают, если проблема в самом спинном мозге или в нервах, идущих к мышцам. При таком парезе мышцы мягкие, слабые. Рефлексы (удары молоточком по колену, ахиллу и т. д.) слабые или вообще не вызываются.
- Центральными (спастическими) — возникают, когда повреждены пути из головного мозга в спинной. Мышцы при этом напряжённые, жёсткие (повышенный тонус), руки и ноги трудно согнуть и разогнуть. Появляются патологические рефлексы, например рефлекс Бабинского: врач проводит по подошве — большой палец ноги поднимается, а остальные пальцы разводятся веером (в норме все пальцы сгибаются вниз) [22][26].

Симптом Бабинского
Симптомы зависят от того, в каком месте поражён спинной мозг, так как каждый его отдел уникален и отвечает за работу определённых мышц, органов и систем.
К основным симптомам шейной миелопатии можно отнести:
- Изменения чувствительности в виде онемения, «ползания мурашек» и др.
- Мышечная слабость и нарушение движений в руках и ногах. В зависимости от точного места и степени повреждения спинного мозга слабость может захватывать разные области: чаще всего только ноги (если очаг расположен ниже шейного утолщения), иногда все четыре конечности (если очаг находится выше шейного утолщения), одну конечность или только руки (при частичном повреждении спинного мозга).
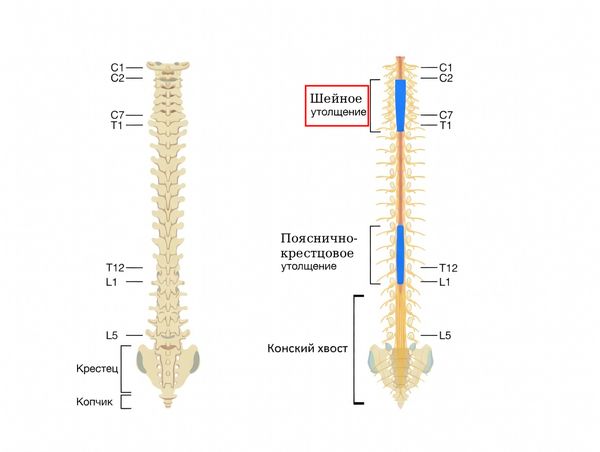
Расположение шейного утолщения спинного мозга
- Может наблюдаться спастический парез. При шейной миелопатии нередко можно встречать сочетание вялого пареза в руках и спастического в ногах.
- Неловкость при движении в кистях, из-за чего становится сложно выполнять бытовые задачи на мелкую моторику, например завязывать шнурки, писать ручкой, готовить еду, держать столовые приборы и пользоваться ими и др.
- Снижение поверхностной (температурной и болевой) и глубокой чувствительности (ощущения вибрации, давления, веса, мышечно-суставного чувства).
- Нарушение равновесия и координации. Может беспокоить при поражении задних столбов спинного мозга (заднестолбовой синдром), так как при этом пропадает мышечно-суставное чувство и пациенту сложно контролировать своё тело в пространстве. Проблемы с координацией особенно заметны ночью, потому что днём это компенсируется с помощью зрения, а ночью зрение не помогает, поэтому равновесие резко ухудшается и повышается склонность к падениям.
- Ощущение прохождения «электрического тока» вдоль позвоночника, усиливающееся при наклоне головы — симптом Лермитта.
- Нарушение работы тазовых органов (задержка или недержание мочи, кала, эректильная дисфункция).
- Быстрое мышечное утомление или боль в ногах во время ходьбы, из-за чего пациент может начать хромать на одну ногу. Такое состояние называют нейрогенной перемежающейся хромотой. Может возникать при прохождении разных дистанций: от 200 до 1000 м в зависимости от степени поражения спинного мозга [12].
- На поздних стадиях возможна повышенная потеря мышечной массы (гипотрофия). Заметное уменьшение (исхудание) мышц кисти называют миелопатической рукой.
Симптомы, как правило, усиливаются при поворотах и наклонах головы и длительной неподвижной позе, со временем они могут прогрессировать.
К основным симптомам грудной миелопатии можно отнести:
- Снижение силы в ногах.
- Напряжение мышц ног, из-за чего их трудно согнуть в коленных и тазобедренных суставах.
- Боли в области грудного отдела позвоночника. Могут быть ноющими, опоясывающими или в виде прострелов между рёбрами.
- Снижение глубокой и поверхностной чувствительности ниже уровня поражения. Пациент может с трудом различать температурные, болевые стимулы, положение отдельных частей тела в пространстве, иногда теряет ощущение вибрации (обычно это проверяет врач с помощью камертона).
- Также может нарушаться работа тазовых органов.
- Сложности с передвижением из-за нарушения координации движений (заднестолбовой синдром).
Симптомы поясничной миелопатии:
- Чувство «ползания мурашек», прострелы в области бёдер, голеней и стоп.
- Выраженные боли в области поясницы, которые отдают в ногу (на наружную или внутреннюю поверхность бедра, заднюю поверхность голени). Они могут появляться и усиливаться при наклоне головы к груди в положении лёжа на спине (симптом Нери).
- Нарушение работы тазовых органов (недержание мочи или кала, половая дисфункция).
- Выраженное похудание (гипотрофия) бёдер и голеней при хроническом течении процесса.
- Перемежающая хромота.
- Симптомы могут усиливаться при статической или динамической нагрузке на позвоночник [1][22][27].
Симптомы зависят не только от места поражения спинного мозга, но и от причины. Например, наиболее яркие проявления бывают при спондилогенных миелопатиях, т. е. когда есть сдавление спинного мозга. При опухолевой миелопатии симптомы будут зависеть от того, где находится опухоль: внутри или снаружи спинного мозга (интра- или экстрамедуллярная опухоль):
- Если опухоль растёт внутри спинного мозга, то боль и температура могут слабеть или пропадать на одной стороне тела или в определённой зоне, а глубокая чувствительность (вибрация, положение тела) сохраняться дольше. Нарушения могут начинаться с периферии (например, с кистей рук при шейном уровне) и постепенно подниматься вверх по телу (восходящий тип).
- Если опухоль находится снаружи, то со временем она начинает сдавливать спинной мозг и также приводить к расстройствам чувствительности, но порядок их появления будет обратным: сначала в процесс вовлекается туловище, а затем уже конечности [14].
Также проявления будут зависеть от тяжести повреждения. При полном перерыве спинного мозга (например, из-за травмы) сначала наблюдается так называемый спинальный шок, т. е. полный паралич и потеря чувствительности ниже уровня травмы. Через некоторое время могут появляться непроизвольные рефлекторные движения в ответ на боль [22][28].
Патогенез миелопатии
Патогенез миелопатии связан с развитием патологических изменений в области позвоночника и оболочек спинного мозга. Эти изменения со временем приводят к компрессии (сдавлению) спинного мозга и появлению различных симптомов в зависимости от расположения очага поражения.
По характеру повреждения спинного мозга все миелопатии можно разделить на две основные группы:
- Невоспалительные — не связаны с воспалением, их первопричиной служит другое воздействие на ткань спинного мозга.
- Воспалительные (такие миелопатии ещё называют миелитами) — в их основе лежит воспалительный процесс на какой-либо инфекционный агент (вирус, бактерию и др.), либо такими агентами выступают клетки самого организма при аутоиммунном процессе [1].
Механизмы развития невоспалительных и воспалительных миелопатий [1][3]
Классификация и стадии развития миелопатии
Типы миелопатий и их описание
При хроническом течении миелопатии можно выделить:
- периоды обострения — когда симптомы усугубляются, может нарастать болевой синдром;
- периоды ремиссии — когда неврологические симптомы частично исчезают, уменьшается выраженность болевого синдрома.
При воспалительных миелопатиях инфекционного происхождения следует говорить об остром, подостром периоде заболевания и реконвалесценции (выздоровлении).
При остром нарушении спинального кровоснабжения (спинальном инсульте) выделяются острый период и период регресса неврологической симптоматики (частичного или полного). В зависимости от исхода такая миелопатия может переходить в хроническую форму.
Степень выраженности пареза:
- 5 баллов — пареза нет. Пациент может совершать движения в полном объёме.
- 4 балла — лёгкий парез. Отмечается незначительно снижение силы.
- 3 балла — умеренный парез. Сила снижена умеренно, но объём движений полный даже при действии силы тяжести.
- 2 балла — выраженный парез. Сила мышц значительно снижена, полный объём движений возможен, только в условиях разгрузки (например, в положении лёжа больной не может поднять ногу, но в горизонтальной плоскости сгибает ноги в тазобедренном суставе в полном объёме).
- 1 балл — грубый парез. Движения минимальны или есть только видимое сокращение мышцы без движения конечности.
- 0 баллов — паралич. Пациент не может двигаться [26].
Для оценки степени выраженности болевого синдрома применяется визуальная аналоговая шкала (ВАШ) [10].

Визуальная аналоговая шкала (ВАШ)
По уровню поражения различают такие миелопатии:
- шейную;
- грудную;
- поясничную.
При таком заболевании, как рассеянный склероз, острый рассеянный энцефаломиелит и ряде других демиелинизирующих заболеваний, миелопатия может быть диффузной (т. е. затрагивать сразу несколько отделов).
Чтобы оценить выраженность двигательного дефицита, используется шкала Нурика (Nurick scale). Раньше она использовалась только для оценки поражения на шейном уровне. В основе этой шкалы лежит качество походки:
- 0-я степень — преходящие корешковые симптомы, нет признаков поражения спинного мозга.
- 1-я степень — есть признаки поражения спинного мозга, но походка нормальная.
- 2-я степень — незначительное затруднение при ходьбе и изменение работоспособности.
- 3-я степень — походка нарушена, но дополнительная помощь при ходьбе не требуется, работоспособность ограничена.
- 4-я степень — нужна помощь при ходьбе.
- 5-я степень — пациент не может ходить, находится в инвалидном кресле или в постели [8][11].
Все эти классификации нужны врачу при формулировке диагноза. Сначала обязательно указывается причина у конкретного пациента: спондилогенная, сосудистая (ишемическая), инфекционная, демиелинизирующая и др. Затем устанавливается очаг поражения, указывается уровень: шейный, грудной, поясничный. После этого перечисляются неврологические симптомы или синдромы и степень их выраженности, например степень пареза. Также указывается текущая стадия заболевания: обострение или ремиссия.
Осложнения миелопатии
Миелопатия может сопровождаться патологическими изменениями в других органах и тканях, так как человек становится менее подвижным.
При выраженной шейной миелопатии пациент может быть практически полностью обездвижен ниже уровня поражения: отсюда могут быть осложнения со стороны кожи, например пролежни — инфицирование и отмирание тканей, наиболее подверженных давлению (в области ягодиц и лопаток). Также могут быть инфекционные осложнения со стороны органов дыхания, такие как застойные пневмонии, которые развиваются из-за гиповентиляции.
Из-за спастических парезов ног может развиваться тугоподвижность и контрактуры коленных и голеностопных суставов.
Из-за недостаточной активности мышц возможно нарушение работы венозной системы, что в ряде случаев осложняется тромбозами глубоких вен.
Задержка мочеиспускания, которая возможна при миелопатии, может стать причиной инфекций мочевыводящих путей: циститов, пиелонефритов (воспаления мочевого пузыря и почек).
Хронический болевой синдром значительно ухудшает качество жизни пациентов, заставляя ежедневно принимать обезболивающие препараты. Также он может быть причиной тяжёлого депрессивного и тревожного расстройства [24][25].
Диагностика миелопатии
Если у пациента возникают симптомы, описанные в предыдущих разделах, ему нужно срочно обратиться за медицинской помощью к врачу. Диагностикой и лечением миелопатии, как правило, занимается невролог. Однако, так как причин для миелопатии достаточно много, могут привлекаться специалисты смежных специальностей: нейрохирурги, ортопеды, ревматологи, онкологи, инфекционисты. Мультидисциплинарный подход к этой проблеме не просто оправдан, он необходим.
Сбор жалоб, анамнеза и осмотр
Врач тщательно соберёт анамнез: уточнит срок начала заболевания, наличие факторов риска и т. д. Затем проведёт полный неврологический осмотр, который включает в себя оценку:
- двигательной сферы (доктор проверяет мышечную силу в каждой группе, ищет истончение мышц, оценивает тонус мышц и сухожильные рефлексы);
- чувствительной сферы (оценивает болевую, температурную и вибрационную чувствительность).
В случае грудной миелопатии при проверке сухожильных рефлексов (коленного или ахиллова) отмечается их резкое повышение, может быть клонус (ритмическое сокращение мышц в ответ на раздражитель). Это говорит о нарушении в проведении нервных импульсов от головного мозга к спинному и соответствующим нервам и мышцам.
При поясничной миелопатии в зависимости от локализации очага поражения коленные или ахилловы рефлексы могут выпадать или снижаться.
Также при осмотре врач определяет так называемые триггерные точки — точки наибольшей болезненности при пальпации спазмированной мышцы. При осмотре может отмечаться асимметрия тела из-за сколиотической деформации позвоночника, выраженного напряжения определённой группы мышц [1][22].
Инструментальная диагностика
При подозрении на миелопатию врач может назначить инструментальные методы обследования, такие как:
- Спондилография (рентгенография позвоночника). Это исследование позволяет оценить наличие и выраженность изгибов позвоночного столба. Также помогает выявить изменения в расположении позвонков, что может быть причиной сдавления спинного мозга. При проведении этого обследования с функциональными пробами можно оценить стабильность в шейном отделе позвоночника [10].
- Компьютерная томография (КТ) шейного отдела позвоночника. Даёт ещё более детальную информацию о состоянии костной ткани позвоночника.
- Магнитно-резонансная томография (МРТ) позвоночника. Является наиболее информативным исследованием, которое даёт детальную информацию не только о костных структурах, но и о самой ткани спинного мозга и его оболочек. Именно на МРТ можно выявить сам очаг миелопатии. Иногда врач может назначить контрастирование при проведении МРТ, чтобы отличить миелопатию от опухолевого процесса и демиелинизирующего заболевания.
- Функциональные методы исследования нервной системы: электронейромиография (ЭНМГ) и соматосенсорные вызванные потенциалы (ССВП). Эти тесты показывают, насколько хорошо проходят нервные импульсы по нервам и спинному мозгу, где и как повреждены нервы или спинной мозг, позволяют отличить миелопатию от других болезней и оценить степень проблемы [11].
Другие исследования
Миелопатия может быть вызвана разными причинами, поэтому для точного диагноза врачу необходимы:
- общий анализ крови (ОАК);
- биохимический анализ крови;
- коагулограмма;
- анализы крови на инфекции (ВИЧ, сифилис и туберкулёз).
Эти анализы помогают выявить инфекцию, нарушения обмена веществ, дефицит витаминов и микроэлементов и проблемы со свёртыванием крови, которые могут быть причиной миелопатии.
При подозрении на инфекционный характер миелопатии врач может назначить люмбальную пункцию — взятие на исследование ликвора (спинномозговой жидкости). Анализ ликвора позволяет выявить инфекционный процесс и подтвердить наличие определённого возбудителя (бактерии, вируса, простейших или грибов) [4]. Если есть подозрение на демиелинизирующий процесс, то анализ ликвора на спектр антител может подтвердить или опровергнуть этот диагноз.

Люмбальная пункция
При подозрении на онкологический процесс, возможно, потребуется провести онкопоиск, чтобы уточнить первоисточник канцероматозной миелопатии. Может быть необходима биопсия для гистологического подтверждения опухолевого процесса [19][20].
Дифференциальная диагностика
Миелопатию врач будет отличать от других заболеваний, среди них:
- сирингомиелия:
- боковой амиотрофический склероз;
- семейные формы полинейропатий и мышечных дистрофий;
- наследственные параплегии;
- острый поперечный миелит;
- эпидуральный абсцесс;
- гематома (спинального уровня);
- различные системные заболевания соединительной ткани (например, системная красная волчанка, склеродермия) [1][20][22].
Лечение миелопатии
Лечение заболевания будет напрямую зависеть от выявленной причины.
Подход к лечению разных миелопатий
Медикаментозное лечение миелопатии
Включает в себя этиотропное, патогенетическое и симптоматическое лечение. Этиотропное лечение направлено на устранение причины, например:
- При лечении сосудистой миелопатии доказана эффективность раннего проведения тромболитической терапии [17]. Также применяются сосудистые препараты и лекарства, влияющие на реологию (текучесть) крови.
- При инфекционной миелопатии применяются антибиотики, противотуберкулёзные и противосифилитические препараты (пенициллины). Если причиной стали вирусы, возможно применение иммуноглобулинов [5].
- При токсической и дисметаболической миелопатии в первую очередь нужно прекратить приём токсических препаратов и провести дезинтоксикационную терапию. При дефицитных состояниях — восполнить недостающие микроэлементы и витамины [15].
Патогенетическое лечение влияет на механизм развития патологии:
- При спондилогенной миелопатии возможно применение нейрометаболических препаратов для улучшения спинального кровоснабжения, но, по данным литературы, их эффективность невысока [9]. Чтобы уменьшить отёк и воспаление в зоне сдавления, могут применяться глюкокортикостероиды (ГКС) [1][10].
- В лечении аутоиммунных миелопатий применяются:
- ГКС для купирования обострения;
- различные виды иммуномодулирующей терапии (интерфероны, моноклональные антитела) [18].
- В лечение постлучевой миелопатии включают ГКС и антикоагулянты [1].
Основное лечение при дискогенной миелопатии симптоматическое, направленное на уменьшение боли. Для этого врач может назначить:
- нестероидные противовоспалительные препараты (например, Напроксен, Эторикоксиб и др.);
- миорелаксанты для снижения мышечного тонуса (например, Толперизон, Сирдалуд);
- антиконвульсанты (Прегабалин и Габапентин) при нейропатическом болевом синдроме;
- антидепрессанты (например, Дулоксетин) при хронизации болевого синдрома [1][10].
Также большое внимание уделяется нутритивной поддержке (подбору специализированного питания) пациентов с миелопатией [16].
Хирургическое лечение миелопатии
Если миелопатия вызвана компрессией спинного мозга, в первую очередь нужно устранить причину компрессии. При сужении позвоночного канала пациент направляется к нейрохирургу, чтобы решить вопрос о проведении декомпрессивной операции (которая устраняет сдавление). Объём и вид оперативного вмешательства определяет ведущий пациента нейрохирург после подробного изучения анамнеза заболевания, данных клинического осмотра и нейровизуализации (спондилографии, КТ и МРТ).
Например, если компрессионная миелопатия вызвана грыжей межпозвоночного диска, то диск частично или полностью удаляют в зависимости от степени протрузии и состояния самого диска [2][4].
Показания для хирургического лечения миелопатии (спондилогенной формы):
- наличие очага миелопатии, вызванного сдавлением спинного мозга;
- выраженная клиническая неврологическая симптоматика с проведением МРТ или ССВП, чтобы подтвердить уровень компрессии;
- неэффективность проводимой консервативной терапии миелопатии с ухудшением состояния [2][11].
Все нейрохирургические вмешательства на позвоночнике очень травматичны и могут привести к осложнениям:
- послеоперационному спондилиту (воспалению позвонков);
- дисциту (воспалению межпозвоночного диска), возможно, с образованием ликворной кисты (патологического выпячивания оболочки спинного мозга) и риском ликвореи (истечения спинномозговой жидкости).
Послеоперационный период требует соблюдения определённых ограничений, например важно:
- Не поднимать тяжести.
- Избегать сильной физической нагрузки.
- Носить специальный корсет или воротника на шею. Их подбирает лечащий врач или ортопед-вертебролог [21].
- Пройти курс реабилитации совместно с инструктором ЛФК и реабилитологом, чтобы восстановить подвижность, насколько это возможно. Специалисты подбирают комплекс упражнений, которые пациент может выполнить сам либо с помощью инструктора или другого ухаживающего за пациентом персонала [21].
В зависимости от степени тяжести и объёма операции восстановление может занять от 4 месяцев до полугода, если есть осложнения — до года [13].
При опухолевой природе миелопатии объём операции решатся совместно с онкологом.
Физиотерапия, кинезотерапия и реабилитация
Для лечения практически любого вида миелопатии наряду с медикаментозным и хирургическим подходом широко используются различные методы физической реабилитации. К ним относятся: ЛФК, кинезотерапия, физиотерапия, электростимуляция, электрофорез лекарственных препаратов [1][7]. Однако у этих методов есть противопоказания (аритмии, тромбозы в анамнезе др.), также они не применяются при онкологическом или инфекционном процессе.
К перспективному направлению в лечении также относится электростимуляция, которая может уменьшать болевой синдром и улучшить качество жизни пациентов [6].
Как правило, этот вид терапии показан в стадию ремиссии заболевания.
Прогноз. Профилактика
Миелопатия — это тяжёлое заболевание. Если вовремя не обратиться к врачу, может появиться выраженная слабость в руках или ногах, которая останется надолго, а иногда — на всю жизнь. Прогноз зависит от причины:
- При спондилогенной миелопатии своевременная, успешная операция даёт хорошие шансы на частичное или даже полное восстановление утраченных функций [4].
- При сосудистой миелопатии своевременная тромболитическая терапия часто помогает симптомам уменьшиться или исчезнуть [17].
- Посттравматическая миелопатия обычно не прогрессирует дальше.
- При канцероматозной (опухолевой), постлучевой и демиелинизирующей миелопатиях прогноз самый неблагоприятный, так как они неуклонно прогрессируют. Пациенты с этими формами часто становятся инвалидами [4].
В зависимости от выраженности двигательных расстройств пациенту может быть присвоена одна из трёх групп инвалидности.
Средний срок нетрудоспособности при миелопатии, которая сопровождается двигательным дефицитом, составляет в среднем от 80 до 120 дней с последующим решением экспертных вопросов о дальнейшей трудоспособности.
При выраженных нарушениях (инвалидности 1-й или 2-й группы) пациента могут освободить от службы в армии.
Профилактика миелопатии
Пациентам с дегенеративной патологией позвоночника для профилактики её прогрессирования и развития миелопатии нужно соблюдать следующие рекомендации по образу жизни:
- Следить за весом, чтобы он соответствовал физиологической норме. Наиболее простой способ определить, что есть избыточный вес — измерить окружность талии: у мужчин целевой показатель не более 94 см у женщин — не более 80 см. Снижать вес стоит под контролем нутрициолога, диетолога или семейного врача.
- Регулярно заниматься физической активностью (ходьбой, ЛФК, йогой, пилатесом, плаваньем в бассейне), они необходимы для здоровья позвоночника. Комплекс подбирается индивидуально с неврологом, вертебрологом или врачом ЛФК.
- Организовать место для сна согласно ортопедическим нормам и правилам, например подушка для сна должна быть равна по высоте размеру длины плеча человека. Желательно иметь ортопедический матрас и подушку.
- Избегать потенциально опасных и травмирующих видов спорта и хобби, в гололёд надевать обувь с противоскользящей подошвой.
- Наблюдаться у невролога, чтобы своевременно выявить прогрессирование болезни и пройти необходимые исследования и лечение.
- Правильно распределять нагрузку на позвоночник при подъёме тяжестей.
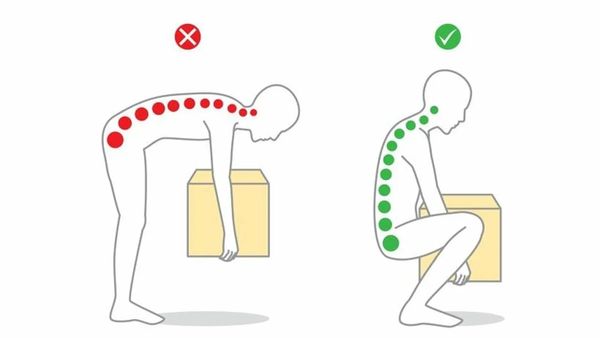
Правильное распределение нагрузки при подъёме тяжести
Большинство проблем с позвоночником можно предотвратить, если следить за осанкой, походкой и весом и поддерживать достаточную ежедневную физическую активность, подходящую по возрасту и здоровью.
Когда человек мало двигается, мышцы спины слабеют и хуже держат позвоночник, из-за чего давление на него увеличивается. Лишний вес ещё больше усиливает давление на диски и суставы, в итоге они быстрее изнашиваются и развиваются остеохондроз, грыжи и другие проблемы [1][10].
Чтобы снизить риск развития сосудистой миелопатии, важно проводить профилактику атеросклероза:
- контролировать липидный профиль (уровень холестерина и его фракций);
- при повышенном холестерине важно его скорректировать под контролем врача с помощью препаратов и диеты;
- употреблять достаточное количество омега-3 жирных кислот;
- исключить курение (главный фактор атеросклероза сосудов).
Для профилактики постлучевой терапии и канцероматозных поражений важно соблюдать общие рекомендации по снижению онкологических рисков:
- сбалансировано питаться без превышения калорийности, с достаточным количеством витаминов и минералов;
- вести активный образ жизни с ежедневной аэробной нагрузкой (прогулками на свежем воздухе);
- своевременно обследоваться у врача, проходить диспансеризацию (ежегодный чекап по согласованию с врачом), при наследственном онкозаболевании в семье возможно обследование чаще (до 1 раза в 6 месяцев).
Для профилактики токсических и дисметаболических миелопатий:
- отказаться от вредных привычек и токсических веществ;
- своевременно восполнять дефициты питания (особенно витамина B12), особенно при хронических заболеваниях ЖКТ.
Чтобы предотвратить инфекционную миелопатию, важно проводить профилактику ВИЧ, туберкулёза и сифилиса:
- ежегодно обследоваться на эти инфекции в рамках диспансеризации, особенно людям из групп риска: тем, кто находился в местах лишения свободы, употреблял инъекционные наркотики, вёл беспорядочную половую жизнь;
- делать вакцины согласно прививочному календарю.
Для демиелинизирующего процесса специфических мер профилактики нет. Рекомендуются только общие меры по предупреждению частых вирусных заболеваний.
Список литературы
Руина Е. А., Григорьева В. Н. Миелиты и миелопатии в неврологической практике: учебное пособие. — Н. Новгород: Федеральное государственное бюджетное образовательное учреждение высшего образования «Приволжский исследовательский медицинский университет» Министерства здравоохранения Российской Федерации, 2021. — 232 с.
Сигалева Т. В., Дмуховский Д. В., Гуща А. О. и др. Дегенеративная шейная миелопатия: способы клинической оценки и алгоритм выбора лечения // Нервные болезни. — 2020. — № 4. — С. 3–11.
Сорокин Ю. Н., Сорокина Е. Ю. Особенности дифференциальной диагностики воспалительных и невоспалительных миелопатий // Южно-Российский журнал терапевтической практики. — 2025. — Т. 6, № 2. — С. 118–128.
Рудницкий А. Б., Авсейцева Т. Ю., Иволгин А. Ф. и др. Опыт лечения компрессионно-ишемической миелопатии // Госпитальная медицина: наука и практика. — 2020. — Т. 1, № 3. — С. 15–20.
Линьков В. В., Гаранина Е. С., Орлова С. Н. Ведущие инфекционные поражения нервной системы: диагностика и лечение на догоспитальном и госпитальном этапах оказания медицинской помощи: учебное электронное пособие для студентов, обучающихся по специальности «Лечебное дело». — Иваново: Ивановская государственная медицинская академия, 2023. — 179 с.
Чехонацкий А. А., Комлева Н. Е., Николенко В. Н., Чехонацкий В. А. Показатели качества жизни в оценке результатов различных методов хирургического лечения шейной миелопатии // Неврология, нейропсихиатрия, психосоматика. — 2020. — Т. 12, № 2. — С. 30–36.
Гуща А. О., Древаль М. Д., Киреева Н. С., Корепина О. С. Лечение спондилогенной шейной миелопатии // Анналы клинической и экспериментальной неврологии. — 2015. — Т. 9, № 3. — С. 34–41.
Бывальцев В. А., Белых Е. Г., Алексеева Н. В., Сороковиков В. А. Применение шкал и анкет в обследовании пациентов с дегенеративным поражением поясничного отдела позвоночника: методические рекомендации. — Иркутск, 2013.
Гончарова З. А., Погребнова Ю. Ю., Ярош Н. М. Поздняя постлучевая миелопатия: механизмы возникновения демиелинизации, сложности диагностики // Практическая медицина. — 2017. — Т. 1, № 1 (102). — С. 173–176.
Ассоциация нейрохирургов России, Ассоциация травматологов-ортопедов России, Союз реабилитологов России, Ассоциация хирургов-вертебрологов, Ассоциация интервенционного лечения боли. Дегенеративные заболевания позвоночника: клинические рекомендации. — 2024. — 139 с.
Ассоциация нейрохирургов России. Диагностика и хирургическое лечение спондилогенной шейной миелопатии: клинические рекомендации. — М., 2015.
Никитин А. С., Камчатнов П. Р. Нейрогенная перемежающаяся хромота у больных с поясничным дегенеративным стенозом // Журнал неврологии и психиатрии им. С. С. Корсакова. — 2021. — Т. 121, № 5. — С. 7–11.
Гуща А. О., Древаль М. Д., Юсупова А. Р., Арестов С. О., Петросян Д. В. Шейная спондилогенная миелопатия: 10-летний опыт лечения // Анналы клинической и экспериментальной неврологии. — 2021. — Т. 15, № 2. — С. 21–28.
Могила В. В., Волкодав О. В., Фурсов И. В. Общая характеристика опухолей спинного мозга у взрослых // Таврический медико-биологический вестник. — 2017. — Т. 20, № 3. — С. 120–124.
Литвиненко И. В., Гимадутдинов Р. Ф., Дынин П. С., Рашидов Н. А. Подострая дисметаболическая цервикальная миелопатия с преимущественным поражением задних канатиков и полиневропатия вследствие хронического употребления закиси азота // Неврологический журнал. — 2018. — Т. 23, № 2. — С. 98–101.
Бажанов С. П., Ульянов В. Ю., Островский В. В., Щуковский В. В., Макаркина Е. В., Ульянова Е. В. Коррекция трофологической недостаточности у больных с синдромом компрессионной миелопатии различной этиологии на уровне верхнешейного отдела позвоночника // Саратовский научно-медицинский журнал. — 2012. — Т. 8, № 3. — С. 825–830.
Пономарев Г. В., Скоромец А. А., Краснов В. С. и др. Сосудистая миелопатия: причины и механизмы, возможности диагностики и лечения // Неврология, нейропсихиатрия, психосоматика. — 2018. — Т. 10, № 1. — С. 12–16.
Кудрявцев Т. М., Антипенко Е. А., Руина Е. А., Беляков К. М. Патогенетические механизмы системного поражения и клинико- прогностические факторы аутоиммунных миелитов // Госпитальная медицина: наука и практика. — 2021. — Т. 4, № 3. — С. 35–42.
Бакулин И. С., Васильев А. В., Брюхов В. В. и др. Дифференциальная диагностика миелитов при демиелинизирующих заболеваниях // Нервные болезни. — 2015. — № 4. — С. 9–17.
Данилова М. А., Байдина Т. В. Дифференциальная диагностика миелитов // Материалы межрегиональной научно-практической конференции с международным участием «Неврологические чтения в Перми». — Пермь, 2022. — С. 40–47.
Каледа П. В., Янишевский С. Н., Назаров А. С., Олейник Е. А., Жарова Е. Н. Дегенеративная шейная миелопатия: комплексный анализ диагностики, клинической картины и современных стратегий послеоперационной реабилитации // Российский нейрохирургический журнал имени профессора А. Л. Поленова. — 2024. — Т. 16, № 2. — С. 165–173.
Одинак М. М., Андреева Г. О., Базилевич С. Н. и др. Спинальная неврология: учебное пособие. — 2-е изд., перераб. и доп. – СПб: СпецЛит, 2024. — 463 с.
Правительство Российской Федерации. Об утверждении Положения о военно-врачебной экспертизе: постановление от 04.07.2013 № 565 (ред. от 29.08.2025).
Котова О. А., Булюбаш И. Д., Байкова И. А. Психоэмоциональные особенности пациентов, перенёсших спинномозговую травму (обзор литературы) // Журнал Гродненского государственного медицинского университета. — 2013. — № 4. — С. 17–21.
Бервицкий А. В., Гужин В. Э., Мойсак Г. И., Баченко В. Я., Рзаев Д. А. Тромбоэмболические осложнения в нейрохирургии: решения на границе возможного и необходимого (обзор литературы) // Нейрохирургия. — 2020. — Т. 22, № 4. — С. 112–122.
Парфенов В. А., Яхно Н. Н., Евзиков Г. Ю. Нервные болезни: учебник. — М.: Медицинское информационное агентство, 2018. — 496 с.
Некрасов А. К., Некрасов М. А., Игошин Ю. А. и др. Острая дискогенная поясничная миелопатия: клиническая характеристика и варианты течения // Вестник Ивановской медицинской академии. — 2007. — Т. 12, № 3–4. — С. 107.
Кан С. Л., Чурляев Ю. А. Интенсивная терапия тяжелой позвоночно-спинномозговой травмы (обзор литературы) // Политравма. — 2007. — № 2. — С. 67–75.

