Определение болезни. Причины заболевания
Дивертикул мочевого пузыря (Bladder diverticulum) — это выпячивание стенки пузыря, которое сообщается с ним небольшой шейкой. Патология часто протекает бессимптомно, но может проявляться задержкой мочеиспускания и кровью в моче.
Дивертикулы обычно выявляют случайно при обследовании по поводу частых инфекций мочевыводящих путей.
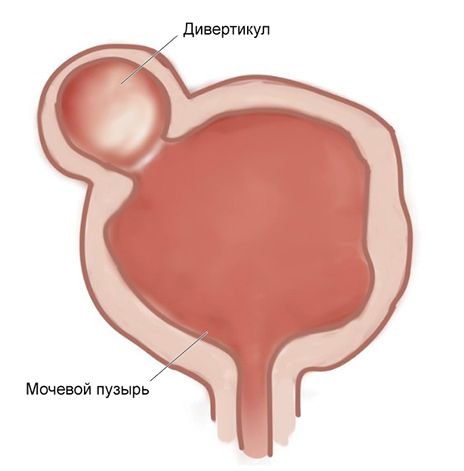
Дивертикул мочевого пузыря
Дивертикулы мочевого пузыря бывают двух видов: врождённые и приобретённые. Врождённые дивертикулы, как правило, одиночные, а приобретённые в основном множественные.
Около 90 % дивертикулов выявляют у взрослых, 10 % — у детей. В среднем они встречаются у 1,7 % детей [1][2]. Патология более характерна для взрослых мужчин, у женщин она возникает редко [3].
В 90 % случаев дивертикулы формируются в области боковых и задней стенок вблизи устья мочеточника, реже — в области дна и верхушки мочевого пузыря [4]. У детей в 50 % случаев дивертикул возникает справа, в 43,3 % — слева, в 6,7 % — с двух сторон [5].
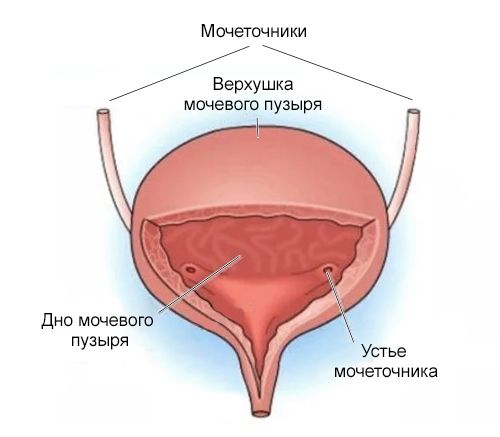
Строение мочевого пузыря
Размеры дивертикула бывают разными — от небольших до гигантских. Самый большой описанный удалённый дивертикул достигал 21,5 × 27,3 × 20,5 см [10]. Приобретённые дивертикулы почти всегда протекают с закупоркой выходного отверстия мочевого пузыря или нейрогенной дисфункцией, т. е. поражением нервных путей, из-за чего нарушается мочеиспускание [9].
Чаще всего встречается парауретральный дивертикул (дивертикул Хатча), который развивается из-за слабости мышц вокруг входа мочеточника в мочевой пузырь [2].
Причины дивертикула мочевого пузыря
Врождённый дивертикул формируется из-за слабости детрузора — мышечной оболочки мочевого пузыря. Патология часто встречается при генетических нарушениях соединительной ткани: синдромах Элерса — Данлоса, Уильямса, Игла — Барретта, болезни Менкеса и анемии Даймонда — Блэкфана [6][7][8].
Вторичные дивертикулы формируются, когда внутри мочевого пузыря повышается давление, из-за чего его стенки слишком растягиваются.
Причиной повышенного внутрипузырного давления могут быть:
- фиброз шейки мочевого пузыря;
- обструкция (закупорка) выходного отверстия мочевого пузыря;
- клапан задней части мочеиспускательного канала — складки слизистой оболочки, которые перекрывают канал на выходе из мочевого пузыря и мешают опорожниться;
- нейрогенный мочевой пузырь (у взрослых он может возникнуть при инсульте, операциях, переломе позвоночника, энцефалите, рассеянном энцефаломиелите, полинейропатии, полирадикулоневрите, туберкуломе, холестеатоме; у детей — при врождённых дефектах развития центральной нервной системы, позвоночника и мочевыделительных органов, а также после родовой травмы);
- увеличение предстательной железы (гипертрофия, карцинома);
- большое уретероцеле;
- стриктура (сужение) мочеиспускательного канала.
Симптомы дивертикула мочевого пузыря
Дивертикулы мочевого пузыря часто протекают без симптомов или с незначительным дискомфортом в животе и расстройством мочеиспускания.
При больших дивертикулах мочевой пузырь опорожняется медленно или не полностью, из-за чего может возникать ощущение полноты в нижней части живота и двойное мочеиспускание (попытка опорожнить мочевой пузырь во второй раз перед выходом из туалета). Однако эти симптомы могут быть вызваны множеством других заболеваний нижних мочевыводящих путей.
Наиболее распространённое проявление врождённого дивертикула мочевого пузыря — это повторяющиеся инфекции мочевыводящих путей, которые обычно проявляются болями в животе и пояснице, частыми и болезненными мочеиспусканиями малыми порциями. Менее распространённые признаки — кровь в моче и дискомфорт в животе [11][12].
Иногда крупные дивертикулы могут нарушать работу кишечника. Пациенты жалуются на боли в животе, тошноту и рвоту, запор, отсутствие отхождения газов или кала, вздутие живота в течение трёх дней и более.
В зависимости от размера и расположения дивертикул может привести к обструкции мочеточника (в 5 % случаев), пузырно-мочеточниковому рефлюксу (9–13 %) или закупорке на уровне шейки мочевого пузыря или уретры [14].
У детей дивертикул может проявляться энурезом и болью в правой подвздошной ямке (области паха справа) [15]. При присоединении инфекции повышается температура, появляется слабость и тошнота [14][17].
Патогенез дивертикула мочевого пузыря
Причины формирования дивертикулов до конца не изучены.
Врождённый дивертикул — это аномалия развития, при которой участок слизистой оболочки мочевого пузыря проходит сквозь слабую часть его стенки [36]. Поэтому стенки врождённого дивертикула состоят из тех же слоёв, что и мочевой пузырь. Основной причиной патологии является слабость на уровне мочеточниково-пузырного соединения [18][19][20].
При синдроме «сливового живота» (слабости брюшной мускулатуры, аномалии мочевых путей и внутрибрюшном крипторхизме) или заднем клапане уретры дивертикулы могут располагаться в куполе мочевого пузыря и быть связаны с недостаточным его опорожнением. Врождённый дивертикул часто встречается при наследственной патологии соединительной ткани: синдромах Уильямса, Элерса — Данлоса, болезни Менкеса и алкогольном синдроме плода. Неясно, существует ли генетическая предрасположенность к образованию дивертикулов мочевого пузыря у людей без перечисленных синдромов, но сообщалось о врождённых дивертикулах у близнецов [21].
Приобретённые, или вторичные, дивертикулы чаще всего возникают на фоне нейрогенной дисфункции мочевого пузыря или закупорке его выходного отверстия. При затруднённом опорожнении в мочевом пузыре повышается давление, мышечная стенка при этом сначала разрастается, но со временем компенсировать нарушение становится невозможно, и она атрофируется. Повреждённые волокна мышечного слоя расходятся, и слизистая оболочка выпячивается наружу. Отличительная черта приобретённого дивертикула — это отсутствие мышечного слоя в его стенке.
Приобретённые дивертикулы чаще всего расположены вблизи мочеточниково-пузырного отверстия, но встречаются и в других частях мочевого пузыря. Патология обычно возникает после 60 лет, когда развиваются болезни предстательной железы. Часто такие дивертикулы множественные и сочетаются с трабекуляцией — изменением стенок мочевого пузыря, при котором образуется множество мелких выступов (трабекул), пронизывающих мышечную ткань пузыря [22].
![Трабекуляция [37] Трабекуляция [37]](/media/bolezny/divertikul-mochevogo-puzyrya/trabekulyaciya-37_s_Ycmqkl0.jpeg)
Трабекуляция [37]
Классификация и стадии развития дивертикула мочевого пузыря
В зависимости от причины и времени развития выделяют:
- вторичные дивертикулы (приобретённые);
- первичные (врождённые).
В зависимости от количества:
- одиночные дивертикулы;
- множественные.
По строению:
- истинные дивертикулы — их стенка имеет такое же строение, как и стенка мочевого пузыря;
- ложные — стенка представляет собой слизистую с подслизистой основой.
Классификация дивертикулов мочевого пузыря у детей по причине патологии:
- связанные с закупоркой мочевых путей на уровне шейки мочевого пузыря или уретры;
- развившиеся после операций на мочевом пузыре;
- связанные с различными генетическими синдромами: Игла — Барретта, Элерса — Данлоса, Уильямса, алкогольным синдромом плода и болезнью Менкеса;
- первичные врождённые дивертикулы (идиопатические) — точная причина патологии неясна [23].
Первичные дивертикулы в зависимости от расположения можно разделить на три типа:
- Парауретральные — возникают вблизи отверстия мочеточника, которое образует шейку дивертикула. К этому типу относится 90 % дивертикулов [38]. Мочеточник при этом может находиться в мочевом пузыре или в дивертикуле.
- Заднебоковые — располагаются в области заднебоковой стенки мочевого пузыря выше устья мочеточника. Встречаются примерно в 10 % случаев. Могут значительно увеличиваться и сдавливать мочеиспускательный канал.
Также выделяют множественные дивертикулы (без обструкции): изолированные, чаще у девочек, и связанные с синдромами Элерса — Данлоса, Вильямса — Берена, Менкеса и др.
Осложнения дивертикула мочевого пузыря
- При разрыве крупного дивертикула (более 30 мм) может развиться перитонит.
- Застой мочи в дивертикуле приводит к присоединению вторичной инфекции, развитию пиелонефрита, артериальной ренальной гипертензии, хронической болезни почек, упорного, неподдающегося терапии цистита или дивертикулита, разрушению почечной паренхимы, образованию камней или опухолей [22].
- Застой мочи и хроническое воспаление также повышают риск развития рака мочевого пузыря. Основной симптом опухолей в дивертикуле — это появление крови в моче, которое не сопровождается болью [13]. Такие новообразования часто поздно диагностируются.
- Если устье мочеточника открывается в полость дивертикула, развивается пузырно-мочеточниковый рефлюкс, что приводит к пиелонефриту, гидронефрозу и почечной недостаточности.
- В дивертикуле могут находиться камни, а у женщин — очаг эндометриоза.
- Может развиться паховая грыжа.
Диагностика дивертикула мочевого пузыря
Дивертикул мочевого пузыря можно заподозрить при рецидивирующей инфекции мочевыводящих путей и проблемах с мочеиспусканием [14]. Диагноз устанавливается на основании ультразвукового исследования (УЗИ), компьютерной и магнитно-резонансной томографии (КТ и МРТ), цистографии и цистоскопии.
Пренатальная диагностика
Врождённые аномалии почек и мочевых путей выявляют на скрининговом УЗИ, проводимом на 12–14, 18–20 и 34–36-й неделях беременности. При подозрении на врождённые дефекты врач смотрит, соответствует ли развитие органов мочевой системы сроку беременности. При УЗИ почек и мочевых путей оценивают наличие, расположение и размеров почек, их структуру и эхогенность (насколько ткани отражают или не отражают ультразвук). Наиболее частым маркером патологии в пренатальном периоде является расширение собирательной системы почки и увеличение объёма мочевого пузыря.
Осмотр
Большие дивертикулы у детей и взрослых могут прощупываться как округлые образования в нижней части живота.
Лабораторные исследования
При присоединении хронической инфекции в результатах анализов будут признаки воспалительных заболеваний мочевых путей:
- Общий анализ крови — увеличивается количество лейкоцитов со сдвигом формулы влево, повышается СОЭ. Редко, в тяжёлых случаях, снижается уровень гемоглобина. Вне периода обострения изменений в анализе может не быть.
- Общий анализ мочи — плотность мочи снижается, возможна протеинурия (белок в моче, до 3 г/л), лейкоцитурия (пиурия — гной в моче), бактериурия (бактерии в моче, может быть и без лейкоцитурии), наблюдаются гиалиновые и эпителиальные, реже зернистые, цилиндры, микро- и макрогематурия. Рецидивирующая или стойкая пиурия — это один из основных признаков дивертикула мочевого пузыря.
- Бактериологическое исследование мочи — выявляется возбудитель инфекции [17].
- Биохимический анализ крови — увеличивается уровень альфа-2- и гамма-глобулинов, может повышаться уровень мочевины и креатинина. При тяжёлом течении инфекции снижается уровень общего белка крови, билирубин, фибриноген, антитромбин III и фибринолитическая активность.
Инструментальные методы
1. Уродинамические исследования (урофлоуметрия, цистометрия и электромиография мочевого пузыря) — позволяют оценить работу мочевого пузыря и уретры, выявить нарушение опорожнения мочевого пузыря и повышение внутрипузырного давления.

Урофлоуметрия
2. Ультразвуковая диагностика:
- УЗИ мочевого пузыря. На УЗИ дивертикулы выглядят как округлые тёмные образования, располагающиеся в основании мочевого пузыря или вблизи отверстия мочеточника. В просвете дивертикула могут быть выявлены конкременты (камни) — яркие участки с мерцанием при цветной допплерографии. В режиме ЦДК (цветного допплеровского картирования) визуализируются разнонаправленные потоки, втекающие и вытекающие из дивертикула [6]. При допплерографии врач обращает внимание на цветовой поток, соединяющий мочевой пузырь с дивертикулом: он позволяет отличить дивертикул от других околопузырных новообразований. С помощью энергетического допплера возможно увидеть васкуляризацию (образование сосудов) в опухолях, напоминающих дивертикул.
- УЗИ почек. У детей чаще всего расширена чашечно-лоханочная система (ЧЛС), могут быть признаки инфекции мочевыводящих путей (уплотнение стенок ЧЛС, взвесь в просвете ЧЛС и мочевого пузыря). У взрослых может развиться хронический пиелонефрит, который проявляется уменьшением размеров почек, неровностью их контура, неоднородностью паренхимы, ослаблением рисунка коркового и мозгового слоёв почки [25].

УЗИ почек и мочевого пузыря
3. Рентгенологические методы:
- Внутривенная урография. Позволяет исключить обструктивную уропатию, при которой мочевой тракт заблокирован или сужен, что препятствует нормальному току мочи. Метод основан на способности почек вырабатывать определённые рентгеноконтрастные вещества, введённые в организм, в результате чего на рентгенограммах получается изображение почек и мочевых путей. Конкременты, взвесь или опухоль в просвете видны как уменьшение или полное исчезновение тени на ограниченном участке. Благодаря визуализации шейки дивертикула, можно отличить эту патологию от кист малого таза или придатков.
- Микционная цистоуретрография. Помимо прямых проекций, рентгенографию обязательно выполняют в позиции 3/4. Тень дивертикула выглядит более плотной, чем тень полости пузыря, и обычно определяется в боковой или косой проекции [14][17].
- КТ почек и мочевыводящих путей с контрастированием. Проводится для уточнения строения, расположения и размеров дивертикула и исключения или подтверждения сопутствующей урологической патологии.
- МРТ. В режиме Т1-ВИ выявляется образование, растущее в полость мочевого пузыря, в режиме Т2-ВИ — образование с высокоинтенсивным сигналом, соединяющееся с мочевым пузырём. Можно визуализировать расхождение по фазе между движением мочи и отверстием мочевого пузыря (т. е. на МРТ движение мочи и отверстие мочевого пузыря выглядят по-разному).
4. Эндоскопические методы (цистоскопия). Выявляют характерный вход в дивертикул, иногда — периодические сокращения мышечного кольца, окружающего вход в дивертикул. Во время цистоскопии из дивертикула берут цитологический анализ и биопсию стенки, чтобы исключить злокачественные опухоли [26].
Дифференциальная диагностика
Дивертикул нужно отличать от кист мочеполовой системы (овариальных, околоматочных, тубоовариальных, расширения маточных труб). При этих патологиях не нарушается мочеиспускание, а на УЗИ образование не сообщается с мочевым пузырём. Для уточнения проводят КТ почек и мочевыводящих путей.
Также дивертикул следует отличать от расширения мочеточника и уретероцеле. В отличие от дивертикула, при уретероцеле часть мочеточника выпячивается по средней линии в мочевой пузырь.
Лечение дивертикула мочевого пузыря
При случайно обнаруженных врождённых или приобретённых дивертикулах, которые протекают без симптомов и осложнений, показано тщательное наблюдение у врача-уролога. Размер дивертикула на тактику лечения не влияет.
Дивертикулэктомию (удаление дивертикула) проводят при симптомах и осложнениях: хронической инфекции мочевыводящих путей, камнях внутри дивертикула, карциноме или предраковых изменениях [27][28][29][30].
Если дивертикул выявлен на фоне обструкции выходного отверстия мочевого пузыря, то в первую очередь нужно устранить её. Для этого выполняют катетеризацию мочевого пузыря и медикаментозное лечение доброкачественной гиперплазии предстательной железы. Этот подход позволяет уменьшить послеоперационные осложнения и риск повторных операций.
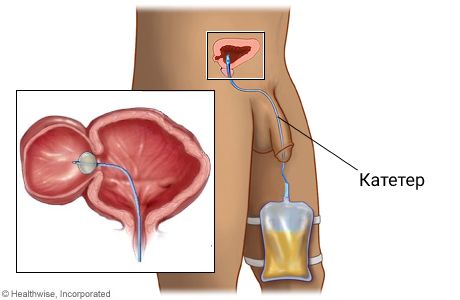
Катетеризация мочевого пузыря
Эндоскопическое лечение
С помощью эндоскопии расширяют отверстие перешейка между мочевым пузырём и дивертикулом, что обеспечивает полный отток мочи.
Эндоскопическое лечение проводится у пациентов старшего возраста (у молодых — при небольших дивертикулах) или у тех, кому выполняли трансуретральную резекцию простаты — удаление тканей предстательной железы.
Преимущества эндоскопического метода перед открытой резекцией: процедура менее инвазивная, меньше кровопотеря во время операции и риск осложнений, в том числе инфекционных, пациент быстрее восстанавливается [23][32][33].
Открытое хирургическое лечение
Открытое иссечение обычно выполняют с помощью трансвезикального доступа, т. е. хирург вскрывает мочевой пузырь, но может применяться экстравезикальный (внепузырный) и комбинированный подходы. Затем мочевой пузырь фиксируют, дивертикул отделяют от его стенок, прошивают, перевязывают его шейку саморассасывающимся шовным материалом (кетгутом), отсекают между лигатурой и зажимом, наложенным выше места прошивания.
При выраженном увеличении и непроходимости предстательной железы одновременно может быть выполнена открытая надлобковая аденомэктомия — удаление аденомы через надлобковый разрез. После этого делается продольный разрез, который обеспечивает доступ к мочевому пузырю. Затем по краям устанавливают специальные держатели, которые держат мочевой пузырь и позволяют хирургу провести необходимые манипуляции. После этого приступают к вылущиванию аденомы. Затем мочевой пузырь ушивают и проводят трансвезикальную дивертикулэктомию.
При трансвезикальной дивертикулэктомии мочевой пузырь вскрывают вдоль передней стенки и выводят шейку дивертикула. При выполнении этой техники необходимо соблюдать осторожность, чтобы не повредить окружающие органы и сосуды.
При больших дивертикулах или развитом спаечном процессе в малом тазу трансвезикальный подход может оказаться невозможным. В таких случаях применяется комбинированный внутрипузырной и внепузырной доступ.
Независимо от используемой техники, во время удаления дивертикула требуется осторожность, чтобы не повредить мочеточник, так как многие дивертикулы расположены рядом с ним или прикреплены к нему. Чтобы не повредить мочеточник, до или во время операции устанавливают стенты.
Лапароскопическая роботизированная дивертикулэктомия
Операцию проводят с помощью робота da Vinci. Пациента вводят в состояние наркоза, укладывают на спину и делают лапароцентез — проколы брюшной стенки. Через них вводят оптический троакар, специальный газ, чтобы расширить брюшную стенку, три рабочих троакара da Vinci и ассистентский порт. Затем выделяют мочевой пузырь и предстательную железу. Для контроля визуализации дивертикула во время операции проводят цистоскопию. После этого дивертикул выделяют, удаляют и устанавливают дренажную трубку. Затем газ выводят из брюшной полости, препарат извлекают через один из разрезов, где были расположены эндопорты, и ушивают троакарные раны.
Преимущества роботизированной операции: 3D-визуализация, комбинированный подход (вне- и внутрипузырный), что особенно важно, когда дивертикул находится максимально близко к мочеточнику, при необходимости можно сделать уретероцистонеостомию (пересадку мочеточника), удобное наложение швов на мочевой пузырь, меньше кровопотеря и период нахождения в стационаре.
Послеоперационные осложнения
Наиболее тяжёлым осложнением при дивертикулэктомии мочевого пузыря является повреждение мочеточника. К счастью, оно встречается редко. Избежать такого повреждения помогает установка мочеточникового стента, а при полном пересечении — имплантация мочеточника в мочевой пузырь.
К другим осложнениям относится инфекция мочевыводящих путей, кровотечение, мочевой свищ, повреждение кишечника и длительная экстравазация мочи после операции (моча выходит из мочевого пузыря или мочеточников и проникает в окружающие ткани вместо того, чтобы проходить по мочеиспускательному пути).
Что делать после операции
Чтобы предотвратить инфекционно-воспалительные осложнения, после операции проводится катетеризация мочевого пузыря и антибактериальная терапия [14][35]. Также в послеоперационном периоде необходимо обильное питьё для естественного промывания мочевого пузыря. На следующий день после хирургического вмешательства нужно начинать вставать и ходить, но после полостной операции следует избегать чрезмерных нагрузок в течение нескольких месяцев.
В дальнейшем нужно раз в три месяца посещать уролога и четыре раза в год делать УЗИ мочевого пузыря с определением остаточного объёма мочи [35].
Прогноз. Профилактика
Даже при бессимптомном дивертикуле нужно пройти все назначенные обследования и регулярно посещать врача, так как при этом нарушении из-за застоя мочи повышается риск образования камней, развития инфекции мочевыводящих путей и злокачественных опухолей.
Лечение, как правило, помогает справиться с возникшими симптомами и полностью устранить дивертикул без последствий [39].
Чтобы предотвратить формирование дивертикулов, следует сразу обращаться к врачу при нарушении мочеиспускания, регулярно проходить профилактические осмотры и своевременно лечить воспалительные заболевания органов малого таза.
Список литературы
Каганцов И. М., Дубров В. И., Бондаренко С. Г. и др. Лапароскопическая резекция дивертикула мочевого пузыря у детей // Российский вестник детской хирургии, анестезиологии и реаниматологии. — 2019. — № 3. — C. 51–57.
Blane C. E., Zerin J. M., Bloom D. A. Bladder diverticula in children // Radiology. — 1994. — № 3. — Р. 695–697. ссылка
Boechat M. I., Lebowitz R. L. Diverticula of the bladder in children // Pediatric Radiology. — 1978. — № 1. — Р. 22–28. ссылка
Psutka S. P., Cendron M. Bladder diverticula in children // J Pediatr Urol. — 2013. — № 2. — Р. 129–138. ссылка
Garat J. M., Angerri O., Caffaratti J. et al. Primary Congenital Bladder Diverticula in Children // Urology. — 2007. — № 5. — Р. 984–988.ссылка
Shukla A. R., Bellah R. A., Canning D. A. et al // Giant bladder diverticula causing bladder outlet obstruction in children // J Urol. — 2004. — № 5, Pt. 1. — P. 1977–1979. ссылка
Burrows N. P., Monk B. E., Harrison J. B., Pope F. M. Gaint bladder diverticulum in Ehlers-Danlos syndrome type I causing outflow obstruction // Clin Exp Dermatol. — 1998. — № 3. — Р. 109–112.ссылка
Harcke J. H. T., Capitanio M. A., Grover W. D., Valdes-Dapena M. Bladder diverticula and menkes’ syndrome // Radiology. — 1977. — № 2. — P. 459–461. ссылка
Zahr R. A., Chalhoub K., Ollaik F., Nohra J. Congenital Bladder Diverticulum in Adults: A Case Report and Review of the Literature // Case Rep Urol. — 2018.ссылка
Kumar S., Jayant K., Barapatra Y., Rani J. Agrawal Giant Urinary Bladder Diverticula presenting as Epigastric Mass and Dyspepsia // Nephro-Urol Mon. — 2014. — № 4.ссылка
Evangelidis A., Castle E. P., Ostlie D. J. Surgical management of primary bladder diverticula in children //J Pediatr Surg. — 2005. — № 4. — Р. 701–703. ссылка
Pieretti R. V., Pieretti-Vanmarcke R. V. Congenital bladder diverticula in children // J Pediatr Surg. — 1999. — № 3. — Р. 468—473.ссылка
Moussaa M., Chakra М. А. Urothelial carcinoma arising from a bladder diverticulum containing multiple stones: A case report // Urol Case Rep. — 2018. — Vol. 20. — Р. 80–82. ссылка
Хинман Ф. Оперативная урология. — М., 2001. — 557 с.
Garat J. M., Angerri O., Caffaratti J. et al. Primary congenital bladder diverticula in children // Urology. — 2007. — № 5. — Р. 984–988. ссылка
Rossini L., Tobaldi F., Parca A. et al. Giant diverticulum of the bladder. A case report // Minerva Chir. — 1991. — № 12. — P. 719–721.ссылка
Кузнецова П. Ф., Стрельников А. И. Структурная перестройка стенки мочевого пузыря у больных с инфравезикальной обструкцией // Труды 1-го съезда Российского общества патологоанатомов. — 1996. — С. 121–122.
Johnston J. Vesical diverticula without urinary obstruction in childhood // J Urol. — 1960. — № 4. — Р. 535–538.
Катибов М. И., Богданов А. Б. Врождённые аномалии мочевого пузыря: мировые и отечественные данные // Экспериментальная и клиническая урология. — 2021. — № 2. — С. 74–82.
Thomas J. C., DeMarco R. T., Pope J. C. Molecular biology of ureteral bud and trigonal development // Curr Urol Rep. — 2005. — № 2. — Р. 46–51. ссылка
Beall M. E., Berger M. P. Congenital bladder diverticula in adult twins // Urology. — 1978. — № 5. — Р. 498–499.ссылка
Zurbano А. J. M., Casado S. J., Dambros M. et al. Urodynamics of the bladder diverticulum in the adult male // Arch Esp Urol. — 2005. — № 7. — Р. 641–649.ссылка
Мартов А. Г., Москалев А. Ю., Гущин Б. Л. и др. Эндоскопическое лечение дивертикулов мочевого пузыря // Урология. — 2001. — № 6. — С. 40–44.
Luciani L. G., Giesti G. It trattamento endoscopico dei diverticoli vesicali // Arch It Urol. — 1998. — № 1. — P. 23–26.ссылка
Corbett H. J., Talwalker A., Shabani A., Dickson A. P. Congenital diverticulum of the bladder mimicking tumour // J Pediatr Urol. — 2007. — № 4. — Р. 323–325.ссылка
Golijanin D., Yossepowitch O., Beck S. D. et al. Carcinoma in a bladder diverticulum: presentation and treatment outcome // J Urol. — 2003. — № 5. — Р. 1761–1764. ссылка
Nerli R. B., Ghagane S. C., Musale A. et al. Congenital bladder diverticulum in a child: Surgical steps of extra-vesical excision // Urol Case Rep. — 2018. — № 2. — Р. 42–43. ссылка
Khemakhem R., Ghorbel S., Jlidi S. et al. Management of congenital bladder diverticulum in children: A report of seven cases // Afr J Paediatr Surg. — 2013. — № 2. — Р. 160–163. ссылка
Celebi S., Sander S., Kuzdan O. et al. Current diagnosis and management of primary isolated bladder diverticula in children // J Pediatr Urol. — 2015. — № 2. — Р. е1—е5.ссылка
Alexander R. E., Kum J. B., Idrees M. Bladder diverticulum: clinicopathologic spectrum in pediatric patients // Pediatr Dev Pathol. — 2012. — № 4. — Р. 281–285.ссылка
Smet E., Laguna P. P., Bayarri J. S., Rodríguez J. V. Cirugia endoscopica del diverticulo vesical // Actas Urologicas Espanolas. — 1996. — № 9. — P. 783–785.ссылка
Pham K. N., Jeldres C., Hefty T., Corman J. M. Endoscopic Management of Bladder Diverticula // Rev Urol. — 2016. — № 2. — Р. 114–117.ссылка
Gil-Vernet J. M. Bladder diverticulectomy. — Philadelphia, 1998. — Р. 205–209.
Sierra J. M., Galante-Romo I., Ortiz-Oshiro E. et al. Bladder diverticulum robotic surgery: systematic review of case reports // Urol Int. — 2010. — № 4. — Р. 381–385. ссылка
Министерство здравоохранения Российской Федерации. Федеральные клинические рекомендации по оказанию медицинской помощи детям с дивертикулом мочевого пузыря. — М., 2015. — 8 с.
What is a Bladder Diverticulum? // Urology Care Foundation. [Электронный ресурс]. Дата обращения: 21.03.2023.
Akagi T., Mukai T., Fujita S. Bladder carcinoma in situ in a patient with Lupus cystitis // Modern Rheumatology Case Reports. — 2018. — № 1. — Р. 1–4.
Zahr R. A., Chalhoub K., Ollaik F., Nohra J. Congenital Bladder Diverticulum in Adults: A Case Report and Review of the Literature // Case Rep Urol. — 2018. ссылка
Halaseh S. A., Leslie S. W. Bladder Diverticulum // StatPearls Publishing. — 2023. ссылка

