Определение болезни. Причины заболевания
Синдром Ди Джорджи (DiGeorge syndrome) — это редкое врождённое заболевание, которое возникает из-за потери небольшого участка генетического материала 22-й хромосомы. Данная мутация нарушает работу нескольких органов и систем, поэтому проявления этой болезни очень разные. Обычно наблюдается триада симптомов: врождённый порок сердца, аномалии строения лица и иммунодефицит из-за частичного или полного отсутствия тимуса (вилочковой железы) и паращитовидной железы. Также у пациентов обычно снижен уровень кальция в крови [1][2].
Внешне синдром Ди Джорджи может проявляться расщелиной верхнего нёба и губы, низко посаженными ушами, широко расставленными глазами и др.
![Ребёнок с синдромом Ди Джорджи [13] Ребёнок с синдромом Ди Джорджи [13]](/media/bolezny/sindrom-di-dzhordzhi/rebyonok-s-sindromom-di-dzhordzhi-13_s.jpeg?dummy=1754470714570)
Ребёнок с синдромом Ди Джорджи [13]
Это состояние имеет множество названий. В отечественной литературе чаще используется термин «Первичный иммунодефицит. Синдром Ди Джорджи», а в зарубежной — «Синдром делеции 22-й хромосомы» («22q11.2 deletion syndrome»).
В 1965 году американский врач и детский эндокринолог Анджело М. Ди Джорджи подробно описал трёх пациентов с аплазией (отсутствием или недоразвитостью) тимуса и паращитовидных желёз и выделил характерные особенности болезни: нарушения клеточного иммунитета и гипопаратиреоз. В 1991 году учёные нашли генетическую причину синдрома Ди Джорджи — делецию (утрату участка хромосомы) в 11-м локусе (области) длинного плеча 22-й хромосомы. Также они пытались обнаружить подобную мутацию при других синдромах, имеющих схожую клиническую картину. Так, делецию 22-й хромосомы подтвердили:
- для велокардиофациального синдрома (синдрома Шпринтцена);
- синдрома лицевых и конотрункальных аномалий (врождённых пороков сердца с разделением артериального ствола);
- кардиофациального синдрома [4][11].
Все эти состояния объединили в общий синдром САТСН 22 (по аббревиатуре латинских названий основных проявлений), так как их тяжело различить из-за одинаковых симптомов и малого количества людей с такой мутацией. Однако термин САТСН 22 ассоциировался с безвыходной ситуацией, описанной в одноимённом романе Джозефа Хеллера, что неуместно для этого синдрома, так как его проявления поддаются лечению. Поэтому название заменили на «синдром делеции 22q11.2» [6].
В России при наличии подтверждённой генетической мутации и хотя бы одного симптома ставят диагноз «синдром Ди Джорджи».
Эта болезнь встречается относительно редко — у одного из 2–7 тыс. новорождённых [7]. Заболеваемость не зависит от пола и национальности [12].
В 90 % случаев синдром Ди Джорджи возникает спонтанно: родители здоровы и не имеют аномалий в наборе хромосом [2][5]. Специфические факторы риска болезни неизвестны. Однако если у одного из родителей есть этот синдром, вероятность рождения ребёнка с болезнью составляет 50 %.
Нередко симптомы больше выражены у малыша, чем у родителей. Часто люди узнают о своей болезни, когда у них рождается ребёнок с синдромом Ди Джорджи.
Симптомы синдрома Ди Джорджи
Синдром Ди Джорджи проявляется достаточно разнообразно, поэтому врачи не всегда сразу могут найти одну причину всех симптомов. У большинства женщин, вынашивающих детей с этой болезнью, беременность и роды протекают нормально. Однако у 80 % пациентов выявляется врождённый порок сердца ещё внутриутробно или сразу после рождения [1].
У людей с синдромом Ди Джорджи редко обнаруживают серьёзные скелетные аномалии, однако у них наблюдаются характерные черты лица:
- широкие переносица и кончик носа;
- мелкие зубы;
- большое расстояние между глазами;
- низко посаженные и деформированные уши и т. д. [2][8]
Также могут встречаться аномалии строения лица: расщелина твёрдого нёба, губы и уздечки. По этой причине возникают проблемы с глотанием и кормлением.
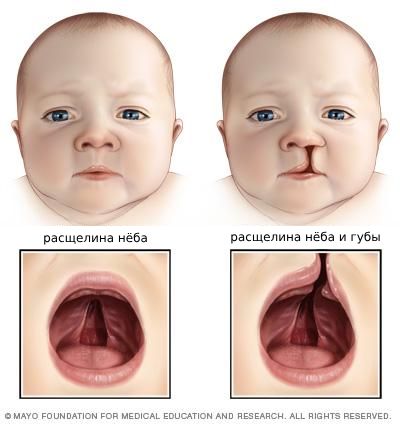
Расщелины верхнего нёба и губы
Кроме того, после рождения могут проявиться:
- бледный или синюшный цвет кожи;
- посинение носогубного треугольника;
- учащённое дыхание;
- быстрая утомляемость;
- вялость;
- дефицит массы тела;
- отставание в физическом развитии.
У новорождённых и грудных детей также могут возникнуть судороги из-за снижения уровня кальция в крови.
В более старшем возрасте на первое место выходит подверженность инфекционным заболеваниям, потому что работа иммунной системы нарушена. У пациентов с синдромом Ди Джорджи частично или полностью отсутствует тимус, который производит основные клетки иммунной системы. Поэтому дети часто болеют пневмонией, отитом, риносинуситом и др. ОРВИ протекают тяжело, часто требуется стационарное лечение. При обследовании выявляются грибковые возбудители и атипичная микрофлора [8].

Тимус
Дети с синдромом отстают в физическом развитии, часто их рост и вес ниже среднего. В пубертатный период рост может активизироваться, что позволяет «догнать» ровесников. У взрослых пациентов рост обычно не отличается от большинства здоровых людей.
При синдроме Ди Джоджи у детей часто наблюдается задержка речевого развития и иногда диагностируется тугоухость.
В школьном возрасте нередко выявляют различные психоневрологические нарушения: синдром дефицита внимания и гиперактивности (СДВГ), тревожные расстройства и др. [3]
У людей с синдромом Ди Джорджи также могут возникать пороки мочеполовой системы и органов зрения [4].
Некоторые пациенты не наблюдают у себя все симптомы, так как некоторые признаки выражены слабо или отсутствуют.
Патогенез синдрома Ди Джорджи
Причина синдрома Ди Джорджи — хромосомная мутация. В норме у человека 23 пары хромосом, они располагаются в ядрах клеток. Хромосома состоит из набора генов, каждый ген кодирует белок, который важен для правильной работы органов. Сперматозоид и яйцеклетка содержат только по одной копии каждой хромосомы. В момент оплодотворения они образуют единую клетку, которая содержит уже две копии каждой хромосомы. Совместная работа каждой пары хромосом отвечает за правильное развитие эмбриона и формирование органов.
У пациентов с синдромом Ди Джорджи возникает мутация в 11-м локусе длинного плеча 22-й хромосомы. Она происходит, когда формируется яйцеклетка или сперматозоид или при делении клеток эмбриона на ранних этапах его развития. Из-за мутации теряется небольшой участок одной копии хромосомы, содержащий около 40 генов, при этом вторая копия в паре нормальная. Отсутствующие гены отвечают за формирование нижней части лицевого скелета, тимуса, паращитовидной железы и сердца.

Делеция (потеря участка хромосомы) при синдроме Ди Джорджи
Классификация и стадии развития синдрома Ди Джорджи
В зависимости от эффективности работы иммунной системы выделяют полный и частичный синдром Ди Джорджи [1][2]. Форма болезни значительно влияет на прогноз заболевания.
При частичном синдроме Ди Джорджи уровень Т-лимфоцитов может быть в пределах нормы или снижен. В этом случае прогноз благоприятный, потому что у таких пациентов по мере взросления иммунная система обычно начинает работать лучше.
При полном синдроме прогноз неблагоприятный, так как тимус отсутствует, а уровень Т-лимфоцитов составляет менее 50/мкл. У пациентов с такой формой иммунитет ослаблен настолько, что они могут умереть в первый год жизни [4].
Осложнения синдрома Ди Джорджи
Проблемы с выработкой Т-лимфоцитов могут предрасполагать к аутоиммунным нарушениям. К осложнениям синдрома Ди Джорджи относятся:
- ювенильный ревматоидный артрит, при котором развивается поражение суставов;
- аутоиммунная гемолитическая анемия, вызывающая разрушение эритроцитов;
- идиопатическая тромбоцитопеническая пурпура, приводящая к нехватке тромбоцитов в крови;
- воспалительные заболевания кишечника;
- диффузный токсический зоб (Базедова болезнь или болезнь Грейвса) и т. д. [2]

Диффузный токсический зоб
Эти осложнения возникают во взрослом возрасте, их специфической профилактики не существует.
Примерно в 10–30 % случаев у пациентов в подростковом или взрослом возрасте могут развиваться шизофрения, биполярное расстройство и депрессия [2][9]. Также повышен риск раннего начала (до 50 лет) болезни Паркинсона [11].
Диагностика синдрома Ди Джорджи
Основной метод диагностики — молекулярно-генетическое исследование, которое позволяет обнаружить характерную делецию в 22-й хромосоме. Но важно проводить и другие обследования, чтобы оценить работу поражённых органов.
Пациенты с синдромом Ди Джорджи должны наблюдаться у нескольких специалистов: генетика, иммунолога, кардиолога, челюстно-лицевого хирурга, эндокринолога, логопеда, невролога, психолога, ортопеда и др. [1][2]
С 2023 года всем новорождённым детям в России проводят расширенный неонатальный скрининг: берут кровь из пятки младенца и определяют маркеры Т- и В-клеточных иммунодефицитов (TREC и KREC). Если TREC ниже нормы, уже в первый месяц жизни можно заподозрить полный синдром Ди Джорджи и своевременно оказать помощь.
Однако скрининг не всегда может выявить эту болезнь: при частичном синдроме данные маркеры в норме или немного снижены. При этом новорождённые с синдромом Ди Джорджи ничем не отличаются от других младенцев, и болезнь выявляется позже.
Диагностика синдрома Ди Джорджи обычно включает:
- Общий осмотр пациента. На нём обнаруживаются характерные аномалии строения лицевого скелета, расщелина нёба и верхней губы, низко посаженные уши, широкая переносица и др.
- Общий анализ крови. Позволяет выявить изменения в уровне лимфоцитов.
- Эхокардиографию (ЭхоКГ). Проводится всем детям до 6 месяцев, а при подозрении на врождённый порок сердца — сразу после рождения.
- Иммунофенотипирование. Это исследование обязательно проводят всем детям с подозрением на синдром Ди Джорджи. Оно позволяет определить количество разных видов лимфоцитов (Т-клеток, В-клеток, NK-клеток). В лаборатории дополнительно оценивают работу Т-лимфоцитов, чтобы верно поставить диагноз и запланировать лечение.
- Рентгенографию органов грудной клетки. На рентгене может отсутствовать тень тимуса, что говорит о том, что он небольшой или его вообще нет.
- Исследование гуморального звена иммунитета. Даёт возможность определить уровень иммуноглобулинов классов А, М, G, Е и оценить иммунный статус, но у многих пациентов могут быть нормальные показатели.
- Анализ микроэлементов и гормонов. Чтобы оценить работу щитовидной железы, исследуют уровень ионизированного кальция, паратиреоидного гормона, тиреотропного гормона (ТТГ) и тироксина (Т4). В зависимости от возраста у некоторых детей наблюдается снижение уровня Т4 и кальция, а также повышение уровня ТТГ.
- Электрокардиограмму (ЭКГ). Позволяет оценить электрическую активность сердца.
- Аудиометрию. Проверяется слух ребёнка.
- Ультразвуковое исследование (УЗИ) брюшной полости и малого таза. Даёт возможность выявить сопутствующие пороки развития желудочно-кишечного тракта и мочеполовой системы.
- Компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ). Проводят для обследования головного мозга, органов грудной клетки, брюшной полости и других органов, чтобы своевременно обнаружить аномалии развития.
При инструментальных обследованиях у малышей с синдромом Ди Джорджи часто выявляют такие пороки, как прерывание дуги аорты, тетрада Фалло, общий артериальный ствол и др. [1][5][8]
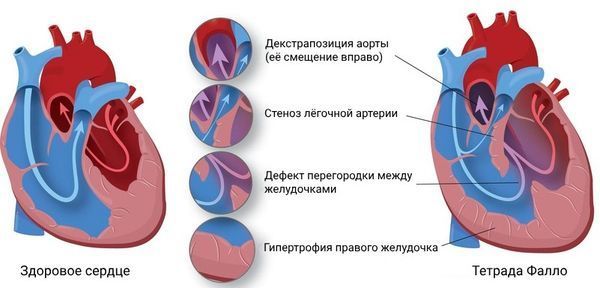
Сердце в норме и при тетраде Фалло
Также при синдроме Ди Джорджи проводят дифференциальную диагностику с другими врождёнными заболеваниями: СHARGE-синдромом, тяжёлой комбинированной иммунной недостаточностью (ТКИН), синдромом Гольденхара, диабетической эмбриопатией (нарушениями развития у ребёнка, рождённого от матери с сахарным диабетом) и т. д. [1]
Лечение синдрома Ди Джорджи
Ещё нет методов, которые могли бы полностью излечить синдром Ди Джорджи. Врачи проводят симптоматическую терапию, направленную на уменьшение проявлений и устранение осложнений заболевания. В рамках лечения применяют:
- Оперирование врождённого порока сердца — проводится при значительном поражении сердечно-сосудистой системы.
- Специальные бутылочки или зонд — используются при проблемах с кормлением из-за расщелины верхнего нёба. В тяжёлых случаях устанавливают гастростому — специальную трубку, через которую прямо в желудок вводят питание и лекарства. Если расщелина нёба и верхней губы полная, то её оперируют.
- Кальций и витамин D — вводят при судорогах на фоне снижения уровня кальция. Обычно судороги возникают в первые дни после рождения, поэтому с ними справляются ещё в стационаре. Потом они, как правило, не появляются.
- Иммуноподдерживающая терапия — назначается при частых и тяжёлых болезнях инфекциями. Выбор лечения зависит от состояния ребёнка. Если у него незначительно или умеренно снижен уровень Т-лимфоцитов, специфическую терапию не проводят. Однако врачи контролируют инфекционную заболеваемость: педиатры и иммунологи считают количество ОРВИ за год и их тяжесть, чтобы определить тактику лечения. Для профилактики детям, которые болеют долго и тяжело, выписывают внутривенные иммуноглобулины и направляют на вакцинацию. Также обязательно назначают антибиотики, когда у ребёнка есть признаки бактериальной инфекции, чтобы избежать осложнений. Если снижается гуморальный иммунитет, назначают регулярную заместительную терапию внутривенными иммуноглобулинами. В тяжёлых случаях трансплантируют тимус [11].
- Занятия с логопедом — проводят при задержке развития речи, которая может быть вызвана дефектом верхнего нёба, снижением слуха или нервно-психическими отклонениями (например, расстройством аутистического спектра). Чаще всего из-за патологий речевого аппарата дети начинают гнусавить.
У пациентов с синдромом Ди Джорджи чаще обнаруживают сопутствующие заболевания: СДВГ, расстройство аутистического спектра и фобии. Из-за этих болезней у школьников возникают сложности с обучением и нарушения поведения. Такие дети консультируются у неврологов, психологов и психиатров.
Во взрослом возрасте люди с синдромом Ди Джорджи продолжают наблюдаться у иммунолога, кардиолога, эндокринолога и невролога. Принципы лечения сохраняются [1].
Прогноз. Профилактика
Прогноз синдрома Ди Джорджи зависит от степени выраженности симптомов [10].
Если у пациента нет жизнеугрожающих состояний, он может прожить долгую жизнь и завести детей [4].
При тяжёлом врождённом пороке развития сердечно-сосудистой системы и других органов ребёнок может умереть в первые месяцы жизни. Однако сейчас такие дети выживают чаще благодаря развитию медицины и пренатальной диагностики.
Профилактика синдрома Ди Джорджи
Когда в семье уже есть ребёнок с таким диагнозом, вероятность повторения мутации зависит от хромосомного набора родителей. Если результаты генетического анализа показывают, что у матери и отца нормальные хромосомы, то рождение ещё одного малыша с синдромом Ди Джорджи маловероятно. Однако если у одного из родителей есть хромосомная перестройка, то риск синдрома у будущих детей значительно повышается. Поэтому при планировании новой беременности таким родителям следует проконсультироваться с генетиком, чтобы обсудить индивидуальный риск, рассмотреть разные варианты зачатия и проведение пренатальной и преимплантационной генетической диагностики.
Преимплантационная генетическая диагностика проводится при экстракорпоральном оплодотворении (ЭКО). В случае искусственного зачатия у партнёров делают забор сперматозоидов и созревших яйцеклеток, помещают их в специальную среду, чтобы оплодотворить и получить эмбрионы. Потом проводят биопсию эмбрионов (берут небольшое количество клеток), выбирают здоровый и переносят его в матку. Такой метод позволяет предотвратить появление синдрома Ди Джорджи.
Если же родители выбирают естественное зачатие, то можно провести инвазивную пренатальную диагностику. В этом случае на ранних стадиях беременности делают биопсию хориона (зародышевой оболочки) или амниоцентез (взятие околоплодных вод) для исследования хромосом ребёнка.

Амниоцентез
Такие же мероприятия необходимо провести при планировании первой беременности, если у одного из партнёров уже обнаружен синдром Ди Джорджи.
Список литературы
Румянцев А. Г., Масчан А. А. Диагностика и лечение синдрома делеции 22 хромосомы: клинические рекомендации. — М., 2014. — 12 с.
Национальное общество детских гематологов и онкологов. Синдром делеции 22 хромосомы (синдром Ди Георга (Ди Джорджи)): клинические рекомендации. — М., 2018. — 33 с.
Черемохин Д. А., Дерябина С. С., Тузанкина И. А., Власова Е. В. и др. Вариативность симптомокомплекса CATCH-22 в рамках синдрома делеции 22q11.2 // Медицинская иммунология. — 2021. — № 6. — С. 1357–1366.
Павликов А. А., Мельникова И. М., Пахомова Т. И., Мякин Н. П. Синдром Ди Джорджи: ранняя диагностика в практике педиатра // Лечащий Врач. — 2023. — № 9. — С. 64–69.
Винокурова Е. А., Скрябин Е. Г., Белов В. П. Возможности современной пренатальной диагностики микроделеционного синдрома 22q11.2 (синдрома Ди Джорджи) // Российский вестник акушера-гинеколога. — 2022. — № 4. — С. 39–46.
Shprintzen R. J. Velo-cardio-facial syndrome: 30 Years of study // Dev Disabil Res Rev. — 2008. — № 1. — Р. 3–10.ссылка
Diniz B. L., Deconte D., Gadelha K. A., Glaeser A. B. et al. Congenital Heart Defects and 22q11.2 Deletion Syndrome: A 20-Year Update and New Insights to Aid Clinical Diagnosis // J Pediatr Genet. — 2023. — № 2. — Р. 113–122.ссылка
Пашнина И. А., Власова Е. В., Дерябина С. С. Клинико-лабораторная характеристика пациентов с синдромом Ди Джорджи // Российйский иммунологический журнал. — 2019. — № 3. — С. 1239–1243.
Дьякова С. Э., Мизерницкий Ю. Л., Швец О. В., Лев Н. С. и др. Синдром Ди Джорджи в практике детского пульмонолога // Российский вестник перинатологии и педиатрии. — 2016. — № 5. — С. 57–63.
Cortés-Martín J., Peñuela N. L., Sánchez-García J. C., Montiel-Troya M. et al. Deletion Syndrome 22q11.2: A Systematic Review // Children (Basel). — 2022. — № 8. — Р. 1168.ссылка
Нacıhamdioğlu B., Hacıhamdioğlu D., Delil K. 22q11 deletion syndrome: current perspective // Appl Clin Genet. — 2015. — Vol. 8. — Р. 123–132.ссылка
Fernandez J. DiGeorge Syndrome (22q11.2 Deletion Syndrome) // MSD Manuals. — 2024.
DiGeorge Syndrome // Clinicalgate. — 2015.

