Определение болезни. Причины заболевания
Синдром де ля Шапеля (De la Chapelle syndrome) — это редкое генетическое заболевание, которое относится к группе нарушений формирования пола. В этом случае мужчина выглядит относительно нормально (имеет мужской фенотип), но его хромосомный набор — женский, т. е. 46,XX (в норме должен быть 46,XY) [1]. Поэтому такую болезнь также называют синдромом XX-мужчины.
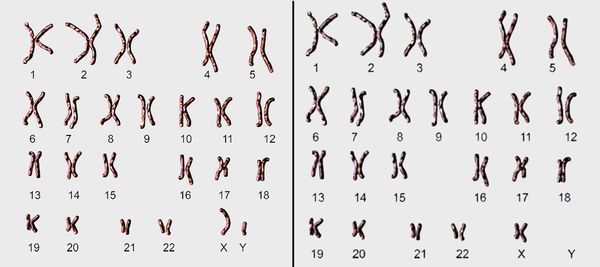
Обычный мужской кариотип и кариотип при синдроме де ля Шапеля
У большинства мужчин с такой болезнью внешние половые органы выглядят нормально. К основным симптомам относятся уменьшенные яички, отсутствие сперматозоидов в семенной жидкости и низкий уровень тестостерона при повышенном уровне гонадотропинов — гормонов, которые регулируют работу половых желёз [4].
Чаще всего синдром развивается из-за перемещения небольшого участка Y-хромосомы на X-хромосому. В этот участок входит важный ген SRY, который отвечает за развитие организма по мужскому типу. Такое перемещение происходит во время мейоза (деления половых клеток) в яичках отца [2][3].
Точные причины этого перемещения пока неизвестны. Учёные лишь говорят о том, что это мутация de novo — мутация, которой не было у родителей, т. е. у ребёнка она появляется впервые. Именно поэтому заболевание встречается крайне редко: примерно у одного мужчины на 20 тыс. населения [4].
Факторы риска, которые повышают риск развития заболевания, также неизвестны [9].
Симптомы синдрома де ля Шапеля
Синдром обычно сопровождается несколькими специфическими признаками. К ним относятся:
- низкий рост;
- уменьшенные яички;
- бесплодие, вызванное азооспермией (отсутствием сперматозоидов при эякуляции);
- слабое развитие мышц;
- отсутствие роста волос на лице (встречается в 50 % случаев);
- гинекомастия, т. е. увеличение молочных желёз (наблюдается примерно у 37 % пациентов);
- редкое оволосение в подмышечных впадинах и ромбовидная (женская) форма оволосения в области лобка;
- сниженное либидо (половое влечение) [1].
Гинекомастия
Среди менее характерных симптомов встречаются:
- гипоспадия — неправильное расположение отверстия мочеиспускательного канала;
- крипторхизм — неопущение одного или обоих яичек в мошонку [2][4];
- увеличение количества жировой ткани;
- редкие спонтанные и утренние эрекции;
- повышенная усталость и даже склонность к депрессивному состоянию [9].

Крипторхизм
Важно отметить, что строение полового члена у большинства пациентов остаётся нормальным. Из-за этого многие мужчины узнают о своём диагнозе уже во взрослом возрасте, когда начинают обследоваться по поводу бесплодия, так как уменьшенный размер яичек может не вызывать беспокойства [4].
Проявления синдрома де ля Шапеля схожи с другой генетической аномалией — синдромом Клайнфельтера. Однако у них есть несколько важных отличий. Для пациентов с синдромом де ля Шапеля не характерно агрессивное поведение, задержка в обучении и проблемы с социализацией. В свою очередь мужчины с синдромом Клайнфельтера отличаются высоким ростом, длинными руками и ногами, широким тазом, узкими плечами, а также маленькими плотными яичками [1].
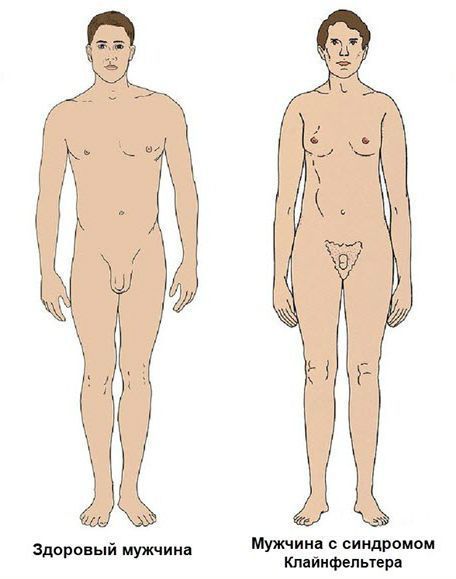
Синдром Клайнфельтера
Патогенез синдрома де ля Шапеля
Как уже было сказано выше, пол будущего ребёнка определяется хромосомным набором: при наборе 46,XX развивается девочка, при 46,XY — мальчик.
Зачастую (примерно в 80 % случаев) механизм развития синдрома связан с транслокацией гена SRY, который находится на коротком плече Y-хромосомы [3][4][5]. Этот ген кодирует специальный белок, который превращает незрелые половые железы эмбриона в яички, что определяет формирование мужских половых признаков [8].
Во время образования сперматозоидов в яичках отца происходит особый процесс деления клеток (мейоз), в ходе которого начинается кроссинговер — обмен участками ДНК между парными хромосомами. Первичные сперматоциты имеют и X-, и Y-хромосомы, между которыми также происходит обмен. Хотя у них разное строение, обмен возможен благодаря небольшим похожим участкам — псевдоаутосомным регионам (PAR).
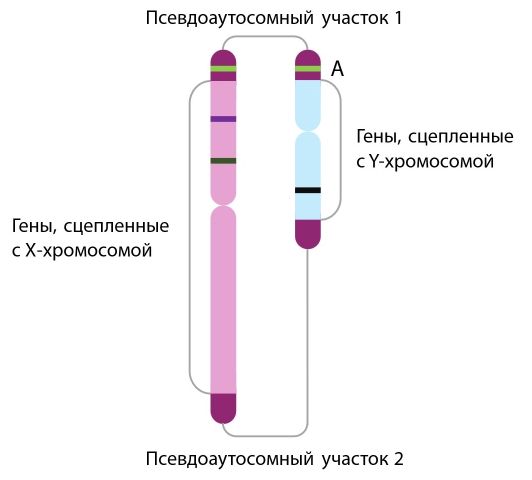
PAR-участки на половых хромосомах
В норме ген SRY остаётся на Y-хромосоме, однако в некоторых случаях по неизвестным причинам он перемещается на X-хромосому вместе с остальным участком ДНК. В результате один из сперматозоидов несёт X-хромосому, но уже с геном SRY на ней. Если в дальнейшем именно этот сперматозоид участвует в оплодотворении, у будущего ребёнка получается женский набор хромосом (46,XX), но благодаря гену SRY у него развиваются яички и мужская внешность [3][4][5].
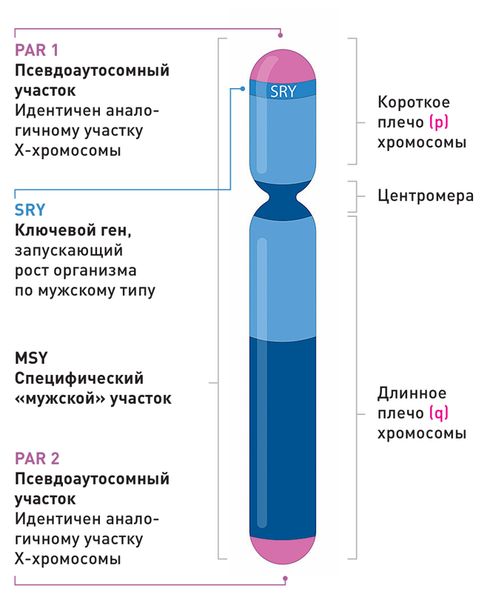
Строение Y-хромосомы
В оставшихся 20 % случаях мужское развитие запускают другие гены, связанные с X-хромосомой, например гены SOX9, SOX3, SOX10 и т. д. [3][4][5]
Патогенез развития бесплодия
Даже если у ребёнка со второй X-хромосомой формируются яички, они не могут производить сперматозоиды из-за отсутствия других важных участков Y-хромосомы. Одним из самых значимых таких участков является локус AZF. Его отсутствие приводит к уменьшению семенных канальцев, разрастанию соединительной ткани вокруг них и почти полному отсутствию клеток, из которых должны развиваться сперматозоиды [9].
По данным исследований, локус AZF отсутствует почти у 90 % пациентов с синдромом де ля Шапеля [3][8].
Классификация и стадии развития синдрома де ля Шапеля
В современных медицинских источниках вместо названия «Синдром де ля Шапеля» чаще используют термин «46,XX testicular DSD (disorders of sex development)» — нарушение формирования пола, при котором у человека с женским набором хромосом формируются яички.
Пациентов с этим синдромом разделяют на 3 группы:
- с нормальным мужским строением гениталий;
- с промежуточным (нечётким) строением;
- с признаками гиповирилизации (сниженной выраженностью мужских половых признаков) после полового созревания.
Также пациентов делят на 2 большие группы в зависимости от наличия гена SRY:
- SRY-положительные (SRY+) — ген присутствует (наблюдается в 80 % случаев) [8];
- SRY-отрицательные (SRY-) — ген отсутствует [3].
В исследовании от 2024 года учёные предложили более подробное деление SRY-положительных пациентов в зависимости от того, какой по размеру участок короткого плеча Y-хромосомы (Yp) перешёл на X-хромосому:
- SRY-негативные (полностью без Y-хромосомного материала);
- SRY-положительные с коротким сегментом Yp;
- SRY-положительные со средней длиной сегмента Yp;
- SRY-положительные с длинным сегментом Yp [10].
Некоторые исследователи считают, что чем больше участок Y-хромосомы переносится на X-хромосому, тем сильнее выражены мужские признаки у пациента [3][4].
У большинства SRY-положительных пациентов наружные половые органы развиваются нормально. Только у 10 % наблюдаются отклонения, например гипоспадия [3]. Это связывают с тем, что у всех людей с двумя X-хромосомами, в том числе у женщин, одна из них инактивируется (выключается). Если у человека с синдромом де ля Шапеля выключается именно та Х-хромосома, на которой находится ген SRY, дальнейшее развитие гениталий идёт неправильно.

Гипоспадия
Осложнения синдрома де ля Шапеля
Синдром де ля Шапеля — это врождённое заболевание, поэтому все изменения в организме являются прямым следствием этого состояния. В этом случае правильнее говорить не об осложнениях как таковых, а о разной степени тяжести проявлений.
Большинство мужчин с таким заболеванием ничего не беспокоит. Единственным явным отличием можно считать уменьшенные яички, на которые человек обычно не обращает внимания. Поэтому многие пациенты даже не подозревают о наличии болезни [4].
Однако у некоторых мужчин с таким диагнозом встречаются и более серьёзные нарушения. К ним относятся:
- неправильное развитие яичек и наружных половых органов;
- слишком маленький размер полового члена (микропенис);
- гипоспадия;
- крипторхизм.
![Микропения: до и после лечения [16] Микропения: до и после лечения [16]](/media/bolezny/sindrom-de-lya-shapelya/mikropeniya-do-i-posle-lecheniya-16_s_MPBBeWt.jpeg?dummy=1775472839810)
Микропения: до и после лечения [16]
При неопущении яичек и значительном нарушении их развития также повышается риск возникновения опухолей [4].
Проблемы со строением половых органов могут приводить к трудностям в половой жизни — от болезненного или затруднённого проникновения до полной невозможности совершить половой акт. Кроме того, такие нарушения иногда способствуют развитию инфекций мочевыводящих путей.
Отдельно стоит отметить последствия низкого уровня тестостерона. Он может вызывать:
- снижение либидо и проблемы с эрекцией;
- ожирение;
- нарушения обмена веществ;
- постоянную усталость и снижение энергии;
- перепады настроения и депрессию;
- проблемы со сном.
Диагностика синдрома де ля Шапеля
Пациентов с таким заболеванием обычно наблюдают три специалиста: уролог-андролог, эндокринолог и генетик.
Чаще всего человек впервые попадает к урологу или эндокринологу из-за бесплодия, проблем с эрекцией, сниженного полового влечения или недостаточно выраженных мужских половых признаков.
Сначала врач подробно расспрашивает пациента о репродуктивном здоровье и возможных сексуальных нарушениях. Далее проводит осмотр, обращая особенное внимание на уменьшенный размер яичек, возможное увеличение молочных желёз и слабое оволосение по мужскому типу. Он также может выявить неправильное расположение отверстия мочеиспускательного канала или неопущение яичек в мошонку.
Для подтверждения диагноза обычно назначают ультразвуковое исследование (УЗИ) органов мошонки и спермограмму (помогает оценить количество сперматозоидов в эякуляте). Также большое значение имеют результаты анализа крови на гормоны:
- тестостерон — главный мужской половой гормон, который вырабатывают яички, при синдроме де ля Шапеля его уровень почти всегда снижен;
- лютеинизирующий и фолликулостимулирующий гормоны (ЛГ и ФСГ) — гормоны гипофиза, уровень которых повышается при снижении уровня тестостерона;
- ингибин B — половой гормон, который регулирует работу репродуктивной системы, при синдроме де ля Шапеля обычно снижен;
- пролактин и эстрадиол — помогают отличить этот синдром от других похожих состояний.
Если результаты диагностики указывают на наличие синдрома де ля Шапеля, пациента направляют на генетическое исследование:
- кариотипирование — определяет набор хромосом (при таком заболевании выявляют 46,XX);
- исследование на наличие участка AZF на Y-хромосоме.
Дифференциальная диагностика
Чтобы поставить точный диагноз, врач обязательно исключает похожие болезни:
- Синдром Клайнфельтера — наиболее частое состояние, с которым проводят сравнение. При нём у пациента также есть две Х-хромосомы (иногда больше), но в его наборе также присутствует Y-хромосома, чего нет при синдроме де ля Шапеля. Избыток материала X-хромосомы при синдроме Клайнфельтера приводит к более заметным внешним изменениям [1][13][14].
- Мозаицизм 46,XX/46,XY — в организме часть клеток имеет набор 46,XX, а часть — 46,XY. Из-за этого гениталии могут быть развиты по мужскому, женскому или смешанному типу.
- Мозаицизм 45,X/46,XY (синдром Шерешевского — Тёрнера с Y-хромосомой) — в редких случаях внешние проявления могут быть очень похожи на симптомы синдрома де ля Шапеля [15].
Лечение синдрома де ля Шапеля
У пациентов выделяют два основных нарушения, на которые и направлено лечение: гипогонадизм (недостаток мужских половых гормонов) и бесплодие.
Лечение бесплодия
У большинства мужчин с синдромом де ля Шапеля наблюдается азооспермия — полное отсутствие сперматозоидов в семенной жидкости, которое развивается из-за потери локуса AZF. Если этот участок отсутствует полностью (что бывает в большинстве случаев), стать биологическим отцом естественным путём или даже с помощью извлечения сперматозоидов из яичек практически невозможно [3]. В таких ситуациях врачи рекомендуют применять вспомогательные репродуктивные технологии (ВРТ) с использованием спермы донора.
В одном исследовании от 2020 года, в котором приняли участие 144 мужчин с таким диагнозом, лишь у 16 пациентов присутствовал участок AZF. У 13 из них выявили двустороннюю атрофию яичек (объём менее 5 мл), у ещё двух — крипторхизм. Только у одного мужчины наблюдался нормальный размер яичек и уровень гормонов. При этом у всех 16 пациентов присутствовал ген SRY [8].
По результатам спермограммы, у 11 пациентов диагностирована азооспермия, у одного — тяжёлая астенозооспермия (резкое снижение подвижности сперматозоидов). У четырёх мужчин отмечалась нарушенная эякуляция.
Шести пациентам также провели забор семенной жидкости из яичка с помощью иглы, и ни в одном случае сперматозоиды получить не удалось. При патологическом исследовании ткани яичек у всех участников исследования выявили гиперплазию (разрастание) клеток Лейдига и полное отсутствие сперматогенеза (процесса созревания сперматозоидов). В итоге 15 мужчинам провели процедуру ВРТ с донорской спермой, в результате чего в четырёх случаях наступило успешное деторождение (три — через искусственное осеменение донорской спермой, одно — через ЭКО с донорской спермой).
Забор семенной жидкости
Пациенту с астенозооспермией провели ЭКО с интрацитоплазматической инъекцией сперматозоида (ICSI), т. е. ввели один сперматозоид прямо в цитоплазму зрелой яйцеклетки. После успешного оплодотворения эмбрионы проверили на хромосомные и наследственные нарушения, чтобы выбрать здоровый для переноса в матку, однако на момент публикации результаты протокола ЭКО ещё не были известны [8].
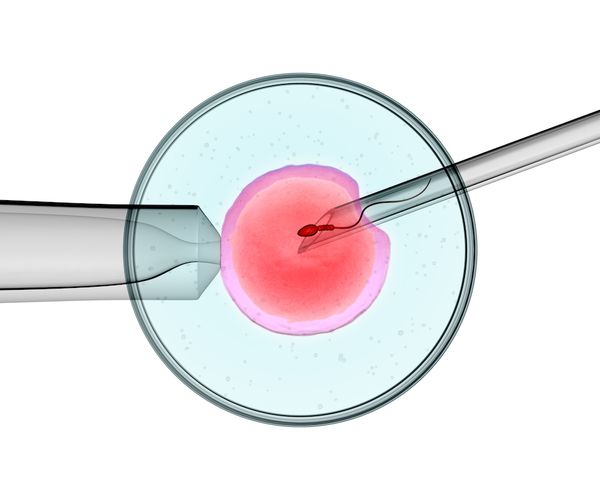
Оплодотворение с помощью ICSI
Лечение гипогонадизма
Низкий уровень тестостерона при этом синдроме требует пожизненной заместительной гормональной терапии.
Цель лечения — поддерживать нормальный уровень тестостерона в крови, чтобы:
- сохранить мышечную массу и силу;
- поддерживать плотность костей;
- восстановить половое влечение и нормальную эрекцию;
- улучшить настроение и общее самочувствие;
- предотвратить остеопороз, ожирение, сахарный диабет и другие осложнения.
Чаще всего используются два вида препаратов тестостерона: гели (наносятся на кожу ежедневно) и инъекционные формы (уколы) [12]. При использовании таких препаратов уровень тестостерона сначала заметно подскакивает (достигает так называемого пика), а затем плавно идёт на спад вплоть до следующего применения. Выраженность разницы между пиковой и минимальной концентрацией уровня тестостерона отличается в зависимости от формы введения гормона. Например, чистый тестостерон в форме геля, попадая в кровоток, быстро разрушается. Инъекционные формы работают иначе: препарат вводят в мышцу, после чего тестостерон постепенно высвобождается в кровь в течение нескольких недель.
Гели дают наиболее ровный уровень тестостерона, близкий к естественному. Однако их нужно наносить каждый день. Также существует риск передачи препарата другому человеку при тесном контакте.
Инъекции бывают двух типов:
- Тестостерона ундеканоат — препарат длительного действия, который нужно вводить раз в 10–14 недель. При его использовании концентрация уровня гормона почти не меняется, но из-за длинного периода действия бывает трудно подобрать правильную дозу.
- Смесь эфиров тестостерона — вводят раз в 3–4 недели. В этом случае уровень гормона меняется сильнее, однако дозировку скорректировать проще.
Прогноз. Профилактика
Практически у всех мужчин с таким диагнозом сохраняется бесплодие. Гормональная терапия тестостероном может значительно улучшить половое влечение, эректильную функцию, мышечный тонус и снизить риск развития обменных нарушений, а ожидаемая продолжительность жизни пациентов не отличается от средней в популяции. Однако она не восстанавливает способность к зачатию естественным путём.
Мужчины с умеренно выраженным недостатком тестостерона, которые получают правильную и регулярную заместительную гормональную терапию и не имеют тяжёлых нарушений развития половых органов, могут вести вполне нормальную социальную и личную жизнь.
У пациентов с тяжёлым гипогонадизмом прогноз хуже, особенно без лечения. В этом случае повышается риск развития как физических нарушений (остеопороза, потери мышечной массы, общей слабости, ожирения, повышенного риска сердечно-сосудистых заболеваний), так и психологических проблем (депрессии, тревожности и т. д.).
Таким образом, главным условием благоприятного исхода остаётся постоянное наблюдение у эндокринолога и уролога. В таком случае качество жизни пациентов может быть практически таким же, как у здоровых мужчин [11].
Специфической профилактики этого заболевания не существует. Все профилактические меры направлены на раннее выявление недостатка тестостерона, предупреждение его осложнений, а также на генетическое консультирование при планировании беременности с помощью вспомогательных репродуктивных технологий.
Кроме того, важно своевременно лечить крипторхизм и регулярное наблюдать за яичками, чтобы снизить риск развития злокачественных опухолей.
Список литературы
Dupuy O., Palou M., Mayaudon H. et al. Le syndrome de De La Chapelle [De La Chapelle syndrome] // Presse Med. — 2001. — № 8. — P. 369–372.ссылка
Yencilek F., Baykal C. 46 XX male syndrome: a case report // Clin Exp Obstet Gynecol. — 2005. — № 4. — P. 263–264. ссылка
Rawal L., Prabhash S., Kumar R. et al. 46,XX males with SRY gene translocation: cytogenetics and molecular characterization // J Rare Dis. — 2024. — Vol. 3.
Terribile M., Stizzo M., Manfredi C. et al. 46,XX Testicular Disorder of Sex Development (DSD): A Case Report and Systematic Review // Medicina (Kaunas). — 2019. — № 7. ссылка
Ashfaq S., Siddiqui A., Shafiq W., Azmat U. A Rare Presentation of Disorder of Sex Development // Cureus. — 2021. — № 1.ссылка
Mantravadi K. C., Rao D. G. 46XX Testicular Disorder of Sex Development // J Hum Reprod Sci. — 2021. — № 4. — P. 436–438. ссылка
Akinsal E. C., Baydilli N., Demirtas A. et al. Ten cases with 46,XX testicular disorder of sex development: single center experience // Int Braz J Urol. — 2017. — № 4. — P. 770–775.ссылка
Chen T., Tian L., Wang X. et al. Possible misdiagnosis of 46,XX testicular disorders of sex development in infertile males // Int J Med Sci. — 2020. — № 9. — P. 1136–1141.ссылка
Délot E. C., Vilain E. J. Nonsyndromic 46,XX Testicular Disorders/Differences of Sex Development // GeneReviews. — 2003.ссылка
Berglund A., Johannsen E. B., Skakkebæk A. et al. Integration of long-read sequencing, DNA methylation and gene expression reveals heterogeneity in Y chromosome segment lengths in phenotypic males with 46,XX testicular disorder/difference of sex development // Biol Sex Differ. — 2024. — № 1. ссылка
Berglund A., Johannsen T. H., Stochholm K. et al. Incidence, prevalence, diagnostic delay, morbidity, mortality and socioeconomic status in males with 46,XX disorders of sex development: a nationwide study // Hum Reprod. — 2017. — № 8. — P. 1751–1760.ссылка
Wang C., Swerdloff R. S. Testosterone Replacement Therapy in Hypogonadal Men // Endocrinol Metab Clin North Am. — 2022. — № 1. — P. 77–98.ссылка
Davis S., Howell S., Wilson R. et al. Advances in the Interdisciplinary Care of Children with Klinefelter Syndrome // Adv Pediatr. — 2016. — № 1. — P. 15–46.ссылка
Abramsky L., Chapple J. 47,XXY (Klinefelter syndrome) and 47,XYY: estimated rates of and indication for postnatal diagnosis with implications for prenatal counselling // Prenat Diagn. — 1997. — № 4. — P. 363–368. ссылка
Wu Y. H., Sun K. N., Bao H., Chen Y. J. SRY-negative 45,X/46,XY adult male with complete masculinization and infertility: A case report and review of literature // World J Clin Cases. — 2020. — № 24. — P. 6380–6388. ссылка
Karrou M., Messaoudi N., Assarrar I., Alla A., Rouf S., Latrech H. Efficacy of Transdermal Dihydrotestosterone and Testosterone Enanthate for Penile Augmentation in Patients With Idiopathic Micropenis: A Comparative Randomized Study // Clin Med Insights Endocrinol Diabetes. — 2023. — Vol. 16.ссылка

