Определение болезни. Причины заболевания
Гипоспадия — это врождённый порок развития мочеиспускательного канала (уретры) у мальчиков, при котором наружное отверстие уретры располагается не на верхушке полового члена, а на его нижней поверхности, в области мошонки или в промежности.
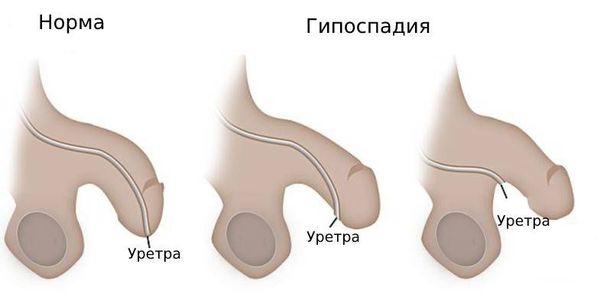
Нормальное расположение наружного отверстия уретры и гипоспадия
Сопутствующие аномалии при гипоспадии
Гипоспадия почти всегда сочетается с искривлением полового члена в большей или меньшей степени. При мошоночной, промежностной и члено-мошоночной гипоспадии необходимо оценивать состояние свободной стволовой части полового члена по вентральной (нижней) его поверхности: если она недоразвита, то головка члена будет подтянута к мошонке или промежности.
Часто гипоспадия члена сочетается с другой врождённой аномалией — крипторхизмом (неопущением яичка в мошонку), а также с пороками сердца, внутренних органов, аномалиями конечностей, скелета и др.
Распространённость
Это самая распространённая аномалия мочеполовых органов у детей мужского пола. По данным статистики, один случай гипоспадии приходится на 200-300 новорождённых мальчиков и один на 200 взрослых мужчин [1].
Причины и факторы развития гипоспадии
Так как гипоспадия является врождённой аномалией, причина заключается в отклонениях развития плода во внутриутробном периоде.
Наиболее существенные факторы риска, которые могут остановить нормальное развитие мочеиспускательного канала и полового члена зародыша:
- Гормональная терапия в ходе беременности.
- Влияние эндокринных дизрапторов — веществ почвы, воды, воздуха, пищевых продуктов и некоторых промышленных изделий, которые при поступлении в организм оказывают гормоноподобные эффекты [14]:
- нарушают функции яичников матери;
- вызывают гиперплазию (патологическое разрастание) надпочечников матери;
- вызывают эндогормональные сдвиги в организме.
- Попытка вызвать аборт приёмом женских половых гормонов в большом количестве.
- Экстракорпоральное оплодотворение (ЭКО) [14].
Влияние гормональной теории на развитие гипоспадии подтверждают проведённые опыты: животным вводили большие дозы эстрогенов, и это приводило к развитию гипоспадии у мужского плода либо гермофродитизма у женского (наличие мужских и женских половых признаков и репродуктивных органов)[13].
Некоторые исследователи считают, что причиной гипоспадии у плода может быть инфицирование матери токсоплазмозом во время беременности, особенно в первом триместре [12].
Кроме того, существуют и другие факторы, которые также могут влиять на развитие гипоспадии у плода:
- употребление женщиной во время беременности алкоголя;
- применение нерекомендуемых лекарственных препаратов;
- табакокурение;
- трудности, связанные с течением беременности: угрозы выкидыша, многоплодная беременность, зачатие с использованием вспомогательных репродуктивных технологий.
- генетические заболевания, наличие наследственных болезней у близких родственников, рождение детей с аномалиями в предыдущие беременности;
- неблагоприятная экологическая обстановка и хронический стресс [1][2].
Надо отметить, что эти факторы в целом неблагоприятно влияют на течение беременности и могут вызвать и другие аномалии развития и осложнения.
Симптомы гипоспадии
Главным симптомом гипоспадии является выделение мочи не из типичного места (верхушки полового члена), а из области на его нижней поверхности, области мошонки или промежности. Половой член искривлён, скорость мочеиспускания и направление струи мочи могут быть изменены.
Гипоспадия у детей:
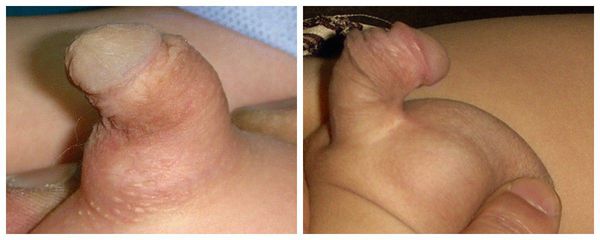
Искривление полового члена
Из-за искривления полового члена возможен дискомфорт при сексуальной активности: трудности с достижением эрекции и введением эрегированного члена во влагалище при половом акте.
В зависимости от формы гипоспадии симптоматика может отличаться. При головчатой форме мочеиспускательный канал открывается чуть ниже типичного места, но выше венечной борозды. При этом крайняя плоть видоизменена, имеется лёгкое искривление полового члена.
Венечная форма гипоспадии характеризуется выходом наружного отверстия уретры в области венечной борозды, пенис при этом искривлён, а крайняя плоть похожа на капюшон. При мочеиспускании струя идёт под углом по отношению к половому члену.
При стволовой форме гипоспадии наружное отверстие уретры, соответственно, находится в области ствола полового члена, пенис искривлён, струя мочи выходит под прямым углом. Для совершения акта мочеиспускания необходимо прижимать пенис к животу.
При мошоночно-промежностной форме гипоспадии наружное отверстие уретры открывается в области мошонки или в промежности рядом с анусом, при этом отмечается выраженное искривление полового члена.
При "гипоспадии без гипоспадии" наружное отверстие уретры находится в физиологически правильном месте, но половой член искривлён, уменьшен в размере и его внутреннее анатомическое строение отличается от нормального [3].
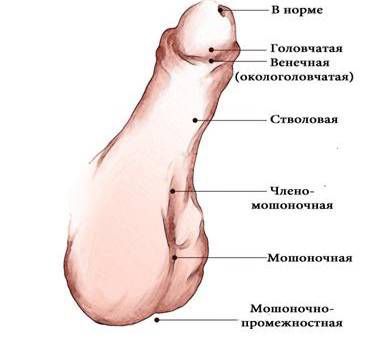
Формы гипоспадии
Патогенез гипоспадии
С позиции внутриутробного развития мочеиспускательного канала и полового члена причиной гипоспадии является нарушение роста и развития зародышевых участков будущих органов и тканей, а именно остановка замыкания уретральной борозды.
У мужского и женского плода будущая уретра развивается из разных зародышевых структур, поэтому у женского пола гипоспадии не встречается. Заболевание, которое иногда описывают как женская гипоспадия, необходимо трактовать как дефект уретро-вагинальной перегородки, вследствие чего мочеполовой синус остаётся неразделённым.
У мужского плода замыкание уретральной борозды длится с начала 10 до конца 14 недели эмбрионального развития. Но болезнь развивается разными путями. Иногда происходит только остановка замыкания уретральной бороздки, что является причиной дистопии (смещения) наружного отверстия уретры. В других случаях останавливается не только замыкание уретральной бороздки, но и дальнейший рост дистального отдела уретральной площадки. При этом развивается как дистопия наружного отверстия уретры, так и резкое искривление полового члена вниз. Кроме этого, первично нарушается развитие наружных и внутренних половых органов в 8-10 % случаев, что может сочетаться с истинным гермофродитизмом [4].
Классификация и стадии развития гипоспадии
В Международной классификации болезней (МКБ-10) гипоспадия кодируется как Q54.
Формы гипоспадии по степени смещения наружного отверстия уретры [1]:
- Гипоспадия головки — наружное отверстие уретры находится на нижней поверхности головки.
- Гипоспадия члена — может быть окологоловчатой, дистальной, средней и проксимальной трети полового члена.
- Мошоночная — наружное отверстие открывается в области мошонки (бывает дистальной, срединной, проксимальной).
- Промежностная — наружное отверстие находится в области промежности.
- "Гипоспадия без гипоспадии" — особый вариант гипоспадии, при котором уретра недоразвита по длине, а кавернозные тела, которые отвечают за эрекцию, не соответствуют уретре, остановившейся в развитии. Наружное отверстие уретры располагается на обычном месте и мочеиспускание не нарушено, однако имеется искривление полового члена.
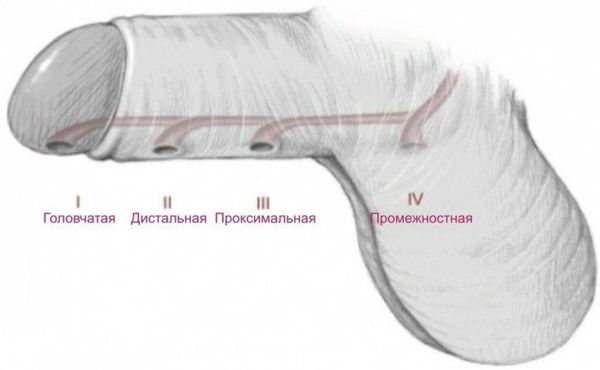
Виды гипоспадии по степени смещения наружного отверстия уретры
Виды гипоспадии по наличию искривления:
- С резким искривлением головки.
- Без искривления головки.
Виды гипоспадии по наличию сужения наружного отверстия уретры:
- С сужением наружного отверстия уретры.
- Без сужения наружного отверстия уретры.
Осложнения гипоспадии
Опасна ли гипоспадия
Гипоспадия не является жизнеугрожающим заболеванием, но приводит к существенному ухудшению качества жизни. Это связано с изменением характера акта мочеиспускания: меняется направление струи и скорости мочеиспускания, может появиться мацерация (раздражение) кожи около наружного отверстия уретры.
Как правило, возникают проблемы в половой сфере, так как половой член искривлён и эрекция крайне затруднена. Возможны трудности с зачатием ребёнка по причине более низкой зоны открытия уретры и увеличенного пути для проникновения сперматозоидов в шейку матки. Всё это приводит к выраженным психическим нарушениям, депрессии.
В исключительных случаях, когда мочеиспускание затруднено из-за сужения уретры, ухудшается выделение мочи, что приводит к её скоплению в мочевом пузыре (остаточная моча), двустороннему уретерогидронефрозу и хронической почечной недостаточности[5].
Диагностика гипоспадии
Выявление гипоспадии не вызывает затруднений. Обычно диагноз устанавливается в роддоме после осмотра новорождённого. При осмотре необходимо обратить внимание на строение полового члена, мошонки и промежности. Убедиться в отсутствии крипторхизма, паховой грыжи и других отклонений.
Для уточнения диагноза и выявления других аномалий (например, пузырно-мочеточникового рефлюкса) [15] целесообразно выполнить УЗИ мочеполовой системы и рентгеноконтрастное исследования мочевых путей [3].
Лечение гипоспадии
Способ лечения только хирургический. Предпочтительно проводить операцию в раннем детском возрасте (до 5-6 лет). Стоит отметить, что лечение в центрах с большим объёмом оперативной активности сопровождалось достоверно более низким процентом осложнений [14].
Лечение гипоспадии должно решать три основных задачи:
- Выпрямление полового члена и создание запаса кожи для последующей пластики уретры.
- Пластика мочеиспускательного канала и сохранение эффекта выпрямления полового члена.
- Лечение сопутствующих аномалий: крипторхизма и др. [1]
В каком возрасте лучше лечить гипоспадию
Лечение лучше начинать в раннем возрасте (1-2 года), чтобы к 7-8 годам закончилось выпрямление полового члена и можно было выполнить пластику уретры. В раннем возрасте эрекция не столь выражена, что предупреждает расхождение раны в послеоперационном периоде.
Операция при головчатой и окологоловчатой гипоспадии
При головчатой и окологоловчатой гипоспадии без искривления головки главным показанием к операции является сужение наружного отверстия уретры. Такое сужение иногда может приводить к тяжёлым последствиям: атонии (отсутствию тонуса) мочевого пузыря с появлением остаточной мочи и гидронефрозу. Поэтому рассечение наружного отверстия уретры необходимо предпринимать как можно раньше, желательно в первые месяцы жизни ребёнка.
В более позднем возрасте, когда уже образовалась рубцовая ткань около суженного отверстия уретры, простого рассечения может быть недостаточно. В таких случаях приходится проводить пластику: наружное отверстие уретры окаймляют круговым разрезом, выделяют из рубцов на 0,5 см, рассекают и вшивают в кожную рану по типу губовидного свища [6].
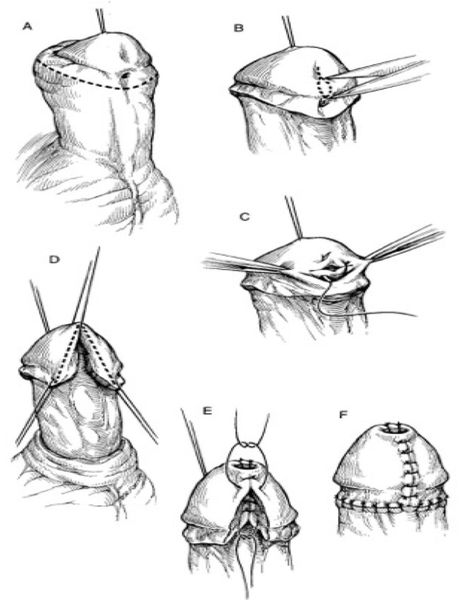
Хирургическое лечение гипоспадии
Операции при других формах гипоспадии
Все остальные формы гипоспадии требуют предварительного выпрямления полового члена. В настоящее время дистензия (расширение) уретры без предварительного выпрямления не применяется. Используемые методы выпрямления полового члена обеспечивают равномерное распределение кожи в пределах стволовой части члена и создание запаса кожи в зоне предстоящей пластики уретры, а формирование лоскутов под головкой и на мошонке позволяет использовать кожу из зон, где имеется её излишек (крайняя плоть, мошонка).
Оперативное лечение проводится под общей анестезией. Использование местного обезболивания не целесообразно, так как оно не позволяет тщательно удалить рубцовые ткани, которые иногда проникают в кавернозные тела.
В послеоперационном периоде применяют антибиотики широкого спектра действия, противовоспалительные и успокаивающие средства. В качестве шовного материала используется синтетическая нить, имеющая очень малое сечение (0,1 мм и менее). Отведение мочи осуществляется посредством катетеризации мочевого пузыря уретральным катетером на срок 4-5 дней и более по мере необходимости.
Пластика мочеиспускательного канала
В настоящее время возможно выполнение несколько видов пластики мочеиспускательного канала:
- туннелизация и формирование соединительнотканной уретры;
- дистензионные (расширяющие) методы;
- пластика уретры из местных тканей;
- пластика уретры с применением свободных аутотрансплантатов (собственных тканей пациента) и гомотрансплантатов (тканей донора): кожи, слизистых оболочек мочевого пузыря, аппендикса, лоскута слизистой из ротовой полости и др.
Активно используется туннелизация, как метод формирования соединительнотканной уретры на дренажной трубке. Вокруг дренажа развивается нежная соединительнотканная муфта, которая впоследствии эпителизируется и почти не имеет тенденции к сужению. Однако такой протез должен находиться в тканях не менее 6 месяцев. Основные требования, которые должны строго соблюдаться при пластике уретры:
- сохранение у вновь созданной уретры способности к росту и растяжению;
- создание канала с устойчивым просветом, который не имеет тенденции к сужению.
Уретра, сформированная из свободного аутотрансплантата (кожи, слизистых оболочек, фасции, аппендикса) в значительной степени теряет растяжимость и эластичность, отстаёт в росте по сравнению с нормальными тканями, из-за чего требуется систематическое бужирование (механическое разделение рубцовой ткани).
Идеальным материалом для пластики мочеиспускательного канала, как по свойствам, так и по расположению, является срединный лоскут кожи полового члена по вентральной (нижней) поверхности от головки до наружного отверстия уретры с окаймлением последнего. Минимальное выделение боковых краёв лоскута и хорошее питание на всех этапах операции позволяют сохранить основные биологические свойства кожи срединного лоскута — растяжимость, эластичность и способность к росту. Последнее качество имеет решающее значение, если пластика производится в детском возрасте.
При дефиците кожи в дистальной и средней третях полового члена необходимо использовать запас кожи, заложенный в сдвоенных листках крайней плоти. Если дефицит кожи обнаруживается по всей длине висячего отдела полового члена и наружное отверстие уретры расположено не ниже члено-мошоночного угла, более целесообразно использовать кожу мошонки.
Имеющийся комплекс оперативных приёмов позволяет осуществить пластику мочеиспускательного канала при всех формах гипоспадии. Мочеиспускательный канал создаётся всегда однотипным методом. К вариациям приходится прибегать только при решении второй задачи — при ликвидации дефекта над созданным каналом.
Пластика свободным аутотрансплантатом из кожи мочеточника, кровеносных сосудов, фасции, аппендикса, слизистой оболочки мочевого пузыря не получила широкого распространения ввиду тяжёлых осложнений, связанных с временным нарушением питания трансплантата, омертвением и секвестрацией (отторжением омертвевшего участка), свищами, сужениями, остановкой роста, потерей растяжимости и эластичности. Даже в случае успеха требуется систематическое бужирование.
Лечение "гипоспадии без гипоспадии"
Лечение врождённого недоразвития уретры представляет трудную задачу, так как проходит стадию искусственной гипоспадии, когда наружное отверстие уретры, ранее расположенное на обычном месте, после её пересечения перемещается на мошонку или даже на промежность.
Второе обстоятельство, которое резко затрудняет лечение, — отсутствие кавернозного тела уретры на значительном протяжении. Поэтому соединение тонкостенных отрезков после выпрямления члена связано с большими трудностями. Хирургическое лечение при резком искривлении полового члена, как и при гипоспадии, состоит из двух этапов — выпрямления полового члена, сопровождающегося рассечение уретры, и последующего соединения отрезков уретры [7][8].
Осложнения после операции
Чем позже проводится лечение, тем выше вероятность осложнений после операции. Сразу после операции часто возникают отёки и небольшие кровянистые выделения. Инфекции встречаются редко. К отдалённым последствиям можно отнести уретрокожные свищи (патологическое соединение уретры с кожей), они встречаются гораздо реже, когда операция проводится в один этап. Другие осложнения включают стриктуру уретры (сужение мочеиспускательного канала), дивертикул уретры (выпячивание стенки мочеиспускательного канала) и эректильную дисфункцию [15].
Наблюдение при гипоспадии после операции
После операции потребуется несколько раз посетить хирурга. Затем рекомендуется наблюдаться у детского уролога после приучения к туалету и в период полового созревания, чтобы проверить заживление и возможные осложнения [16].
Прогноз. Профилактика
Прогноз, как правило, благоприятный, если операция была успешно выполнена в детском возрасте. У детей мужского пола, перенёсших операцию по поводу гипоспадии, несколько повышена частота неудовлетворённости размером полового члена, но по сексуальному поведению они не отличаются от изначально здоровых [9].
Профилактика гипоспадии должна заключаться в устранении всех причин, которые могут вызвать резкие колебания гормонов в крови женщины во время беременности. Также необходимо исключить общие факторы риска патологического течения беременности. Особенно если женщина уже рожала детей с врождёнными аномалиями.
Список литературы
Руководство по клинической урологии / под ред. А.Я. Пытеля. — Медицина, 1970. — С. 325-236.
Клинические рекомендации по детской урологии — андрологии. — УроМедиа, 2015. — С. 134-157.
Европейские клинические рекомендации по детской урологии в переводе на русский язык. — 2011. — С. 18-21.
Morera A., Valmalle A., Asensio M. et al. A study of risk factors for hypospadias in the Rhône-Alpes region (France) // J Ped Urol. — 2006; 2(3): 169-177.ссылка
Belman A. B. Hypospadias and chordee / Belman A. B., King L. R., Kramer S. A., eds // Clinical Pediatric Urology. 4th edn. — London, Martin Dunitz, 2002. — p. 1061-1092.
Mouriquand O. D., Mure P. Y. Hypospadias / Gearhart J., Rink R., Mouriquand О. D. — Pediatric Urology, Philadelphia, WB Saunders, 2001. — p. 713-728.
Wang Z., Liu B. C., Lin G. T., Lin C. S., Lue T. F., Willingham E., Baskin L. S. Up-regulation of estrogen responsive genes in hypospadias: microarray analysis // J Urol. — 2007; 177(5): 1939-1946.ссылка
Weidner I. S., Moller H., Jensen T. K., Skakkebaek N. E. Risk factors for cryptorchidism and hypospadias // Jurol. — 1999; 161(5): 1606-1609.ссылка
Wogelius P., Horvath-Puho E., Pedersen L., Norgaard M., Czeizel A. E., Sorensen H. T. Maternal use of oral contraceptives and risk of hypospadias — a population-based case-control study // Eur J Epidemiol. — 2006; 21(10): 777-781.
Snodgrass W. T., Yucel S. Tubularized incised plate for mid shaft and proximal hypospadias repair // J Urol. — 2007; 177(2): 698-702.ссылка
Perlmutter A. E., Morabito R., Tarry W. F. Impact of patient age on distal hypospadias repair: a surgical perspective // Urology. — 2006; 68(3): 648-651.ссылка
Caroline Paquet, Mark H. Yudin. No. 285-Toxoplasmosis in Pregnancy: Prevention, Screening, and Treatment // J Obstet Gynaecol Can. — 2018; 40(8): e687-e693. ссылка
The effect of oestrogen and testosterone on the urethral seam of the developing male mouse genital tubercle / S. Yucel, A. G. Cavalcanti, A. Desouza, Z. Wang, L. S. Baskin // BJU Int. — 2003; 92(9): 1016-1021.ссылка
Hypospadias : Insights and challenges / I. Rübben, R. Stein // Urologe A. — 2017; 56(10): 1256-1265.ссылка
Hypospadias / Alvaro E. Donaire, Magda D. Mendez // StatPearls Publishing. — 2020.ссылка
Mayo Clinic. Hypospadias. — 2018.

