Определение болезни. Причины заболевания
Стриктурная болезнь уретры (стеноз мочеиспускательного канала) — достаточно частая причина обращения пациентов к урологу. Стенозом называется полное нарушение проходимости или обструкция. Это очень тяжелое состояние, значительно ухудшающее качество жизни пациента, а порой приводящее к инвалидизации.[1][2][13]
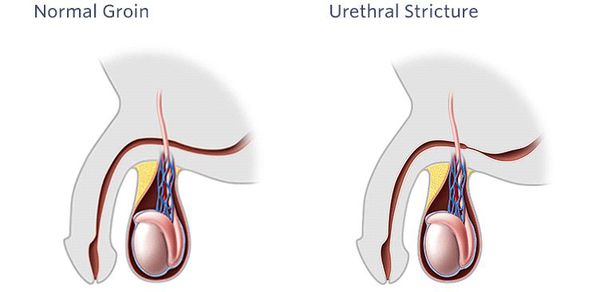
Сужение просвета мочеиспускательного канала
Первые упоминания об этом заболевании были обнаружены на папирусах в гробницах фараонов около 3000 лет назад. Также упоминания о данной проблеме можно найти и в индийских Ведах, трудах Гиппократа и Авиценны.[1][2]
Стриктура мочеиспускательного канала (после доброкачественной гиперплазии предстательной железы) является второй по частоте причиной затруднённого мочеиспускания — ей страдает 1% мужчин.[1][3][4][6][11]
Уретральные стриктуры могут возникнуть в любом возрасте, преимущественно у лиц мужского пола. Значительно реже они встречаются у женщин.
К сожалению, в настоящее время отсутствует единое определение стриктуры уретры, которое полностью отражало бы суть происходящих функциональных изменений и удовлетворяло бы специалистов уретральной хирургии. Чаще всего используется следующее определение:
Стриктурой уретры называется рубцовое сужение просвета мочеиспускательного канала, которое сопровождается нарушением проходимости различной степени выраженности.
Всемирная организация здравоохранения и Международная урологическая ассоциация (SIU) рекомендуют определение, согласно которому под стриктурой мочеиспускательного канала рассматривают фиброзное сужение/стеноз любой части уретры, окружённой губчатым телом, возникшее в процессе формирования спонгиофиброза.[11] Сужения задней части уретры, которые не связаны с переломом таза, обозначаются термином "стеноз". К нерекомендованным понятиям относятся «стриктура задней уретры» и «стриктура шейки мочевого пузыря».[7]
Большинство уретральных стриктур являются приобретёнными. Выделяют четыре основные причины:
Самую большую долю занимают ятрогенные стриктуры уретры, которые по данным разных авторов составляют от 33% до 45%.[1][2][13] Такие стриктуры мочеиспускательного канала являются последствием различных уретральных (медицинских) манипуляций.
Следует признать, что возрастание травматизма (производственного и бытового), а также существенное развитие хирургии предстательной железы, мочевого пузыря, частое выполнение различных эндоуретральных манипуляций способствовали существенному росту числа пациентов с рубцовыми стриктурами/стенозами мочеиспускательного канала.[12]
Ведущие причины формирования ятрогенных стриктур уретры:[13]
- Трансуретральные вмешательства, включая травматическую катетеризацию уретры.
- Посткатетерные стриктуры:
- ишемические;
- поствоспалительные;
- постлучевые;
- введение агрессивных химических веществ (серебро- и спиртосодержащие вещества);
- неудачное лечение гипоспадии;
- неоднократные бужирования.
Около 30% стриктур уретры являются идиопатическими (вызваны неустановленными причинами или возникли самопроизвольно). Наиболее вероятной причиной таких стриктур считается ранее незамеченная незначительная травма, например, повреждение промежности во время езды на велосипеде, мотоцикле или лошади.[7]
Идиопатические стриктуры часто локализуются в бульбозном отделе уретры и возникают преимущественно у молодых пациентов мужского пола (48%).[9] Вероятнее всего, это связано с недиагностированной детской травмой или врождённой аномалией развития уретры. У пожилых пациентов возможным механизмом являются снижение кровоснабжения и ишемия тканей.[9]
Следующей возможной причиной развития патологии является разрыв мочеиспускательного канала в результате травмы, перелома костей таза (у 10%) и огнестрельных ранений. Повреждение заднего отдела уретры при травматизации костей таза во время автомобильной катастрофы возникло у 68-84% пациентов, а у 25-60% — при падении на промежность.[1][2][8][13]
Воспалительные заболевания, такие как бактериальный уретрит, облитерирующий баланит, лихен склероз, также могут привести к формированию уретральной стриктуры. Бактериальный (гонококковый) уретрит как фактор развития стриктуры чаще встречается в развивающихся странах. Другие причины составляют лишь незначительную часть.
Более наглядно основные причины развития стриктуры уретры представлены в таблице ниже.
