Определение болезни. Причины заболевания
Рак яичка — это онкоурологическое заболевание, при котором злокачественные (раковые) клетки образуются в тканях одного или обоих яичек. Среди злокачественных новообразований, встречающихся у мужчин, на его долю приходится 1-2 % [2]. Каждый год в мире регистрируют более 71 000 новых случаев злокачественных опухолей яичка, а 9500 тысяч мужчин умирает от этого заболевания [8].
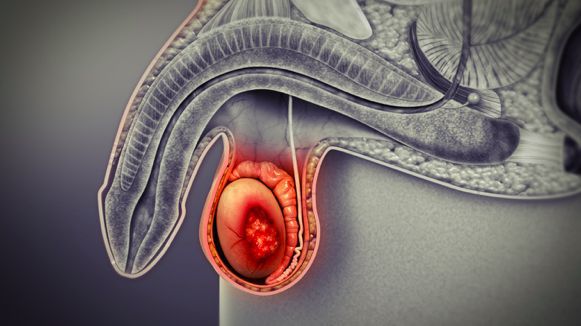
Рак яичка
Ра яичек встречается не очень часто, но является опасным онкозаболеванием: для него характерно раннее и быстрое распространение опухоли, чаще всего в лёгкие и забрюшинные лимфоузлы. Рост метастазов в забрюшинных лимфоузлах может привести к развитию почечной недостаточности и кишечной непроходимости, которые и становятся частыми причинами гибели пациентов. Тем не менее данный вид новообразований характеризуется хорошей пятилетней выживаемостью в том случае, если болезнь была своевременно выявлена и пациент прошёл необходимое лечение.
В последние десятилетия отмечается динамичный рост заболеваемости этим типом рака, особенно в индустриально развитых странах [15]. В России в 2017 году было зарегистрировано 1670 новых случаев. Пик заболеваемости раком яичка в России приходится на возрастной период от 45 до 50 лет [1].
По данным зарубежной литературы наибольший риск развития рака яичка приходится на два периода жизни мужчины: первый — в 20-30 лет и второй — после 50 лет [8]. В первом периоде (молодой возраст), чаще встречаются тератомы, в более старшем возрасте — семиномы. В общей структуре заболеваемости злокачественных новообразований яичка значительно чаще регистрируются семиномы.
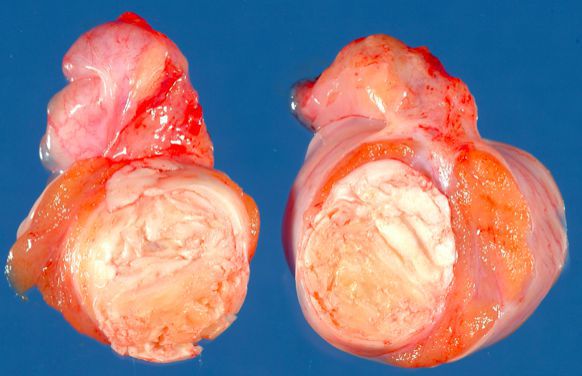
Макропрепарат удаленного яичка. Тератома яичка
Точная причина появления рака яичка неизвестна. Риск развития данного заболевания присутствует у пациентов с крипторхизмом (яичком, не опустившимся в мошонку), а также гипотрофией и атрофией яичка. Отмечается и генетическая предрасположенность — при наличии у отца или одного из братьев данного заболевания, риск заболеть раком яичка повышается в несколько раз. Определенные риски, связанные с развитием рака яичка, имеют мужчины с бесплодием и сниженной фертильностью.
Влияние травмы яичка на вероятность появления опухоли не подтверждено. Ведущие малоподвижный образ жизни также имеют повышенный риск появления рака этой локализации. В последние годы было указано на увеличение риска развития семиномы у ВИЧ позитивных пациентов [5].
Симптомы рака яичка
Рак яичка вызывает мало симптомов, особенно на ранних стадиях своего развития. Часто заболевание может протекать бессимптомно. Чувство тяжести или изменения в размере мошонки/яичка в некоторых случаях — единственное проявление заболевания.
Симптомы заболевания зависят от первичного новообразования, а также наличия метастазов. К общим симптомам рака яичка относят:
- болевые ощущения, тяжесть и дискомфорт в яичке;
- увеличение или изменение формы мошонки;
- возникновение уплотнения, которое прощупывается при пальпации [2][5][8].
В некоторых случаях может изменяться консистенция яичка по сравнению с другим яичком, это обнаруживается при самостоятельном осмотре.

Физикальный осмотр
Даже небольшое опухолевидное образование в яичке может давать метастазы. Клинические проявления при метастазировании рака яичка будут определяться их зоной локализации и степенью поражения того или иного органа.
- появление внезапных болей в области спины (у 11 %) свидетельствует о сдавлении корешков нервов или вовлечении в патологический процесс поясничной мышцы [8];
- появление отеков на нижних конечностях говорит о сдавлении увеличенными лимфатическими узлами нижней полой вены или полной блокаде лимфатических путей и нарушении лимфотока [2][5];
- при сдавлении мочеточника нарушается пассаж мочи (прохождение мочи по мочеиспускательному каналу), развивается почечная недостаточность;
- если метастазы распространяются выше диафрагмы и поражают лимфатических узлы средостения и лёгких, у пациентов возникает одышка и кашель;
- при распространение процесса ещё выше увеличиваются надключичные лимфатические узлы.
Метастатическая болезнь может быстро прогрессировать, требуя неотложного лечения [11]. Рак яичка может метастазировать по следующим направлениям: забрюшинные лимфоузлы, легкие, печень, медиастинальные лимфоузлы, мозг, кости. Метастазы из правого яичка распространяются в лимфатические узлы, расположенные в воротах правой почки. В дальнейшем поражаются лимфатические узлы, расположенные в нижней полой вене, в аорте и правых подвздошных сосудах. Метастазы из левого яичка сначала поражают левые поясничные лимфатические узлы, а далее лимфатические узлы, расположенные вокруг аорты и левых подвздошных сосудов.
Иногда заболевание может протекать под маской эпидидимита (воспаления придатка яичка) у 10 % пациентов.
В некоторых случаях развитие опухоли яичка сопровождается гормональными нарушениями. К ним относятся:
- увеличение молочных желез (гинекомастия у 7%);
- снижение либидо;
- эректильная дисфункция у взрослых;
- раннее увеличение полового члена и оволосение на лобке;
- мутация голоса;
- преждевременное развитие костной и мышечной систем;
- частые и длительные эрекции у детей (при этом патологией является именно частота и длительность, так как само их наличие у мальчиков является нормой) [14].
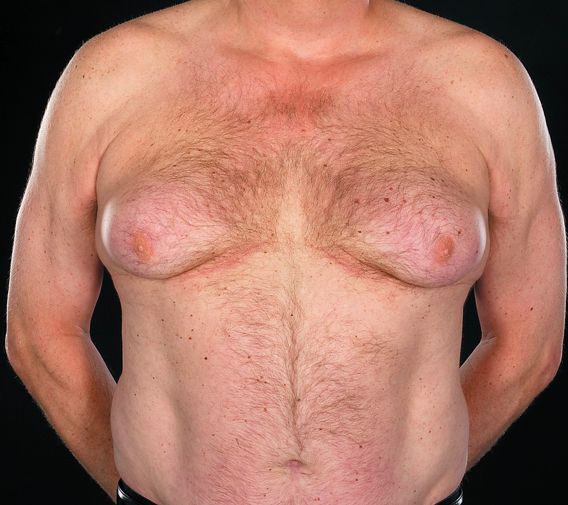
Гинекомастия
Патогенез рака яичка
Окончательная причина возникновения рака яичка до сих пор не установлена, но прослеживается ряд факторов, наличие которых существенно повышает риск развития заболевания.
Выделяют три группы факторов риска: перинатальные (связанные с внутриутробным развитием плода), постпубертатные (относящиеся к периоду развития человека после завершения полового созревания) и генетические [8].
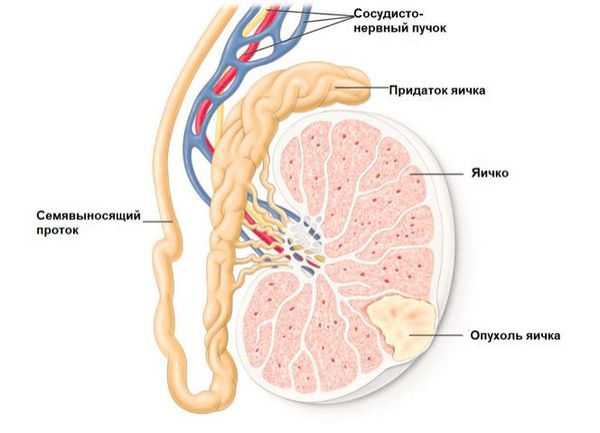
Расположение опухоли при раке яичка
Перинатальные факторы: установлено, что эстрогены и эстрогеноподобные вещества могут оказывать влияние на внутриутробное формирование гонад у плода. Женские половые гормоны способны индуцировать возникновение тетраплоидии герминогенных клеток (редкий вариант хромосомных аномалий, при котором увеличивается полный набор хромосом зародышевых клеток). Это является одним из признаков развития у плода carcinoma in situ (предшественницы всех раков) [2][5].
Генетические факторы риска: описана связь между генетическими изменениями (в гене-супрессоре опухоли PTEN) и риском возникновения опухолей половых клеток яичка [6].
Крипторхизм (неопущение яичка) увеличивает риск развития рака яичка в 5-10 раз [12]. В утробе матери у плода мужского пола развитие яичек происходит в брюшной полости[13].
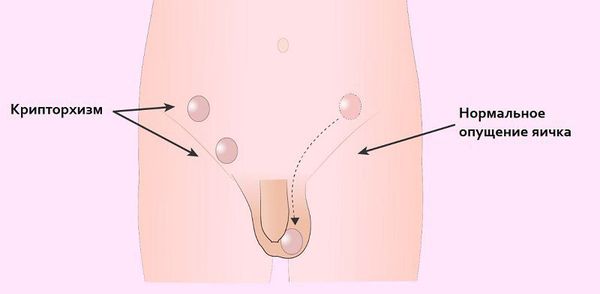
Проявление крипторхизма
Обычно яички опускаются в полость мошонки при рождении или на первом году жизни. Если этот процесс задерживается или яички не опустились в мошонку, создаются неблагоприятные условия, способствующие развитию дегенеративных изменений. Чем глубже и дольше яичко расположено в брюшной полости, тем сильнее нарушается сперматогенная (репродуктивная) функция мужчины.
Классификация и стадии развития рака яичка
Среди опухолей яичка преобладают новообразования (95 %) имеющие герминогенное (зародышевое/эмбриональное) происхождение, которые в 45 % случаев представлены семиномами и в 5-10 % — тератомами [7]. Тератома и семинома имеют разное гистологическое строение. Семинома — это злокачественная опухоль, происходящая из клеток сперматогенного эпителия яичка, а тератома — это опухоль, имеющая сложное строение и состоящая из различных клеточных и органоидных компонентов.
Другие формы новообразований яичка, такие как эмбриональный рак, хориокарциномы и редкие формы герминогенных опухолей встречаются существенно реже.
В настоящее время в клинической практике используется морфолологическая классификация Всемирной организации здравоохранения (2016 год)[7].
1) Герминогенные опухоли бывают следующих видов:
- внутриканальцевая герминогенная неоплази;
- семинома (включая опухоли с клетками, синцитиотрофобласта);
- сперматоцитная семинома (с наличием или без саркоматозного компонента);
- эмбриональная карцинома;
- опухоль желточного мешка (эмбриональный рак инфантильного типа, опухоль эндодермального синуса);
- хориокарцинома;
- Тератома (зрелая, незрелая, со злокачественным компонентом);
- Смешанные опухоли с наличием более 1 гистологического типа
2) Опухоли стромы полового тяжа/гонадные стромальные опухоли:
- опухоли из клеток Лейдига;
- злокачественные опухоли из клеток Лейдига;
- опухоль из сустентоцитов (клеток Сертоли): бывают с высоким содержанием липидов, склерозирующие, кальцифицирующие крупноклеточные;
- злокачественные опухоли из клеток Сертоли;
- гранулезоклеточные опухоли: взрослого типа или ювенильного типа;
- опухоли группы теком-фибром;
- другие опухоли стромы полового тяжа либо гонадные стромальные опухоли: неполностью дифференцированные, смешанные;
- опухоли содержащие герминогенные клетки и клетки стромы полового тяжа.
3) Разные неспецифические стромальные опухоли:
- яичниковые эпителиальные опухоли;
- опухоли собирательных протоков и сети яичка;
- опухоли (доброкачественные и злокачественные) неспецифической стромы.
Стадирование опухолей яичка осуществляется в соответствии с TNM-классификацией (Tumor — первичная опухоль, Node — метастазы в региональные лимфатические узлы, Metastases — отдалённые метастазы) [7]. Ключевыми моментами являются: степень распространения первичной опухоли в пределах яичка (категория T); распространение на региональные лимфатические узлы (категория N); распространение в другие органы (категория M); уровень маркеров сыворотки крови — АФП, ХГ, ЛДГ.
Стадии заболевания подразделяют на основании наличия и степени повышения концентрации маркеров в сыворотке крови.
Стадия 0. Клетки с отклонениями своей структуры (атипичные клетки) обнаруживаются в семенных извитых канальцах (в пределах яичка). Концентрация маркеров в сыворотке крови в пределах нормы. В научной литературе стадия 0 называют внутрипротоковую герминогенную неоплазию.
Стадия I. Обнаруживаются опухолевые клетки. Стадия подразделяется на IA, IB и IS.
На стадии IA опухоль ограничена яичком и придатком без распространения на кровеносные и лимфатические сосуды. Концентрация маркеров в сыворотке крови в пределах нормы.
На стадии IB опухоль ограничена яичком и придатком, распространяется на кровеносные и лимфатические сосуды, или опухоль прорастает через оболочку яичка. Либо же распространяется на семенной канатик с или без распространения на кровеносные и лимфатические сосуды. В другом случае новообразование затрагивает мошонку с распространением на кровеносные и лимфатические сосуды, либо без него. Концентрация маркеров в сыворотке крови в пределах нормы.
На стадии IS опухоль располагается в пределах яичка, может распространяться на семенной канатик и мошонку, но при этом уровни маркеров варьируются от чуть выше нормальных до высоких.
Стадия II. Стадия подразделяется на IIA, IIB и IIC.
На стадии IIA опухоль располагается в пределах яичка, может распространяться на семенной канатик, мошонку; имеются метастазы в одном или нескольких лимфатических узлах до двух сантиметров в наибольшем измерении. Концентрация маркеров в сыворотке крови в пределах нормы или чуть выше нормы.
На стадии IIB опухоль располагается в пределах яичка, может распространяться на семенной канатик, мошонку; имеются метастазы в одном или нескольких лимфатических узлах до пяти сантиметров в наибольшем измерении. Концентрация маркеров в сыворотке крови в пределах нормы или чуть выше нормы.
На стадии IIC опухоль располагается в пределах яичка, может распространяться на семенной канатик, мошонку; имеются метастазы в лимфатических узлах более пяти сантиметров в наибольшем измерении. Концентрация маркеров в сыворотке крови в пределах нормы или чуть выше нормы.
Стадия III. Стадия подразделяется на IIIA, IIIB и IIIC.
На стадии IIIA опухоль располагается в пределах яичка, может распространяться на семенной канатик, мошонку; имеются метастазы в одном или нескольких лимфатических узлах от двух сантиметров и более пяти; опухоль распространяется в отдаленные лимфатические узлы и лёгкие. Концентрация маркеров в сыворотке крови в пределах нормы или чуть выше нормы.
На стадии IIIB опухоль располагается в пределах яичка, может распространяться на семенной канатик, мошонку; имеются метастазы в одном или нескольких лимфатических узлах более пяти сантиметров; опухоль распространяется в отдаленные лимфатические узлы и легкие. Концентрация маркеров в сыворотке крови умеренно выше нормы.
На стадии IIIC опухоль располагается в пределах яичка, может распространяться на семенной канатик, мошонку; имеются метастазы в одном или нескольких лимфатических узлах более пяти сантиметров (либо же имеются метастазы в одном или нескольких лимфатических узлах более пяти сантиметров и опухоль распространяется в отдаленные лимфатические узлы и лёгкие), при этом концентрация маркеров в сыворотке крови значительно выше нормы. В некоторых случаях на этой стадии метастазы поражают другие органы (печень, кости), при этом уровень маркеров может варьироваться от нормальных до высоких.
Осложнения рака яичка
Помимо часто встречающихся осложнений, связанных с распространением метастазов, приблизительно у 50% мужчин с раком яичка нарушается сперматогенез в той или иной степени, что может привести к бесплодию [2][5][8].
До лечения всем мужчинам, желающим сохранить свою фертильность, должна быть предложена криоконсервация (заморозка) спермы. Криоконсервацию спермы необходимо выполнить перед выполнением лучевых методов исследования, чтобы избежать радиационного воздействия на сперматозоиды. После химиотерапии концентрации фолликулостимулирующего и лютеинизирующего гормонов повышаются, а концентрации тестостерона снижается. Это приводит к развитию азооспермии, т.е. отсутствию сперматозоидов, у некоторых пациентов процесс бывает обратимым.
Пациентам рекомендуется не пытаться зачать ребенка в течение 6-12 месяцев после адъювантного химиотерапевтического лечения (терапии, направленной на уничтожение отдаленных микрометастазов, проводится после операции по удалению опухоли)[14].
Диагностика рака яичка
В некоторых случаях мужчины обнаруживают рак яичка самостоятельно во время самопроверки органов мошонки. В других врач уролог обнаруживает новообразование во время обычного физикального осмотра. При постановке диагноза важно учитывать, что только в 1-2% случаев происходит поражение яичек с двух сторон [8]. Обследование пациентов с подозрением на рак яичка начинается со сбора анамнеза (истории болезни) и общего осмотра. Лабораторные анализы и инструментальные методы исследования при диагнотстике рака яичек следующее:
- ультразвуковое исследование (УЗИ) мошонки и яичек, забрюшинного пространства и органов малого таза. При ультразвуковом иследовании мошонки происходит подтверждается или исключается опухоль во втором яичке, оценивается состояние забрюшинных лимфатических узлов, выявляются изменения в органах брюшной полости [5][8].
- компьютерная и магнитно-резонансная томография (КТ и МРТ) забрюшинного пространства, органов малого таза и брюшной полости. Магнитно-резонансная томография имеет более высокую чувствительность и специфичность, чем ультразвуковое исследование, и позволяет достоверно проводить дифференциальную диагностику между семиномой и несеминомными опухолями [9].
- рентгенологическое исследование или КТ органов грудной клетки, выполненное в двух проекциях при подозрении на наличие метастазов;
- КТ или МРТ головного мозга при метастатическом поражении лёгких и повышенном уровне хорионического гонадотропина (более 50 000 МЕ/мл);
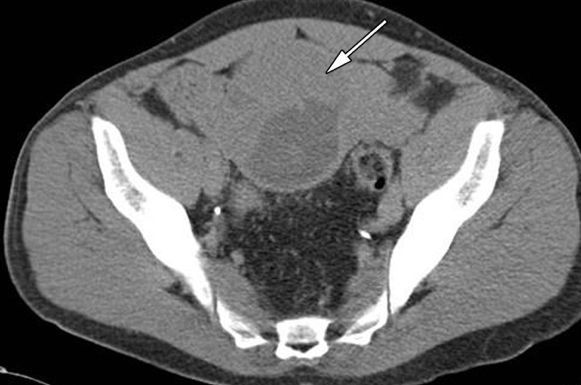
КТ. Сформировавшаяся семинома у мужчины с неопустившимся яичком.
- определение уровня сывороточных маркеров (онкомаркеров), таких как α-фетопротеин (АФП), β-хорионический гонадотропин (β-ХГ), лактатдегидрогеназа (ЛДГ). Сывороточные маркеры бывают повышены у 90% пациентов при наличии несеминомных опухолей яичка [10]. Онкомаркеры являются прогностическими факторами и способствуют диагностике, определению стадии и прогнозированию рака яичка до и после операции по удалению опухоли. α-фетопротеин и β-хорионический гонадотропин бывают повышены у 50-70% и у 40-60% пациентов соответственно [10]. При семиноме у 30% пациентов имеется повышенный уровень β-хорионического гонадотропина. Лактатдегидрогеназа является менее специфичным маркером, ее концентрация пропорциональна размеру опухоли и может быть повышена у 80% пациентов с прогрессирующим заболеванием. Важно помнить, что отрицательные уровни маркеров сывороточных опухолевых маркеров не исключают диагноз рак яичка;
- биопсию при раке яичка выполняют в следующих случаях: опухоль локализуется в обеих яичках; опухоль единственного яичка в случае, когда не изменен уровень гормонов и сывороточных онкомаркеров; при подозрении на злокачественное новообразование лимфоидной ткани.
Лечение рака яичка
Рак яичек излечим даже при наличии метастатической болезни, для лечения используются современные химиотерапевтические схемы, лучевая терапия, хирургическое лечение и их комбинации [2][3][5]. Рак яичка — это наиболее поддающимся лечению вид рака, и прогноз его дальнейшего развития один из самых благоприятных среди онкологических заболеваний.
Стандартная тактика лечения рака яичка на I стадии — это проведение орхифуникулэктомии (операции по удалению опухоли вместе с яичком), в комбинации с лучевой терапией и химиотерапией (при семиномах) или же выполнение двух курсов химиотерапии (при несеминомных опухолях) [2][5][3].
Выполнение орхофуникулэктомии (удаление яичка с семенным канатиком) преследует несколько целей:
- удаление первичного очага опухоли;
- патоморфологическая верификация диагноза. Ткань, получаемая в результате операции, помогает получить важную гистопатологическую информацию, на основе которой можно предсказать риск наличия скрытых лимфатических и висцеральных метастазов;
- определение стадии онкологического процесса;
- дальнейшее определение тактики лечения с учётом полученных результатов патоморфологического исследования.
Орхофуникулэктомию выполняют через паховый доступ [2][5]. Через несколько дней (5-7) после выполнения операции определяют уровень сывороточных онкомаркеров. Сохранение повышенной концентрации маркеров свидетельствует о наличии субклинических (скрытых) метастазов.
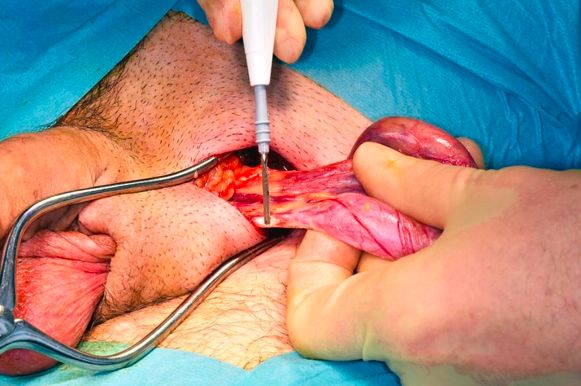
Орхофуникулэктомия. Обработка семенного канатика
При семиноме I стадии после проведения операции проводят лучевую терапию, направленную на парааортальные и ипсилатеральные лимфатические узлы. В некоторых случаях прибегают к адъювантной химиотерапии. При выполнении химиотерапии используют следующие препараты: цисплатин, этопозид, блеомицин, карбоплатин, ифосфамид, паклитаксел, гемцитабин, оксалиплатин [4][14].
В лечении распространённой семиномы (стадия IIа и IIb) после проведения орхофуникулэктомии проводят лучевую терапию. На стадии IIb возможно проведение трех курсов альтернативной химиотерапии в адъювантном режиме.
В лечении несеминомных герминогенных опухолей яичка I стадии 70 % пациентов могут быть излечены после выполнения только орхофуникулэктомии. У 30 % пациентов присутствуют не выявленные метастазы, которые в дальнейшем могут вызывать рецидивы [14]. В подобных случаях прибегают к выполнению забрюшинной лимфденэктомии (удалению лимфоузлов) или химиотерапии.
Лечение несеминомных герминогенных опухолей яичка II стадии начинают с проведения нескольких курсов химиотерапии с последующим проведением хирургического лечения, направленного на удаление опухолевых масс. Если положительного эффекта достичь не удаётся, выполняют забрюшинную лимфаденэктомию [2].
Несеминомные герминогенные опухоли яичка с отдаленными метастазами лечат с проводением индукционной (предоперационной) химиотерапии, в дальнейшем выполняют забрюшинную или медиастинальную лимфаденэктомию, а также удаление всех опухолевых очагов. При неэффективности меняют схему химиотерапии [2][5].
Для лечения рака яичка важно регулярное динамическое наблюдение и обследование. На протяжении нескольких лет после операции необходимо проводить контрольные исследования: анализ АФП (альфа-фетопротеина), ХГЧ (хорионического гонадотропина человека), ЛДГ (лактатдегидрогеназы), а также УЗИ или КТ брюшной полости и забрюшинного пространства, рентгенографию или КТ грудной клетки.
Прогноз. Профилактика
Прогноз заболевания рака яичка определяется гистологическим вариантом строения опухоли, стадией онкологического процесса (TNM), концентрацией сывороточных онкомаркеров (АФП, ХГ, ЛДГ) и уровнем локализации метастазов. Выживаемость пациентов после проведённого лечения при раке яичка очень высока. Чем раньше обнаружен рак яичка, тем больше шансов у пациента выжить через пять лет после постановки диагноза. У 67 % пациентов рак яичка диагностируется на ранней стадии и пятилетняя выживаемость при локализованном (без метастазов) раке яичка составляет 99,3 % [2][5].
Для профилактики и ранней диагностики мужчинам важно владеть навыками самообследования яичек, регулярно посещать врача-уролога, исключать травмы органов мошонки и вовремя выполнять хирургическое лечение крипторхизма (неопущения яичка).
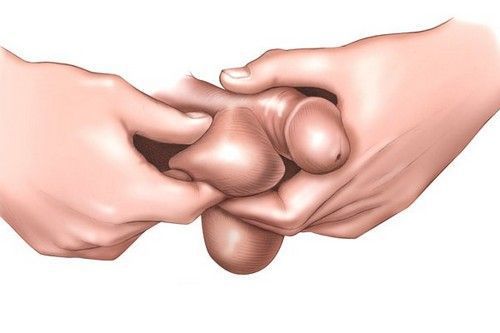
Самообследование яичек
Самообследование яичек лучше всего проводить стоя, после или во время приёма душа, когда органы максимально расслаблены. Необходимо осторожно взять мошонку в руки и нащупать яичко, далее провести по его поверхности пальцами. Нормальное яичко на ощупь должно быть плотным, иметь гладкую поверхность, без уплотнений и припухлостей. Процедура не должна вызывать дискомфорта и болезненности. Сзади каждого яичка должны прощупываться эластичные канатики (эпидимис). Как правило, одно яичко (обычно левое) может находиться немного ниже другого и немного отличаться по размеру, что является нормой. Данную манипуляцию, направленную на раннее выявления опухолей, желательно проводить всем мужчинам в возрасте от 15 до 40 лет каждый месяц, а планово посещать врача-уролога необходимо каждые полгода.
Список литературы
Каприн А.Д. Злокачественные новообразования в России в 2017 году (заболеваемость и смертность) / А.Д. Каприн, В.В. Старинский, Г.В. Петрова. - М.: ФГБУ «МНИОИ им. П.А. Герцена» Минздрава России - 2018.- 250 с.
Матвеев Б. П. Клиническая онкоурология / Б. П. Матвеев. - М.: Издательский дом "АБВ-пресс", 2011. - 934 с.
Трякин А.А., Гладков О.А., Матвеев В.Б. с соавт. Практические рекомендации по лекарственному лечению герминогенных опухолей яичка. //Злокачественные опухоли. - 2016. - №4, спецвыпуск 2, - С. 353-366
Трякин А.А., Федянин М.Ю., Буланов А.А., с соавт. Метастазы герминогенных опухолей в головной мозг. Опыт Российского онкологического центра //Онкоурология. - 2013 (4): С.59-71
Урология. Российские клинические рекомендации / под ред. Ю. Г. Аляева, П. В. Глыбочко, Д. Ю. Пушкаря. - М.: ГЭОТАРМедиа, 2016. - 496 с.
Andreassen K.E. et al. Genetic variation in AKT1, PTEN and the 8q24 locus, and the risk of testicular germ cell tumor. //Hum Reprod, 2013. 28: 1995.
Brierley J.E., et al. The TNM Classification of Malignant Tumours 8th edition. 2016.
Chung Peter and Padraig Warde. “Testicular cancer: germ cell tumours //BMJ clinical evidence vol. 2016 1807. 7 Jan. 2016ссылка
Ellis J.H. et al. Comparison of NMR and CT imaging in the evaluation of metastatic retroperitoneal lymphadenopathy from testicular carcinoma. //J Comput Assist Tomogr, 1984. 8: 709.ссылка
Germa-Lluch J.R., et al. Clinical pattern and therapeutic results achieved in 1490 patients with germ-cell tumours of the testis: the experience of the Spanish Germ-Cell Cancer Group (GG). //Eur Urol. - 2002. 42: 553.
Giannatempo P. et al. Radiotherapy or chemotherapy for clinical stage IIA and IIB seminoma: a systematic review and meta-analysis of patient outcomes. //Ann. Oncol. - 2015. 26: 657.
Jorgensen N. et al. Testicular dysgenesis syndrome comprises some but not all cases of hypospadias and impaired spermatogenesis. // Int J Androl. - 2010. 33: 298. ссылка
Lip S.Z. et al. A meta-analysis of the risk of boys with isolated cryptorchidism developing testicular cancer in later life. // Arch. Dis. Child. - 2013. 98: 20.
Mead, G.M., et al. Randomized trials in 2466 patients with stage I seminoma: patterns of relapse and follow-up. //J. Natl. Cancer Inst. - 2011. 103: 241.
Testicular cancer statistics. Информационный бюллетень Cancer Research UK

