Определение болезни. Причины заболевания
Серозометра (Serosometra) — это скопление серозной жидкости в полости матки. В редких случаях серозометра выступает самостоятельным процессом, но обычно она развивается на фоне других физиологических и патологических состояний органов малого таза.
Чаще всего она наблюдается в постменопаузе. В этих случаях серозометра может считаться физиологической нормой, если полость матки расширена незначительно (до 1–2 мм) [2]. По данным статистики, серозометру выявляют у 34 % женщин в постменопаузе. Чем длительнее постменопауза, тем выше процент обнаружения серозометры [4]. Наличие жидкости определяют при ультразвуковом исследовании (УЗИ), зачастую её находят случайно [1][4].
На риск возникновения серозометры также влияют проведённые хирургические вмешательства в полости матки, например 82,4 % пациенток ранее перенесли аборт [1]. В целом любые операции, повреждающие базальный (внутренний) слой эндометрия, могут стать причиной синехий (соединительнотканных перемычек) и, как следствие, серозометры.
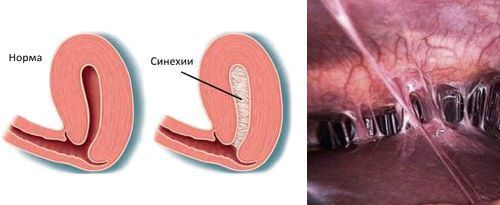
Синехии
Средний возраст пациенток с диагнозом «серозометра» составляет 53–73 года [1].
Причины развития серозометры
К основным причинам относят:
- воспалительные заболевания органов малого таза, которые провоцируют повышенную выработку серозной жидкости в полости матки (например, эндометрит, гидросальпинкс, оофорит) [3][4][5];
- хирургические вмешательства в полости матки с повреждением базального слоя эндометрия (аборты, выскабливания, удаление полипов и субмукозных миом) [3][5];
- патологическое разрастание слизистой оболочки внутренней полости матки (например, полипы матки и её шейки, гиперплазия эндометрия);
- онкологические заболевания органов малого таза (хоть это происходит достаточно редко, но онкологические процессы всё же могут провоцировать повышенную выработку жидкости в полости матки, что заставляет относиться к этой жидкости насторожено; так, при гиперпластических процессах в эндометрии с серозометрой иногда обнаруживают атипичные клетки или аденокарциному, также имеет место онкологический процесс атрофичного эндометрия).

Гиперплазия эндометрия
Обычно наличие серозной жидкости всё же является проявлением доброкачественных процессов, а в постменопаузе — вариантом нормы. В этом случае появление серозометры связано с заращением цервикального канала шейки матки [4].
Симптомы серозометры
Специфических симптомов серозометры нет, а некоторые пациентки вообще не предъявляют жалоб [10]. Но так как в 89 % случаев наличие свободной жидкости в матке сочетается с другой патологией малого таза, женщину может беспокоить тянущая боль внизу живота, кровомазанье, изменение влагалищных выделений (увеличение количества, неприятный запах, изменение цвета), сухость во влагалище, зуд и жжение в области гениталий [4]. Например, когда у женщины в менопаузе появляются кровянистые мажущие выделения из половых путей, УЗИ может показать гиперплазию или полип эндометрия в сочетании с серозометрой.
В структуре сопутствующих заболеваний первое место занимает полип эндометрия, на его долю приходится 29 %. Миома матки встречается в 28 % случаев, гиперплазия эндометрия — в 15 %, кисты яичников — в 14 %. Кроме того, у 42,8 % женщин с серозометрой ранее диагностировали воспалительные заболевания матки [4].
По результатам другого исследования, в котором участвовали 27 пациенток с серозометрой, гистологический анализ показал:
- синехии полости матки — 62,9 % (17 человек);
- атрофию эндометрия — 25,93 % (7 человек);
- аденокарциному — 3,7 % (1 человек) [1].
Патогенез серозометры
В норме серозная жидкость постоянно вырабатывается и всасывается серозными клетками соединительной ткани, которая выстилает все внутренние органы и полости организма, в том числе полость матки. Серозная жидкость представляет собой ультрафильтрат плазмы: когда кровь проходит через естественный барьер, она очищается от различных компонентов, в результате чего образуется серозная жидкость, лишённая электролитов и других соединений с молекулярной массой. Однако она обогащена белками и содержит небольшое количество различных клеточных элементов (например, лейкоциты).
Серозная жидкость обеспечивает скольжение стенок полости матки, чтобы они не повреждали друг друга при соприкосновении. Кроме того, она препятствует образованию синехий и обезвреживает патогенные микроорганизмы за счёт лейкоцитов.
В постменопаузальном периоде у женщин снижается выработка эстрогена и прогестерона, развиваются атрофические изменения эндометрия и появляются синехии — сращения, которые создают механическое препятствие для оттока серозной жидкости, ранее свободно вытекавшей через цервикальный канал во влагалище в виде слизи. Отток жидкости также может затрудняться при гиперпластических изменениях (разрастании тканей), сужении (стенозе) цервикального канала, инфекционных процессах или повреждении эндометрия [2].
При атрофических изменениях ткани истончаются, слизистая оболочка становится сухой и уязвимой для проникновения патогенов. Биоценоз (микрофлора) влагалища изменяется, и, как следствие, повышается риск развития воспалительных процессов. Восходящим путём инфекция проникает в эндометрий, и выработка серозной жидкости усиливается.
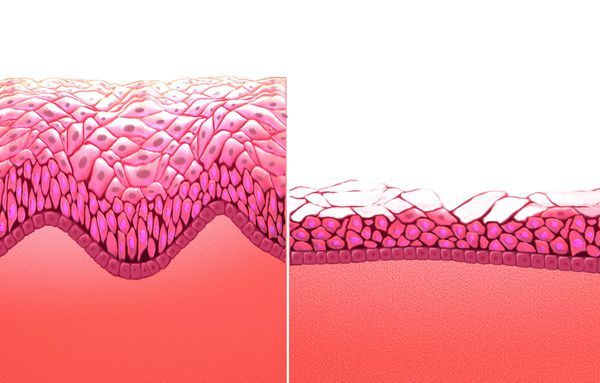
Атрофия тканей влагалища
Кроме того, скопление серозной жидкости часто сочетается с нарушениями кровообращения в матке, например варикозным расширением вен таза. В этом случае результаты УЗИ указывают на повышение систолической и диастолической скоростей, а также на снижение показателей сосудистого сопротивления. Это говорит о том, что кровь застаивается в сосудах, в результате чего в окружающие ткани просачивается больше плазмы и объём серозной жидкости увеличивается. При этом чем больше крови по капиллярному руслу поступает к тканям матки, тем больше объём серозной жидкости [4].
Классификация и стадии развития серозометры
В Международной классификации болезней 10-го пересмотра (МКБ-10) диагноза «серозометра» не существует. Если врач при УЗИ видит серозную жидкость в полости матки, он может поставить следующие диагнозы:
- N85.8 Другие уточнённые невоспалительные болезни матки.
- N85.9 Невоспалительная болезнь матки неуточнённая [7].
Условно можно выделить патологическую и физиологическую серозометру. При патологической серозометре уровень жидкости превышает 6 мм, при этом серозометра может быть связана с патологическими изменениями в малом тазу, что требует дообследования и лечения. Физиологическая серозометра характеризуется низким уровнем жидкости (менее 6 мм) и не сопровождается болезнями органов малого таза. В этом случае рекомендуется динамическое наблюдение и повторное УЗИ.
Осложнения серозометры
Как правило, серозометра — уже следствие гиперпластических процессов. Но именно на её фоне, особенно при слишком большом скоплении жидкости, часто обнаруживаются патологические состояния, т. е. серозометра может быть маркером болезней в малом тазу.
Единственными осложнениями, которые могут сопровождать непосредственно серозометру — это увеличение размеров матки и, как следствие, давление на окружающие органы (кишечник, мочевой пузырь и вены малого таза). Эти процессы могут проявляться увеличением живота, запорами, болью, нарушением мочеиспускания, прогрессированием варикоза вен на ногах и геморроя. Но эти сведения основаны только на клиническом опыте, в литературных источниках они не описаны. Возможно, это связано с ранней диагностикой и лечением серозометры, а возможно — с преобладанием симптомов тех заболеваний, которые провоцируют её развитие.
Также установлено, что у женщин с серозометрой происходит массивное микробное обсеменение влагалища условно-патогенной и патогенной флорой, что приводит к воспалительным заболеваниям нижних отделов половых путей. Так, у 38,6 % пациенток с серозометрой выявляют бактериальный вагиноз, а у 52,8 % — атрофический кольпит [4]. В этом случае женщину могут беспокоить обильные жёлтые и зелёные выделения с неприятным запахом, зуд и жжение в области гениталий. Если серозная жидкость становится гнойной, после УЗИ врач обычно диагностирует пиометру.
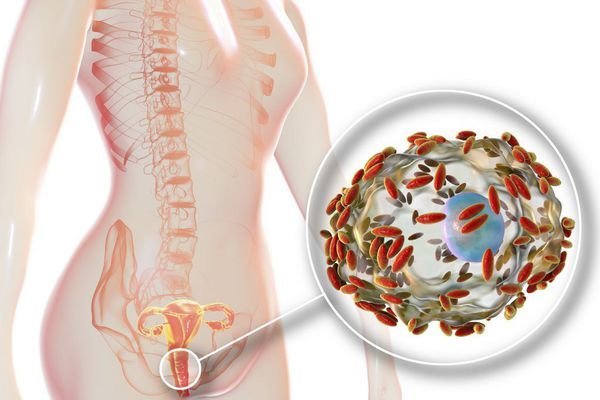
Обсеменение влагалища
Диагностика серозометры
В первую очередь врач собирает детальный анамнез (историю болезни). Специалисту необходимо рассказать о всех проведённых ранее операциях в полости матки, если они были, в том числе и о послеродовых осложнениях (ручном отделении плаценты, оперативном удалении сгустков из полости матки и пр.). Также важно уточнить, когда в последний раз были месячные.
Кроме того, врач должен знать о перенесённых воспалительных заболеваниях органов малого таза (например, оофорите, вагините, гидросальпинксе и т. д.). Всё это позволит ему быстрее заподозрить причину недомогания и определить вероятность гиперпластических процессов и рака эндометрия, которые могут являться причиной серозометры. Индивидуальный онкологический риск выше у женщин с ожирением, сахарным диабетом, гипертонией, синдромом поликистозных яичников и отягощённым семейным анамнезом [11]
При осмотре на гинекологическом кресле врач оценивает размер матки, состояние цервикального канала, наличие патологических образований шейки матки и характер выделений из половых путей.
Инструментальная диагностика
Приоритетным методом диагностики считается УЗИ. К его преимуществам относят неинвазивность (врачу не требуется проникать в полость матки для обследования), доступность и высокую диагностическую точность.
При серозометре УЗИ показывает анэхогенные (тёмные) пятна в полости матки — жидкостные включения. Иногда вместе с ними можно увидеть тонкие «нити», соединяющие стенки полости матки, — синехии [6].
В некоторых случаях используют доплерометрию — один из методов УЗ-диагностики, который позволяет оценить интенсивность кровотока в разных сосудах, в том числе в сосудах матки. Такое исследование также полезно при динамическом наблюдении для оценки эффективности лечения.
Магнитно-резонансная томография (МРТ) может быть дополнительным методом диагностики при подозрении на воспалительные заболевания или онкологический процесс в малом тазу. Она позволяет определить локализацию и глубину поражения органов [12].
Лабораторная диагностика
При обнаружении сопутствующей патологии эндометрия и прогрессивном увеличении количества свободной жидкости в полости матки необходимо исключить онкологический процесс. Для этого назначают гистологическое исследование соскоба эндометрия [4][8].
Для подбора лечения также проводят следующие исследования:
- микроскопию мазка, окрашенного по Грамму, — позволяет оценить микрофлору влагалища;
- культуральное исследование вагинального отделяемого — помогает определить патогены и их чувствительность к антибактериальным препаратам;
- микробиологический и цитологический анализ аспирата из полости матки — позволяет оценить структуру и соотношение клеток, а также их соответствие фазе менструального цикла;
- измерение pH влагалищного содержимого — измерение уровня кислотности или щёлочности влагалища женщины.
Дифференциальная диагностика
Серозометру необходимо дифференцировать с пиометрой и гематометрой. Их исключают с помощью УЗИ:
- при пиометре наблюдается высокая эхогенность и зернистая структура;
- при гематометре — неоднородная эхоструктура со сгустками крови повышенной эхогенности [6].
Лечение серозометры
В случае, если уровень серозной жидкости не превышает 6 мм, нет сопутствующих болезней эндометрия и симптомов, специфическое лечение не требуется. Женщине рекомендуют динамическое наблюдение и проведение повторного УЗИ через полгода или при появлении жалоб [1][9]. Лучше всего сделать трансвагинальное УЗИ, оно более информативно.

Трансвагинальное УЗИ
Если объём серозной жидкости превышает норму, расширяя полость матки, и у пациентки нет противопоказаний к выскабливанию (наличие полипа или гиперплазии эндометрия), ей проводят биопсию с помощью аспирационной кюретки Pipelle, чтобы исключить онкологический процесс [4]. При биопсии из полости матки также удаляют жидкость. Если онкологического процесса нет, врач назначает антибактериальное лечение и повторное УЗИ через месяц.

Пайпель-биопсия
Серозометра в сочетании с полипом, гиперплазией эндометрия и факторами риска развития злокачественных новообразований является показанием для гистероскопии, но перед этим из полости матки удаляют жидкость. Далее биологический материал направляют на гистологическое исследование, по результатам которого определяют тактику дальнейшего лечения [12].
Учитывая частое сочетание серозометры с массивным обсеменением влагалища патогенными и условно-патогенными микроорганизмами, пациенткам часто назначают антибиотики. Выбор препарата зависит от его доступности, индивидуальной переносимости, цены, а также чувствительности патогенов. Если выявить патоген невозможно, выбирают антибиотик широкого спектра действия. Такой тактики придерживаются и в том случае, когда уровень серозной жидкости превышает 6 мм, но все другие болезни исключены, т. е. единственным патологическим признаком является серозометра.
Дополнительно для улучшения кровоснабжения и увеличения местного иммунитета используют гормональные и вагинальные свечи, для восстановления колоний молочно-кислых бактерий — эубиотики.
Прогноз. Профилактика
Прогноз зависит от причины возникновения серозометры.
Если полость матки расширена менее чем на 6 мм, отмечаются синехии, отсутствуют факторы риска онкологического процесса и при этом пациентка ранее прошла какую-либо операцию на органах малого таза, прогноз благоприятный. Такая серозометра вряд ли пройдёт самостоятельно, но объём жидкости может уменьшаться или оставаться стабильно низким, так как причины накопления серозной жидкости в этом случае связаны не с патологической выработкой, а с механическим препятствием её оттоку. Таким пациенткам рекомендуют сделать повторное УЗИ через полгода, чтобы проследить динамику состояния.
При наличии отягощённого семейного анамнеза (рак эндометрия у близких родственников), ожирения, сахарного диабета, гипертонии, синдрома поликистозных яичников и расширения полости матки больше чем на 6 мм вероятность развития онкологического процесса в эндометрии повышается, т. е. серозометра может быть следствием онкологического процесса. В этом случае пациенткам показано тщательное обследование.
Важно помнить, что своевременная диагностика, динамическое наблюдение и лечение женщин с таким диагнозом помогают выявить другие серьёзные болезни на ранней стадии [4].
Профилактика серозометры
Чтобы снизить риск развития заболевания, рекомендуется вести активный образ жизни, сбалансированно и рационально питаться, избегать незащищённых половых контактов, что снижает вероятность инфицирования.
Учитывая факторы риска, необходимо разумно подходить к использованию инвазивных методов при диагностике и лечении заболеваний малого таза, т. е. проводить их только по показаниям.
Список литературы
Селихова М. С., Вдовин С. В., Панкратов С. Б., Михайловская М. В. Тактика ведения пациенток с серозометрой в постменопаузе // Вестник Волгоградского государственного медицинского университета. — 2017. — № 4. — С. 18–20.
Кулаков В. И., Савельева Г. М., Манухин И. Б. Гинекология: национальное руководство. — М.: ГЭОТАР-Медиа, 2014. — 1088 с.
Стрижаков А. Н., Давыдов А. И., Бахтияров К. Р. Клиническое руководство по миниинвазивной хирургии в гинекологии. — М.: Медицина, 2002.
Гасанова М. К. Современные подходы к диагностике и лечению серозометры в постменопаузе: автореф. дис. … канд. мед. наук: 14.00.01. — М., 2008. — 124 с.
Айламазян Э. К. Гинекология от пубертата до постменопаузы. — М.: МЕДпресс-информ, 2006. — С. 5–20.
Озерская И. А. Эхография в гинекологии. — 3-е издание, переработанное и дополненное. — М.: Издательский дом Видар-М, 2020. — 704 с.
Международная статистическая классификация болезней и связанных со здоровьем проблем. 10-й пересмотр (МКБ-10). — Женева, 1992.
Поморцев А. В., Астафьева О. В., Степанова Ю. А., Худорожкова Е. Д. Лучевая диагностика в акушерстве и гинекологии. — Краснодар: Новация, 2017. — 212 с.
Атабекова Л. А., Виноградова Н. М., Шарапова Е. И., Бурков С. Г. Значение эхографии в комплексной диагностике гиперпластических процессов эндометрия в условиях поликлиники // SonoAce-Ultrasound — 2006. — № 14.
Селихова М. С., Михайловская М. В. Серозометра: термин врача ультразвуковой диагностики или диагноз гинеколога? // Журнал экспериментальной, клинической и профилактической медицины. — 2015.
Российское общество акушеров-гинекологов. Гиперплазия эндометрия: клинические рекомендации. — М., 2021.
Ассоциация онкологов России. Рак тела матки и саркомы матки: клинические рекомендации. — М., 2021.

