Определение болезни. Причины заболевания
Рак слюнной железы (Salivary gland cancer) — это злокачественная опухоль, которая развивается из клеток больших или малых слюнных желёз.
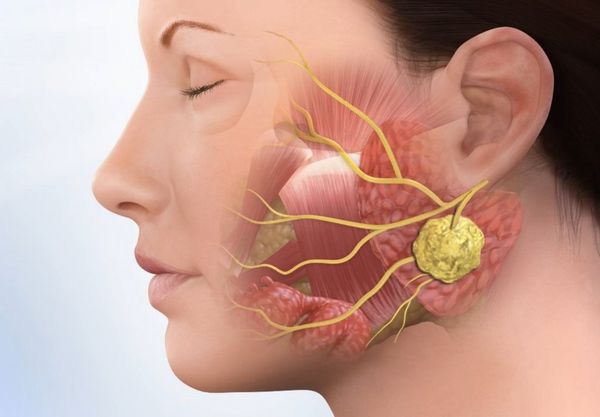
Рак слюнной железы
Слюнные железы выделяют слюну, которая играет ключевую роль в пищеварении, увлажнении слизистой полости рта и защите организма от инфекций. Они делятся на 2 основные группы:
- Большие слюнные железы — парные органы, к которым относят:
- околоушные — самые крупные железы, расположенные в околоушной области, позади нижней челюсти, именно в них чаще всего развиваются злокачественные опухоли (до 70–80 % случаев) [3][12];
- подчелюстные железы — расположены под нижней челюстью;
- подъязычные железы — расположены под слизистой оболочкой дна полости рта.
- Малые слюнные железы — многочисленные мелкие железы: их насчитывают около 800–1000 штук. Они рассеяны в слизистой оболочке полости рта, глотки, носовых пазух, гортани и трахеи. Опухоли в них встречаются реже, но часто имеют более агрессивное течение [11].
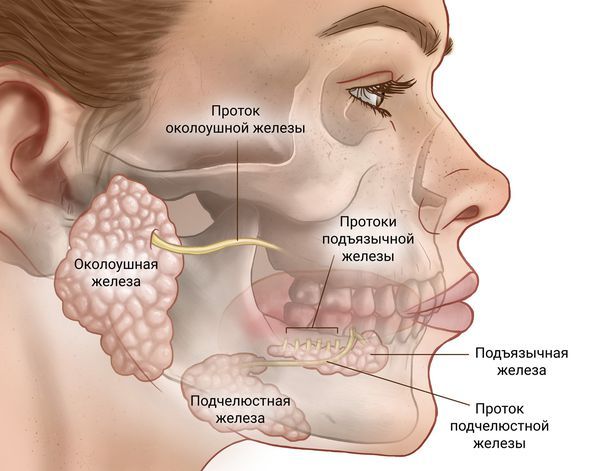
Слюнные железы
Рак слюнной железы может возникнуть в любом возрасте, но основной пик заболеваемости приходится на возраст от 50 до 70 лет. Мужчины и женщины заболевают примерно с одинаковой частотой, хотя некоторые виды опухолей могут иметь половую предрасположенность [6][16].
Распространённость рака слюнной железы
Эта болезнь встречается довольно редко: частота рака слюнной железы в структуре опухолей головы и шеи занимает около 3 %. При этом доля опухолей головы и шеи, по данным разных стран, составляет 4–20 % от всех злокачественных опухолей (в структуре смертности они занимают 8-е место) [5][20].
В российской литературе к опухолям головы и шеи также относят рак кожи этих частей тела (в зарубежной литературе его выделяют отдельно), поэтому распространённость опухолей головы и шеи в российских источниках выше [4].
Несмотря на редкость заболевания, рак слюнной железы характеризуется большим разнообразием клинического течения и гистологических типов опухоли (тканей, из которой развилось новообразование), что дополнительно усложняет его диагностику и лечение.
Причины рака слюнной железы
Точные причины развития болезни неизвестны, но определён ряд факторов, повышающих риск её возникновения:
- ионизирующее излучение — самый доказанный фактор, риск заболевания повышает как длительное или повторяющееся облучение на рабочем месте (например, у рентгенологов, работников ядерной промышленности и др.), так и специализированная лучевая терапия по поводу других злокачественных заболеваний головы и шеи;
- профессиональные вредности — контакт с некоторыми химическими веществами, такими как никель, асбест, соединения кремния, продукты переработки нефти и т. д. [7][8];
- вирусные инфекции — учёные продолжают изучать связь между раком слюнных желёз и вирусом Эпштейна — Барр [10];
- воспалительные заболевания — хронические сиалоадениты (воспаления железы) могут создавать предпосылки для появления опухолей;
- образ жизни — курение и злоупотребление алкоголем являются факторами риска для многих опухолей головы и шеи, включая рак слюнной железы, употребление насвая также связывают с повышенным риском;
- генетическая предрасположенность — в редких случаях отмечается семейная склонность к заболеванию, также развитие рака может быть связано с некоторыми генетическими синдромами, например с синдромом Бирта — Хогга — Дюбе [4][18].
Симптомы рака слюнной железы
Симптомы зависят от расположения и гистологического типа опухоли, а также от распространённости патологического процесса. На ранних этапах болезнь зачастую протекает бессимптомно, а опухоль обнаруживают случайно.
В других случаях пациент может жаловаться:
- на прощупываемый узел — безболезненное или малоболезненное уплотнение в области околоушной железы (перед ухом, под мочкой уха), под нижней челюстью или в подъязычной области;
- болевой синдром — по мере роста опухоли возникает боль, которая может распространяться в ухо, на висок или шею;
- паралич лицевого нерва — возникает из-за поражения опухолью лицевого нерва и сопровождается асимметрией лица, опущением угла рта, невозможностью зажмурить глаз и сглаженностью носогубной складки на поражённой стороне (важный дифференциальный симптом, так как при доброкачественных опухолях паралич встречается крайне редко — при экстремально большом размере образования);
- затруднение глотания и открывания рта — наблюдается при большой опухоли или в тех случаях, когда она расположена в глубокой части околоушной железы, малых слюнных железах глотки и мягкого нёба;
- отёк и изъязвление слизистой — возникает при поверхностном расположении опухоли слюнных желёз;
- чувство онемения щеки и верхней губы — наблюдается при поражении ветвей тройничного нерва [16].

Паралич лицевого нерва
Патогенез рака слюнной железы
Злокачественная опухоль — это избыточное и неконтролируемое разрастание собственных клеток организма, возникшее в результате их злокачественной трансформации (малигнизации).
В норме каждая клетка делится, достигает зрелости и выполняет свои задачи в течение определённого времени, которое предопределено генетически. Злокачественные опухолевые клетки утрачивают эти ограничения и продолжают бесконтрольно делиться и существовать.
Пусковым механизмом опухолевой трансформации является повреждение генетического аппарата клетки под действием канцерогенных факторов — инициаторов злокачественного процесса. К ним относятся химические вещества, некоторые вирусы и ионизирующее излучение. После этого повреждённые клетки попадают под влияние промоторов канцерогенеза — факторов, которые ускоряют размножение уже изменённых клеток. Промоторами могут быть гормоны, определённые пищевые компоненты, курение и др.
Далее происходит собственно злокачественная трансформация (конверсия): изменения в клетке становятся необратимыми. Она теряет нормальные свойства, адаптируется к неблагоприятным условиям, уклоняется от иммунного надзора организма и начинает стимулировать ангиогенез — рост новых кровеносных сосудов, необходимых для питания опухоли.
На финальной стадии клетки прорастают в окружающие ткани, проникают в кровеносные и лимфатические сосуды и распространяются по организму, образуя метастазы [19].
Классификация и стадии развития рака слюнной железы
Классификация Всемирной организации здравоохранения (ВОЗ) насчитывает более 20 различных гистологических типов опухолей слюнных желёз [3]. К наиболее частым типам злокачественных образований относятся:
- мукоэпидермоидная карцинома — характеризуется различной степенью злокачественности, что определяет прогноз;
- аденокистозная карцинома — отличается медленным ростом, при этом она часто проникает в окружающие ткани и распространяется по ходу нервов, что повышает риск метастазирования и рецидива (повторного развития опухоли после лечения);
- аденокарцинома — группа разнообразных опухолей железистого происхождения;
- плоскоклеточный рак — встречается редко, требует дифференциальной диагностики с метастазами из первичных очагов в других органах.
Основным стандартом для стадирования рака остаётся система TNM. С её помощью врач определяет распространённость опухолевого процесса, что напрямую влияет на выбор тактики лечения и прогноз.
1. Категория T (первичная опухоль):
- T1 — опухоль меньше или равна 2 см, не распространяется за пределы железистой ткани;
- T2 — опухоль от 2 до 4 см без распространения за пределы железистой ткани;
- T3 — опухоль больше 4 см или распространяется в окружающие мягкие ткани: кожу, мышцы, кости (неблагоприятный прогностический фактор);
- T4a — опухоль прорастает в кожу, нижнюю челюсть, слуховой проход и лицевой нерв (VII пара), отвечающий за мимику и работу слёзных и слюнных желёз;
- T4b — опухоль прорастает в основание черепа, крылонёбную ямку и окружает внутреннюю сонную артерию, из-за чего невозможно удалить новообразование полностью.
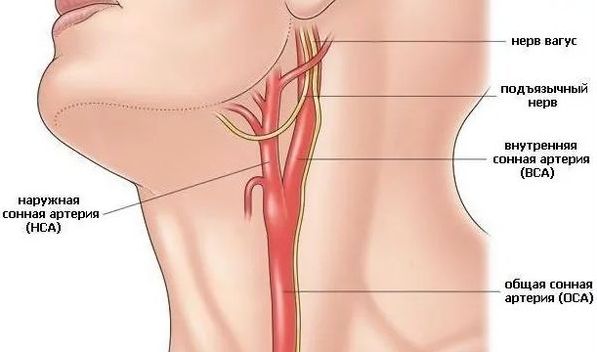
Сонная артерия
2. Категория N (близлежащие лимфоузлы):
- N0 — лимфоузлы не поражены;
- N1 — метастазы проникают в один лимфоузел на стороне опухоли, но его размер не превышает 3 см;
- N2a — размер поражённого лимфоузла достигает 3–6 см;
- N2b — повреждено несколько лимфоузлов со стороны опухоли, их размер не превышает 6 см;
- N2c — метастазы поражают лимфоузлы с противоположной или с обеих сторон, их размер не превышает 6 см;
- N3 — метастазы проникают в один или несколько лимфоузлов, где хотя бы один из них имеет размер более 6 см.
3. Категория M (отдалённые метастазы):
- M0 — нет отдалённых метастазов;
- M1 — есть отдалённые метастазы, чаще всего они проникают в лёгкие, кости, печень, реже — в головной мозг.
Объединение этих параметров формирует стадию заболевания от I до IVC.
Стадии рака слюнной железы
| Стадия | T | N | M |
|---|---|---|---|
| I | T1 | N0 | M0 |
| II | T2 | N0 | М0 |
| III | T3 | N0 | M0 |
| T1, T2, T3 | N1 | M0 | |
| IVA | T4a | N0, N1 | M0 |
| T1, T2, T3, T4a | N2 | M0 | |
| IVB | T4b | Любая N | M0 |
| Любая T | N3 | M0 | |
| IVC | Любая T | Любая N | M1 |
Однако важно отметить, что эта классификация применима в основном для больших слюнных желёз (околоушной, подчелюстной и подъязычной). Для малых слюнных желёз используют классификацию рака той анатомической области, где они расположены (например, для нёба — классификацию рака полости рта) [1].
Осложнения рака слюнной железы
Осложнения могут быть вызваны как агрессивным ростом первичной опухоли, так и распространением метастазов [1].
Осложнения, вызванные первичной опухолью:
- гипосаливация — снижение выработки слюны, что приводит к нарушению вкуса, повышенной склонности к инфекциям полости рта и кариесу;
- тризм жевательных мышц — выраженный непроизвольный спазм жевательных мышц, при котором пациент не может открыть рот;
- онемение кожи лица, невралгии;
- паралич лицевого нерва;
- изъязвление кожи и кровотечения в зоне прорастания опухоли.
Жевательная мышца
Осложнения, вызванные метастазированием:
- увеличение и болезненность шейных лимфоузлов;
- сдавление, прорастание в крупные магистральные кровеносные сосуды;
- лимфатический отёк лица;
- дыхательная недостаточность;
- болевой синдром;
- патологические переломы;
- общая интоксикация;
- желтуха [1].
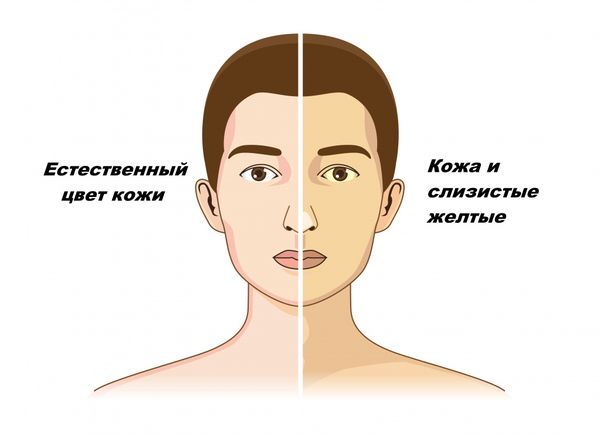
Желтуха
Диагностика рака слюнной железы
При подозрении на опухоль слюнной железы необходимо обратиться к лору, который при необходимости направит пациента к онкологу и челюстно-лицевому хирургу.
В первую очередь врач собирает анамнез (историю болезни и жизни пациента): выясняет жалобы, длительность заболевания, динамику проявления симптомов. Далее он прощупывает опухоль, оценивает её размер, плотность, подвижность и связь с окружающими тканями. Специалист также обязательно оценивает признаки паралича лицевого нерва и работу других черепно-мозговых нервов.
Инструментальная диагностика
К основным методам исследования относятся:
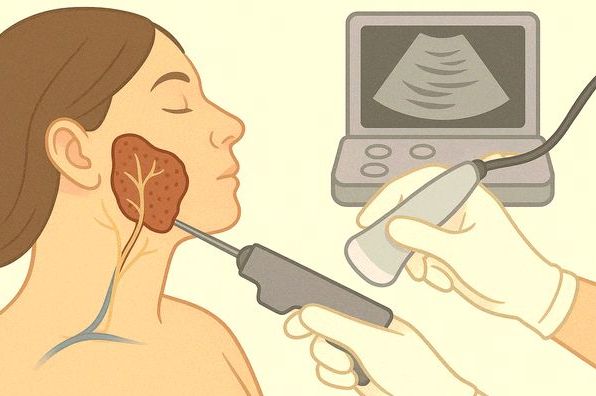
- ультразвуковое исследование (УЗИ) слюнных желёз и лимфоузлов шеи — быстрый, доступный и информативный метод, который позволяет оценить структуру опухоли и состояние близлежащих лимфоузлов;
- компьютерная томография (КТ) с контрастированием — помогает определить размеры опухоли, её взаимоотношение с крупными сосудами и костными структурами (нижней челюстью, основанием черепа), а также выявить разрушение кости;
- магнитно-резонансная томография (МРТ) — более точно, чем КТ, показывает мягкие ткани, что особенно важно для оценки инвазии (прорастания) и распространения в крылонёбную ямку или основание черепа;
- позитронно-эмиссионная томография, совмещённая с КТ (ПЭТ-КТ) — позволяет выявить отдалённые метастазы и оценить распространённость процесса при первичном обследовании и подозрении на рецидив [4].

ПЭТ-КТ
Чтобы точно поставить диагноз, необходимо провести морфологическое исследование — изучение опухолевой ткани под микроскопом. Для этого назначают биопсию — забор биологического материала:
- тонкоигольную аспирационную биопсию (ТАБ) — малоинвазивный метод забора клеток из опухоли;
- трепан-биопсию — забор столбика ткани, что даёт информацию о конкретном гистологическом типе образования, однако провести трепан-биопсию удаётся не всегда, например при маленькой опухоли или её расположении вблизи важных анатомических структур;
- интраоперационную биопсию (срочное гистологическое исследование) — проводится во время операции для оценки краёв резекции (удаления) [4].
Трепан-биопсия
Дифференциальная диагностика
В ходе диагностики врач исключает другие похожие болезни:
- Доброкачественные опухоли слюнной железы (плеоморфную аденому, опухоль Уортина) — такие образования отличаются более медленным ростом и отсутствием метастазирования. На УЗИ они имеют чёткие границы и однородную структуру, в то время как границы злокачественных опухолей размыты, а их структура неоднородна. Окончательный диагноз ставят после морфологического исследования.
- Невоспалительные и воспалительные процессы (сиалаоденит, эпидемический паротит) — диагностируют с помощью общего и биохимического анализа крови, ПЦР, уровня антител к вирусу эпидемического паротита, IgM и IgG. УЗ-картина также отличается: у пациента нет опухолевого субстрата и распространённых изменений в ткани железы. При необходимости проводят биопсию.
- Близлежащие и отдалённые метастазы злокачественных заболеваний из других очагов (носоглотки, кожи, лёгкого, почки, молочной железы) — определяют с помощью биопсии [17].
Лечение рака слюнной железы
Тактика лечения определяется на мультидисциплинарном консилиуме с участием онколога-хирурга, радиотерапевта и химиотерапевта. Выбор метода лечения зависит от стадии заболевания, гистологического типа опухоли, её расположения, возраста и общего состояния пациента [4].
Хирургическое лечение
Операция — основной и радикальный метод лечения опухоли, которая ещё не распространилась за пределы первичного очага [2][4][16]. Основной принцип лечения — удаление опухоли в пределах здоровых тканей для обеспечения «чистого» края резекции (когда в краях удалённого препарата нет опухолевых клеток).
Виды операций:
- Паротидэктомия — резекция околоушной слюнной железы:
- частичная паротидэктомия — при небольших опухолях (T1–T2), расположенных в поверхностном слое;
- субтотальная или тотальная паротидэктомия — при более крупных или глубоко расположенных опухолях; в ходе такой операции хирург обязательно выделяет лицевой нерв, если он не вовлечён в опухолевый процесс, чтобы не повредить его (при прорастании опухоли в нерв он также подлежит резекции).
- Экстирпация подчелюстной слюнной железы — полное удаление железы вместе с опухолью.
- Расширенные и комбинированные резекции — при прорастании опухоли в соседние структуры выполняется резекция нижней челюсти, мышц дна полости рта или кожи с последующей реконструкцией.
- Шейная лимфодиссекция — удаление лимфатических узлов и окружающей жировой клетчатки шеи. Выполняется при наличии или подозрении на метастатическое поражение лимфоузлов шеи (категория N+). Объём диссекции зависит от распространённости процесса.
Удаление подчелюстной железы
Возможные послеоперационные осложнения:
- парез или паралич мимической мускулатуры — возникает из-за повреждения лицевого нерва и сопровождается нарушением её работы и серьёзным косметическим дефектом;
- синдром Фрея (аурикулотемпоральный синдром) — покраснение и потливость кожи в околоушно-височной области во время приёма пищи из-за неправильного восстановления вегетативных нервных волокон, регулирующих работу внутренних органов, сосудов, желёз и обмена веществ;
- ксеростомия — сухость во рту, особенно выражена после двустороннего удаления подчелюстных желёз или лучевой терапии;
- онемение ушной раковины или щеки — при повреждении чувствительных нервов;
- образование слюнных свищей — патологические каналы, соединяющие проток слюнной железы с кожей лица, шеи или слизистой оболочкой рта.
![Слюнной свищ [21] Слюнной свищ [21]](/media/bolezny/rak-slyunnoj-zhelezy/slyunnoy-svish-21_s.jpeg?dummy=1772002603441)
Слюнной свищ [21]
Прогноз осложнений в каждом случае индивидуален, некоторые из них, к сожалению, необратимы.
Лучевая терапия (радиотерапия)
Используется как в комбинации с хирургическим лечением (адъювантно), так и самостоятельно — вместо операции или когда операция невозможна (паллиативная терапия) [2][4]. Возможно назначение лучевой терапии одновременно с химиотерапией.
Показания к послеоперационной (адъювантной) лучевой или химиолучевой терапии:
- большой размер первичной опухоли (T3–T4);
- наличие метастазов в лимфоузлах (N+);
- неблагоприятные гистологические характеристики (высокая степень злокачественности, распространение опухолевых клеток в просвет лимфатических или кровеносных сосудов, в оболочку и вдоль нервных волокон);
- позитивные или близкие края резекции (т. е. на краю удалённой ткани обнаруживаются опухолевые клетки или расстояние от них до линии резекции минимально);
- рецидив заболевания.
Паллиативная лучевая терапия позволяет уменьшить опухоль, которую невозможно удалить, облегчает боль и другие симптомы.
Сейчас всё чаще используют интенсивно-модулированную лучевую терапию (IMRT), которая позволяет точно подвести высокую дозу излучения к опухоли, минимально затрагивая окружающие критические структуры (зрительные нервы, головной и спинной мозг).
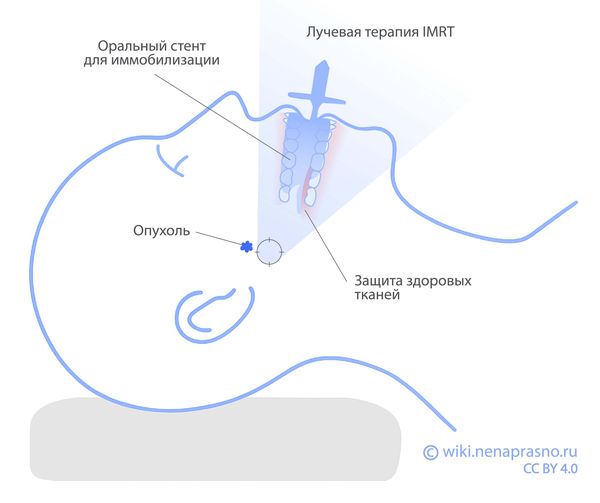
IMRT
Осложнения лучевой терапии:
- ксеростомия (часто необратимая);
- лучевой дерматит и мукозит;
- потеря вкусовых ощущений;
- остеорадионекроз (отмирание костной ткани, чаще нижней челюсти);
- повышенный риск развития кариеса и выпадения зубов.
Химиотерапия
Роль химиотерапии при раке слюнной железы ограничена, так как большинство злокачественных опухолей слюнных желёз слабо отвечают на стандартные химиопрепараты. Их используют при метастатическом раке, далеко зашедшем местном процессе без метастазов, когда хирургия не может дать эффективного результата или технически невыполнима, а также при быстропрогрессирующем рецидиве.
Наиболее распространённые схемы:
- препараты на основе платины (Цисплатин или Карбоплатин) в комбинации с таксанами (Паклитаксел, Доцетаксел) или Гемцитабином;
- схема CAP: Циклофосфамид + Доксорубицин + Цисплатин [2][4].
Химиотерапия, как правило, направлена на сдерживание роста опухоли и облегчение симптомов.
Таргетная и иммунотерапия
Это современные и перспективные направления лечения, воздействующие на конкретные молекулярные мишени в опухолевых клетках. Такую терапию назначают индивидуально, согласно молекулярно-генетическим характеристикам опухоли, если она продолжает прогрессировать после проведения основных методов лечения.
К основным методам относятся:
- анти-HER2 терапия (Трастузумаб) — применяется при HER2-позитивных опухолях, которые встречаются при некоторых типах аденокарцином;
- ингибиторы BRAF (Вемурафениб, Дабрафениб) — эффективны при редких случаях опухолей с мутацией в гене BRAF [9];
- ингибиторы PARP (Олапариб) — учёные изучают их эффективность при аденокистозной карциноме, часто имеющей специфические генетические особенности;
- ингибиторы контрольных точек (Пембролизумаб, Ниволумаб) — блокируют белки PD-1/PD-L1, позволяя иммунной системе атаковать опухоль [2][4].
Подобные мутации есть не во всех опухолях, но их наличие даёт ещё одну опцию для лечения при очередном рецидиве заболевания опухоли. Однако такая терапия не заменяет собой основные этапы лечения (хирургическое, лучевое, химиотерапевтическое), а следует за ними.
Прогноз. Профилактика
Прогноз выживаемости при раке слюнной железы неоднородный и в первую очередь зависит от стадии заболевания и гистологического типа опухоли [4].
5-летняя общая выживаемость:
- на I–II стадии составляет 70–90 %;
- III стадии — 50–70 %;
- IV стадии — 10–50 % (значительно варьируется в зависимости от возможности радикального лечения) [14][15].
Худший прогноз связан с нерадикально удалённой первичной опухолью, наличием отдалённых метастазов, а также с такими гистологическими типами, как плоскоклеточный рак и аденокистозная карцинома, для которой характерны поздние рецидивы и метастазы.
После завершения основного курса противоопухолевого лечения пациентов переводят в группу динамического наблюдения. Они проходят регулярные осмотры у онколога согласно графику наблюдений, делают контрольные КТ, МРТ и УЗИ для исключения рецидива и метастазов, проходят процедуры по снижению очагов хронической инфекции в полости рта и ксеростомии.
Профилактика рака слюнной железы
Специфической первичной профилактики не существует, но снизить риск позволяет:
- полный отказ от курения, употребления насвая и злоупотребления алкоголем;
- использование средств индивидуальной защиты (респираторов, масок) при работе на вредных производствах;
- регулярные профилактические осмотры у стоматолога и лора, особенно при наличии факторов риска или появлении любых подозрительных уплотнений в области слюнных желёз.
Список литературы
AJCC. Cancer Staging Manual. — 8th edition. — New York: Springer, 2017.
NCCN Clinical Practice Guidelines in Oncology: Head and Neck Cancers. Version 2023 // NCCN. — 2023.
Head and Neck Tumours. WHO Classification of Tumours. Volume 9. — 5th edition. — Lyon: International Agency for Research on Cancer, 2024.ссылка
Ассоциация онкологов России. Злокачественные опухоли слюнных желёз: клинические рекомендации. — М., 2024.
Белякова Е. Н. Факторы риска развития злокачественных новообразований головы и шеи // Эпидемиология и Вакцинопрофилактика. — 2021. — № 1. — С. 92–99.
Каприн А. Д., Старинский В. В., Шахзадова А. О. Злокачественные новообразования в России в 2023 году (заболеваемость и смертность). — М.: МНИОИ им. П. А. Герцена, 2024. — 275 с.
Wilson R. T., Moore L. E., Dosemeci M. Occupational exposures and salivary gland cancer mortality among African American and white workers in the United States // J Occup Environ Med. — 2004. — № 3. — P. 287–297. ссылка
Herpen C., Vander Poorten V., Skalova A. et al. Salivary gland cancer: ESMO–EURACAN Clinical Practice Guideline for diagnosis, treatment and follow-up // ESMO Open. — 2022. — № 6. ссылка
Mozaffari H. R., Ramezani M., Janbakhsh A., Sadeghi M. Malignant Salivary Gland Tumors and Epstein-Barr Virus (EBV) Infection: A Systematic Review and Meta-Analysis // Asian Pac J Cancer Prev. — 2017. — № 5. — P. 1201–1206. ссылка
Kessler A. T., Bhatt A. A. Review of the Major and Minor Salivary Glands, Part 1: Anatomy, Infectious, and Inflammatory Processes // J Clin Imaging Sci. — 2018. — Vol. 8.ссылка
Bussu F., Parrilla C., Rizzo D., Almadori G., Paludetti G., Galli J. Clinical approach and treatment of benign and malignant parotid masses, personal experience // Acta Otorhinolaryngol Ital. — 2011. — № 3. — Р. 135–143.ссылка
Andreasen S., Therkildsen M. H., Bjørndal K., Homøe P. Pleomorphic adenoma of the parotid gland 1985–2010: A Danish nationwide study of incidence, recurrence rate, and malignant transformation // Head Neck. — 2016. — Suppl. 1. — P. E1364–E1369. ссылка
Alvi S., Chudek D., Limaiem F. Parotid Cancer // StatPearls. — 2025.ссылка
Пачес А. И. Опухоли головы и шеи. — 5-е издание, дополненное и переработанное. — М.: Практическая медицина, 2013. — 478 с.
Тарасенко С. В., Смысленова М. В., Шипкова Т. П., Руднев А. И. Дифференциальная диагностика, включающая сравнение морфологических и сонографических особенностей новообразований больших слюнных желёз // Российский стоматологический журнал. — 2014. — № 3. — С. 39–42.
Peraza Labrador A., Umorin M., Shrestha M., Abad Villacrez C., Wright J. A Possible Association of Salivary Gland Tumors and Oral Lesions with Birt-Hogg-Dube Syndrome: A Systematic Review // Head Neck Pathol. — 2024. — № 1. ссылка
Титов К. С., Рябов А. Б., Поляков А. П., Киселевский М. В., Паклина О. В. Основы канцерогенеза и противоопухолевого иммунитета: учебное пособие для обучающихся по основным профессиональным образовательным программам высшего образования — программам специалитета по специальности «Онкология, лучевая терапия». — М.: МНИОИ им. П. А. Герцена, 2023. — 90 с.
Sun H., Yu M., An Z., Liang F. еt al. Global burden of head and neck cancer: Epidemiological transitions, inequities, and projections to 2050 // Front Oncol. — 2025. — Vol. 15. ссылка
Никитин А. А., Модина Т. Н., Сипкин А. М. и др. Кистозные образования и свищи околоушных слюнных желёз: современный взгляд на лечение и реабилитацию // Хирургия. — 2017. — № 3. — С. 48–52.

