Определение болезни. Причины заболевания
Злокачественные новообразования кожи (опухоли кожи, рак кожи) — один из самых распространённых типов рака, который в большинстве случаев появляется на открытых для солнца участках кожи. Рак кожи развивается из клеток, которые в результате мутаций приобрели способность к бесконтрольному размножению и перестали подчиняться общим механизмам регуляции.
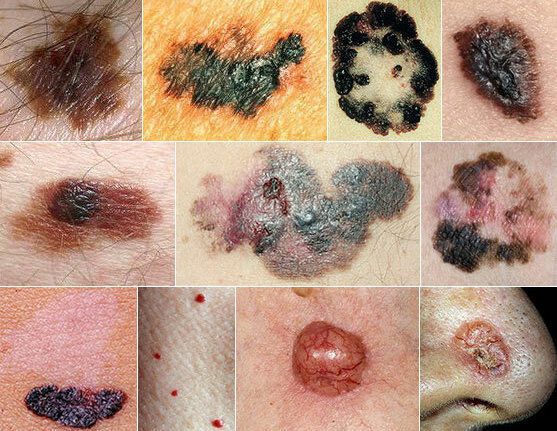
Злокачественные образования кожи
Ключевые особенности злокачественных новообразований, в отличие от доброкачественных — способность прорастать в окружающие ткани (инвазивный рост) и распространяться в различные части тела с образованием вторичных очагов — отдалённых метастазов. Злокачественные опухоли кожи могут развиваться из разных тканей:
- Базальноклеточная карцинома — наиболее распространенная разновидность. Она составляет около 80 % от всех случаев рака кожи. Опухоль развивается из клеток самого глубокого — базального — слоя эпидермиса. В норме за счёт деления базальных клеток происходит обновление кожи, но в данном случае этот процесс патологизируется.
- Плоскоклеточная карцинома составляет около 20 % от всех случаев рака кожи. Она развивается из кератиноцитов — основных клеток эпидермиса.
- Меланому часто ошибочно называют раком кожи. Строго говоря, к раку кожи в данном случае относят только злокачественные новообразования из клеток покровной ткани (эпителия). Меланома развивается из меланоцитов — клеток, продуцирующих пигмент меланин, которые могут содержаться не только в коже, но и в слизистых оболочках, сосудистых оболочках глаза, ногтевой ложе и оболочках мозга.
- Рак из клеток Меркеля — редкая агрессивная злокачественная опухоль нейроэндокринного происхождения.
- Редкие злокачественные опухоли кожи: различные виды сарком (опухолей из соединительной ткани), саркома Капоши, опухоли из железистой ткани, лимфомы [1][2][3].
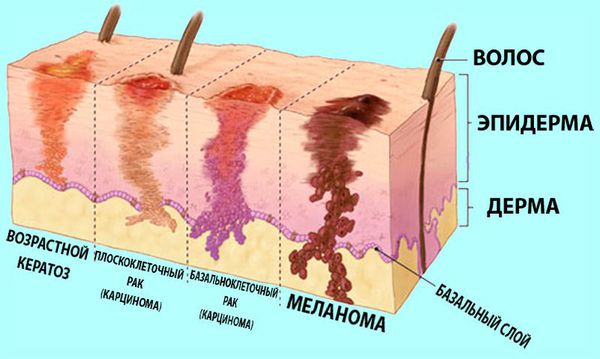
Виды рака кожи
Базальноклеточные и плоскоклеточные карциномы довольно распространены в России. Они составляют 9,8 % от всех злокачественных опухолей у мужчин и 13,7 % у женщин. С каждым годом выявляется всё больше случаев: с 2005 по 2015 годы распространённость заболевания выросла примерно в 10 раз [4].
Меланома — более редкая злокачественная опухоль. Она составляет лишь 1,4 % от всех онкологических заболеваний у мужчин и 1,9 % у женщин. Однако в отличие от базальноклеточного и плоскоклеточного рака, которые обычно растут очень медленно, меланома быстро распространяется по организму, образуя метастазы, и намного чаще приводит к гибели больных [5].
Распространённость рака из клеток Меркеля среди людей европеоидного происхождения составляет всего 23 случая на 10 миллионов населения. Другие опухоли кожи тоже встречаются редко [3][6].
Наиболее значимый фактор риска — воздействие на кожу ультрафиолетового излучения. Воздействуя на клетки кожи, ультрафиолетовые лучи могут вызывать изменения в ДНК, которые приводят к злокачественному перерождению. Риски повышены у любителей пляжного отдыха и соляриев. Вероятность того, что у человека в будущем разовьётся рак кожи, повышается всякий раз, когда он получает солнечные ожоги. Особенно опасны солнечные ожоги для детей [2][4][5][9][11][12].
Чем светлее кожа, тем она чувствительнее к ультрафиолетовым лучам. Выделяют шесть фототипов кожи. Первый и второй наиболее уязвимы, пятый и шестой самые устойчивые [2].
Другие факторы риска рака кожи:
- Ионизирующие излучения. Пока не были разработаны надёжные методы защиты, рак кожи часто встречался у работников кабинетов рентгенографии.
- Хронические травмы, ожоги кожи.
- Контакт с канцерогенными веществами: угольной и брикетной пылью, мышьяком, сажей и др.
- Инфекция, вызванная вирусами папилломы человека (ВПЧ) 16 и 18 типов, в ряде случаев выявляется при плоскоклеточном раке кожи в области пальцев и половых органов.
- Рыжий цвет волос часто ассоциирован с первым фототипом кожи и риском возникновения рака.

Фототипы кожи
- Возраст старше 50 лет для базальноклеточного рака. При этом меланома является самым распространённым видом злокачественных опухолей в молодом возрасте.
- Нарушения работы иммунной и эндокринной систем. Например, риски повышены у людей, которые принимают препараты, подавляющие работу иммунной системы [4].
Риск меланомы также повышен, если у человека есть 10 и более диспластических невусов — больших родинок (обычно более 5 мм) с неравномерной окраской и неровными краями, более 100 родинок, появившихся в течение жизни, либо гигантский пигментный невус, занимающий более 5 % поверхности тела [5].
Вероятность развития рака кожи повышается при некоторых наследственных болезнях, например, синдроме Горлина (редкое аутоимунное заболевание, синдром базальноклеточного невуса).
Существует довольно длинный список предраковых состояний кожи, таких как пигментная склеродерма, актинический кератоз, старческая кератома, кожный рог и др. К меланоме из них может привести пигментная ксеродерма.
Имеет значение и наследственность — риск заболеть повышается, если злокачественные опухоли кожи уже были диагностированы у близких родственников [4][5].
Симптомы злокачественных новообразований кожи
Злокачественные опухоли кожи проще обнаружить, чем новообразования во внутренних органах. Каждому человеку рекомендуется раз в месяц осматривать всю поверхность своей кожи, для изучения труднодоступных мест использовать зеркала и просить помощи у близких. Нужно внимательно проверять все родинки, пигментные пятна и веснушки. Если появилось новое и необычное новообразование или с имевшимся ранее происходят изменения, необходимо обратиться к дерматологу [7].
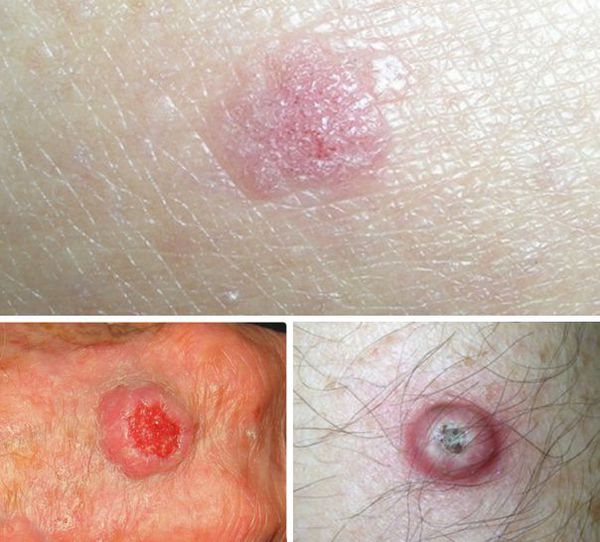
Плоскоклеточный рак
Базальноклеточные и плоскоклеточные карциномы чаще всего возникают на открытых участках тела, как правило, на коже головы и шеи, реже — на туловище, руках и ногах. Новообразования могут выглядеть по-разному. Основные формы представлены в таблице [8][9][10][11]:
Меланома напоминает внешне пигментный невус или родинку. Заподозрить злокачественную опухоль можно по пяти признакам, которые для удобства объединены в аббревиатуру ABCDE:
- A (asymmetry) — асимметрия. Меланома имеет неправильную форму. Если мысленно сложить её пополам, контуры не совпадут.
- B (irregular border) — неровные, нечеткие края.
- C (color variations) — неравномерный цвет. В пределах одного образования он может колебаться от светло-коричневого до почти чёрного.
- D (diameter) — диаметр более 6 мм (примерно как ластик у карандаша).
- E (evolving) — изменения в динамике: изменение размера, цвета, формы, изъязвление, кровотечение, мокнутие [12].
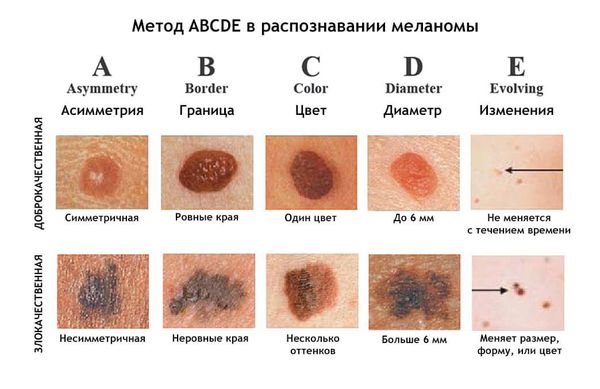
Признаки меланомы
При раке из клеток Меркеля на коже появляется узелок округлой формы розового, красного или синюшного цвета. Обычно он один и не превышает 2 см, но иногда вырастает до больших размеров. В некоторых случаях под кожей видны расширенные кровеносные сосуды (телеангиэктазии), возникает изъязвление. Эта злокачественная опухоль отличается тем, что быстро распространяется с током лимфы. Первичная опухоль может долго существовать бессимптомно. В ряде случаев первым признаком, который помогает диагностировать заболевание, становится увеличение лимфатических узлов или отдалённые метастазы [6].
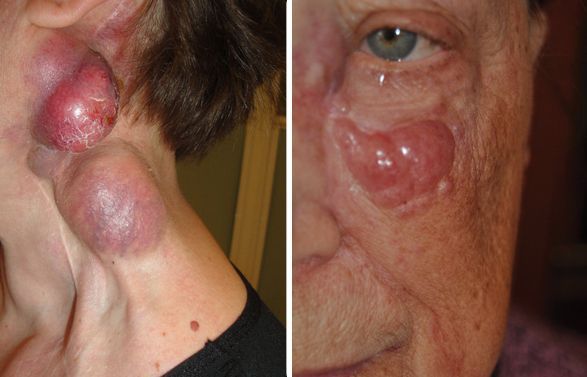
Рак из клеток Меркеля
Патогенез злокачественных новообразований кожи
Единой причины развития злокачественных опухолей кожи не существует. Нормальная клетка человеческого тела становится злокачественной, когда возникают изменения в определённых генах. Это может происходить в результате воздействия разных факторов, главным из которых при раке кожи является ультрафиолетовое излучение.
Кожа человека — это своего рода барьер, который обеспечивает защиту организма от болезнетворных микроорганизмов, различных химических веществ и физических факторов, поэтому она постоянно подвергается негативному воздействию. Чтобы справляться с нагрузкой, в коже работают естественные механизмы регенерации и восстановления. Когда в ДНК клетки возникают повреждения, защитные силы организма по возможности стараются "починить" эти сбои. Если это невозможно, запускается механизм запрограммированной клеточной смерти — апоптоз.
Но в некоторых случаях происходит повреждение генов, отвечающих за репарацию и уничтожение дефектных клеток — их называют генам-супрессорами опухолей. Например, нередко отправным событием для развития рака кожи становится мутация в гене p53, который отвечает за запуск механизма апоптоза. Другой ген — Fas-лиганд (FasL) в норме ответственен за то, чтобы нормальные клетки не превращались в опухоли, его же воздействие запускает уничтожение дефектных клеток. Но если кожа регулярно подвергается воздействию ультрафиолетовых лучей, активность этого гена снижается, и он хуже справляется со своими функциями. Базальноклеточный рак может стать следствием мутаций в генах молекулярного сигнального пути гена Sonic Hedgehog (SHH), нормальная работа которого необходима для правильного развития и размножения клеток [21].
Помимо генов-супрессоров, отвечающих за профилактику опухолевых трансформаций клеток, существуют и онкогены. Мутации в этих генах приводят к повышению их активности и неконтролируемому размножению клеток. Например, в клетках меланомы часто обнаруживают мутации в онкогене BRAF.
Классификация и стадии развития злокачественных новообразований кожи
Существуют разные классификации злокачественных опухолей кожи.
Меланому в зависимости от характера роста делят на четыре разновидности:
- Поверхностно-распространяющаяся форма встречается в 70 % случаев. Обычно она около 2 см в диаметре, форма плоская, но позже может измениться. Эта опухоль имеет пёструю окраску, а на её поверхности видны характерные насечки и углубления.
- Узловая меланома встречается в 15–30 % случаев. Как правило, она имеет сине-чёрную окраску, но иногда лишена пигмента. Опухоль быстро растёт вглубь, отличается высокой агрессивностью и неблагоприятным прогнозом.
- Лентиго-меланомы встречаются в 4–10 % случаев. Появляется небольшое коричневое пятнышко, напоминающее веснушку, оно быстро растёт и приобретает размеры более 3 см.
- Акральная лентигиозная форма встречается в 2–8 % случаев у людей со светлой кожей и в 35–60 % случаев у смуглых людей (так как у них намного реже встречаются другие формы). Её типичные места локализации — кожа ладоней, подошв и область под ногтями. Выглядит эта форма, как пятна коричневого или чёрного цвета, со временем может изъязвляться [12].
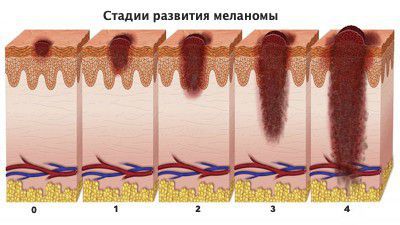
Стадии меланомы
Для определения стадии меланомы важно знать, насколько глубоко опухоль проросла в кожу. С этой целью используют два показателя:
- Толщина по Бреслоу, которую определяют с помощью инструмента микрометра. Уровни градации:
- менее 1 мм;
- от 1 до 2 мм;
- от 2 до 4 мм;
- более 4 мм.
- Уровень инвазии по Кларку. Всего выделяют пять уровней:
- 1 — опухоль в пределах поверхностного слоя кожи (эпидермиса);
- 2 — распространение в верхний (папиллярный) слой дермы;
- 3 — распространение на всю толщину папиллярного слоя дермы и прорастание в более глубокий, сетчатый слой дермы;
- 4 — более сильное прорастание в сетчатый слой дермы;
- 5 — распространение в слой жировой ткани [14].
При базальноклеточных,плоскоклеточных карциномах в области головы и шеи, а также при меланоме используют классификацию Объединённого американского комитета (AJCC). Она базируется на общепринятой международной системе TNM. Буква T обозначает диаметр, глубину прорастания и другие характеристики первичной опухоли, N — поражение регионарных лимфатических узлов, M — наличие отдалённых метастазов [13].
Выделяют пять стадий: [5]
Базальноклеточный рак растёт очень медленно. Обычно, когда обнаруживают злокачественную опухоль, её можно полностью удалить. Поэтому определение стадии развития при данной форме не имеет такого большого значения, как при других формах рака кожи. Чаще такая потребность возникает при более агрессивном плоскоклеточном раке и меланоме.
Осложнения злокачественных новообразований кожи
Главное осложнение и закономерный конечный этап развития любой злокачественной опухоли — образование отдалённых метастазов, т. е. вторичных очагов рака в различных органах. Именно метастазы чаще всего становятся причиной гибели онкологических больных.
Базальноклеточный рак кожи метастазирует очень редко, причём в 85 % случаев вторичные очаги находятся в области головы и шеи. Обычно раковые клетки в первую очередь распространяются в регионарные лимфатические узлы, затем поражаются кости, лёгкие, околоушные слюнные железы [15][16].
Плоскоклеточные карциномы метастазируют примерно в 5 % случаев. Вторичные очаги чаще всего возникают в лимфатических узлах, костях, печени, головном мозге. Если опухоль находится в области головы и шеи, скорее всего, она распространится в околоушную слюнную железу [17][18].
Из всех злокачественных опухолей кожи чаще всего врачам-онкологам приходится иметь дело с метастазами меланомы. Как правило, вторичные очаги обнаруживаются в костях, печени, лёгких, головном мозге.
При поражении костей беспокоят боли, которые зачастую становятся мучительными, усиливаются при нагрузках и длительном пребывании в однообразной позе. Могут возникать патологические переломы от небольших нагрузок.
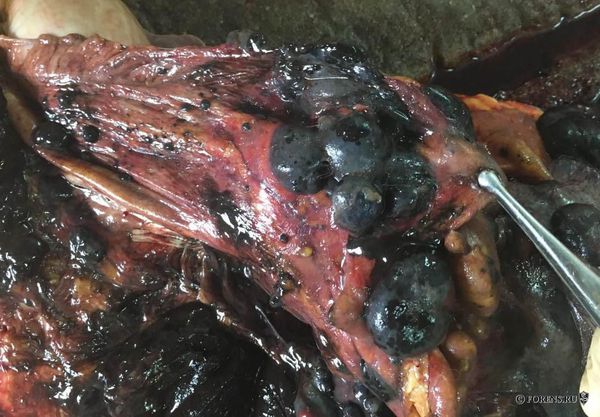
Метастазы меланомы в легком
Опасное осложнение — гиперкальциемия — состояние, которое возникает при метастазах костной ткани из-за того, что та разрушается, и в кровь поступает большое количество кальция.
Метастазы в лёгких проявляются в виде упорного хронического кашля, в этом случае может отходить мокрота с примесью крови. Большие очаги в печени нарушают её функцию. При затруднении оттока желчи развивается механическая желтуха. Метастазы в головном мозге проявляются головными болями, судорожными припадками, различными неврологическими симптомами [19].
Диагностика злокачественных новообразований кожи
Основной метод диагностики злокачественных опухолей кожи — биопсия. Врач должен стремиться к тому, чтобы полностью удалить образование, захватив небольшое количество окружающих тканей. Полученный образец отправляют в лабораторию для цитологического (исследования клеток) и гистологического (исследования тканей) анализа [2][12].
При подозрении на рак кожи проводят общий и биохимический анализы крови. Дальнейшее обследование назначают в зависимости от стадии опухоли и от того, насколько высок риск поражения регионарных лимфатических узлов и образования отдалённых метастазов. Могут быть назначены следующие методы диагностики:
- УЗИ регионарных лимфатических узлов;
- сентинель-биопсия — исследование "сторожевого" лимфатического узла, который находится первым на пути оттока лимфы от опухоли. Если в нём нет раковых клеток, значит, опухоль не успела распространиться, и остальные лимфоузлы можно не удалять;
- рентгенография грудной клетки помогает обнаружить метастазы в лёгких;
- магнитно-резонансная томография лучше всего подходит для поиска метастазов в головном и спинном мозге;
- компьютерная томография используется для обследования грудной клетки, живота и области таза;
- позитронно-эмиссионная томография — исследование, во время которого в организм вводят специальное слабое радиоактивное вещество, накапливающееся в злокачественных клетках. Затем выполняются снимки с помощью специального аппарата, и на них становятся хорошо видны метастазы [12].
Лечение злокачественных новообразований кожи
При раке кожи (базальноклеточном и плоскоклеточном) на ранних стадиях предпочтителен хирургический метод лечения. Врачи полностью удаляют новообразование, захватив небольшой участок окружающей ткани. Иногда проводят кюретаж (выскабливание) с прижиганием, фотодинамическую терапию и криотерапию.
При локализации опухоли на лице, в области половых органов или пальцев предпочтение может быть отдано микрографической технике Моса (MOHS). Опухоль удаляют особым образом и непосредственно во время операции исследуют края раны под микроскопом на предмет наличия опухолевых клеток [2][9].
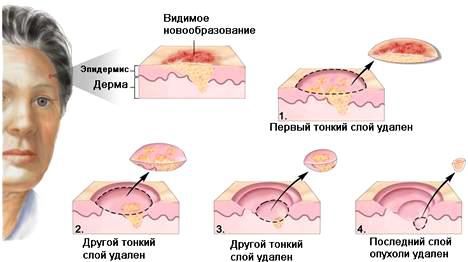
Техника MOHS
Если поражены регионарные лимфатические узлы, их также нужно удалить. В некоторых случаях показан курс послеоперационной (адъювантной) лучевой терапии на область регионарных лимфоузлов. Если имеются противопоказания к хирургическому лечению, назначают курс лучевой терапии [2].
При метастатическом раке кожи назначают химиотерапию. Цель лечения в данном случае — не избавить пациента от злокачественной опухоли, а продлить его жизнь, купировать симптомы, затормозить прогрессирование заболевания [2].
Похожей тактики придерживаются при лечении меланомы. Врачи всегда стремятся удалить опухоль полностью и обеспечить негативный край резекции, т. е. по результатам биопсии вблизи линии разреза не должно быть злокачественных клеток. При метастатических и неоперабельных меланомах вводят противоопухолевые препараты [12].
В настоящее время существуют новые классы лекарственных препаратов, которые помогают дольше держать болезнь под контролем и повысить выживаемость среди пациентов:
- Таргетные препараты, который в отличие от классических химиопрепаратов работают более целенаправленно. Каждый из них имеет определённую мишень: атакует молекулу, с помощью которой опухолевые клетки бесконтрольно размножаются и поддерживают свою жизнедеятельность.
- Иммунопрепараты из группы ингибиторов контрольных точек блокируют молекулы, которые мешают иммунной системе распознавать и уничтожать опухолевые клетки. Это наиболее новый и весьма перспективный класс лекарственных средств [12].
Прогноз. Профилактика
Даже после того как злокачественная опухоль полностью удалена, сохраняется риск рецидива. Поэтому пациент после выписки должен находиться под наблюдением, периодически посещать врача.
Для оценки прогноза в онкологии обычно используют показатель пятилетней выживаемости. Он обозначает долю пациентов, выживших в течение пяти лет после того, как у них была диагностирована злокачественная опухоль.
Пятилетняя выживаемость при разных типах злокачественных опухолей кожи представлена в таблице [12][20]:
Прогноз зависит от многих факторов: стадии заболевания, локализации, размеров опухоли, степени её дифференцировки (насколько клетки отличаются от нормальных), общего состояния здоровья пациента [20].
При меланоме шансы на успешное лечение снижаются из-за следующих факторов:
- большая толщина опухоли, когда она глубоко прорастает в ткани;
- обнаружение опухолевых клеток в регионарных лимфатических узлах, отдалённых метастазов;
- большое количество поражённых лимфоузлов;
- поражение кожи лица, туловища (при поражении рук, ног прогноз более благоприятный);
- мужской пол пациента;
- наличие язв на опухоли.
Основной метод профилактики злокачественных опухолей кожи — защита от ультрафиолетового излучения солнца. Не стоит находиться на улице в пик солнечной активности. Желательно носить одежду из плотной ткани с длинными рукавами, шляпу с широкими полями. Рекомендуется использовать солнцезащитные кремы, особенно людям, которые любят пляжи и путешествия в тёплые страны. Посещать солярии не рекомендуется.
Официальных рекомендаций касательно скрининга на злокачественные опухоли кожи нет, но людям, которые заботятся о своём здоровье, можно порекомендовать ежегодно посещать дерматолога и проходить дерматоскопию — исследование, во время которого кожу осматривают с помощью специального инструмента под увеличением. В настоящее время существуют компьютеризированные системы, они позволяют составлять "карту родинок", сохранить её в компьютере и во время последующих исследований отслеживать картину в динамике. Это даёт возможность как можно раньше заметить любые минимальные изменения [7].
Список литературы
American Cancer Society. What Are Basal and Squamous Cell Skin Cancers? — 2019.
Министерство Здравоохранения Российской Федерации. Рак кожи базальноклеточный и плоскоклеточный. Клинические рекомендации. — М., 2014.
American Cancer Society. What Is Merkel Cell Carcinoma? — 2018.
Министерство Здравоохранения Российской Федерации. Опухоли кожи. Руководства для врачей общей практики (семейных врачей). — М., 2015.
Министерство Здравоохранения Российской Федерации. Меланома кожи. Клинические рекомендации. — М., 2018.
Хайрутдинов В. Р. Рак из клеток Меркеля // Практическая онкология. —2012. — Т. 13, № 2.
American Cancer Society. Can Basal and Squamous Cell Skin Cancers Be Found Early? — 2019.
Wells G. L. Basal Cell Carcinoma // MSD Manual. — 2019.
Wong C. S. M., Strange R. C., Lear J. T. Basal cell carcinoma // BMJ. — 2003; 327 (7418): 794–798.ссылка
Wells G. L. Squamous Cell Carcinoma // MSD Manual. — 2019.
Howell J. Y., Ramsey M. L. Cancer, Squamous Cell of the Skin // StatPearls. — 2018.ссылка
Heistein J. B., Acharya U. Cancer, Malignant Melanoma // StatPearls. — 2019.ссылка
Общероссийский союз общественных объединений. Ассоциация онкологов России. Клинические рекомендации по лечению базальноклеточного и плоскоклеточного рака кожи. — М., 2014.
Melanoma Research Alliance. Breslow Depth and Clark Level.
De Freitas P. P., Senna C. G., Tabai M., Chone C. T., Altemani A. Metastatic Basal Cell Carcinoma: A Rare Manifestation of a Common Disease // Case Rep Med. — 2017; 8929745.ссылка
Kurian R. R., Di Palma S., Barrett A. W. Basal cell carcinoma metastatic to parotid gland // Head Neck Pathol. — 2014; 8 (3): 349-53.ссылка
Major A., Anderson M. Not Just Skin Deep: Distant Metastases from Cutaneous Squamous Cell Carcinoma // The American Journal of Medicine. — 2017.
Lazarus H. M., Herzig R. H., Bornstein R., Laipply T. C. Metastatic Squamous Cell Carcinoma of the Skin // J Natl Med Assoc. — 1980; 72 (12): 1196–1199.
Cancer Treatment Centers of America. Metastatic melanoma.
Canadian Cancer Society. Survival statistics for non-melanoma skin cancer.
Erb P., Ji J., Kump E., Mielgo A., Wernli M. Apoptosis and pathogenesis of melanoma and nonmelanoma skin cancer // Adv Exp Med Biol. — 2008; 624: 283–95.ссылка

