Определение болезни. Причины заболевания
Меланома (от греч. melanos – "чёрный", "тёмный") — это злокачественная опухоль, развивающаяся из меланоцитов (клеток, синтезирующих меланин). Чаще всего она образуется из кожных меланоцитов, то есть располагается на коже. В 7% случаев меланома локализуется на сетчатке глаза и в 1-3% случаев — на слизистых оболочках прямой кишки, полости рта, оболочках головного и спинного мозга.[1][2]
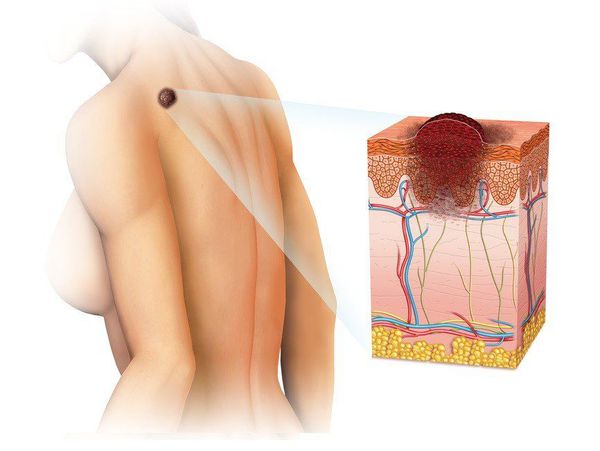
Злокачественная опухоль в виде меланомы
Эта болезнь — одна из наиболее злокачественных опухолей, которая часто метастазирует в разные органы.
Заболеваемость меланомой продолжает увеличиваться. По росту смертности эта патология занимает второе место после рака лёгкого.[3]
В настоящее время известно значительное количество факторов, которые повышают вероятность заболевания меланомой. Ни один из них не может быть признан главным или обязательным для возникновения заболевания. Однако современные исследования чётко установили, что основная причина меланомы — воздействие ультрафиолетовых лучей естественного солнечного света (а также излучения солярия) на кожу человека.[1][4]
Другие факторы риска развития меланомы:
- светлая кожа (склонность к солнечным ожогам, светлые или рыжие волосы, голубой цвет глаз);
- большое количество невусов (родинок), в том числе наличие атипичных;
- меланома в личном анамензе, а также наличие меланомы у кровных родственников;
- солнечные ожоги с образованием пузырей, наличие солнечных ожогов в детстве;
- существование врождённого невуса (риск возрастает пропорционально увеличению его размера).
Особенности меланомы у детей
У детей меланома бывает редко. Однако беспигментная меланома у детей может выглядеть как обычная бородавка. Также часто встречается разновидность невусов — невус Шпитц (резко очерченная куполообразная розовато-красная папулу или бляшку), который также не всегда можно отличить от меланомы. Для уточнения необходимо наблюдение и цифровая дерматоскопия.
Симптомы меланомы кожи
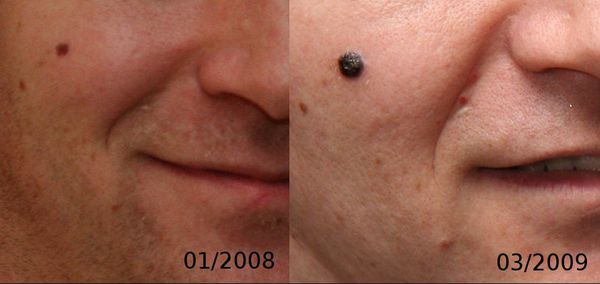
Первые признаки меланомы — появление на коже образования, непохожего на остальные по размеру, цвету и форме.
Меланома отличается от родинки следующими признаками: образование асимметричное по цвету и структуре, его края неправильные и зубчатые, оттенки в пределах одного образования отличаются, размер образования более 4 мм. С течением времени меланома изменяется по одному или нескольким ранее перечисленным критериям.
При обследовании важно учитывать, насколько пигментное образование отличается от остальных. Выявление "гадкого утёнка" среди родинок является причиной его более детального осмотра.
Клиническая картина меланомы достаточна разнообразна. Внешне она может представлять собой как незначительное пигментное пятно, так и узловое образование с изъязвлением. Цвет варьируется от светло-коричневого до чёрного.
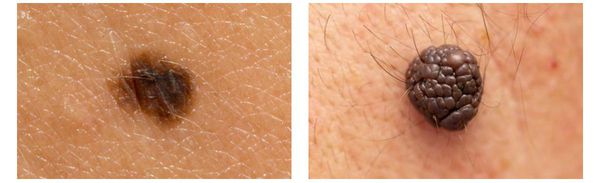
Варианты меланомы
Зачастую меланома возникает у взрослых, но иногда встречаются случаи врождённой формы заболевания. В детском возрасте меланома развивается редко.
Меланома локализуется на любых участках кожи, в том числе и на ногтевой ложе.
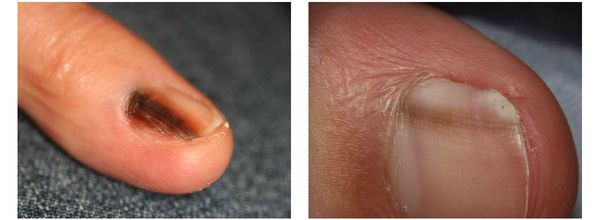
Меланома на ногтевой пластине
Различают четыре основных типа меланомы в зависимости от клинической картины, течения заболевания, анатомического расположения и гистологических параметров.
1. Поверхностно-распространяющаяся меланома встречается в 65-75% случаев. Для неё характерно длительное течение. Сначала это пятно коричневого цвета, которое постепенно растёт и становится асимметричным по структуре и цвету (появляются вкрапления тёмно-коричневого, чёрного и розового цвета). При переходе в вертикальную фазу роста на пятне появляется утолщение — бляшка. Наиболее часто встречаемая локализация у мужчин — на спине, а у женщин — преимущественно на нижних конечностях.
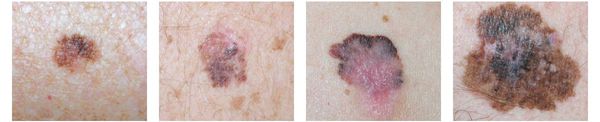
Поверхностно-распространяющаяся меланома
2. Лентиго-меланома представлена в виде пятна неправильной формы и окраски. Она развивается у лиц пожилого возраста. Чаще всего локализуется на лице, шее и тыле конечностей. Лентиго-меланома растёт на фоне длительно существующего злокачественного лентиго (предракового меланоза Дюбрейля). При инвазии клеток меланомы за пределы эпидермиса на пятне появляются возвышающиеся участки.
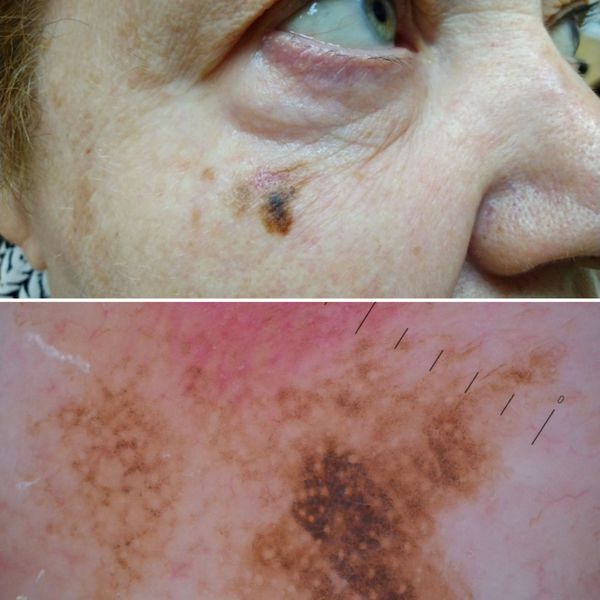
Лентиго-меланома
3. Узловая меланома представлена выступающим над поверхностью кожи образованием тёмно-коричневого или чёрного цвета. Часто эти образования симметричны и не вызывают подозрений. Однако, как правило, такая меланома характеризуется быстрым ростом и плотные на ощупь. С ростом опухоли она может изъязвляться. Чаще всего располагается на спине, голове и шее.
Узловая меланома
4. Во всех формах возможны беспигментные варианты (около 2%). Беспигментная (амеланотическая) меланома достаточно сложна для диагностики, так как сначала выглядит как безвредная розово-красная папула.
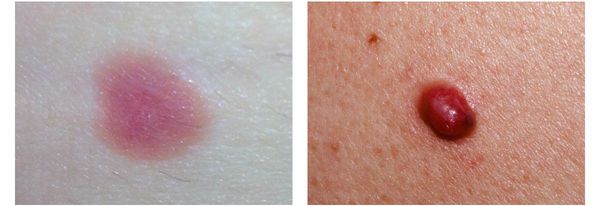
Беспигментная меланома
Поздние симптомы меланомы. Появление метастазов
Признаки метастазов зависят от того, в каком органе они появились:
- головной мозг — головные боли, неврологические симптомы (нарушение чувствительности к теплу, боли, расстройства памяти, координации и подвижности и т. п.);
- кости — боли в спине;
- лимфатические узлы — их увеличение и болезненность;
- на коже вблизи первичного очага — одновременное появление множества чёрных образований.
Патогенез меланомы кожи
Патогенез меланомы, как и всех злокачественных опухолей, весьма сложный. Результат воздействия ультрафиолета на кожу человека (лучей А и В, длиной 280-340 нм) зависит от многих факторов, включающих дозу облучения и индивидуальный ответ организма (особенности иммунного ответа и генетическую предрасположенность).
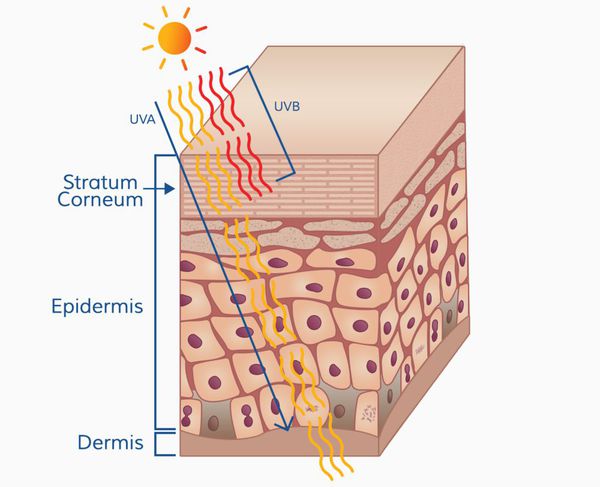
Проникновение ультрафиолетовых лучей в кожу
Ультрафиолетовое облучение вызывает:
- фотохимические реакции;
- повреждение молекулы ДНК (иногда повреждение восстанавливается);
- мутации (когда повреждение ДНК "не лечится" организмом);
- иммунные нарушения.
Образование пиримидиновых димеров (т. е. дефектов ДНК) под действием УФО — основная причина мутаций.[5]
Роль диспластических невусов в развитии меланомы недостаточно ясна. Проводимые исследования пока не ответили на вопрос, являются ли эти образования предраковым состояниям, или развитие меланомы в их зоне является статистически случайным событием.
По данным многочисленных гистологических исследований, около 30% меланом развиваются в области меланоцитарных невусов, остальные 70% развиваются на неизменённой коже.[6][7][8]
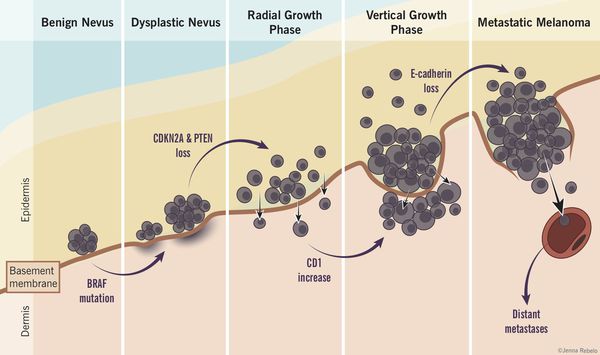
Механизм развития меланомы
Таким образом, по имеющимся данным, на фоне невусов развивается небольшой процент всех случаев злокачественной меланомы.[4]
Атипичные невусы в первую очередь являются важными маркерами повышенного риска меланомы. При этом профилактическое удаление таких невусов нецелесообразно (они не являются 100% предшественником меланомы)
Пациенты с диспластическими невусами представляют собой группу повышенного риска и должны находиться под постоянным врачебным наблюдением.
В 7-15% всех случаев меланома является наследственной патологией. При этом обнаруживаются мутации в генах-супрессорах опухолевого роста.
Классификация и стадии развития меланомы кожи
Стадию опухолевого процесса меланомы определяют в соответствии с классификацией TNM. Она зависит от толщины первичной опухоли, а также наличия или отсутствия регионарных и/или отдалённых метастазов.
Для определения стадии меланомы необходимо гистологическое исследование. Оценку состояния лимфоузлов для установления стадии выполняют при помощи клинического осмотра и ультразвукового исследования.
Критерий Т говорит о распространённости первичной опухоли (для классификации по этому критерию необходимо удалить первичную опухоль и провести её гистологическое исследование):
- pТis — первичная (неинвазивная) меланома (I уровень инвазии);
- pТ1 — толщина опухоли ≤ 1 мм:
- pТ1а — II уровень прорастания опухоли в соседние ткани или III уровень без изъязвления опухоли;
- pТ1b — IV или V уровень прорастания опухоли в соседние ткани или присутствие её изъязвления;
- pТ2 — опухоль толщиной > 1 мм и ≤ 2 мм:
- pТ2а — без изъязвления опухоли;
- pТ2b — с изъязвлением;
- pТ3 — опухоль толщиной > 2 мм и ≤ 4 мм:
- pТ3а — без изъязвления;
- pТ3b — с изъязвлением;
- pТ4 — опухоль толщиной > 4 мм:
- pТ4а — без изъязвления;
- pТ4b — с изъязвлением.
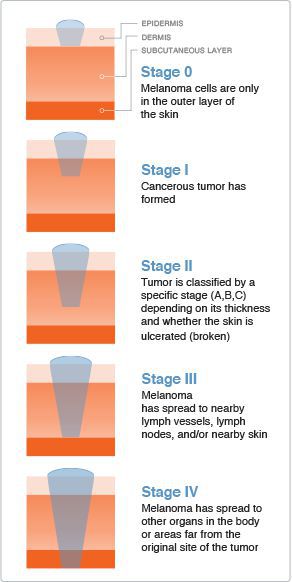
Стадии меланомы
Критерий N говорит о существовании или отсутствии метастазов в регионарных лимфоузлах:
- N0 — поражения регионарных лимфоузлов нет;
- N1 — метастаз в одном регионарном лимфоузле;
- N2 — метастазы в 2-3 регионарных лимфоузлах или только сателлитные или транзитные метастазы;
- N3 — метастазы более чем в трёх регионарных лимфоузлах, или конгломераты лимфоузлов, или сателлитные/транзитные метастазы при метастазировании в регионарных лимфоузлах.
Критерий М указывает на метастазы:
- М0 — отдалённых метастазов нет.
- М1 — наличие отдалённых метастазов.
Осложнения меланомы кожи
Если меланому кожи не лечить, то размеры опухоли будут увеличиваться, а само злокачественное образование станет изъязвляться и кровоточить.
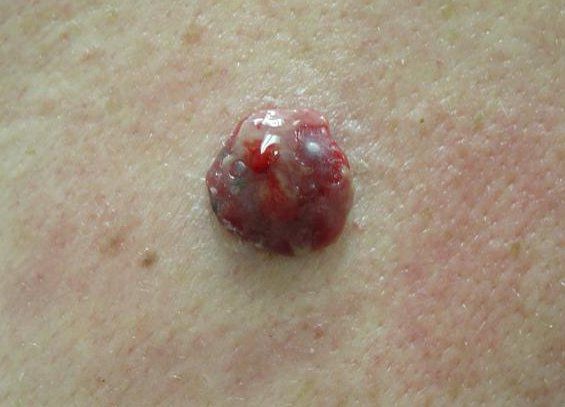
Изъязвлённая и кровоточивая меланома
Кроме того, прогрессирование болезни осложняется возникновением метастазов в лимфоузлах, органах (печени, лёгких, головном мозгу, костях, почках и надпочечниках), а также в кожу.
Тенденция распространения меланомы зависит от биологических особенностей опухоли. Такие гистологические признаки меланомы, как толщина, митотическая активность (скорость деления клеток), изъязвление, выраженный регресс опухоли в той или иной степени влияют на потенциальную возможность распространения. Так, при толщине опухоли более 1 мм внутрикожные метастазы выявляются в 12,4% случаев.
Пациенты с меланомой кожи вне зависимости от стадии наблюдаются у онколога. При появлении определённых симптомов показано то или иное обследование:
- при болях в спине у пациента, пролеченного по поводу меланомы кожи, показано рентгенологическое исследование указанного отдела позвоночника (в случае необходимости дополнительно проводят КТ);
- при появлении неврологической симптоматики также показано обследование головного мозга.
К сожалению, при наличии отдалённых метастазов (IV стадия) 5-летняя выживаемость составляет не более 7-10%.
Диагностика меланомы кожи
При подозрении на меланому следует обратиться к врачу-онкологу или дерматологу, владеющему методом дерматоскопии. Желательно, чтобы осмотр проводился врачом, который уже имеет опыт ранней диагностики злокачественных новообразований кожи.
Как выявить меланому на ранней стадии
Для выявления меланомы на ранней стадии проводится дерматоскопия. Также осуществляется наблюдение за пациентами в зоне риска с составлением у них карты родинок у них (цифровая дерматоскопия).
Если пациент впервые обратился к доктору по поводу пигментного новообразования кожи, врач осматривает и оценивает состояние всех кожных покровов (в том числе и волосистой части головы, а также стопы). При осмотре также необходимо оценить состояние регионарных лимфоузлов. Для этого проводится пальпация.
Во время осмотра пациента врач пользуется правилом ABCDE, которое также можно применять и при самообследовании:
- A (asymmetry) — асимметричное образование по цвету и структуре;
- B (border) — неправильные, зубчатые края образования;
- С (colour) — различные цвета или оттенки в пределах одного образования;
- D (diameter) — размер образования более 6 мм (в настоящее время проведены исследования, которые показывают наличие ранних меланом с диаметром 3-4 мм);[8]
- E (evolving) — изменение образования с течением времени по одному или нескольким ранее перечисленным критериям.
При обследовании важно учитывать, насколько пигментное образование отличается от остальных. Выявление "гадкого утёнка" среди остальных родинок является причиной его более детального осмотра.
Использование эпилюминисцентной микроскопии (дерматоскопии), оптической когерентной томографии может существенно повышать точность неинвазивной диагностики и уменьшать потребность в выполнении биопсии, но может быть рекомендовано к применению только специалистами, обученными этому методу диагностики.
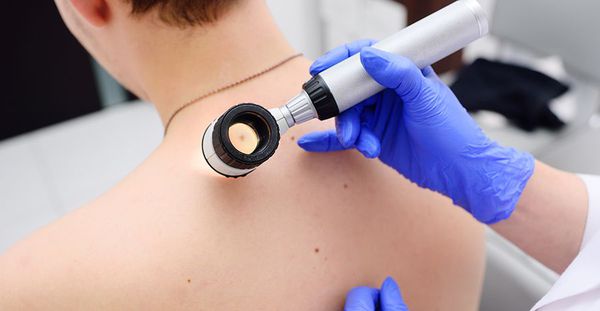
Дерматоскопия
Применение дерматоскопии позволяет на начальном этапе выявлять пигментные новообразования, требующие хирургического иссечения с дальнейшим гистологическим исследованием. В опытных руках дермоскопия является очень важным методом обследования больных, хотя и требует приобретения соответствующих навыков и квалификации.
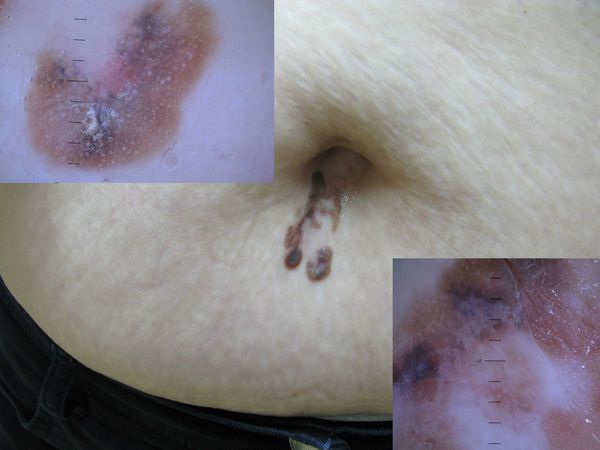
Меланома под увеличением
Дерматоскопия — лучший способ обнаружения и раннего выявления меланомы:[9]
- первые дерматоскопические признаки меланомы появляются раньше, чем клинические, доступные невооруженному глазу;
- имея в руках дерматоскоп, клиницисты более внимательно относятся к банально выглядящим невусам;
- дерматоскопия позволяет более тщательно планировать и проводить мониторинг пациентов.
По результатам анализа жалоб, анамнеза и данных физикального обследования на приёме рекомендуется принять решение о целесообразности инвазивной диагностики (биопсии) новообразования.
Биопсия — это хирургическая манипуляция с иссечением подозрительного пигментного новообразования на всю толщу кожи (отступ от края опухоли не более 5 мм) и последующим наложением швов. После неё проводится патоморфологическое (гистологическое) исследование, при котором диагноз меланомы подтверждается или не подтверждается.
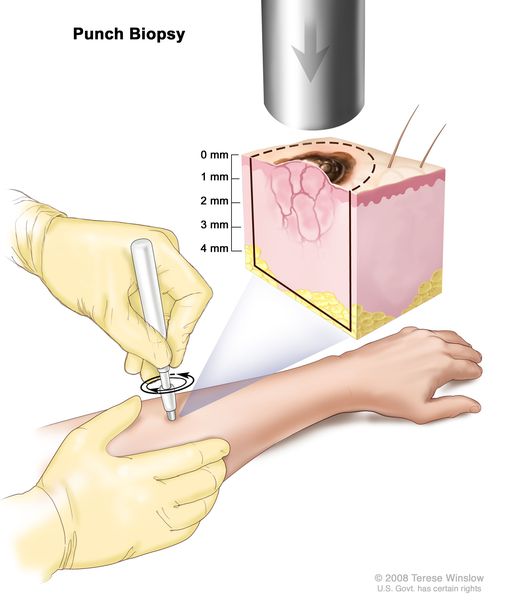
Биопсия участка с меланомой
До морфологического подтверждения диагноза лабораторная и инструментальная диагностика не рекомендуется, если только общее состояние пациента не требует этих исследований для безопасного проведения биопсии.
План обследования пациента формируется в зависимости от результатов биопсии пигментного новообразования кожи и клинического осмотра:
- в случае 0, I и IIA стадий рекомендовано проведение УЗИ регионарных лимфоузлов;
- лучевая диагностика нежелательна при отсутствии симптомов (боли, головокружения и других);
- биопсия сторожевого лимфоузла проводится при толщине опухоли 1мм и более;
- при стадиях IIB, IIC, III проводится УЗИ регионарных лимфоузлов, КТ головного мозга, грудной и брюшнойполостей, ЛДГ, анализ на S100-2, а также общий и биохимический анализы крови; (10)
- при IV стадии показано УЗИ регионарных лимфоузлов, лучевая диагностика в полном объёме, ЛДГ, S100, общий и биохимический анализы крови, а биопсия сторожевого лимфоузла не проводится.
- при меланоме кожи обязательно проводится тест на мутацию BRAF, при отсутствии мутации в гене BRAF — тест на мутацию в гене CKIT (11,12).
Необходимо отметить, что серологическое исследование (определение маркеров S-100 и прочих) не используется для первичной диагностики. Уровень ЛДГ, S-100 используют для оценки прогрессирования заболевания и прогноза (после постановки гистологического диагноза).
Лечение меланомы кожи
Основным методом лечения злокачественной меланомы кожи является хирургическое лечение — её иссечение с захватом здоровых тканей вокруг опухоли. Размер отступа зависит от толщины меланомы.
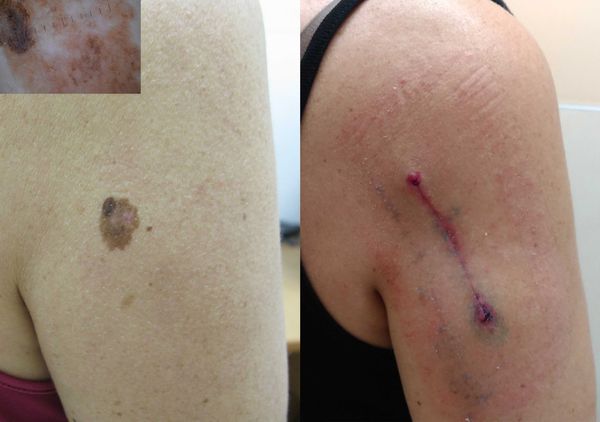
Результат лечения меланомы
В зависимости от клинико-морфологической картины опухоли производят биопсию сторожевого лимфоузла и/или лимфаденэктомию (удаление регионарных лмфоузлов).
Иммунотерапия при меланоме кожи
Адъювантная (дополнительная) терапия после выполнения радикальной хирургической резекции показана для стадий IIВ, IIС, III, IV. В настоящее время доказала свою эффективность иммунотерапия меланомы кожи при помощи препаратов рекомбинантного интерферона альфа 2 a,b (ИФН альфа) для стадий IIB и IIC. Для стадий III и IV рекомендована терапия ингибиторами BRAF (вемурафениб, дабрафениб), блокаторами рецептора CTLA4 (ипилимумаб), анти-PD1 терапия (ниволумаб – "Опдиво").[13][14]
В каждом отдельном случае распространённой меланомы проводится консилиум в составе нескольких специалистов для формирования оптимального плана лечения, который может корректироваться в зависимости от эффективности терапии.
На выбор терапии первой линии у пациентов с метастатической или неоперабельной меланомой кожи влияет множество факторов:
- биологические особенности болезни;
- общее состояние пациента и его сопутствующие заболевания;
- доступность методов лечения.
Составляя оптимальный план лечения, всегда нужно учитывать каждый из этих факторов.
Также следует проводить молекулярно-генетическое исследование меланомы на наличие мутаций в 15 экзоне гена BRAF. Для данного исследования можно воспользоваться как архивным опухолевым материалом, так и свежим, полученным с помощью биопсии. Если мутация в указанном гене не подтверждена, желательно исследовать биоптат опухоли на мутацию в гене CKIT.[11][15]
При обнаружении мутации в гене BRAF V600 в первую очередь следует прибегнуть либо к монотерапии анти-PD1, либо к комбинации ингибиторов BRAF и МЕК. Если комбинированное лечения этими ингибиторами или анти-PD1 недоступно, возможно осуществление монотерапии ингибиторами BRAF.[16][17] Лечение проводится до прогрессирования меланомы или до развития выраженных токсических явлений, которые не купируются.
Лучевое лечение, химиотерапия и общая гипертермия (ОГТ) для лечения меланомы не применяются.
Диета при онкологических заболеваниях
Правильное питание рекомендовано всем, в том числе пациентам с меланомой. Неправильное питание, например избыток жиров и алкоголя, а также курение и ультрафиолетовое облучение, негативно влияют на организм человека и могут стать причиной онкологии.
Прогноз. Профилактика
Сколько проживет больной после установления диагноза зависит от уровня инвазии слоёв кожи, её толщины (уровень по Бреслоу) в миллиметрах (до 0,75 мм, 0,76-1,5 мм, 1,51-4 мм, 4 мм и более), митотического индекса, наличия/отсутствия признаков регресса и инвазии сосудов, степени лимфоцитарной инфильтрации опухоли. Также нужно учитывать расположение меланомы, а также возраст и пол пациента.
Толщина опухоли и наличие изъязвления является одним из наиболее важных прогностических факторов (15,18,19).
Так, 5-летняя выживаемость при стадии IA (толщина опухоли до 1 мм включительно, без изъязвления и метастазов, T1aN0M0) составляет 95%. А при IV стадии (опухоль с метастазами во внутренние органы) 5-летняя выживаемость — 7-10%.
Необходимо отметить, что по данным многочисленных исследований тип удаления опухоли (тип биопсии) не влияет ни на общую, ни на безрецидивную выживаемость.[18][19]
Основной фактор риска развития меланомы и иных опухолей кожи — ультрафиолетовое облучение, которое происходит по ряду естественных (солнечные ожоги) и искусственных причин (посещение солярия). Поэтому защита от ультрафиолета лежит в основе первичной профилактики. Риск образования меланомы повышают солнечные ожоги, полученные в детском и подростковом возрасте.
Пациенты с множественными и/или диспластическими родинками, а также с I и II фототипом кожи также относятся к группе риска, поэтому им следует регулярно наблюдаться у онкодерматолога. Наличие меланомы в анамнезе, в том числе среди ближайших родственников, также является показанием к регулярным профилактическим осмотрам.
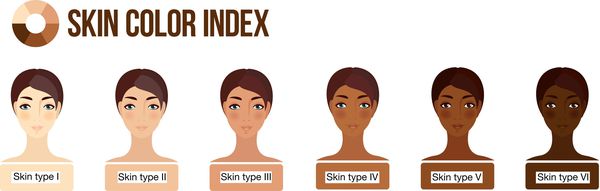
Фототипы кожи
Рекомендации после лечения меланомы
- проводить регулярный осмотр кожи;
- ограничивать пребывание на солнце, не посещать солярии;
- регулярно использовать солнцезащитные средства.
В некоторых исследованиях показано, что при соблюдении рекомендаций по ограничению инсоляции и регулярном применении средств, защищающих от УФ излучений, у лиц с диспластическими невусами появляется меньше новых пигментных новообразований, а дети, которых защищают от инсоляции в семьях высокого риска, также имеют меньше невусов.
Проблема ограничения инсоляции в качестве профилактики меланомы кожи существует во всём мире. Загар считается показателем красоты, молодости и здоровья (особенно у женщин). Но на самом деле УФ излучения вызывают повреждение ДНК, преждевременное старение кожи, а также способствуют иммуносупрессии. В связи с этим Всемирная организация здравоохранения относит УФ установки , используемые в соляриях, к канцерогенам. Но не смотря на это женщины активно пользуются соляриями. Так, по данным Европейского онкологического института, только в 2008 году в европейских странах было зарегистрировано 3438 новых случаев меланомы, которые возникли у женщин после посещения соляриев.[20]
Наибольшее повреждение коже наносят ультрафиолетовые лучи с длиной волны 320-400 нм (УФО-А) и 290-320 нм (УФО-В). Применение солнцезащитных средств с фильтрами широкого спектра при правильном использовании эффективно защищают кожу от солнечных лучей.
Также для профилактики необходимо:
- избегать нахождения под открытым солнцем с 11:00 до 16:00 (периода наиболее интенсивного излучения УФ);
- носить одежду. Защищающую от прямых солнечных лучей (рубашки с длинными рукавами, шляпы с широкими полями, солнцезащитные очки).
Первичная профилактика меланомы кожи — непростая задача, которая требует не только наблюдения у специалиста, но и соблюдения его рекомендаций пациентами.
Основной фактор увеличения продолжительности жизни людей с меланомой кожи — ранняя диагностика опухоли. Этот способ профилактики является вторичным. Поэтому знание факторов риска, симптомов заболевания, а также дерматоскопия и патогистология очень важны в клинической практике дерматолога и онколога. Необходимо активно выявлять людей с повышенным риском развития меланомы и проводить динамическое наблюдение.
Список литературы
Молочков В.А., Демидов Л.В. и др. Меланоцитарные невусы и меланома кожи. — М.: Литтера, — 2012.
Хэбиф Т.П. Кожные болезни: Диагностика и лечение / Пер. с англ. / Под общ. Ред. Акад. РАМН, проф. А.А.Кубановой. — М.: МЕДпресс-информ, — 2006.
Ламоткин И.А. Онкодерматология: атлас и учебное пособие. — М., 2017.
Саламова И.В., Мордовцева В.В, Ламоткин И.А. Проблема профилактики меланомы кожи у пациентов с множественными невусами // Клиническая дерматология и венерология. — 2014. —№ 2. — С. 110-114.
Potrony M. et al. Update in genetic susceptibility in melanoma // Ann. Transl. Med. — 2015. —№ 3.
Галил-Оглы Г.А., Молочков В.А., Сергеев Ю.В. Дерматоонкология. — М., 2005.
Nathansohn N., Orenstein A., Trau H., Liran A., Schachter J. Pigmented lesions clinic for early detection of melanoma: preliminary results // Isr Med Assoc J. — 2007; 9(10): 708-12.
Сергеев Ю.Ю., Мордовцева В.В. Опыт диагностики меланомы кожи диаметром мене 6 мм // Клиническая дерматология и венерология. — 2018. — Т.17. — № 4.
Argenziano G. et al. Early diagnosis of melanoma: what is the impact of dermoscopy // Dermatol Ther. — 2012; 25(5): 403-9.
Nikolin B., Djan I., Trifunovic J., Dugandzija T., et al. MIA, S100 and LDH as important predictors of overall survival of patients with stage IIb and IIc melanoma // J BUON. — 2016; 21(3): 691-97.
Davies H., Bignell G.R., Cox C., Stephens P., et al. Mutations of the BRAF gene in human cancer // Nature. — 2002; 417(6892): 949-54.
Abu-Abed S., Pennell N., Petrella T., Wright F., et al. KIT gene mutations and patterns of protein expression in mucosal and acral melanoma // J Cutan Med Surg. — 2012; 16(2): 135-42.
Kirkwood J.M., Ibrahim J.G., Sondak V.K., Richards J., et al. High- and low-dose interferon alfa-2b in high-risk melanoma: first analysis of intergroup trial E1690/S9111/C9190 // Journal of clinical oncology : official journal of the American Society of Clinical Oncology. — 2000; 18(12): 2444-458.
Wheatley K., Ives N., Eggermont A., Kirkwood J., et al on behalf of International Malignant Melanoma Collaborative Group. Interferon-{alpha} as adjuvant therapy for melanoma: An individual patient data meta-analysis of randomised trials // ASCO Meeting Abstracts. — 2007; 25(18): 8526.
Dummer R., Hauschild A., Lindenblatt N., Pentheroudakis G., et al. Cutaneous melanoma: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Annals of oncology : official journal of the European Society for Medical Oncology // ESMO. — 2015; 26(5): 126-32.
Ribas A., Gonzalez R., Pavlick A., Hamid O., et al. Combination of vemurafenib and cobimetinib in patients with advanced BRAF(V600)-mutated melanoma: a phase 1b study // The Lancet Oncology. — 2014; 15(9): 954-65.
Larkin J., Chiarion-Sileni V., Gonzalez R., Rutkowski P., et al. Overall Survival Results From a Phase III Trial of Nivolumab Combined With Ipilimumab in Treatment-naïve Patients With Advanced Melanoma (CheckMate 067) // AACR Annual Meeting. — 2017.
Mohsin M., et al. The rate of melanoma transection with various biopsy techniques and influence of tumor transection on patient survival // J.Am.Acad.Dermatol. — 2012; 68(3).
Molenkamp B.G. et al. Non-Radical Diagnostic Biopsies Do Not Negatively Influence Melanoma Patient Survival // An.Surg.Oncology. — 2007; 14(4).
Shellenberger R., Nabhan M., Kakaraparthi S. Melanoma screening: a plan for improving early detection // Ann. Med. — 2016; 48(3): 142-48.

