Определение болезни. Причины заболевания
Буллёзный пемфигоид (Bullous pemphigoid) — это хроническое заболевание, при котором на коже появляются плотные пузыри размером более 1 см, заполненные жидкостью. Они находятся под эпидермисом (верхним слоем кожи), поэтому называются субэпидермальными.
![Пузыри при буллёзном пемфигоиде [22] Пузыри при буллёзном пемфигоиде [22]](/media/bolezny/puzyrchatka-neakantoliticheskaya/puzyri-pri-bullyoznom-pemfigoide-22_s.jpeg)
Пузыри при буллёзном пемфигоиде [22]
Синонимы: неакантолитическая пузырчатка, буллёзный пемфигоид Левера.
Это аутоиммунное заболевание, т. е. оно развивается из-за того, что иммунная система вырабатывает антитела против клеток своего организма. При буллёзном пемфигоиде аутоиммунный процесс поражает белки полудесмосом — структур, за счёт которых эпидермис прикрепляется к дерме. Поэтому повреждение этих белков приводит к отрыву эпидермиса и появлению субэпидермальных пузырей [4][5].
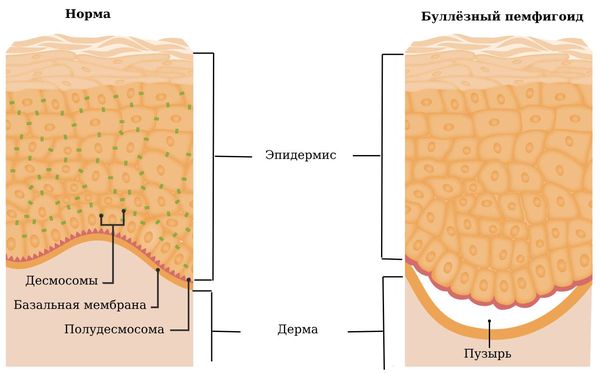
Структура кожи в норме и при буллёзном пемфигоиде
Заболевание входит в группу буллёзных (пузырных) дерматозов, при которых на коже появляются пузыри. В ходе диагностики врачу нужно будет отличить буллёзный пемфигоид от других болезней этой группы.
Чтобы понимать, как выглядят буллёзные дерматозы, нужно чётко представлять себе разницу между первичными морфологическими элементами сыпи при кожных заболеваниях. Пузырь (bulla) — это первичный полостной морфологический элемент, состоящий из дна, покрышки и полости, содержащей жидкость. Покрышка может быть напряжённой или дряблой, плотной или тонкой. Пациенты часто пузырём называют везикулы (пузырьки), но пузырь намного больше: от 0,5 до нескольких сантиметров в диаметре, это его главное отличие от везикул.
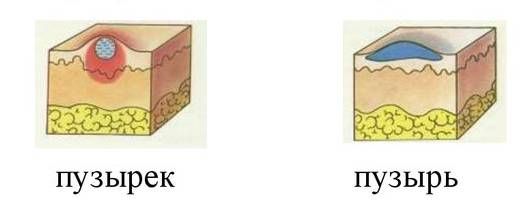
Отличие везикулы (пузырька) от пузыря
Отличительной особенностью буллёзного пемфигоида является появление крупных пузырей (более 1 см) с плотной покрышкой, заполненных жидкостью. Затем эти пузыри лопаются и образуются большие эрозии, которые могут осложняться вторичной инфекцией [1][4][5][6]. До появления пузырей может быть небуллёзная стадия, которая проявляется сильным зудом, покраснением кожи, папуллёзными и/или уртикарными высыпаниями (как при крапивнице). Небуллёзная стадия длится до 5 лет [5].
При других пузырных дерматозах часто пузыря не видно, а видна уже образовавшаяся эрозия.
Распространённость
Неакантолитическая пузырчатка — редкая болезнь. В Российской Федерации заболеваемость в 2014 году составила 1,1 случая на 100 000 взрослого населения [1]. Она обычно начинает развиваться после 60 лет. Среди людей старше 80 лет заболеваемость достигает 15–33 случаев на 100 000 человек в год [7]. Однако в литературе встречаются публикации о случаях буллёзного пемфигоида у младенцев [9].
Причины буллёзного пемфигоида
1. Приём лекарственных препаратов. Всего описано более 90 препаратов, которые могут быть связаны с возникновением заболевания. Чаще всего причиной становятся:
- глиптины (противодиабетические препараты);
- ингибиторы PD-1/PD-L1 (противоопухолевые препараты, которые применяются при лечении меланомы, немелкоклеточного рака лёгких, почечно-клеточного рака, рака мочевого пузыря и лимфомы Ходжкина);
- петлевые диуретики (Фуросемид);
- препараты, содержащие тиоловую группу, и препараты на основе фенола [15].
Также в литературе есть данные о возникновении буллёзного пемфигоида после приёма ингибиторов АПФ (Каптоприла, Периндоприла и т. д.), НПВС (Аспирина, Парацетамола, Диклофенака и т. д.), Нифедипина. Описаны случаи развития болезни после введения вакцины от гриппа и антистолбнячного анатоксина.
Нельзя сказать точно, через какое время после начала приёма этих лекарств возникнет болезнь. Есть острая форма, которая развивается почти сразу от начала приёма и проходит после отмены предполагаемого препарата. Может наблюдаться хроническая форма, которая развивается постепенно, через длительное время после начала приёма препарата, и может не проходить полностью после его отмены. В большинстве зарегистрированных случаев пациенты принимали несколько лекарств одновременно, из-за этого было трудно определить точную причину возникновения заболевания [6][15].
2. Воздействие физических факторов. Чаще всего пусковым фактором является ультрафиолетовое излучение, также им может стать лучевая терапия, термические или электрические ожоги и хирургическое вмешательство.
3. Перенесённая вирусная инфекция. Есть теории, что причиной развития буллёзного пемфигоида могут стать вирусы гепатитов В и С, цитомегаловирус и вирус Эпштейна — Барр.
4. Злокачественные новообразования любых органов (паранеопластический синдром).
В редких случаях буллёзный пемфигоид сочетается с другими аутоиммунными патологиями, среди них: воспалительные заболевания кишечника, ревматоидный артрит, тиреоидит Хашимото, красная волчанка и дерматомиозит, аутоиммунная тромбоцитопения [1][4][5][6].
У большинства пациентов с буллёзным пемфигоидом не удаётся найти чёткой связи с провоцирующими факторами. Точные механизмы возникновения заболевания тоже неизвестны.
Буллёзный пемфигоид не заразен и при контакте с кожей пациента не передаётся.
Симптомы буллёзного пемфигоида
Небуллёзная стадия длится до 5 лет и проявляется зудящими пятнами, волдырями и папулами. Затем на фоне этих элементов появляются характерные для болезни пузыри с плотной, напряжённой покрышкой, прозрачным или с примесью крови содержимым. Поражения могут возникнуть в одном месте или по всему телу. Обычно они появляются на коже туловища, рук и ног, часто поражается внутренняя поверхность бёдер и паховые складки. У трети больных поражается слизистая оболочка рта.
Постепенно пузыри вскрываются и образуются эрозии, которые затем медленно самостоятельно заживают, но при этом часто осложняются присоединением инфекции.
![Пузыри и эрозии на коже [23] Пузыри и эрозии на коже [23]](/media/bolezny/puzyrchatka-neakantoliticheskaya/puzyri-i-erozii-na-kozhe-23_s.jpeg)
Пузыри и эрозии на коже [23]
В 20 % случаев может быть нетипичная картина:
- Везикуло-буллёзная форма. Сочетает в себе появление и пузырей, и сгруппированных папуло-везикул.
- Эритродермическая форма. Это достаточно редкий вариант, характеризующийся покраснением почти всей кожи, в том числе волосистой части головы. При этом на фоне покраснения могут появляться пузыри, как при типичном течении заболевания [16].
- Локализованная форма. Характеризуется спонтанным появлением и разрешением пузырей на одном и том же участке кожи.
- Паранеопластический буллёзный пемфигоид. Как правило, течёт очень активно с большим поражением кожи и слизистых оболочек.
- Рубцующий пемфигоид. К этому типу относится пемфигус глаз и конъюнктивы, буллёзный атрофирующий слизистый дерматит Лорта — Жакоба, доброкачественный пемфигоид слизистых оболочек и доброкачественный пемфигоид Брунстинга — Пери. Это редкий вариант буллёзного пемфигоида: его частота встречаемости варьируется от 1 случая на 12 000 до 1 на 20 000 в общей популяции. В клинической картине преобладают рубцовые изменения на коже и слизистых оболочках рта и глаз. Поражение глаз может приводить к появлению пузырей и эрозий под конъюнктивой, следствием которых может быть формирование спаек между конъюнктивой век и глазного яблока. При поражении слизистой оболочки полости рта чаще всего вовлекаются дёсны (64 %), щёки (58 %) и нёбо (26 %) [1][4][5][6][17][18].
Патогенез буллёзного пемфигоида
Повреждающий фактор (например, ультрафиолет) вызывает разрушение клеток, из-за чего образуются маленькие белковые частички — антигены. В случае с буллёзным пемфигоидом это белки полудесмосом BP180 и BP230.
![Схема соединения эпидермиса и дермы (белки BP180 и BP230) [24] Схема соединения эпидермиса и дермы (белки BP180 и BP230) [24]](/media/bolezny/puzyrchatka-neakantoliticheskaya/shema-soedineniya-epidermisa-i-dermy-belki-bp180-i-bp230-24_s_K6g3uuT.jpeg)
Схема соединения эпидермиса и дермы (белки BP180 и BP230) [24]
Иммунитет начинает вырабатывать к ним антитела, которые прикрепляются к этим белкам и заставляют другие клетки иммунитета разрушать их. Из-за этого клетки нижнего слоя эпидермиса теряют связь с дермой. В результате даже минимальное механическое воздействие на кожу приводит к отрыву эпидермиса от дермы. При этом возникает асептическое (без бактерий) воспаление, и микрополость, образовавшаяся после разрыва, заполняется межклеточной жидкостью. Так образуется субэпидермальный пузырь, прочность покрышки такого пузыря объясняется тем, что она состоит из всех слоёв эпидермиса.
Классификация и стадии развития буллёзного пемфигоида
Общепринятой классификации заболевания не существует. Клинически выделяют буллёзную и небуллёзную стадию заболевания. Часть авторов классифицируют болезнь по вероятной причине возникновения. По Международной классификации болезней 10-го пересмотра (МКБ-10) неакантолитическая пузырчатка имеет номер L12.0.
Буллёзный пемфигоид классифицируют по степени тяжести:
- тяжёлый — при появлении более 10 пузырей в сутки на протяжении 3 дней подряд;
- лёгкий — при появлении 10 или менее пузырей в сутки [5].
Европейская академия дерматологии и венерологии (EADV) предлагает классифицировать заболевание по степени тяжести с использованием индекса площади буллёзного пемфигоида (Bullous Pemphigoid Disease Area Index — BPDAI). Он формируется за счёт оценки поражения по баллам в зависимости от количества пузырей и эрозий, их размера и локализации. Однако в клинической практике в РФ этот индекс почти не используют [4].
Осложнения буллёзного пемфигоида
На незажившие эрозии часто присоединяется вторичная инфекция. В этом случае появляется гнойное отделяемое и неприятный запах, может подниматься температура, ухудшаться общее состояние. Инфекционное осложнение — одна из причин смертности при буллёзным пемфигоиде.
Команда врачей из Cингапура провела статистический анализ результатов лечения пациентов с этим заболеванием в условиях их больницы. Изучали данные 97 пациентов. Инфекционные осложнения возникли у 54 пациентов (56 %). Системная инфекция с попаданием патогенов в кровь развилось у 14 пациентов (26 %). 26 из 30 смертей (87 %) в изучаемой группе были связаны с инфекциями [10].
После заживления эрозий рубцовых изменений, как правило, не происходит. Исключением может быть заживление сильно инфицированных поражений. Также такие изменения возможны при рубцовом пемфигоиде. Выраженный рубцовый процесс глаз может привести к деформации век, роговицы и потере зрения. Поражение слизистой оболочки полости рта может привести к рубцовым изменениям в виде спаек глотки или между слизистой щёк и дёсен. Также возможно поражение аногенитальной области с формированием склероза вокруг естественных отверстий, сращения головки полового члена и крайней плоти, стенозу (сужению) уретры или ануса [1][4][5][6][17][18].
Диагностика буллёзного пемфигоида
При появлении на коже высыпаний и пузырей нужно обратиться к врачу-дерматологу (дерматовенерологу). На консультации врач изучит анамнез, для этого он может задать вопросы:
- когда и где появились первые высыпания, как они выглядели и сопровождались ли зудом;
- какое лечение пациент использовал самостоятельно и какова была его эффективность;
- с чем пациент сам связывает появление высыпаний;
- какие хронические заболевания у него есть;
- какие медицинские препараты пациент применяет наружно или внутрь (особенно важна информация о длительном приёме препаратов);
- не было ли в последний месяц острых инфекционных заболеваний;
- были ли кожные заболевания у кровных родственников;
- проходит ли пациент периодическое обследование у терапевта и онкоскрининг.
Также врач детально осмотрит кожу и слизистые оболочки.
В буллёзную стадию заболевания диагноз установить нетрудно, так как появление пузырей с плотной покрышкой является характерным признаком для буллёзного пемфигоида.
Врач в ходе обследования исключит болезни с похожими симптомами: герпетиформный дерматит Дюринга, вульгарную пузырчатку, буллёзную токсидермию, приобретённый буллёзный эпидермолиз.
В небуллёзную стадию поставить диагноз сложнее, так как кожные проявления неспецифичны, т. е. могут указывать на множество других кожных болезней. Их нужно будет исключить в ходе дальнейшего обследования.
Для облегчения диагностики существуют лабораторные методы исследования, но большинство из них не являются абсолютно точными.
При подозрении на буллёзный пемфигоид проводится биопсия кожи — врач берёт небольшой образец кожи или слизистой оболочки из области пузыря, который образовался не более 24 часов назад, и отправляет его в лабораторию на гистологическое исследование. Оно позволяет выявить субэпидермальную полость с поверхностным инфильтратом в дерме, что позволит предположить буллёзный пемфигоид.

Биопсия кожи
Желательно провести реакцию прямой иммунофлюоресценции биоптата из участка видимо непоражённой кожи (берётся на расстоянии 1 см от свежих очагов), чтобы обнаружить линейное отложение IgG-антител в области базальной мембраны.
Чтобы отличить болезнь от акантолитической пузырчатки, проводят исследование мазка-отпечатка с поверхности свежих высыпаний. При акантолитической пузырчатке обнаруживаются акатолитические клетки. При буллёзном пемфигоиде этих клеток нет, именно это объясняет его второе название — неакантолитическая пузырчатка.
Возможно проведение иммуноферментного анализа крови, он позволяет выявить циркулирующие IgG-антитела к белкам BPAG1 или BPAG2. Также может выполняться реакция иммуноблота для выявления циркулирующих IgG-антител к 180- или 230-kDa протеинам, но положительные результаты могут встречаться и при других дерматозах.
Также рекомендуется сделать клинический минимум:
- общий анализ крови с лейкоцитарной формулой и СОЭ;
- общий анализ мочи;
- минимальный биохимический анализ крови: на АСТ, АЛТ, общий билирубин, креатинин, мочевую кислоту, глюкозу, общий белок, калий, натрий и кальций;
- рентгенографию лёгких, чтобы оценить общее состояние больного;
- анализ крови на инфекции: ВИЧ, гепатиты В и С, сифилис.
По необходимости может быть рекомендован онкоскрининг: УЗИ органов брюшной полости и почек, а также малого таза. По показаниям врач может назначить денситометрию для оценки риска остеопороза. Также могут потребоваться дополнительные исследования, исходя из предполагаемого лечения.
Окончательный диагноз врач ставит на основе анамнеза заболевания, клинических проявлений (симптомов) и лабораторных исследований в комплексе, а не отдельно друг от друга [4][5].
Лечение буллёзного пемфигоида
Лечение буллёзного пемфигода проводится в стационаре, так как требуется комплексное обследование и, как правило, назначение системных глюкокортикостероидов (ГКС), чаще всего в виде таблеток, так как их пациенту удобнее принимать самостоятельно после выписки из стационара.
Цель лечения — остановить появление новых высыпаний и способствовать заживлению уже возникших.
При ограниченном поражении и лёгком течении врач может назначить только местные ГКС, но в практике такое течение бывает редко. Если эффекта от местных средств нет в течение 1–3 недель, начинают приём системных препаратов.
При буллёзном пемфигоиде тяжёлой степени лечение начинают с достаточно высоких доз системных ГКС (0,5–0,75 мг на кг). При достижении клинического эффекта (т. е. при отсутствии новых элементов в течение 15–21 дня) дозу постепенно снижают.
Помимо системной терапии (в виде таблеток) местно используют глюкокортикостероидную мазь, а также антисептические и эпителизирующие средства, чтобы предотвратить инфицирование и ускорить заживление эрозий. По показаниям врач может назначить антибиотики.
Лечение длительное, снижение дозировки гормонов до поддерживающей (0,1 мг на кг в сутки — не менее 2 таблеток) может длиться несколько лет. Если ремиссия продолжается 2–3 года и анализ крови на антитела отрицательный, врач может отменить поддерживающую дозировку гормонов.
В среднем госпитализация длится около месяца, но всё очень индивидуально и зависит от клинического ответа на назначенное лечение. Чем раньше удастся стабилизировать процесс, тем раньше будет выписка. На практике пациента выписывают из стационара при стабилизации процесса (отсутствии новых высыпаний) и заживлении 70 % эрозий. После выписки пациенту нужно будет самостоятельно принимать препараты и наблюдаться у дерматолога по месту жительства.
Сроки диспансерного наблюдения в клинических рекомендациях не указаны. Обычно в первый год рекомендуется приходить на осмотр 1 раз в 3 месяца, чтобы исключить рецидив и предотвратить возникновение побочных эффектов применения ГКС. Затем обследование и контроль лабораторных анализов лучше делать 1 раз в 6 месяцев, а инструментальное обследование (рентгенографию лёгких, денситометрию, УЗИ брюшной полости, почек, щитовидной железы, органов малого таза) и консультации смежных специалистов (терапевта, эндокринолога и т. д.) нужно проходить 1 раз в год. Однако тактику ведения всегда выбирает лечащий врач, для каждого пациента она будет индивидуальна.
Осложнения лечения
Лечение высокими дозами ГКС может вызвать сопутствующие осложнения, которые подразделяют на ранние и поздние:
- Ранние. В начале лечения могут возникнуть бессонница и эмоциональная лабильность (перепады настроения), увеличение веса, артериальная гипертензия, повышение уровня глюкозы в крови, повреждение слизистой желудочно-кишечного тракта (язвы желудка и двенадцатиперстной кишки).
- Поздние. На фоне длительного применения высоких доз может появиться синдром Кушинга, остеопороз и миопатии, жировой гепатоз и другие осложнения. Поэтому самостоятельное применение гормональных препаратов недопустимо [13]. Только врач может подобрать подходящий препарат и дозировки.
Если возникли выраженные побочные эффекты от приёма ГКС, врач может назначить другие препараты из группы иммуносупрессоров (Метотрексат, Дапсон, Микофенолата мофетил, Азатиоприн и Циклофосфамид).
По клиническим рекомендациям, действующим в России, возможно применение биологической терапии — Ритуксимаба. Биологические препараты недавно вошли в практическую медицину, поэтому больших объёмов данных по их применению ещё не накоплено. В статье 2023 года описаны предварительные результаты лечения буллёзного пемфигоида Ритуксимабом: препарат показал достаточно высокую эффективность и безопасность [19]. Серьёзных побочных эффектов в литературе не описано. В России можно получить этот препарат бесплатно по полису ОМС в рамках высокотехнологической медицинской помощи (ВМП). Но это возможно не во всех медицинских организациях, чаще такое лечение проводят в федеральных центрах (например, ФГБУ «ГНЦДК» Минздрава России), в регионах получить его сложнее.
Лечение по европейским клиническим рекомендациям
Клинические рекомендации Европейской академии дерматологии и венерологии (EADV) не сильно отличаются от наших. В зависимости от степени тяжести, которая определяется по BPDAI, первая линия терапии может включать местные ГКС, при их неэффективности — системные ГКС. Второй линией терапии предлагают применять Доксициклин и Дапсон.
Для буллёзного пемфигоида выраженной степени тяжести рекомендуется сразу начать приём системных ГКС. Для снижения их дозы и профилактики осложнений возможно совмещать ГКС с другими иммунодепрессантами: Метотрексатом, Азатиоприном, Микофенолатом. В качестве биологической терапии рекомендуется применять Омализумаб и Дупилумаб. В России эти препараты не входят в клинические рекомендации. Их могут применять только в рамках исследовательской деятельности или по решению врачебной комиссии медицинского учреждения по индивидуальным показаниям. Также рекомендовано применение местных эпителизирующих и антисептических средств [4][5][8].
Лечение с помощью внутривенных иммуноглобулинов человека прописано и в российских, и в европейских клинических рекомендациях, но оно не является основным лечением. Эти препараты используются при неэффективности терапии первой и второй линии.
Диетотерапия для лечения буллёзного пемфигоида не применяется [4][5][8].
Прогноз. Профилактика
Смертность от заболевания достаточно высокая: согласно одному исследованию, в первый год она составляет до 26,7 %, во второй — 37,1 %, пятилетняя смертность — 60,8 % [3]. Однако к данным статистики нужно относиться с осторожностью, так как цифры отражают средние значения по смертности, не учитывая особенности конкретного пациента. Например, в том же исследовании указано, что относительный риск для пациента старше 90 лет приблизительно в 300 раз выше, чем для пациента с началом заболевания в 60 лет. Также риск у мужчин выше, чем у женщин [3].
В другой публикации смертность пациентов одного центра в Марокко за 1, 2 и 3 года составила 25,8 %, 32,3 % и 43 % соответственно. Уровень смертности пациентов с буллёзным пемфигоидом был в 2,6 раза выше, чем у схожих по возрасту и полу людей без буллёзного пемфигоида [11].
По данным китайских исследователей, риск смерти от буллёзного пемфигоида сильно увеличивается при положительном анализе на антитела к буллёзному пемфигоиду, наличии перенесённого инсульта, сахарного диабета, болезней сердца и деменции [12].
Болезнь может рецидивировать. Французское исследование указывает, что из 100 пациентов с буллёзным пемфигоидом, которые получали лечение только местными гормонами, было выявлено 35 случаев рецидива (29,2 %), среднее время до рецидива составило примерно 5 месяцев [20].
Профилактика буллёзного пемфигоида
Чтобы снизить риск развития этой болезни, по возможности нужно избегать факторов риска (воздействия ультрафиолета и др.).
Если буллёзный пемфигоид уже диагностирован, важно соблюдать рекомендации врача. Правильный уход за кожей, перевязки раневых поверхностей, системная и местная терапия помогут коже быстрее зажить, что позволит минимизировать риск осложнений и летального исхода.
При этом заболевании нужно правильно ухаживать за кожей:
- не травмировать её, не расчёсывать, при выраженном зуде использовать противозудные средства или прохладные компрессы;
- ограничить водные процедуры: не принимать долгих горячих ванн, не париться с веником в бане;
- после душа использовать увлажняющие и смягчающие средства, чтобы предотвратить пересушивание кожи;
- защищать кожу от солнца при помощи одежды и кремов SPF 50+;
- носить свободную одежду из натуральных нежёстких тканей;
- в период обострения ограничить физическую активность и отказаться от работы, при которой возможно инфицирование кожи (например, работы в саду и огороде).
При поражении слизистых лучше отдать предпочтение мягкой пище, исключить кислые фрукты и продукты с острыми специями и избытком соли. Использовать зубную щётку с мягкой щетиной. После приёма пищи пользоваться неспиртовыми ополаскивателями для рта или специальными стоматологическими средствами, о которых может рассказать врач [21].
Список литературы
Hammers C. M., Stanley John R. Recent Advances in Understanding Pemphigus and Bullous Pemphigoid // Journal of Investigative Dermatology. — 2020. — Vol. 140, № 4. — P. 733–741. ссылка
Григорьев Д. В. Буллёзный пемфигоид Левера // РМЖ. — 2014. — № 8. — С. 598.
Cortеs B., Khelifa E., Clivaz L. et al. Mortality rate in bullous pemphigoid: a retrospective monocentric cohort study // Dermatology. — 2012. — Vol. 225, № 4. — Р. 320–325.ссылка
Borradori L., Van Beek N., Feliciani C. et al. Updated S2 K guidelines for the management of bullous pemphigoid initiated by the European Academy of Dermatology and Venereology (EADV) // J Eur Acad Dermatol Venereol. — 2022. — Vol. 36, № 10. — Р. 1689–1704.ссылка
Российское общество дерматовенерологов и косметологов. Буллёзный пемфигоид: клинические рекомендации. — 2020. — 27 с.
Голдсмит Л. А., Кац С. И., Джилкрест Б. А. и др. Дерматология Фицпатрика в клинической практике: в 3 т. / пер. с англ.; общ. ред. Н. Н. Потекаева, А. Н Львова. — 2-е изд., исп., перер., доп. — М.: Издательство Панфилова, 2015. — Т. 1. — 1168 с.
Schiavo A. L., Ruocco E., Brancaccio G. et al. Bullous pemphigoid: etiology, pathogenesis, and inducing factors: facts and controversies // Clin Dermatol. — 2013. — Vol. 31, № 4. — Р. 391–399.ссылка
Singh S., Kirtschig G., Anchan V. N. et al. Interventions for bullous pemphigoid // Cochrane Database Syst Rev. — 2023. — Vol. 8, № 8. ссылка
Santos A. L., Mota A. V., Ramon J. et al. An infant with bullous pemphigoid // Dermatology Online Journal. — Vol. 13, № 3. — Р. 17. ссылка
Phoon Y. W., Fook-Chong S. M., Koh H. Y. et al. Infectious complications in bullous pemphigoid: an analysis of risk factors // J Am Acad Dermatol. — 2015. — Vol. 72, № 5. — Р. 834–839.ссылка
Titou H., Hjira N. Mortality and prognostic factors of Bullous Pemphigoid in a Moroccan population // Australas J Dermatol. — 2022. — Vol. 63, № 3. — Р. 328–334.ссылка
Chen X., Zhang Y., Luo Z. et al. Prognostic factors for mortality in bullous pemphigoid: A systematic review and meta-analysis // PLoS One. — 2022. — Vol. 17, № 4.ссылка
Борисова Е. О. Побочные эффекты системной глюкокортикостероидной терапии // Практическая пульмонология. — 2004. — № 3. — С. 14–18.
Bullous Pemphigoid // Cleveland Clinic. — 2022.
Verheyden M. J., Bilgic A., Murrell D. F. A Systematic Review of Drug-Induced Pemphigoid // Acta Derm Venereol. — 2020. — Vol. 100, № 15.ссылка
Korman N. J., Woods S. G. Erythrodermic bullous pemphigoid is a clinical variant of bullous pemphigoid // Br J Dermatol. — 1995. — Vol. 133, № 6. — Р. 967–971.ссылка
Jedlickova H., Niedermeier A., Zgažarová S., Hertl M. Brunsting-Perry Pemphigoid of the Scalp with Antibodies against Laminin 332 // Dermatology. — 2011. — Vol. 222, № 3. — Р. 193–195.ссылка
Xu H. H., Werth V. P., Parisi E., Sollecito T. P. Mucous membrane pemphigoid // Dent Clin North Am. — 2013. — Vol. 57, № 4. — Р. 611–630.ссылка
Suarez-Carantona C., Jimenez-Cauhe J., Gonzalez-Garcia A. et al. Low-Dose Rituximab for Bullous Pemphigoid. Protocol and Single-Center Experience // Actas Dermosifiliogr. — 2023. — Vol. 114, № 1. — Р. T62–T68.ссылка
Fichel F., Barbe C., Joly P. Clinical and Immunologic Factors Associated With Bullous Pemphigoid Relapse During the First Year of Treatment: A Multicenter, Prospective Study // JAMA Dermatol. — 2014. — Vol. 150, № 1. — Р. 25–33.ссылка
Ludmann P. Bullous pemphigoid: Self-care // American Academy of Dermatology Association. — 2021.
Bullous pemphigoid // Mayo Clinic. — 2022.
Baigrie D., Nookala V. Bullous Pemphigoid // StatPearls Publishing. — 2024.ссылка
Saschenbrecker S., Karl I., Komorowski L. et al. Serological Diagnosis of Autoimmune Bullous Skin Diseases // Front Immunol. — 2019. — Vol. 10. ссылка

