Определение болезни. Причины заболевания
Некротизирующий фасциит (НФ, Necrotizing fasciitis) — это тяжёлая инфекция, вызывающая некроз (омертвение) кожи, подкожной жировой клетчатки и фасции (соединительнотканной оболочки, покрывающей органы и мышцы). При прогрессировании поражается и мышечная ткань, т. е. возникает мионекроз, — это следующая фаза после некротизирующего фасциита.
НФ требует немедленной диагностики и активного лечения, чтобы предотвратить серьёзные осложнения, включая летальный исход.
![Некротизирующий фасциит [21] Некротизирующий фасциит [21]](/media/bolezny/nekrotiziruyushchij-fasciit/nekrotiziruyushiy-fasciit-21_s_OYuK0hp.jpeg?dummy=1759844818443)
Некротизирующий фасциит [21]
Некротизирующий (некротический) фасциит, а также гангрена Фурнье и стрептококковый токсический шоковый синдром сейчас рассматриваются как подтипы некротизирующей инфекции мягких тканей (НИМТ). Однако раньше эти термины использовались как синонимы НИМТ [2].
Симптомы НФ впервые описал американский врач Дж. Джонс в 1871 году. Он назвал такое заболевание «госпитальной гангреной». Сам термин «некротизирующий фасциит» был предложен Б. Вильсоном в 1952 году для обозначения состояния больных, у которых были:
- симптомы интоксикации организма — отравления токсическими веществами, которые выделяются бактериями и погибшими клетками и вызывают серьёзные нарушения жизнедеятельности организма (гомеостаза);
- ключевой патогенетический признак — некроз поверхностной фасции [3].
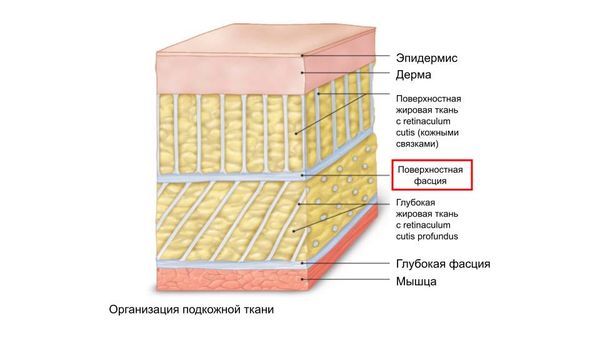
Расположение поверхностной фасции
Распространённость
Среди хирургических заболеваний некротизирующая инфекция мягких тканей в мирное время встречается сравнительно редко, но во время военных конфликтов её частота значительно возрастает. Это связано с высокой степенью бактериального загрязнения ран, обширностью вторичного повреждения тканей, бóльшей задержкой лечения и др. [1] Заболеваемость НФ оценивается в 0,3–15 случаев на 100 тыс. населения. Однако из-за сложности диагностики эта оценка, вероятно, занижена [3].
По данным ряда авторов, наблюдается рост заболеваемости в наименее социально-обеспеченных регионах [24]. Тяжёлое течение болезни, высокая летальность и значительные финансовые затраты, связанные с лечением, объясняют необходимость поиска эффективных методов терапии.
Факторы риска развития некротизирующего фасциита
Чаще всего инфекция встречаются у людей, страдающих:
- сахарным диабетом (он выявляется у 22–59 % пациентов с НИМТ);
- сердечно-сосудистыми заболеваниями (до 45 %);
- ожирением (17–31 %);
- заболеваниями периферических сосудов (до 19 %);
- иммуносупрессией (ослабленным иммунитетом) (до 30 %);
- алкоголизмом (6–27 %) [18].
Некоторые источники значимым фактором риска называют внутривенное введение наркотиков. С этим фактором связано от 2 до 80 % случаев НИМТ, в том числе НФ [18][23]. Такой «статистический разброс» заболеваемости может быть связан с разными факторами, среди них:
- место инъекции — в областях с богатой сетью лимфатических и кровеносных сосудов (например в области шеи, паха или подмышечных впадин) инфекция распространяется быстрее;
- условия введения — антисанитарные условия, использование нестерильных и загрязнённых игл или наркотиков повышает вероятность развития инфекции;
- тип наркотического вещества — некоторые наркотики могут вызывать сужение кровеносных сосудов, что ухудшает кровоснабжение тканей и создаёт благоприятные условия для распространения инфекции, кроме того, подавление иммунной системы усиливает восприимчивость организма к инфекциям;
- время обращения за медицинской помощью — из-за наркотического опьянения за помощью могут обращаться несвоевременно;
- повреждение тканей при инъекции — формирование и нагноение гематом, образование обширных некрозов также способствуют развитию инфекции.
Все факторы риска НФ во многом связаны с нарушением микроциркуляции — тока крови по мелким кровеносным сосудам. Недостаток кровоснабжения тканей приводит к гипоксии (нехватке кислорода), накоплению токсичных метаболитов и ослаблению иммунного ответа, что создаёт благоприятные условия для размножения и распространения инфекции [18].
Причины болезни
НФ могут вызвать различные бактерии, как аэробные (которые растут в присутствии кислорода), так и анаэробные (для которых кислород губителен), часто в комбинации. Также причиной болезни могут выступать и грибковые микроорганизмы.
Наиболее полно возбудителей НФ отражает классификация, предложенная хирургами J. Choueka и J. E. De Tolla в 2020 году, она включает 4 типа заболевания:
- I тип — полимикробный, т. е. вызванный сочетанием разных возбудителей: аэробных и анаэробных бактерий, как клостридиальных (Clostridium perfringens, Clostridium septicum и Clostridium novyi), так и неклостридиальных (бактероиды, фузобактерии, порфиромонады, стафилококки, стрептококки, Prevotella). Это самый распространённый тип — 70–80 % случаев. Заболевание преобладает среди пожилых пациентов либо у людей с сопутствующим сахарным диабетом. Инфекционный процесс обычно развивается в мягких тканях туловища и промежности.
- II тип — моноинфекция, т. е. вызванная одним штаммом бактерий. Встречается у 20–30 % пациентов. Основным возбудителем является β-гемолитический стрептококк группы А. Также описаны случаи выявления золотистого стафилококка, в том числе метициллинрезистентного штамма (MRSA), который устойчив к β-лактамным антибиотикам (пенициллинам, цефалоспоринам и др.). Чаще поражаются ноги после повреждений кожи (в том числе ранений), хирургических вмешательств, инъекций наркотических препаратов. При этом нередко развивается токсический шоковый синдром — отравление организма высокотоксичными веществами, которые вырабатываются бактериями.
- III тип — моноинфекция, связанная с «морскими» бактериями: Aeromonas hydrophila и Vibrio vulnificus. Сопровождается токсическим шоковым синдромом и отличается высоким уровнем летальности. Поражаются разные анатомические области: руки и ноги, промежность и туловище.
- IV тип — грибковая инфекция (Candida, Zygomycetes). Встречается редко, в основном у пациентов с иммуносупрессивным состоянием, т. е. ослабленной иммунной системой. Его отличают крайне тяжёлое течение и высокая летальность [4].
Одной из наиболее тяжёлых форм НФ считается клостридиальная анаэробная инфекция. Её вызывают спорообразующие анаэробные бактерии рода Clostridium. Из-за большого количества экзотоксинов, которые вырабатывают бактерии, некроз вдоль фасции распространяется стремительно — со скоростью свыше нескольких сантиметров в час. Нередко эта инфекция сопровождается образованием газа в тканях [5].
Симптомы некротизирующего (некротического) фасциита
Симптомы НФ могут развиваться очень быстро — в течение нескольких часов или дней. Ранние признаки часто неспецифичны, т. е. не являются строго характерными именно для некротизирующего фасциита. Поэтому их могут принять за менее серьёзные инфекции [6].
К симптомам относятся:
- Отёк и покраснение (гиперемия) кожи, быстро распространяющиеся вокруг раны.
- Нередко лихорадка и озноб.
- Интенсивная, нестерпимая боль. Появляется вместе с другими признаками воспаления (отёком, покраснением и лихорадкой) и наряду с ними является основным признаком инфекции. У пациентов с сохранённой чувствительностью несоответствие между выраженностью боли и другими симптомами может служить ранним индикатором заболевания. Однако в областях с нарушенной чувствительностью, например при периферической нейропатии (повреждении периферических нервов), болевые ощущения могут быть приглушены или вовсе отсутствовать, что затруднит диагностику.
- Общее недомогание и слабость.
- Изменение цвета кожи: он может варьировать от бледного до багрового или синюшного.
- Пузыри на коже, заполненные прозрачной или кровянистой жидкостью.
- Крепитация (ощущение хруста под кожей из-за скопления газа).
- Чувство онемения кожи.
- Тошнота, рвота и диарея (жидкий стул).
- Спутанность сознания, дезориентация.
По мере прогрессирования инфекции можно наблюдать некроз кожи — её почернение и отмирание.
![Некроз кожи и фасции [3] Некроз кожи и фасции [3]](/media/bolezny/nekrotiziruyushchij-fasciit/nekroz-kozhi-i-fascii-3_s.jpeg?dummy=1759934185276)
Некроз кожи и фасции [3]
Патогенез некротизирующего (некротического) фасциита
Механизм развития некротизирующего фасциита сложен и включает в себя несколько ключевых этапов:
- Внедрение бактерий. Бактерии проникают в ткани через входные ворота — повреждённую кожу или слизистые оболочки.
- Размножение и распространение микроорганизмов. Бактерии быстро размножаются в тканях, выделяя токсины и ферменты.
- Повреждение тканей. Токсины и ферменты разрушают клетки, кровеносные сосуды и соединительную ткань, приводя к некрозу. Бактерии рода Clostridium выделяют газ, который способствует распространению инфекции и повреждению тканей. При неклостридиальной инфекции тоже выделяются различные газы, но объём этого газа очень мал для разрушения или критического изменения тканей.
- Воспалительная реакция. Организм реагирует на инфекцию массивным воспалительным ответом, который замыкает порочный круг и усугубляет повреждение тканей.
- Системная интоксикация (отравление). Токсины и воспалительные медиаторы попадают в кровоток, вызывая системную интоксикацию и септический шок [7].
![Этапы развития некротизирующей инфекции мягких тканей [25] Этапы развития некротизирующей инфекции мягких тканей [25]](/media/bolezny/nekrotiziruyushchij-fasciit/etapy-razvitiya-nekrotiziruyushyay-infekcii-myagkih-tkanyay-25_s.jpeg?dummy=1759934133107)
Этапы развития некротизирующей инфекции мягких тканей [25]
Ведущая роль в патогенезе принадлежит бактериемии — бактериям, попавшим в кровоток. Их агрессивные факторы (токсины) в сочетании с провоспалительными цитокинами ИЛ-1, ИЛ-6, ИЛ-8, ФНО-α приводят к развитию синдрома системного воспалительного ответа (ССВО). В результате активируется фактор тромбопластин, и из-за этого усиливаются процессы свёртывания крови (этот процесс называют коагуляционным каскадом). Внутри мелких кровеносных сосудов фасций образуются свёртки крови (тромбы), которые перекрывают эти сосуды. Это приводит к ишемии (недостаточному притоку крови) и в дальнейшем к гипоксии — нехватке кислорода в клетках и тканях.
Так как клетки и ткани получают меньше кислорода, чем требуется для их полноценной работы, нарушаются процессы энергообеспечения. Клетки переходят на анаэробный гликолиз, при котором они получают энергию без участия кислорода. В результате этого процесса накапливаются кислые продукты (развивается ацидоз), синтезируется меньше энергии, нарушается работа митохондрий — «энергетических станций клеток» [8].
В митохондриях блокируются основные механизмы — цикл Кребса (цикл трикарбоновых кислот) и электронно-транспортная цепь (ЭТЦ), которые отвечают за превращение пищи в энергию с использованием кислорода. Кислые продукты, а именно кислоты и супероксиды, разрушают мембраны клеток, вызывая свободное перекисное окисление липидов, что приводит к гибели клеток, в том числе фасций.
Понимание патогенеза позволяет врачам определить наилучшую хирургическую тактику для пациентов с НФ. Речь идёт о том, чтобы отдать предпочтение не рассечению тканей, которое не устраняет проблему, а полному удалению некротизированных участков с последующей санацией (очищением) и повторной некрэктомией (удалением мёртвых тканей) через 12 часов после первичной операции. Такой подход является более радикальным и направлен на предотвращение дальнейшего распространения инфекции [9].
Классификация и стадии развития некротизирующего (некротического) фасциита
Классификация по типу поражённых тканей и глубине инфекции. В зависимости от степени распространения патологических изменений, среди НИМТ различают:
- некротизирующий целлюлит (некроз жировой ткани);
- некротизирующий фасциит (некроз поверхностной фасции);
- мионекроз (некроз мышечной ткани) [3].
Тем не менее в клинической практике чаще наблюдаются сочетанные формы. Для НФ характерно стремительное прогрессирование патологического процесса вдоль поверхностной фасции. Это сопровождается развитием системной воспалительной реакции, что на поздних стадиях приводит к полиорганной недостаточности (отказу нескольких органов).
По виду возбудителя инфекции различают 4 типа:
- I тип — полимикробный;
- II тип — моноинфекция;
- III тип — моноинфекция, связанная с «морскими» бактериями;
- IV тип — грибковая инфекция [4].
Стадии развития инфекции. Ряд авторов выделяет несколько стадий развития НФ, скорость которых варьирует в зависимости от типа возбудителя, иммунного статуса пациента и своевременности лечения:
- Стадия I — начальная. Характеризуется выраженной локальной (местной) реакцией: умеренной болью, отёком, покраснением и повышением местной температуры. Общее состояние пациента может оставаться удовлетворительным.
- Стадия II — прогрессирующая. Боль усиливается и становится невыносимой. Появляются признаки системного воспалительного ответа (системного поражения): лихорадка, тахикардия (учащение пульса), гипотензия (падение артериального давления). Кожа становится бледной, синюшной или мраморной. На ней могут образоваться пузыри, наполненные кровью.
- Стадия III — некротическая. Развивается некроз мягких тканей. Кожа становится тёмно-фиолетовой или чёрной. Образуются пузыри с кровянистым содержимым. Может развиться сепсис (заражение крови) с угрозой для жизни.
- Стадия IV — септическая. На этой стадии развивается септический шок, множественная органная недостаточность. Без экстренной медицинской помощи летальный исход практически неизбежен [2][11].
Септический шок можно заподозрить:
- При сочетании двух признаков из следующих:
- общая гипотермия (температура ниже 36 °C) или гипертермия (температура выше 38 °C);
- частота сердечных сокращений выше 90 ударов в минуту;
- частота дыхания более 20 вдохов и выдохов в минуту;
- лейкопения или лейкоцитоз (сниженный или повышенный уровень лейкоцитов).
- Снижении уровня систолического артериального давления менее 90 мм рт. ст., несмотря на все попытки его повысить.
- Нарушенном сознании, ацидозе, клинических проявлениях полиорганной недостаточности.
Осложнения некротизирующего (некротического) фасциита
Некротизирующий фасциит может привести к генерализованным инфекционным осложнениям. Они возникают, когда инфекция выходит за пределы первичного очага поражения, а организм реагирует неадекватным (чрезмерным, неконтролируемым) системным воспалительным ответом (СВО). В таких условиях организм не способен ограничить и устранить возбудителей инфекции за пределами очага, что делает самостоятельное выздоровление невозможным.
К генерализованным инфекционными осложнениям относятся:
- Сепсис: очаг инфекции в сочетании с синдромом СВО, т. е. системное воспаление в ответ на распространяющуюся инфекцию.
- Тяжёлый сепсис (в том числе разлитой перитонит): сепсис в сочетании с полиорганной недостаточностью.
- Септический шок: сепсис в сочетании с полиорганной недостаточностью и рефрактерной гипотонией (низким артериальным давлением, которое не повышается несмотря на лечение). Септический шок является разновидностью сепсиса, при котором характерно учащённое сердцебиение и дыхание, выраженные нарушения кровообращения, клеточного метаболизма и обмена веществ, что значительно нарушает работу органов и повышает вероятность летального исхода [12][20].

Сепсис и полиорганная недостаточность
Диагностика некротизирующего (некротического) фасциита
При первых признаках НФ нужно немедленно обратиться в ближайшую больницу. Время — критически важный фактор в лечении этого заболевания. В первую очередь пациента осмотрит хирург приёмного отделения. Подробный сбор анамнеза (истории жизни и болезни) и физикальное обследование (осмотр) помогут ему оценить состояние пациента и поставить предварительный диагноз.
Сбор анамнеза и осмотр
На этом этапе врач-хирург задаст наводящие вопросы:
- Когда появились первые симптомы. Точное время появления симптомов помогает оценить скорость прогрессирования инфекции.
- Какие симптомы беспокоят. Доктор будет интересоваться наличием боли, покраснения, отёка, лихорадки, озноба, слабости, тошноты, рвоты и других симптомов.
- На каком участке тела возник дискомфорт или боль. Место поражения критически важно, чтобы определить объём операции и выбрать стратегию лечения.
- Были ли травмы или операции в этой области. Их наличие увеличивает вероятность НФ.
- Есть ли у пациента хронические заболевания. Такие состояния, как сахарный диабет, болезни иммунной системы, сердечно-сосудистые и другие патологии, увеличивают риск развития НФ и ухудшают прогноз.
- Есть ли аллергия на лекарства. Врачу важно это знать, чтобы оценить риск развития аллергической реакции при назначении лекарственных препаратов.
При физикальном осмотре доктор приёмного отделения в первую очередь оценивает изменения цвета кожи, наличие пузырей, кровоизлияний или некроза (отмирания) тканей, симптома крепитации (ощущения хруста) и чувства онемения поражённой области.
После этого врач поставит предварительный диагноз и направит пациента в отделение гнойной хирургии для проведения дополнительных лабораторных и инструментальных исследований, которые позволят уточнить основной диагноз и определить тактику лечения.
Лабораторная диагностика
Сложность диагностики на ранней стадии привела к поиску новых решений. Так была разработана система оценки LRINEC (Laboratory Risk Indicator for Necrotizing Fasciitis). Она включает основные лабораторные показатели, позволяющие заподозрить НФ: C-реактивный белок (СРБ), общее количество лейкоцитов, гемоглобин, натрий, креатинин и глюкозу.
Каждому параметру присваивается определённое количество баллов в зависимости от значения каждого показателя, а затем они суммируются для получения общего балла. Пациентов с 6 и более баллами по LRINEC относят к группе риска по развитию НФ. В целом, чем выше балл, тем тяжелее протекает инфекция. Важно подчеркнуть, что шкала LRINEC не является абсолютно точным методом, её используют в сочетании с клинической оценкой [10][11].
Другие лабораторные исследования не показали своей значимости при постановке диагноза.
Инструментальная диагностика
Инструментальные методы исследования являются вспомогательными. Врач может назначить:
- Ультразвуковое исследование (УЗИ) — позволяет выявить характерный отёк тканей с образованием жидкости между фасциальными компонентами, что может указывать на НФ.
- Рентгенографию — позволяет выявить газ в тканях, что характерно для клостридиальной анаэробной инфекции.
- Компьютерную и магнитно-резонансную томографию (КТ и МРТ). Эти методы применяют в спорных и не до конца понятных ситуациях. Они позволят оценить глубину и распространённость инфекции [14]. КТ и МРТ являются высокоспецифичными (высокоинформативными) в диагностике НФ, однако они дорогостоящие, маломобильные и имеют некоторые ограничения, поэтому их чаще применяют в спорных ситуациях.
Хирургическая ревизия (интраоперационная диагностика)
Если точный диагноз поставить невозможно, это не повод исключать хирургическое вмешательство, так как хирургическая ревизия является наиболее точным методом диагностики. Рассечение мягких тканей на ранней стадии позволяет обнаружить характерные изменения — тусклую фасцию, а также подкожно-жировую клетчатку, пропитанную мутно-серозным экссудатом (жидкостью). На поздних сроках можно отметить тотальный некроз фасции и самой клетчатки.
Во время операции проводится биопсия, в ходе которой выделяют и берут образец патологических тканей для проведения цитологического и микробиологического исследования (с их помощью определяют возбудителя) [14][15].
Дифференциальная диагностика
Диагностика НФ сложна, так как его проявления (боль, отёк, покраснение и лихорадка) схожи с проявлениями многих других заболеваний, среди которых:
- Целлюлит. В отличие от НФ, при целлюлите инфекция затрагивает преимущественно дерму и подкожную клетчатку, не распространяясь глубоко на фасции. Инфекция менее агрессивна, некроз тканей выражен слабо или его нет. Целлюлит проявляется покраснением, отёком и болью, но без признаков глубокого некроза и системной интоксикации (лихорадки, тахикардии и др.), характерных для НФ. Однако тяжёлые формы целлюлита могут имитировать НФ, поэтому важно оценить глубину поражения тканей с помощью инструментальных исследований.
- Абсцесс. Представляет собой гнойное воспаление, ограниченное капсулой, в то время как при НФ расплавление тканей диффузное (распространённое). При абсцессе обычно определяется флюктуация (колебание жидкости) при пальпации (прощупывании), чего не бывает при НФ на начальных этапах. Однако прорыв капсулы при абсцессе может привести к развитию более обширного инфекционного процесса — флегмоны, которая напоминает НФ.
- Гангрена (сухая или влажная). Развивается при нарушении кровоснабжения тканей. Хотя гангрена тоже проявляется некрозом тканей, её причины и механизмы развития отличаются от НФ. При гангрене нет характерного для НФ быстрого распространения инфекции по фасциям.
- Тромбоз глубоких вен. Нередко сопровождается болью, отёком и покраснением конечностей, что схоже с НФ. Однако при тромбозе нет характерной для НФ крепитации (хруста) при пальпации, которая указывает на газообразование в тканях. Ультразвуковая диагностика чаще всего позволяет установить окончательный диагноз тромбоза глубоких вен.
- Опухоли мягких тканей. Некоторые новообразования мягких тканей могут имитировать НФ из-за быстрого роста и прорастания в окружающие ткани. Отличие от НФ в том, что при опухолях нет инфекционного агента, что можно определить при биопсии и последующих исследованиях.
Решающее значение в диагностике НФ играют клинические данные (симптомы), такие как сильная боль, несоразмерная внешним проявлениям, отёк, лихорадка и тахикардия. В ранней диагностике важно учитывать, что на начальных стадиях НФ не возникает гноя в тканях или его мало. Если не брать во внимание этот факт, НФ ошибочно можно принять за другую менее серьёзную патологию.
Лечение некротизирующего (некротического) фасциита
Некротизирующий фасциит — серьёзное, опасное заболевание, поэтому его лечение нужно начать как можно раньше с применением комплексного подхода. Немедленное хирургическое вмешательство является единственным способом остановить распространение инфекции и прогрессирующий некроз.
Во время хирургической обработки удаляют все поражённые ткани. Может потребоваться несколько обработок для окончательного удаления некротизированных тканей. Если поражена рука или нога и её невозможно сохранить, её ампутируют (отсекают) [16].
Наряду с хирургической обработкой антибактериальная терапия играет важную роль. Её начинают ещё до операции: такая антибиотикотерапия называется эмпирической. Назначаются антибиотики широкого спектра действия, которые действуют как на аэробные, так и анаэробные бактерии. Далее во время операции берут посевы и отправляют их на микробиологическое исследование, чтобы определить возбудителя инфекции. После получения результатов посева антибиотик могут поменять, если он не эффективен против выявленного возбудителя [17].
Если у пациента септический шок, то его переводят в отделение реанимации и интенсивной терапии (ОРИТ), где проводят:
- Инфузионно-трансфузионную терапию (вводят различные растворы и переливают кровь) — чтобы восстановить основные показатели гемодинамики (кровеносного русла) и поддержать достаточное кровоснабжение органов и тканей.
- Вазопрессорную поддержку препаратами, которые сужают сосуды и повышают давление — для контроля артериального давления.
- Поддержку дыхания и газообмена, например с помощью ингаляции кислорода. При развитии дыхательной недостаточности переходят на искусственную вентиляцию лёгких (ИВЛ).
- Гемодиализ — при развитии почечной недостаточности.
- Антимедиаторную терапию.
- Нутритивную поддержку — чтобы обеспечить организм необходимыми питательными веществами. Она включает в себя:
- парентеральное питание — введение питательных веществ в организм, минуя желудочно-кишечный тракт, например с помощью растворов внутривенно;
- энтеральное питание — введение питательных веществ через желудочный или внутрикишечный зонд;
- комбинацию парентерального и энтерального питания [18].
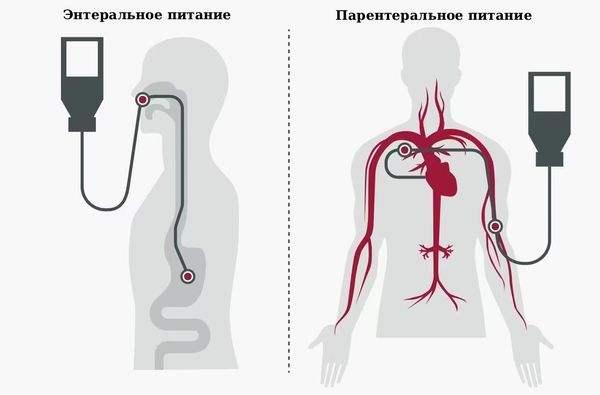
Парентеральное и энтеральное питание
Осложнения после лечения
В случае ампутации конечности в дальнейшем могут возникнуть осложнения, связанные со сформированной культей, такие как частичное или тотальное нагноение раны, краевой некроз кожи, некроз культи и др.
Для тщательной санации (очищения) раны необходимы широкие (лампасные) разрезы, которые могут сопровождаться рубцовыми деформациями. Нередко для «закрытия» таких дефектов требуются реконструктивно-пластические операции.
В позднем послеоперационном периоде у пациентов может сформироваться посттравматическое стрессовое расстройство (ПТСР). В таких случаях могут помочь клинические психологи, психотерапевты и психиатры [13].
Прогноз. Профилактика
Прогноз НФ варьируется в зависимости от типа инфекции, возраста пациента, наличия сопутствующих заболеваний и своевременности лечения. Но в любом случае это опасное заболевание: его смертность может достигать 80–100 %, однако раннее начало лечения значительно улучшает прогноз заболевания.
Следует подчеркнуть, что наличие сопутствующих заболеваний (коморбидное состояние), таких как сахарный диабет, ожирение, сердечно-сосудистые болезни и другие, существенно затрудняет диагностику и лечение НФ, а также негативно влияет на прогноз для пациентов. В этой связи требуется комплексный подход к лечению таких больных, который предусматривает своевременное обнаружение и коррекцию сопутствующих заболеваний.
Профилактика некротизирующего фасциита
Чтобы снизить риск развития НФ, рекомендуется:
- Тщательно обрабатывать полученные раны. Любые раны, даже незначительные, нужно тщательно промыть водой с мылом и обработать антисептиком.
- Своевременно обращаться к профильному врачу при появлении признаков инфекции (покраснения, отёка, боли и гноя).
- Контролировать хронические заболевания (сахарный диабет, сердечно-сосудистые болезни, иммунодепрессивные состояния и др.) и соблюдать рекомендации врача.
- Соблюдать правила личной гигиены.
- Избегать травм, особенно в условиях повышенного риска инфицирования, например при работе в саду или на строительных объектах.
- Рационально использовать антибиотики — только по назначению доктора. Необоснованное применение антибиотиков может привести к развитию устойчивости бактерий к ним и повысить риск развития НФ [19].
Список литературы
Weaver C. Necrotizing Soft Tissue Infections // Med Clin North Am. — 2025. — Vol. 109, № 3. — Р. 625–640. ссылка
Tedesco S., Di Grezia M., Tropeano G., Altieri G., Brisinda G. Necrotizing soft tissue infections: a surgical narrative review // Updates Surg. — 2025. — Vol. 77. — Р. 1239–1251.ссылка
Chen L. L., Fasolka B., Treacy C. Necrotizing fasciitis: A comprehensive review // Nursing. — 2020. — Vol. 50, № 9. — Р. 34–40.ссылка
Choueka J., De Tolla J. E. Necrotizing Infections of the Hand and Wrist: Diagnosis and Treatment Options // J Am Acad Orthop Surg. — 2020. — Vol. 28, № 2. — Р. e55–e63.ссылка
Kückelhaus M., Hirsch T., Lehnhardt M., Daigeler A. Necrotizing fasciitis of the upper and lower extremities // Chirurg. — 2017. — Vol. 88, № 4. — Р. 353–366. ссылка
Алиев С. А., Алиев Э. С. Некротизирующий фасциит: узловые аспекты проблемы в свете современных представлений // Вестник хирургии имени И. И. Грекова. — 2015. — Т. 174, № 6. — С. 106–110.
Young M. H., Aronoff D. M., Engleberg N. C. Necrotizing fasciitis: pathogenesis and treatment // Expert Rev Anti Infect Ther. — 2005. — Vol. 3, № 2. — Р. 279–294.ссылка
Shimizu T., Tokuda Y. Necrotizing fasciitis // Intern Med. — 2010. — Vol. 49, № 12. — Р. 1051–1057. ссылка
Tessier J. M., Sanders J., Sartelli M. et al. Necrotizing Soft Tissue Infections: A Focused Review of Pathophysiology, Diagnosis, Operative Management, Antimicrobial Therapy, and Pediatrics // Surg Infect (Larchmt). — 2020. — Vol. 21, № 2. — Р. 81–93.ссылка
Wong C. H., Khin L. W., Heng K. S., Tan K. C., Low C. O. The LRINEC (Laboratory Risk Indicator for Necrotizing Fasciitis) score: a tool for distinguishing necrotizing fasciitis from other soft tissue infections // Crit Care Med. — 2004. — Vol. 32, № 7. — Р. 1535–1541.ссылка
Lancerotto L., Tocco I., Salmaso R., Vindigni V., Bassetto F. Necrotizing fasciitis: classification, diagnosis, and management // J Trauma Acute Care Surg. — 2012. — Vol. 72, № 3. — Р. 560–566. ссылка
Fedder A. M., Hvas A. M., Wang M. et al. Necrotizing fasciitis // Ugeskr Laeger. — 2022. — Vol. 184, № 38.ссылка
Patterson D. C., Grelsamer R. P. Approach to the Patient with Disproportionate Pain // Bull Hosp Jt Dis (2013). — 2018. — Vol. 76, № 2. — Р. 123–132.ссылка
Липатов К. В., Асатрян А. Г., Мелконян Г. Г. и др. Некротизирующий фасциит верхней конечности: клиника, диагностика, лечение // Новости хирургии. — 2022. — Т. 30, № 1. — С. 102–111.
Jansen-Winkeln B., Langer S., Hoang Do M., Gockel I. Necrotizing fasciitis // Chirurgie (Heidelb). — 2024. — Vol. 95 (Suppl 1). — Р. 28–38.ссылка
Khamnuan P., Chongruksut W., Jearwattanakanok K., Patumanond J., Tantraworasin A. Necrotizing fasciitis: epidemiology and clinical predictors for amputation // Int J Gen Med. — 2015. — Vol. 8. — Р. 195–202.ссылка
Allaw F., Wehbe S., Kanj S. S. Necrotizing fasciitis: an update on epidemiology, diagnostic methods, and treatment // Curr Opin Infect Dis. — 2024. — Vol. 37, № 2. — Р. 105–111.ссылка
Peetermans M., de Prost N., Eckmann C. et al. Necrotizing skin and soft-tissue infections in the intensive care unit // Clin Microbiol Infect. — 2020. — Vol. 26, № 1. — Р. 8–17.ссылка
Chauhan A., Wigton M. D., Palmer B. A. Necrotizing fasciitis // J Hand Surg Am. — 2014. — Vol. 39, № 8. — Р. 1598–1601. ссылка
Прасмыцкий О. Т., Ржеутская Р. Е. Интенсивная терапия сепсиса: учебно-методическое пособие. — Минск: БГМУ, 2016. — 18 с.
Lau C. H., Ling L., Zhang J. Z. et al. Association between time to surgery and hospital mortality in patients with community-acquired limb necrotizing fasciitis: an 11-year multicenter retrospective cohort analysis // BMC Infect Dis. — 2024. — Vol. 24, № 1. — Р. 624.ссылка
Ting K. C., Chuang P. W., Tsai M. J. Necrotizing fasciitis in a 44-year-old woman caused by Vibrio vulnificus // CMAJ. — 2024. — Vol. 196, № 13. — Р. E446. ссылка
Frazee B. W., Fee C., Lynnet J. al. Community-Acquired Necrotizing Soft Tissue Infections: A Review of 122 Cases Presenting to a Single Emergency Department Over 12 Years // Journal of Emergency Medicine. — 2008. — Vol. 34, № 2. — Р. 139–146.ссылка
Niyondiko J., Niyonkuru E., Ndayizeye G., Nimubona S., Baramburiye C., Bazira L. Necrotizing Fasciitis in Low Income Countries: About 23 Cases of Bujumbura Hospitals // Open Journal of Orthopedics. — 2021. — Vol. 11, № 2. — P. 33–39.
Stevens D. L., Bryant A. E. Necrotizing Soft-Tissue Infections // The New England Journal of Medicine. — 2017. — Vol. 377, № 23. — P. 2253–2265.

