Определение болезни. Причины заболевания
Карбункул (Carbuncle) — это острое гнойно-некротическое воспаление нескольких волосяных фолликулов, которое затрагивает кожу и распространяется глубоко в подкожную клетчатку [13].
![Карбункул [13] Карбункул [13]](/media/bolezny/karbunkul/karbunkul-13_s.jpeg)
Карбункул [13]
Термин происходит от латинского слова «carbunculus», где «carbo» переводится как «уголь», обозначая характерный вид карбункула — на определённой стадии он похож на раскалённый чёрный уголёк.
Карбункулы могут возникнуть на разных участка тела, где есть волосы, но наиболее характерно их появление на задней поверхности шеи, верхней и нижней губе, на спине, в частности между лопатками, на лице, бёдрах и ягодицах [6]. Также он может появиться в области паха, подмышек и даже в носу [13][14].
Чаще всего карбункул встречается среди мужчин, причём в основном в возрасте 25–59 лет [13]. В целом частота развития варьируется в зависимости от различных факторов, например может влиять сезонность. Есть данные, что чаще всего по поводу карбункула люди обращаются за медицинской помощью летом (31,2 %) и осенью (30 %). Зимой и весной этот показатель ниже — 17,5 % и 21,3 % соответственно [1].
Причины и факторы риска развития карбункула
Причиной развития карбункула являются бактерии. Наиболее частый возбудитель — золотистый стафилококк (Staphylococcus aureus). Это условно-патогенная бактерия, в небольших количествах она является частью нормальной микрофлоры человека. В обычных условиях она живёт на коже и не приносит вреда, но, если есть какие-либо факторы риска, может привести к различным заболеваниям, в том числе карбункулу.
С годами всё чаще возбудителем становятся антибиотикорезистентные (устойчивые к антибиотикам) штаммы золотистого стафилококка (MRSA — Methicillin-resistant Staphylococcus aureus), которые тяжело поддаются лечению. Бактерия стала устойчива к антимикробным препаратам из-за бесконтрольного и неграмотного приёма антибиотиков [2][3].
Факторы риска возникновения гнойных заболеваний кожи и подкожной жировой клетчатки, в том числе карбункула, можно разделить на экзогенные (внешние) и эндогенные (внутренние) [2].
К экзогенным можно отнести:
- Механические травмы кожи: порезы, царапины, мозоли, микротрещины повреждения из-за трения тесной одежды, укуса насекомого и др., а также травмы фолликулов волос, например при бритье или механической депиляции (выщипывании, депиляции воском, шугаринге). Через раны на коже бактерии проникают в организм, что может привести к развитию карбункула.
- Различные загрязнения кожи. Они уменьшают способность кожного сала и пота убивать микроорганизмы. Имеются в виду, например, такие загрязнения:
- пылью, пóтом, кожным салом — при недостаточной личной гигиене;
- смазочными материалами (машинными маслами и др.) — на работе или в быту, например при ремонте машины или разборке/сборке различной техники;
- горючими жидкостями (бензином, керосином и др.).
- Чрезмерный уход за кожей: частое мытьё и использование антисептических средств. Это подавляет нормальную микрофлору кожи.
- Переохлаждение или перегревание.
К эндогенным можно отнести:
- Врождённые или приобретённые иммунодефициты, например из-за приёма иммунодепрессантов.
- Сахарный диабет. Пациенты с сахарным диабетом более подвержены инфекционным осложнениям, включая карбункулы, из-за изменений в иммунной системе и нарушений в микроциркуляции (движении крови по мелким сосудам) [7].
- Гипотиреоз.
- Хронические заболевания кожи, например экзема.
- Заболевание почек или печени [14].
- Ожирение.
- Злоупотребление алкоголем.
- Гипергидроз.
- Анемия [13].
- Нарушения питания: нехватка в рационе белка и витаминов.
- Генетическая предрасположенность. У некоторых людей может быть склонность к формированию фурункулов и карбункулов.
Важно понимать, что нет ни одного такого фактора, который бы обязательно привёл к развитию карбункула. Т. е. только лишь присутствие на коже золотистого стафилококка или наличие какого-либо из перечисленных состояний не значит, что у человека возникнет карбункул. Он развивается, если воздействует сразу несколько факторов [14].
Понимание основных причин помогает принимать меры по профилактике и своевременному лечению этого заболевания.
Симптомы карбункула
Карбункул развивается в течение нескольких дней или недель [13]. Обычно всё начинается с небольшого покраснения вокруг волосяного фолликула, затем образуется пустула (гнойный пузырёк).
На этом этапе часто хочется самостоятельно выдавить, проколоть иглой или вскрыть пустулу, но это категорически нельзя делать. Из-за таких действий инфекция может распространиться вглубь тканей.
В этом случае вокруг пустулы развивается воспалительный инфильтрат в виде покраснения и отёка, также отмечается дискомфорт и небольшая боль. Инфильтрат быстро увеличивается с вовлечением других фолликулов, становится более красным и начинает выступать над поверхностью кожи в виде конуса. Через 4–5 дней от начала своего развития карбункул выглядит как плотный узел багрового цвета до 5–10 см в диаметре. Боль при этом становится интенсивной и пульсирующей, иногда в области покраснения возникает зуд, который также нарастает.
В дальнейшем очаг поражения становится аспидно-синим или чёрным, а из появившихся отверстий вытекает гнойно-кровянистая жидкость.
![Из карбункула вытекает гной [4] Из карбункула вытекает гной [4]](/media/bolezny/karbunkul/iz-karbunkula-vytekaet-gnoy-4_s.jpeg)
Из карбункула вытекает гной [4]
Затем образуется язва с неровными краями, её дно покрыто слизисто-гнойным налётом и легко кровоточит.
При карбункуле может возникнуть интоксикация: повышение температуры тела до 38–39 °C, слабость, головная боль. Иногда увеличиваются лимфатические узлы в близлежащих областях.
Патогенез карбункула
В развитии карбункула важную роль играют несколько факторов: ослабленный иммунитет и проникновение инфекции в волосяные фолликулы.
В норме золотистый стафилококк есть на коже таких областей, как пах, подмышечная впадина, ягодицы, шея, а при расчёсывании его можно перенести и на другие области.
Через повреждённую кожу бактерия внедряется в волосяной фолликул. Это часто происходит на спине, в частности между лопатками, или в других местах, где кожа подвержена повышенному давлению, трению или механическим травмам.
Попав в фолликул, бактерии начинают активно размножаться, образуя инфекционный очаг. Организм реагирует на эту инфекцию воспалительным ответом, при этом белые кровяные клетки (лейкоциты) перемещаются в область инфекции для борьбы с бактериями. Этот процесс внешне проявляется покраснением, отёчностью и болью. Пока что это всего лишь фолликулит, так как воспаление ограничено волосяным фолликулом. Если инфекция распространяется дальше, она поражает окружающие ткани (соединительную ткань и жировую клетчатку), т. е. развивается фурункул.
Продолжая распространяться, инфекция затрагивает ближайшие фолликулы и более глубокие слои кожи, при этом нарастает отёк. В итоге сдавливаются кровеносные и лимфатические сосуды, нарушается кровоснабжение и ткани отмирают — теперь уже можно говорить о карбункуле [10].
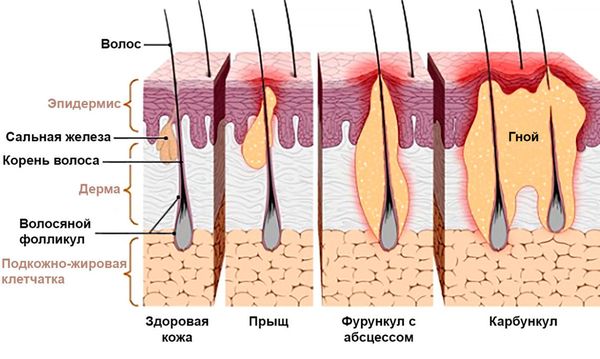
Развитие карбункула
Таким образом, патологический процесс начинается с фолликулита, затем без лечения он перерастает в фурункул, а позже — в карбункул, который может привести к более серьёзным образованиям и тяжёлым последствиям [13].
Поэтому так важно обращаться за медицинской помощью при фолликулите, первых признаках фурункула или карбункула, особенно при сниженном иммунитете. Это поможет предотвратить осложнения.
Классификация и стадии развития карбункула
По локализации различают:
- карбункулы лица и головы;
- туловища и спины;
- рук и ног.
Стадии развития карбункула:
- Стадия инфильтрации. На этой стадии образуется резко болезненный на ощупь воспалительный инфильтрат, кожа над ним красная с синюшным оттенком [6][8].
- Стадия гнойного расплавления. Появляются и нарастают симптомы интоксикации — температура повышается до 38–39 °C. Постепенно в центре инфильтрата образуется зона некроза (омертвения) кожи, она становится сначала синюшно-багровой, затем чёрной. При этом может усиливаться боль и чувство напряжения в области карбункула. Окружающие ткани расплавляются и размягчаются [6][8][9].
- Стадия отторжения. На этой стадии карбункул вскрывается с отторжением мёртвых тканей и из него вытекает гной с примесью крови, боль и симптомы интоксикации ослабевают, в месте отторжения сначала образуется кратер. После этого начинается процесс заживления [6].
Карбункул может быть единичным и множественным, т. е. возникать сразу на нескольких участках кожи [13].
Осложнения карбункула
Без своевременного лечения карбункула могут развиться характерные осложнения:
- Лимфангит — воспаление лимфатических сосудов. Возникает, если инфекция проникает в лимфатические сосуды и распространяется вдоль них. Характерен для карбункулов на руках или ногах. Проявляется болезненностью и отёчностью вдоль лимфатических сосудов, которые находятся рядом с карбункулом.
- Тромбофлебит — воспаление стенки вен с образованием тромба в её просвете. Как и при лимфангите, причиной является распространение инфекции, но в этом случае на окружающие вены. Проявляется покраснением и болью вдоль затронутой вены [12].
- Флегмона. Это серьёзное осложнение, при котором гнойный процесс обширно распространяется в окружающих тканях. При флегмоне нарастает покраснение и отёк тканей за пределами карбункула [8]. Может возникнуть жажда, озноб, температура иногда повышается до 39–40 °С.
- Сепсис. Представляет собой острую реакцию организма на попадание инфекции в кровоток. Это опасное для жизни осложнение, которое может привести к острому нарушению работы многих органов и тканей. При развитии сепсиса возникает лихорадка, учащается сердцебиение, дыхание становится поверхностным, сознание — спутанным. Это состояние требует экстренной помощи.

Сепсис
- Менингит — воспаление оболочек головного и спинного мозга. Это редкое, но серьёзное осложнение. Чаще всего встречается при карбункулах лица и шеи, так как они ближе расположены к мозгу. При этом осложнении человек остро реагирует на яркий свет и громкие звуки, возникает тошнота и рвота, упадок сил. При таких симптомах также требуется срочная госпитализация и лечение [10][11][12].
- Рубцы на коже. Могут образоваться при затяжном воспалении, больших и глубоких ранах. Внешний вид рубцов может вызывать смущение и дискомфорт, иногда из-за этого человек избегает общества, что снижает качество его жизни. В некоторых случаях может потребоваться помощь косметолога или пластического хирурга, чтобы сделать рубцовые дефекты менее заметными.
Диагностика карбункула
Диагностика карбункула обычно не вызывает сложностей. Она основывается на результатах клинического обследования, которое включает сбор жалоб и анамнеза (истории жизни и болезни), осмотр кожи, аускультацию (выслушивание) и пальпацию (прощупывание).
Сначала врач спрашивает, что беспокоит и как давно, случалось ли такое раньше, есть ли сопутствующие заболевания. Затем осматривает поражённую область кожи, оценивая её внешний вид, форму, размеры, цвет, отёчность и наличие гнойных отверстий — свищей, которые часто бывают при карбункулах (как раз из них выделяется гной). При пальпации определяется болезненность и признаки размягчения образования.
Также врачу важно оценить общее состояние здоровья пациента: его самочувствие, наличие температуры, артериальное давление (АД), частоту сердечных сокращений (ЧСС) и дыхательных движений (ЧДД).
В некоторых случаях, чтобы исключить другие заболевания с похожими симптомами (флегмоны, абсцессы, сибиреязвенный карбункул), могут потребоваться дополнительные инструментальные и лабораторные методы обследования:
- Ультразвуковое исследование мягких тканей. Оно позволяет определить глубину поражения, оценить размеры и структуру карбункула, а также состояние окружающих тканей.
- Клинические анализы. В зависимости от общего состояния пациента и наличия сопутствующих заболеваний врач может назначить общие анализы крови и мочи, чтобы оценить степень воспалительного и инфекционного процесса в организме, а также анализ крови на глюкозу и др. [9][12]
Лечение карбункула
Гиппократ первым описал симптомы флегмоны, абсцесса и карбункула, а также выдвинул основной принцип их лечения: «ubi pue, ibi evacua» — «где [есть] гной, там эвакуируйте [его]».
С тех пор и по сей день основным методом лечения карбункула является хирургический. Проводится лишь в условиях стационара. Консервативным лечением можно обойтись только в редких случаях, когда пациенты обращаются за медицинской помощью на стадии инфильтрации [7][11][12].
Не стоит заниматься самолечением, лучше довериться врачу, так как при несвоевременном обращении карбункул может вызвать множество осложнений, в том числе опасных для жизни (менингит, сепсис).
Консервативное лечение
Назначается и проводится исключительно врачом-хирургом и только под его наблюдением. На стадии инфильтрации применяются антибактериальные и нестероидные противовоспалительные препараты (НПВП). Местное лечение может включать использование согревающих компрессов и противовоспалительных мазей, обработку кожи 70%-м спиртом или 2%-м Салициловым спиртом.
При амбулаторном лечении нужно приходить к хирургу каждый день, чтобы врач мог оценить результаты проводимого лечения. Если в течение 2–3 дней эффекта от лечения нет, необходима госпитализация в отделение хирургической инфекции, чтобы провести операцию. При больших карбункулах консервативное лечение может сразу проводиться в стационаре. Если лечение оказывается неэффективным, то проводится операция.
Хирургическое лечение
Техник оперативного лечения много, и у каждой свои достоинства и недостатки. Однако цель у всех техник одна — адекватно вскрыть все гнойные затёки и обеспечить эффективный отток гноя и воспалительной жидкости.
Объём операции всегда определяется индивидуально и может меняться в зависимости от расположения карбункула, его размеров и степени развития осложнений. Чем позже пациент обращается за медицинской помощью, тем больший объём операции может потребоваться.
Во всех случаях берётся посев из раны на флору и чувствительность к антибактериальным препаратам, чтобы по результатам анализа назначить антибиотик, который будет эффективен в конкретном случае. До получения результатов посева из раны (это может занимать 3–5 дней) назначается антибиотик широкого спектра действия, а после получения препарат либо меняют, либо оставляют прежний (в зависимости от чувствительности).
После операции лечение такое же, как и при гнойных ранах. Оно продолжается до тех пор, пока не удалятся все некротические ткани и рана не начнёт заживать. При обширных дефектах кожи может проводиться пластическая операция, в ходе которой рану закрывают кожным лоскутом с другого участка тела (аутодермопластика).
Особенности лечения у некоторых групп пациентов
У беременных женщин при лечении избегают применения антибиотиков в первом триместре и используют местные антисептики.
У пациентов с сахарным диабетом важное значение имеет контроль уровня глюкозы для ускорения процесса заживления. Также важно более тщательно следить за состоянием кожи.
Прогноз. Профилактика
Карбункул — достаточно серьёзное заболевание. Его лечение требует индивидуального подхода в зависимости от стадии заболевания, наличия осложнений и особенностей пациента. Ключевым аспектом благоприятного прогноза является своевременная консультация с врачом, ведь при раннем лечении и отсутствии осложнений человек выздоравливает, рана в течение 2–4-х недель заживает и остаётся только рубец на коже [4][12][13].
Факторы, которые ухудшают прогноз:
- сепсис и другие осложнения, которые могут возникнуть при позднем обращении к врачу [9];
- нарушение иммунитета (например, вторичные иммунодефициты);
- возникновение карбункула на лице, особенно если при этом появляется лихорадка, озноб, сильная слабость и др. [12]
Профилактика развития карбункула
Для профилактики рекомендуется:
- Лечить и контролировать хронические заболевания, такие как сахарный диабет. Это помогает укрепить иммунитет и снизить риск инфекций.
- Не выдавливать и не прокалывать фурункулы самостоятельно, чтобы инфекция не распространялась.
- Вести здоровый образ жизни, который включает правильное питание, регулярные физические нагрузки и достаточный сон. Всё это улучшает иммунитет.
Ещё в далёком прошлом древнегреческий философ Сократ говорил: «Здоровье — не всё, но всё без здоровья — ничто». Поэтому берегите себя и своих близких и помните: своевременно начатое лечение позволяет избежать множества осложнений и добиться наилучших результатов.
Список литературы
Супиев Т. К. Гнойно-воспалительные заболевания челюстно-лицевой области. — М.: МЕДпресс, 2001. — С. 65–71.
Дворникова Е. В., Соркина Е. М., Каратаева И. В., Корсунская И. М. Бактериальные инфекции кожи // Cons. Med. — 2012. — № 2. — C. 4–7.
Stevens D. L., Bisno A. L., Chambers H. F. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the infectious diseases society of America // Clin Infect Dis. — 2014. — Vol. 59, № 2. — Р. 147–159. ссылка
Пиодермии: учебное пособие для осваивающих образовательные программы высшего образования по специальности «Лечебное дело» / под ред. С. А. Чернядьева, М. А. Уфимцевой; Уральский гос. мед. университет. — Екатеринбург: Издательство УГМУ, 2016. — 104 с.
Горюнов С. В., Ромашов Д. В., Бутивщенко И. А. Гнойная хирургия: атлас. — М.: БИНОМ. Лаборатория знаний, 2004. — 558 с.
Амбулаторная хирургия: справочник практического врача / под ред. проф. В. В. Гриценко, проф. Ю. Д. Игнатова. — СПб.: Нева; М.: Олма-Пресс Звездный мир, 2002. — 448 с.
Липатов К. В., Черкасов Ю. Е., Хрупкин В. И. и др. Карбункул — актуальная проблема современной хирургии (обзор литературы) // Военно-медицинский журнал. — 2019. — Т. 340, № 4. — С. 19–24.
Петров С. В. Общая хирургия: учебник. — 4-е издание, переработанное и дополненное. — М.: ГЭОТАР-Медиа, 2014. — 768 с.
Низамов Ф. Х. Хирургия поликлинического врача. — Тюмень, 2002. — 140 с.
Войно-Ясенецкий В. Ф. Очерки гнойной хирургии. — М.: БИНОМ; СПб.: Невский Диалект, 2000. — 704 с.
Гостищев В. К. Инфекции в хирургии: руководство для врачей. — М.: ГЭОТАР-Медиа, 2007. — 768 с.
Кравченко В. В., Лещенко И. Г. Диагностика и лечение гнойной стоматологической инфекции: монография. — Самара: Перспектива, 2003. — 248 с.
Troxell T., Hall C. A. Carbuncle // StatPearls Publishing. — 2024.ссылка
Ansorge R. Carbuncles // WebMD. — 2024.

