Определение болезни. Причины заболевания
Инфаркт лёгкого (Pulmonary infarction) — это некроз, т. е. отмирание, лёгочной ткани из-за кровоизлияния и острого недостатка кровоснабжения, обычно вызванных закупоркой ветвей лёгочной артерии материалом, который с током крови попадает из других органов и тканей. Таким материалом (эмболом) может быть, например, тромб, опухоль, воздух и жировая ткань. Подобная закупорка может сопровождаться воспалением лёгочной ткани [16]. Это состояние потенциально опасно для жизни.
Наиболее распространённой причиной инфаркта лёгких является острая тромбоэмболия лёгочной артерии (ТЭЛА) — закупорка лёгочных артерий тромбами. На её долю приходится около двух третей случаев инфаркта. Другие причины подробнее рассмотрим ниже [1].
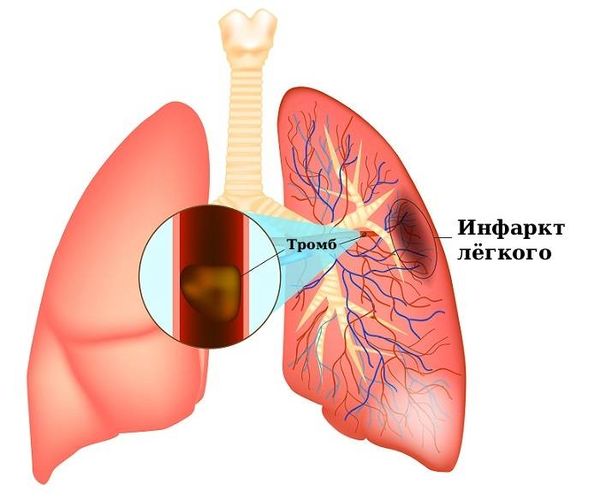
Закупорка ветви лёгочной артерии тромбом и инфаркт лёгкого
Распространённость
ТЭЛА является одной из наиболее частых причин смертности населения. В структуре причин внезапной смерти массивная ТЭЛА занимает 3-е место (после инфаркта миокарда и инсультов) и 2-е место среди причин смерти у кардиологических больных. Ежегодно от ТЭЛА погибает 0,1 % населения земного шара [2]. Причём летальность среди нелеченных больных — 30–40 %, среди получавших лечение — 8–10 % [17].
По данным патологоанатомических и судебно-медицинских вскрытий в Москве, ТЭЛА ежегодно является непосредственной причиной смерти в 5–10 % случаев. Так, в 2021 году ТЭЛА как непосредственная причина смерти установлена у 5,2 % умерших, у 0,2 % умерших установлена как осложнение, способствовавшее смерти [2].
Чаще инфаркт лёгкого возникает у мужчин [3][4], средний возраст пациентов — 55 лет [3]. Заболеваемость повышается с возрастом, особенно у женщин [4].
Причины и факторы риска инфаркта лёгкого
Причины инфаркта лёгкого можно объединить по механизму их формирования в две крупные категории: внутрисосудистые и внесосудистые [1].
Причины инфаркта лёгкого
Предрасполагающие факторы риска инфаркта лёгкого и тромбоэмболии:
- Хирургические вмешательства: обширные абдоминальные, гинекологические, торакальные операции, протезирование бедра или колена.
- Тяжёлая сочетанная травма.
- Повреждение спинного мозга.
- Послеродовый период, в том числе после кесарева сечения.
- Переломы костей. Жировые эмболы могут формироваться после переломов трубчатых костей.
- Злокачественные опухоли. Чаще всего причиной могут стать опухоли поджелудочной железы, желудка, лёгких, головного мозга, а также гематологические типы рака.
- Длительная иммобилизация (неподвижность) или постельный режим.
- Тромбофлебит сосудов ног (воспаление вен с образованием тромбов).
- Флебиты (воспаление) глубоких вен таза.
- Аутоиммунные заболевания: ревматические васкулиты, гранулематоз Вегенера, амилоидоз.
- Болезни крови, например серповидноклеточная анемия (наследственная болезнь крови, при которой эритроциты приобретают аномальную серповидную форму) и полицитемия (избыток эритроцитов).
- ДВС-синдром (синдром диссеминированного внутрисосудистого свёртывания крови). Это патологическое состояние, связанное с образованием тромбов в мелких и средних сосудах.
- Длительная установка центрального или периферического венозного катетера.
- Специфическая противоопухолевая терапия (химиотерапия).
- Приём оральных контрацептивов. У женщин репродуктивного возраста одним из наиболее частых факторов риска является использование оральных контрацептивов, содержащих эстрогены. Комбинированные эстроген-гестагенные препараты увеличивают риск венозной тромбоэмболии в 2–6 раз. Однако абсолютное число случаев, возникающих на фоне использования этих препаратов, невелико [12]. Наличие дополнительных предрасполагающих факторов, включая врождённые тромбофилии высокого риска (состояния, при которых повышена склонность к образованию тромбов), увеличивает частоту этих осложнений. Комбинированные оральные контрацептивы третьего поколения, содержащие прогестагены, в том числе гестоден или дезогестрел, связаны с более высоким риском венозной тромбоэмболии, чем препараты второго поколения, содержащие такие прогестагены, как левоноргестрел или норгестрел. Внутриматочные устройства, высвобождающие гормоны, и некоторые таблетки, содержащие только прогестерон (используемые в противозачаточных дозах), не связаны со значительным повышением риска венозной тромбоэмболии [12].
- Введение стимуляторов эритропоэза (препаратов, которые стимулируют костный мозг вырабатывать эритроциты).
- Переливание крови. Повышает риск инфаркта лёгкого у пациентов на фоне злокачественных новообразований, после тяжёлых сочетанных травм или острой кровопотери, однако имеющихся данных недостаточно, чтобы определить влияние переливания на венозную тромбоэмболию, необходимы дополнительные исследования [6].
- Наследственные тромбофилии: мутация фактора V Лейдена, мутация гена протромбина, дефицит белка S, белка С или антитромбина.
- Курение. Является фактором риска для всех причин инфаркта лёгких, в том числе связанных с ТЭЛА [3][5][6][7].
- В последние годы участились случаи ТЭЛА после перенесённой коронавирусной инфекции [18].
В ранних публикациях предполагалось, что пациенты с заболеваниями сердца подвержены наибольшему риску развития инфаркта лёгких [3][5]. Однако недавние исследования показывают, что, наоборот, молодые пациенты без сердечно-лёгочных заболеваний могут чаще страдать от инфаркта лёгких, вызванного ТЭЛА. Эксперты предположили, что у людей с хроническими сердечно-лёгочными заболеваниями из-за длительной нехватки кислорода в тканях формируется больше обходных путей кровотока в бронхах, что защищает лёгкие от инфаркта [8].
Также есть данные, что ожирение связано с пониженной вероятностью ТЭЛА [8].
Симптомы инфаркта лёгкого
В большинстве случаев причиной инфаркта лёгкого является ТЭЛА, поэтому важно знать симптомы, характерные для обоих состояний. Течение ТЭЛА может быть разным — от «немых форм», т. е. бессимптомных, до молниеносных, когда первым проявлением является смерть пациента. Но чаще развивается картина сердечного шока, острой дыхательной или сердечной недостаточности [2]. Симптомы инфаркта лёгкого схожи с симптомами ТЭЛА.
К проявлениям, характерным для тромбоэмболии и инфаркта лёгкого, относятся:
- Одышка в состоянии покоя или при незначительной физической активности (встречается в 73–80 % случаев).
- Плевральная боль — боль в спине, в подлопаточных областях, усиливающаяся при глубоком вдохе и кашле (52–66 %).
- Тахипноэ — частота дыхания 20 вдохов и выдохов в минуту и более (54 %).
- Отёк, покраснение и болезненность при прощупывании икроножной мышцы (47 %).
- Кашель сухой или с небольшим количеством мокроты (20–37 %).
- Ортопноэ — затруднение дыхания в положении лёжа, которое уменьшается в сидячем положении (28 %). Если одышка возникает внезапно, ортопноэ не так характерно, как в случае нарастания симптомов.
- Тахикардия — частота сердечных сокращений 100 ударов в минуту и более (24 %).
- Обморок (19 %).
- Загрудинная боль (12 %).
- Кровохарканье в виде прожилок или сгустков крови в мокроте (11–13 %).
- Цианоз — синюшная окраска кожи и слизистых (11 %).
- Повышение температуры тела (< 38,5 °С), имитирующее пневмонию (3 %). Может возникать на фоне лизиса (растворения) тромба. Более позднее повышение температуры может указывать на развитие постинфарктной пневмонии (в очаге некроза ткани) [2][9][10].
- Охриплость голоса (синдром Ортнера). Встречается в редких случаях.
Хотя проявления инфаркта лёгких и ТЭЛА схожи, но есть важное отличие: плевральная боль и кровохарканье чаще встречаются при сочетании ТЭЛА и инфаркта лёгкого, чем при ТЭЛА без инфаркта [8].
Симптомы ТЭЛА могут появиться как сразу, так и через несколько дней или недель после эмболии (закупорки) сосудов лёгких. Со временем они могут развиваться и прогрессировать, например изначально слабо выраженные симптомы могут усиливаться и ухудшаться, иногда очень быстро (от нескольких минут до нескольких часов). Это может быть следствием повторной эмболии или прогрессирующей лёгочной гипертензии, вызванной стойким сужением сосудов.
Аналогично могут прогрессировать и симптомы инфаркта лёгкого по мере его развития, при этом у пациента будет усиливаться одышка, плевральная боль, кровохарканье и симптомы гипоксемии (слабость, сонливость, головокружение, тахикардия, синюшность носогубного треугольника, губ, кончиков ушей и пальцев) [9].
ТЭЛА сложно диагностировать, так как венозный тромбоз, который её вызывает, в половине случаев протекает бессимптомно, т. е. у пациента нет боли, покраснения и отёка, которые помогли бы заподозрить тромбоз заранее. Даже если эмбол большой и опасный, пациент может не чувствовать его движение по кровотоку до момента, пока он не попадёт в лёгкие. В таких случаях лёгочная эмболия может быть первым проявлением тромбоза глубоких вен ног или таза. Но даже если есть эти внешние проявления, нельзя однозначно сказать, что они указывают именно на тромбоз, ведь такие же симптомы могут появиться и при других болезнях, поэтому важно учитывать возможность этого состояния при диагностике.
Патогенез инфаркта лёгкого
Многочисленные исследования показывают, что инфаркт лёгких чаще возникает в нижних долях, чем в верхних, и чаще в нижней доле правого лёгкого [8][9].
Инфаркт лёгких развивается из-за закупорки ветвей лёгочных артерий. Такая закупорка может произойти по разным причинам. Например, при ТЭЛА сосуд перекрывается тромбогенным эмболом (оторвавшимся тромбом), у пациентов с серповидноклеточной анемией — эритроцитами серповидной формы, а при васкулитах (воспалении сосудов) закупорка возможна из-за тромбоза, вызванного отложением антител и воспалением сосудистых стенок [8].
Однако независимо от причины после закупорки сосуда патогенетический механизм протекает по единому сценарию: если ишемию (недостаток кровоснабжения) лёгочной ткани не устранить быстро, возникает инфаркт, т. е. отмирание участка лёгочной ткани [8].
Поскольку ТЭЛА — наиболее частая причина инфаркта лёгкого, далее рассмотрим, как развивается болезнь, если она вызвана оторвавшимся тромбом.
Развитие инфаркта лёгких, вызванного ТЭЛА
Образование тромба
Для формирования тромба необходима так называемая триада Вирхова:
- повреждение эндотелия (внутреннего слоя) сосудов;
- гиперкоагуляция (повышенная свёртываемость крови), вызванная различными предрасполагающими факторами, описанными в первом разделе, или их комбинацией;
- замедление кровотока, т. е. застой крови [7].
Большинство тромбов образуется в местах замедления кровотока в венах ног, например в клапанах или местах разветвления. Однако они также могут образоваться в венах с более высоким венозным потоком, в том числе в нижней полой вене или тазовых венах, а также в венах почек и рук.
Также в венах могут возникать так называемые флотирующие тромбы, когда один конец прикреплён к стенке сосуда, а другой флотирует в потоке крови по ходу сосуда. Они наиболее опасны, так как именно они чаще всего отрываются (становятся эмболами). Далее с током крови эти эмболы попадают в сердце, затем в малый круг кровообращения — в лёгочную артерию, в сегментарные или субсегментарные сосуды лёгкого (в зависимости от особенностей кровообращения в сосудах лёгких и размера тромба). От размера тромба и, следовательно, уровня закупорки зависит патогенез и симптомы ТЭЛА и инфаркта лёгких [19].
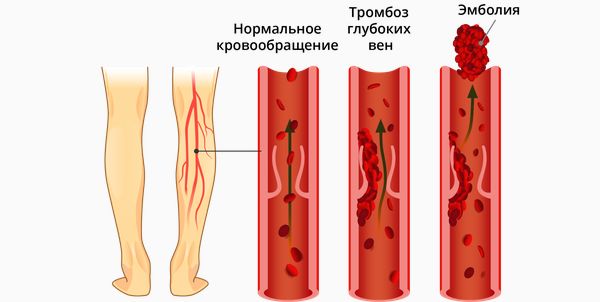
Тромб и эмбол в венах ног
Кровоснабжение лёгких и развитие инфаркта
Лёгкие получают кровь из двух источников:
- лёгочных артерий — в них низкое давление и они несут в лёгкие кровь с низким содержанием кислорода;
- бронхиальных артерий — в них высокое давление и они несут кровь, насыщенную кислородом.
Лёгочные артерии отвечают за газообмен (в лёгких кровь насыщается кислородом), а бронхиальные — питают ткани лёгких.
![Лёгочные и бронхиальные артерии [25] Лёгочные и бронхиальные артерии [25]](/media/bolezny/infarkt-legkogo/lyogochnye-i-bronhialnye-arterii-25_s.jpeg?dummy=1758546627126)
Лёгочные и бронхиальные артерии [25]
Считается, что такое двойное кровоснабжение защищает лёгкие от ишемических повреждений (связанных с недостатком кровоснабжения). Тем не менее, несмотря на защитные механизмы, инфаркт лёгких всё же возможен при закупорке лёгочной артерии [1].
Тромбы в мелких лёгочных артериях чаще вызывают инфаркт, чем в крупных. При закупорке крупной (центральной) лёгочной артерии кровь из бронхиальных артерий по анастомозам (соединениям) с высоким давлением притекает в ветви лёгочной артерии дальше места закупорки. Затем эта кровь распределятся равномерно по всему артериальному руслу лёгкого (что позволяет поглотить внезапный поток бронхиальной крови) и компенсирует закупорку. Но если тромб блокирует мелкую ветвь, давление крови из бронхиальных артерий может быть намного больше, чем может вместить этот небольшой сегмент лёгочного артериального дерева. Из-за усиленного кровотока и повышенной проницаемости сосудов происходит экстравазация — кровь просачивается в альвеолы.
![Тромб в мелкой лёгочной артерии [1] Тромб в мелкой лёгочной артерии [1]](/media/bolezny/infarkt-legkogo/tromb-v-melkoy-lyogochnoy-arterii-1_s_EwSdpSq.jpeg?dummy=1758548702331)
Тромб в мелкой лёгочной артерии [1]
Возникающее в результате внутриальвеолярное кровоизлияние напоминает инфаркт, но структуры тканей сохраняются, и в случае рассасывания крови может восстановиться прежняя структура лёгких. Однако если кровоизлияние не рассасывается (из-за недостаточного притока крови), возникает инфаркт тканей. Следовательно, инфаркт лёгкого при ТЭЛА происходит, скорее, не от нехватки крови, а от её избытка в одном месте из-за притока бронхиальной крови под высоким давлением, но пусковым механизмом такого кровоизлияния является именно закупорка лёгочных артерий.
Вскрытие также подтверждает, что большинство инфарктов лёгких возникает при ТЭЛА, когда тромб достигал более мелких (субсегментарных) артерий (диаметром менее 3 мм). Это соотносится с тем фактом, что инфаркты лёгких обычно располагаются рядом с плеврой [1].
Классификация и стадии развития инфаркта лёгкого
Классификации инфаркта лёгкого обычно не выделяют, поэтому рассмотрим некоторые классификации ТЭЛА.
Классификация ТЭЛА по объёму эмболического поражения лёгочного артериального русла и связанной с ним тяжести клинических проявлений:
- Массивная ТЭЛА — поражено более 50 % объёма сосудистого русла лёгких (лёгочный ствол и главные лёгочные артерии). Проявляется шоком и/или системной гипотензией (сниженным давлением).
- Субмассивная ТЭЛА — поражено 30–50 % объёма сосудистого русла лёгких (окклюзия нескольких долевых или многих сегментарных лёгочных артерий). Проявляется симптомами правожелудочковой недостаточности.
Также в литературе встречается классификация на основе гемодинамической стабильности:
- Гемодинамически нестабильная ТЭЛА — это, как правило, массивная ТЭЛА и с высоким риском смерти. Проявляется гипотонией (систолическое АД ниже 90 мм рт. ст. более 15 мин или ниже исходного уровня, как правило ниже 40 мм рт. ст., или явные признаки шока).
- Гемодинамически стабильная — разнородная группа, в которую могут входить пациенты как с низким риском смерти (со стабильным систолическим АД), так и с промежуточным риском при субмассивной ТЭЛА (с обширным поражением лёгких, пограничным АД, пограничным уровнем показателей крови и дисфункцией правого желудочка, выявляемого по ЭхоКГ) [13].
Пациенты могут переходить из одной категории в другую, например гемодинамически нестабильный пациент на фоне вовремя оказанной медицинской поддержки становится гемодинамически стабильным и наоборот.
Осложнения инфаркта лёгкого
Инфаркт лёгкого является осложнением закупорки лёгочного сосудистого русла. Сам он, в свою очередь, может осложниться образованием кавитаций (полостей), вторичной инфекцией и правожелудочковой недостаточностью.
Кавитации. Распространённость этого состояния при инфаркте лёгких, вызванном ТЭЛА, составляет 3,4–7 %. Полости появляются примерно через 14–18 дней после развития инфаркта [1].
Вторичная инфекция. Некротизированная (мёртвая) ткань является идеальной питательной средой для бактерий и может инфицироваться. Инфекция может попасть в очаг некроза через дыхательные пути (трахею и бронхи) или из других заражённых мест в организме (например, рта, горла), особенно если у человека ослаблен иммунитет, есть пневмония или большой участок инфаркта лёгкого. Основными симптомами инфицирования являются лихорадка, гнойная мокрота и лейкоцитоз (повышение уровня лейкоцитов в крови).
Вторичная инфекция иногда протекает с формированием гнойной полости — абсцесса. Гной из абсцесса может прорваться через стенку полости в висцеральную плевру (оболочку, покрывающую лёгкие на всём протяжении). Это приводит к бронхоплевральной фистуле (патологическому отверстию) или плевральной эмпиеме (воспалению). Частота возникновения эмпиемы и бронхоплевральных свищей неизвестна, но считается, что они встречаются крайне редко [1][14][15].

Абсцесс и эмпиема плевры
Правожелудочковая недостаточность. При закупорке ветвей лёгочной артерии повышается давление в лёгочном сосудистом русле. Это приводит к повышению давления в правых отделах сердца и впоследствии к правожелудочковой недостаточности. Она может проявляться периферическими отёками, одышкой, набуханием шейных вен и возникновением такого нарушения ритма, как фибрилляция предсердий [20].
Диагностика инфаркта лёгкого
Первично пациента с подозрением на ТЭЛА и инфаркт лёгкого может осмотреть врач поликлиники или скорой помощи, далее его доставляют в профильное отделение. Специфическим лечением ТЭЛА занимается кардиолог и пульмонолог, при формировании осложнений инфаркта лёгкого пациент может попасть к торакальному хирургу.
Сбор жалоб и анамнеза
Диагностика начинается со сбора жалоб пациента и анамнеза (истории заболевания и жизни). Врач спрашивает о начале болезни, о предшествовавших событиях, факторах риска, хронических заболеваниях, принимаемых препаратах и т. д. Всё это позволяет доктору собрать воедино все пазлы одной картины и увидеть её целиком.
Физикальное обследование
После сбора жалоб и анамнеза врач приступает к физикальному осмотру (для определения внешних признаков):
- Первоначально оцениваются такие показатели, как общее состояние пациента, его сознание, положение, частота дыхания, частота сердечных сокращений, уровень систолического (верхнего) артериального давления, температура.
- При внешнем осмотре врач может обратить внимание на такие признаки:
- набухание шейных вен — признак перегрузки правых отделов сердца;
- цианоз (синюшность) верхней половины туловища, чаще носогубного треугольника, но также возможна общая бледность на фоне понижения систолического артериального давления (90 мм рт. ст. и менее).
- цианоз, отёк, усиленный венозный рисунок подкожных вен ног, распирающая боль по ходу сосудисто-нервного пучка — это признаки тромбоза глубоких вен ног.
- При пульсоксиметрии (определении уровня насыщения крови кислородом) патологическим считается значение < 95 % [2][11].
Далее врач анализирует жалобы и полученные данные физикального осмотра. Однако, учитывая, что такие же симптомы могут указывать на множество других состояний, для определения вероятности ТЭЛА используются специальные шкалы: Wells или модифицированная шкала Geneva. Это ключевой метод в алгоритмах диагностики ТЭЛА, так как позволяет снизить субъективную оценку, минимизировать ошибки и назначить необходимые исследования и лечение.
Определения вероятности ТЭЛА [5]
В целом чем больше факторов, предрасполагающих к возникновению тромбоза глубоких вен и ТЭЛА, а также симптомов и признаков, тем более вероятно её наличие. Итогом клинической оценки должно быть суждение о низкой, средней или высокой вероятности ТЭЛА. Возможно также разделение больных на две группы — тех, у кого ТЭЛА по клиническим данным вероятна, и тех, у кого она маловероятна [5].
Лабораторная диагностика
1. Общий и биохимический анализ крови. Могут выявляться:
- Лейкоцитоз (увеличение уровня лейкоцитов).
- Повышенная скорость оседания эритроцитов (СОЭ).
- Увеличение среднего объёма тромбоцитов (показателя MPW): выявляются крупные тромбоциты с большей способностью к адгезии, т. е. слипанию.
- Повышение анизоцитоза, т. е. распределения эритроцитов по размеру (показатель RDW): увеличивается количество клеток с аномальным размером.
- Высокая активность лактатдегидрогеназы (ЛДГ) и аспартатаминотрансферазы (АСТ) в сыворотке.
- Увеличенный уровень креатинина в сыворотке и сниженная расчётная скорость клубочковой фильтрации (рСКФ): такие показатели указывают на нарушение работы почек и связаны с более тяжёлым течением инфаркта лёгкого. Оценка уровня креатинина и рСКФ также помогает определить безопасность введения контрастного вещества при ангиографии, так как при сниженной рСКФ введение контрастного вещества может быть рискованным из-за потенциальной нагрузки на почки [2][9].
2. Анализ газов крови и её кислотно-щелочного состояния. На ТЭЛА может указывать необъяснимая гипоксемия (низкий уровень кислорода в крови) при нормальной рентгенограмме грудной клетки, это должно побуждать к дальнейшему обследованию. Также в газовом составе выявляются гипокапния (низкий уровень углекислого газа в крови) и респираторный алкалоз (повышение pH организма из-за снижения уровня углекислого газа). Уровень лактата в плазме артериальной крови ≥ 2 ммоль/л является показателем тяжёлого течения и осложнений [2][9].
3. Коагулограмма. Рутинные измерения системы свёртывания (АЧТВ, ПВ, ТВ, фибриноген) входят в перечень необходимых при ТЭЛА, однако часто не изменены и не помогают поставить диагноз [2][11].
4. N-концевой мозговой натрийуретический пептид (NT-proBNP). Из-за перегрузки и растяжения правых отделов сердца в кровь выделяются вещества — натрийуретический пептид (BNP) и N-концевой мозговой натрийуретический пептид (NT-proBNP). Эти показатели не очень точны, особенно если есть другие проблемы с сердцем, но низкий уровень NT-proBNP (≤ 500 пг/мл) говорит о том, что риск осложнений низкий и пациента можно лечить амбулаторно. Высокий уровень NT-proBNP (≥ 600 пг/мл) указывает на возможные ранние осложнения [2][9].
5. Тропонин. Уровни тропонина I и T в сыворотке крови тоже полезны для прогнозирования, но не для диагностики. Их повышенный уровень связан с более худшим исходом и развитием осложнений [2][9].
6. Определение уровня D-димера. D-димер является продуктом тромболизиса (распада тромба). Низкие показатели D-димера в сочетании с данными расчёта вероятности ТЭЛА по шакалам Wells и Geneva могут исключить ТЭЛА и дальнейшее применение инструментальных и инвазивных методов диагностики. Согласно алгоритму YEARS, ТЭЛА исключается, если:
- нет её симптомов и уровень D-димера < 1000 нг/мл;
- или при наличии одного и более симптомов (в том числе кровохарканья и/или признаков тромбоза глубоких вен) в сочетании с уровнем D-димера < 500 мг/л.
Повышенный уровень D-димера требует дальнейшего обследования, так как он может указывать не только на ТЭЛА, но и на другие состояния, например злокачественные новообразования, тяжёлые инфекционные и воспалительные заболевания, беременность, возрастные изменения у людей старше 80 лет и др. [9][11][12]
![Алгоритм YEARS [2] Алгоритм YEARS [2]](/media/bolezny/infarkt-legkogo/algoritm-years-2_s.jpeg?dummy=1758610714142)
Алгоритм YEARS [2]
Инструментальная диагностика
1. Электрокардиограмма (ЭКГ). При ТЭЛА могут определяться признаки острой перегрузки правого желудочка сердца: сердце бьётся быстрее (синусовая тахикардия), электрическая ось сердца смещается вправо, появляются изменения в зубцах (S, Q, T) и могут быть признаки нарушения проведения импульсов в правом желудочке. Эти изменения не подтверждают ТЭЛА на 100 %, а лишь указывают на возможную проблему [5][11].
2. Рентгенография органов грудной клетки. Рентгенологические признаки инфаркта лёгкого и его осложнений можно увидеть, начиная со 2–5-х суток после возникновения закупорки лёгочной артерии. Инфаркту лёгкого могут предшествовать такие признаки ТЭЛА:
- олигемия — обеднение сосудистого рисунка из-за малокровия сосудов в ишемизированном участке, без изменения структуры ткани лёгкого;
- расширение, деформация или уменьшение размеров корней лёгких и др.
Признаки инфаркта появляются по мере нарастания повреждения сосудистых стенок с выхождением крови в лёгочную ткань и просвет альвеол [2]. Инфаркт на снимке выглядит как тень, чаще она определяется в нижней доле лёгкого, рядом с плеврой, вблизи междолевой щели, так как именно здесь он обычно возникает.
Форма инфаркта лёгкого в разных проекциях отличается: во фронтальной проекции (как бы спереди) она треугольная, ромбовидная или трапециевидная, а в боковой — округлая или овальная. Структура тени инфаркта лёгкого чаще однородная, интенсивность её зависит от размеров инфаркта, стадии процесса и присоединившихся осложнений (пневмония, распад и др.). Для неосложнённого инфаркта лёгкого характеры чёткие, ровные или волнистые контуры. Изменение структуры тени и её контуров может свидетельствовать о присоединении осложнений [2][9][11].
![Клиновидный инфаркт лёгкого на рентгенограмме грудной клетки [8] Клиновидный инфаркт лёгкого на рентгенограмме грудной клетки [8]](/media/bolezny/infarkt-legkogo/klinovidnyy-infarkt-lyogkogo-na-rentgenogramme-grudnoy-kletki-8_s.jpeg?dummy=1758613643916)
Клиновидный инфаркт лёгкого на рентгенограмме грудной клетки [8]
3. ЭхоКГ (УЗИ сердца). При этом методе могут выявляться признаки лёгочной гипертензии, которая может возникать при ТЭЛА: расширение правых отделов сердца и лёгочной артерии, гипокинез (слабое сокращение) свободной стенки правого желудочка, парадоксальное движение межжелудочковой перегородки, трикуспидальная регургитация (обратный ток крови из правого желудочка в правое предсердие в момент сокращения из-за неправильной работы трикуспидального клапана).
Признаки перегрузки и дисфункции правого желудочка не являются специфичными для лёгочной эмболии, т. е. они могут возникать и при других состояниях, поэтому должны рассматриваться в сочетании с симптомами, данными осмотра и другими методами лабораторной и инструментальной диагностики [11].
4. Ультразвуковая допплерография (УЗДГ) вен ног, нижней полой вены, вен таза. Позволяет выявить тромботические массы в просвете крупных вен. В рутинной практике такое исследование вен ног позволяет выявить флотирующие тромбы в просвете сосудов и провести своевременное лечение и профилактику развития ТЭЛА [2][11].
5. Рентгеновская компьютерная томография (РКТ), спиральная компьютерная томография (СКТ) и мультиспиральная компьютерная томография (МСКТ, КТ-ангио/пульмонография) с контрастированием лёгочных артерий. Если сравнивать эти методы, то стоит отметить, что у СКТ и МСКТ есть дополнительное преимущество, так как в ходе единой процедуры возможно сразу перейти к исследованию сосудов любой анатомической области (т. е. провести КТ-ангиографию и КТ-ангиопульмонографию) с помощью болюсного внутривенного введения йодсодержащего рентгеноконтрастного вещества.
МСКТ позволяет достоверно оценить тяжесть гемодинамических расстройств, определить характер и объём эмболического поражения, который оценивается в баллах по Миллеру: тромбоэмболия мелких ветвей лёгочной артерии — 16 баллов и менее; крупных ветвей — 17 баллов и более. При индексе Миллера 27 баллов и больше требуется безотлагательное устранение закупорки лёгочных артерий. Если на МСКТ нет никаких характерны изменений, то ТЭЛА можно полностью исключить [11].
6. Пульмонография (инвазивная ангиография). Раньше была золотым стандартом диагностики ТЭЛА, но сейчас почти вытеснена неинвазивной (нетравматичной) и более безопасной КТ-пульмонографией [5].
7. Сцинтиграфия лёгких. Используется нечасто, может применяться при наличии необходимого оборудования, чтобы различить похожие болезни.
8. Венография (КТ-венография). Позволяет за одно исследование рассмотреть глубокие вены ног. Однако этот подход пока недостаточно проверен и опробован в практике, а его дополнительная диагностическая ценность ограничена. Кроме того, использование КТ-венографии связано с повышенной лучевой нагрузкой [12].
9. Магнитно-резонансная томография (МРТ). Для диагностики ТЭЛА этот метод не рекомендуется, так как он не помогает диагностировать ТЭЛА и редко доступен в отделениях неотложной помощи [12].
После подтверждения ТЭЛА нужно оценить риск летального исхода во время госпитализации или в течение ближайшего месяца (30 дней), чтобы определить дальнейшую тактику и объём терапии.
Оригинальный и упрощённый индекс тяжести ТЭЛА [12]
Если диагноз «инфаркт лёгкого» подтвердился, но при этом нет видимых и явных причин возникновения тромбоза, рекомендуется провести дополнительную диагностику, когда состояние пациента стабилизируется и его выпишут. Такое обследование, вероятно, будут вести несколько специалистов (онколог, кардиолог, гематолог, пульмонолог и др.). При обнаружении состояния или заболевания, ставшего причиной инфаркта лёгкого, проводится его лечение у профильного специалиста.
Лечение инфаркта лёгкого
Лечение инфаркта лёгкого, вызванного ТЭЛА
Инфаркт лёгкого — это жизнеугрожающее состояние, поэтому следует немедленно устранить признаки дыхательной недостаточности или гемодинамического коллапса (резкого падения АД) с помощью мер поддерживающей терапии [2][5][8][11][13].
Поддерживающая терапия
- Респираторная поддержка при низком уровне кислорода в артериальной крови (SаO2 < 90 %). Проводится высокопоточная оксигенация, т. е. пациентам подаётся подогретая, увлажнённая газовая смесь с регулируемым уровнем кислорода и высоким уровнем потока. Смесь подаётся через лицевую маску или носовую канюлю, при тяжёлом состоянии применяется метод искусственной вентиляции лёгких (ИВЛ).
- Коррекция болевого синдрома (если есть). Используются опиоиды (Морфин) внутривенно или нестероидные противовоспалительные средства (НПВС).
- Коррекция гипотонии и правожелудочковой недостаточности. Используются такие группы препаратов, как инотропные (Добутамин, Допамин, Норэпинефрин, Эпинефрин) и вазопрессоры (Норэпинефрин, Эпинефрин), а также водная нагрузка (раствор Рингера, лактата, солевой раствор).
- Антикоагулянтная терапия. В раннем периоде внутривенно шприцем вводится нефракционный гепарин (Гепарин натрия), однако в особых случаях (например, если у пациента на этот препарат аллергия или препарата нет в наличии) возможно подкожное введение фракционированного низкомолекулярного гепарина (Клексан, Эноксапарин, Фраксипарин). Далее могут перейти на препараты в форме таблеток: прямые антикоагулянты (Апиксабан, Ривароксабан, Дабигатран) либо антагонисты витамина К (Варфарин). Пациенты с ТЭЛА должны получать терапию антикоагулянтами 3 месяца или дольше. Чем дольше терапия антикоагулянтами, тем меньше риск рецидива ТЭЛА, однако повышается риск кровотечения [12]. Если ТЭЛА произошла впервые и была вызвана обратимыми или временными факторами риска, то антикоагулянты отменяют через 3 месяца. Если в прошлом уже были эпизоды тромбоза или ТЭЛА и они не связаны с временными или обратимыми факторами, терапия назначается на неопределённо долгий срок, также она продлевается при наличии у пациента антифосфолипидного синдрома [12]. При продлении терапии на неопределённый срок рекомендуется регулярно оценивать переносимость препаратов, функцию печени и почек и риск кровотечения [12].
Реперфузионная терапия (для восстановления кровотока)
Если на фоне лечения антикоагулянтами гемодинамика ухудшается или она изначально была нарушена (у пациентов с высоким риском смерти), немедленно проводится тромболитическая терапия (тромболизис) [11]. При этом внутривенно вводятся препараты, которые быстро растворяют тромб, уменьшают обструкцию (закупорку) и снижают давление в лёгочной артерии. Наибольший эффект достигается, если такую терапию начать в течении 48 часов от момента начала симптоматики, хотя она может быть полезной и по истечении 6–14 дней от начала симптомов [5][12]. Однако она связана с высоким риском кровотечения, который может быть катастрофическим, поэтому её обычно применяют только при высоком риске смерти от ТЭЛА (например, при массивной ТЭЛА), поскольку в таком случае польза часто перевешивает риск [5][12][24].
Если к тромболитической терапии есть противопоказания (например, инсульт геморрагический или возникший по неизвестной причине, тяжёлая травма или операция в течение последних 3 недель и др.), то могут применять и другие методы, такие как чрескожная катетерная тромбэктомия (ЧКВ) или хирургическая тромбэктомия [11]:
- ЧКВ. Через бедренную артерию вводится катетер и подводится к месту тромба, далее тромб измельчают механически или ультразвуком и отсасывают (аспирируют). Также может применяться комбинированный подход — фрагментация тромба и тромболизис локально низкими дозами [12].
- Хирургическая тромбэктомия/эмболэктомия. Выполняется при острой ТЭЛА в условиях экстракорпорального (искусственного) кровообращения без пережатия аорты. Делают разрез главных ветвей лёгочной артерии и удаляют или аспирируют свежие тромботические массы [12].
Профилактика рецидива ТЭЛА
Если антикоагулянтная терапия противопоказана или вызывает осложнения, или на её фоне происходит рецидив ТЭЛА, то в верхнюю или нижнюю полую вену могут установить кава-фильтр. Это устройство механически предотвращает попадание тромба в лёгочную артерию. Их устанавливают чрескожным методом и в дальнейшем могут удалить через несколько недель или месяцев либо оставить на более длительный период при необходимости, поскольку они бывают разных типов — для временной или постоянной имплантации.
В других случаях его не рекомендуется устанавливать, так как по результатам исследований, эффективность этого метода в предотвращении рецидивов примерно такая же, как у антикоагулянтной терапии. Кроме того, этот метод может вызвать разные осложнения при установке (кровотечение, инфекции в месте пункции и др.) и после выполнения процедуры (венозный тромбоз, гематома или артериовенозный свищ и др.) [5][12][22].

Кава-фильтр
Лечение инфаркта лёгкого, не связанного с ТЭЛА
Лечение такого инфаркта лёгкого зависит от причины. Например, если инфаркт возник на фоне нелеченных или неэффективно пролеченных системных аутоиммунных заболеваний (ревматических васкулитов, гранулематоза Вегенера, амилоидоза) или болезней крови (серповидноклеточной анемии, полицитемии), то после выписки либо в условиях стационара начинается терапия основного заболевания.
Если причиной стала длительная установка центрального или периферического венозного катетера, его удаляют и хирургически обрабатывают очаг. Если инфаркт лёгкого возник как осложнение специфической противоопухолевой терапии (химиотерапии), то корректируется доза препарата либо меняется схема терапии: решение принимается индивидуально в сотрудничестве с онкологом, химиотерапевтом, кардиологом, пульмонологом и сосудистым хирургом.
В целом лечением пациентов с инфарктом лёгкого занимается мультидисциплинарная команда, т. е. врачи разных специальностей: кардиолог, пульмонолог, гематолог, сосудистый хирург, анестезиолог-реаниматолог, кардиоторакальный хирург. Специалисты вовлекаются в процесс лечения и диагностики незамедлительно с момента поступления пациента, не откладывая до перевода из отделения интенсивной терапии, что позволяет улучшить качество и скорость принимаемых решений и влияет на исход и прогноз пациента [8][12].
Прогноз. Профилактика
Инфаркт лёгкого возникает из-за опасных состояний, таких как ТЭЛА, и означает отмирание участка лёгочной ткани. Но если причина инфаркта была успешно пролечена и устранена, то в дальнейшем небольшой инфаркт без осложнений обычно не угрожает жизни и мало влияет на дыхательные возможности лёгких.
В немногочисленных исследованиях было отмечено, что если ТЭЛА осложнялся инфарктом лёгкого, то у пациентов снижался объём вдоха из-за уменьшения ёмкости лёгких в сравнении с пациентами, которые переносили ТЭЛА без последующего развития инфаркта. Но примерно через месяц это отклонение постепенно исчезало. Считается, что нет разницы в том, заживает ли повреждение медленно, оставляя периферический рубец (истинный инфаркт), или быстрее, когда альвеолярное кровоизлияние полностью рассасывается [1].
Профилактика инфаркта лёгкого
Профилактика включает работу с предрасполагающими факторами, например в случаях длительной иммобилизации (неподвижности), обширных операций, химиотерапии врачи применяют антикоагулянтную терапию, раннюю активизацию больных после операций, компрессионный трикотаж и переменную механическую компрессию.
Пациентам для профилактики рекомендуется отказаться от курения.
Если у кого-то из близких родственников была ТЭЛА, стоит пройти обследование, чтобы исключить наследственные тромбофилии.
Когда врач назначает оральные контрацептивы, важно ему рассказать, если есть какие-то противопоказания:
- тромбозы глубоких вен или ТЭЛА в прошлом или у близких родственников;
- онкопатологии;
- хронические заболевания (сахарный диабет, артериальная гипертензия, мигрень с аурой);
- курение более 15 сигарет в сутки в возрасте старше 35 лет;
- кормление грудью;
- хронические прогрессирующие заболевания почек и печени;
- гормонально зависимые злокачественные опухоли;
- кровотечение из половых путей по неясной причине и др.
Чтобы выявить другие противопоказания, врач может назначить дополнительные исследования: измерение АД, УЗИ малого таза, цитологическое исследование, ПЦР на ИППП, при подозрении (не всем) — тесты на наследственные тромбофилии, общий анализ крови и коагулограмму.
Для оценки риска послеоперационного тромбоза применяется модифицированная шкала Каприни. С помощью этой шкалы пациенты, которым предстоит хирургическое вмешательство, разделяются на категории риска: очень низкий, низкий, умеренный и высокий риск. В зависимости от этого выбирается тактика ведения.
Список литературы
Kaptein F. H. J., Kroft L. J. M., Hammerschlag G. et al. Pulmonary infarction in acute pulmonary embolism // Thromb Res. — 2021. — Vol. 202. — Р. 162–169.ссылка
Тромбоэмболия лёгочной артерии. Классическая диагностика, новейшие методы профилактики и лечения / под общей ред. Л. С. Кокова. — М.: РАН, 2022. — 378 с.
Лискина И. В., Загаба Л. М., Дорофеева С. И. Инфаркт лёгкого как хирургическая патология: морфология и дифференциальная диагностика // Патологiя. — 2015. — Т. 33, № 1. — С. 102–107.
Thompson B. T., Kabrhel C. Epidemiology and pathogenesis of acute pulmonary embolism in adults // UpToDate. — 2024.
Панченко Е. П., Балахонова Т. В., Данилов Н. М. и др. Диагностика и лечение тромбоэмболии лёгочной артерии: клинические рекомендации для практических врачей // The Eurasian Associationof Cardiology. — 2021.
Rogers M. A., Levine D. A., Blumberg N. et al. Triggers of hospitalization for venous thromboembolism // Circulation. — 2012. — Vol. 125, № 17. — Р. 2092–2099.ссылка
Bauer K. A., Lip G. Overview of the causes of venous thrombosis in adults // UpToDate. — 2024.
Emerling A., Cook J. Pulmonary Infarction // StatPearls Publishing. — 2022.ссылка
Тhompson B. T., Kabrhel C., Pena C. Clinical presentation, evaluation, and diagnosis of the nonpregnant adult with suspected acute pulmonary embolism // UpToDate. — 2024.
Chengsupanimit T., Sundaram B., Lau W. B., Keith S. W., Kane G. C. Clinical characteristics of patients with pulmonary infarction — A retrospective review // Respir Med. — 2018. — Vol. 139. — Р. 13–18. ссылка
Костенко В. А., Сорока В. В., Андрейчук К. А. Клинические рекомендации (протокол) по оказанию скорой медицинской помощи при тромбоэмболии лёгочной артерии. В кн.: Скорая медицинская помощь. Клинические рекомендации. — 2022. — С. 110–118.
Рекомендации ESC по диагностике и лечению острой лёгочной эмболии, разработанные в сотрудничестве с Европейским респираторным обществом, 2019 // Российский кардиологический журнал. — 2020. — № 8. — С. 1–60.
Weinberg A. S., Rali P. Treatment, prognosis, and follow-up of acute pulmonary embolism in adults // UpToDate. — 2024.
Rajagopala S., Devaraj U., D'Souza G. Infected cavitating pulmonary infarction // Respir Care. — 2011. — Vol. 56, № 5. — Р. 707–709.
Kurahara Y., Okamori H., Tsuyuguchi K. A Large Cavity Associated with Pulmonary Infarction // Intern Med. — 2024. — Vol. 63, № 20. — Р. 2867–2868.ссылка
Парсонз П. Э., Хеффнер Д. Э. Секреты пульмонологии / пер. с англ. — М.: МЕДпрессинформ, 2004. — 648 с.
Практическая пульмонология: руководство для врачей / под ред. В. В. Салухова, М. А. Харитонова. — М.: ГЭОТАР-Медиа, 2020. — 416 с.
Альпидовская О. В. Клинический случай развития тромбоза ветвей лёгочной артерии и инфаркта лёгкого после инфицирования SARS-CoV-2 // Профилактическая медицина. — 2023. — Т. 26, № 10. — С. 94–97.
Ассоциация флебологов России. Ассоциация сердечно-сосудистых хирургов России. Всероссийское общество хирургов. Российское научное медицинское общество терапевтов. Общество специалистов по неотложной кардиологии. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений (ВТЭО) // Флебология. — 2015. — № 4, вып. 2. — 52 с.
Konstantinides S. V., Meyer G., Becattini C. et al. 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory Society (ERS) // Eur Heart J. — 2020. — Vol. 41, № 4. — Р. 543–603.ссылка
Cronin M., Dengler N., Krauss E. S. et al. Completion of the Updated Caprini Risk Assessment Model (2013 Version) // Clin Appl Thromb Hemost. — 2019. — Vol. 25. ссылка
Fedullo P. F., Roberts A. Placement of vena cava filters and their complications // UpToDate. — 2025.
Douketis J. D., Mithoowani S. Prevention of venous thromboembolic disease in adult nonorthopedic surgical patients // UpToDate. — 2024.
Rivera-Lebron B., Weinberg A. S. Acute pulmonary embolism in adults: Thrombolytic therapy in intermediate- and high-risk patients // UpToDate. — 2025.
Lungs // Basicmedical Key. [Электронный ресурс]. Дата обращения: 22.09.2025.

