Определение болезни. Причины заболевания
Гангрена (Gangrene) — это опасное для жизни состояние, при котором отмирают ткани. Чаще всего она развивается из-за недостатка кровоснабжения.
При подозрении на гангрену необходимо немедленно обратиться к врачу.
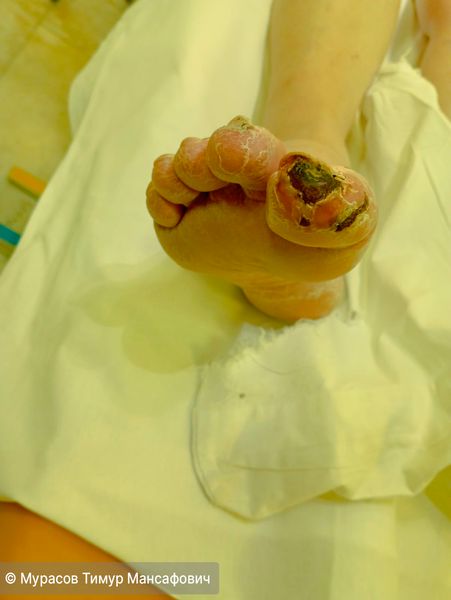
Сухая гангрена большого пальца
В зависимости от формы заболевания различают сухую и влажную гангрену. Сухая гангрена может перейти во влажную, но верно и обратное — влажная также может стать сухой (это одна из целей лечения при влажной гангрене). К отдельным формам относят пролежни, газовую гангрену, гангрену внутренних органов (лёгких, кишки, желчного пузыря, червеобразного отростка), венозную гангрену (синюю флегмазию) и гангрену Фурнье. Подробнее виды гангрен описаны ниже, в разделе «Классификация».
Причины развития гангрены:
- механические травмы с размозжением тканей (травматическая гангрена);
- повреждения магистральных сосудов, длительное сдавление гипсом, жгутом или тяжёлым предметом;
- необратимые артериальные или венозные циркуляторные нарушения, как острые, так и хронические (атеросклероз, эндартериит, тромбозы и эмболии, заворот и ущемление внутренних органов), критичные стадии синдрома Рейно или вибрационной болезни;
- выраженные нарушения углеводного обмена и кислотно-основного равновесия, в результате которых повреждаются нервы и не поступают нужные питательные вещества (гангрена при диабете);
- ожоги, обморожения и повреждения агрессивными химическими веществами;
- бактериальные инфекции (клостридии, протеи, кишечные палочки, энтеробактерии и другие микробы) [3].
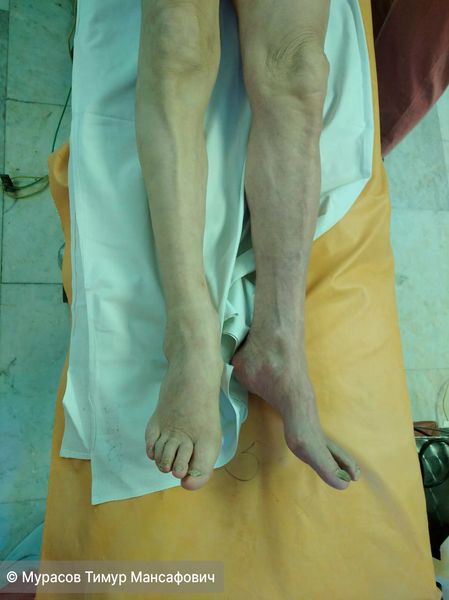
Эмболия артерий левой ноги. Нога холодная, синюшная, без движений и чувствительности в пальцах, с сильной болью. Без лечения началось бы отмирание тканей и развилась гангрена
Риск развития гангрены выше у пациентов со сниженным иммунитетом, хронической обструктивной болезнью лёгких (ХОБЛ), хронической почечной недостаточностью и ожирением. Также к факторам риска относится курение, при котором сужаются сосуды и снижается кровоснабжение тканей, что увеличивает вероятность развития артериальных заболеваний.
Симптомы гангрены
Симптомы сухой гангрены:
- длительная температура от 37,1 до 38 °С;
- боль;
- характерная поза — при поражении ноги пациенты сидят или даже спят, свесив её с кровати, так как в этой позе уменьшается боль, спать они также могут сидя;
- мумификация поражённых тканей — они становятся чёрными, сухими, более плотными, с чёткой границей со здоровыми участками [1];
- в поражённой области чувствительность полностью исчезает, боль и прикосновения можно ощутить только на границе со здоровыми тканями.
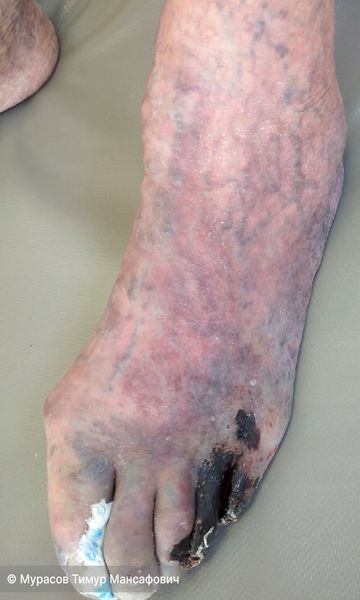
Сухой некроз III, IV, V пальцев, трофическая язва I межпальцевого промежутка. IV,V пальцы уменьшены из-за начавшейся мумификации
Симптомы влажной гангрены:
- температура выше 37,8 °C;
- сильная слабость и утомляемость;
- более выраженная боль;
- при поражении ноги пациенты длительно сидят или даже спят, свесив её с кровати, также могут спать сидя [2];
- одышка в покое;
- учащённое сердцебиение (тахикардия);
- отсутствие мочи (анурия);
- нарушение работы печени, лёгких, головного мозга и сердца — может быть желтушность кожи и склер (белого участка глаза), одышка, хрипы, потливость, спутанность сознания, вплоть до коматозного состояния, тахикардия;
- поражённая область холодная, кожа отёчная, синюшно-фиолетовая, есть пузыри с жидкостью в области поражённых тканей, эрозии и язвы, отмечается специфический резкий запах, нет чёткой границы со здоровыми тканями;
- чаще всего заметен отёк мягких тканей в области гангрены, но в редких случаях он не выражен;
- в тяжёлых случаях из-за всасывания продуктов распада тканей возникает интоксикация (отравление) организма, что может проявляться шоком со снижением артериального давления, бледностью, ознобом и потерей сознания.
![Влажная гангрена [13] Влажная гангрена [13]](/media/bolezny/gangrena/vlazhnaya-gangrena-13_s_RAqw1mF.jpeg)
Влажная гангрена [13]
При гангрене внутренних органов могут быть боли в области поражённого органа, высокая температура, общая слабость, потливость, спутанность сознания, прогрессивное ухудшение состояния, сепсис. При поражении лёгких может возникать одышка, кровохарканье и хрипы, при поражении кишечника — желтушность кожи, отсутствие стула или понос.
При гангрене Фурнье пациенты отмечают боль, отёк, покраснение наружных половых органов, некроз, подкожную крепитацию (похрустывание при ощупывании). Чаще всего гангрена Фурнье развивается из-за инфекции аноректальной области, урогенитального тракта и кожи гениталий, но может распространяться и дальше — на кожу и мягкие ткани промежности и брюшной стенки.
Симптомы пролежней зависят от стадии [6]. Может отмечаться:
- бледная или синюшно-красная окраска участка кожи или устойчивое покраснение;
- отслойка поверхностного слоя кожи (эпидермиса);
- язвы и пузыри на коже с распространением на подкожно-жировую клетчатку;
- гибель кожи, мышц и других тканей;
- жидкие выделения из раны.
Патогенез гангрены
Гангрены обычно развиваются в результате острой или хронической артериальной непроходимости. Из-за недостатка кровоснабжения ткани начинают погибать и возникает коагуляционный некроз, при котором сохраняется форма клеток и тканей, но теряется их жизнеспособность. Такой некроз сопровождается денатурацией белка, т. е. разрушением его структуры. Это приводит к уплотнению некротизированной ткани — мумификации, когда погибшие ткани словно высыхают [1]. Мумификация не даёт воспалению распространиться из области поражённых тканей к здоровым, что также снижает выраженность интоксикации.
При влажной гангрене гибель тканей ускоряется действием патологических бактерий, которые попадают в повреждённые ткани (в том числе извне — через царапины, раны, травмы и т. д.). При такой гангрене возникает колликвационный некроз, при котором консистенция мёртвой ткани дряблая и содержит много жидкости. Появляющийся в результате отёк и венозное полнокровие способствуют быстрому размножению инфекции [1]. При этом отмирающие ткани не отграничены от здоровых и продукты распада всасываются в кровь, что приводит к интоксикации организма. Это резко ухудшает общее состояние и может вызывать сепсис — распространение инфекции по органам и системам с появлением вторичных очагов воспаления.
Классификация и стадии развития гангрены
Как уже упоминалось выше, гангрену подразделяют на сухую и влажную. Среди этих видов выделяют такие формы, как пролежень, газовая гангрена, гангрена внутренних органов, венозная гангрена и гангрена Фурнье [7].
Гангрена Фурнье, венозная гангрена и гангрена внутренних органов относятся к влажной гангрене. Пролежни — это чаще сухая гангрена, но эндогенные формы — влажная (такие пролежни вызваны поражением нервной системы, приводящей к нарушению обменных процессов и микроциркуляции в тканях).
Кроме того, гангрены можно классифицировать по причинам развития. Выделяют травматическую гангрену, гангрену при артериальной или венозной патологии, диабетическую гангрену, гангрену от ожога, обморожения и воздействия химических веществ, газовую гангрену.
Рассмотрим подробнее основные формы гангрен.
Сухая гангрена развивается без участия патологических микроорганизмов. Чаще всего она встречается на руке или ноге в результате ишемического некроза тканей, т. е. недостаточного кровоснабжения определённого участка. Внешне некротизированные, или отмершие, ткани чёрного цвета, сухие, с чёткой границей с жизнеспособными тканями (демаркационной линией). Чёрный цвет появляется из-за преобразования гемоглобиновых пигментов в сульфид железа. Это происходит из-за того, что при нарушении кровоснабжения эритроциты не получают достаточно кислорода и гемоглобин в них разрушается.
Влажная гангрена появляется при размножении бактерий в отмирающих тканях. Инфекция вызывает разжижение мягких отмерших тканей под действием вырабатываемых ферментов. При влажной гангрене зона некроза чётко не отграничена от здоровых тканей и может быстро распространяться на них. Из-за этой особенности хирургическое лечение такой гангрены менее эффективно и пациенты чаще погибают. Ещё одним отличием от сухой гангрены может быть неприятный запах от поражённых тканей.
Гангрена внутренних органов всегда влажная. Чаще всего она вызвана резким снижением кровоснабжения этих органов (например, при тромбозах питающих артерий). В лёгких гангрена возникает как осложнение пневмонии, в кишечнике — при тромбозе или эмболии брыжеечных артерий (в таких случаях часто проявляется в виде перитонита). Гангрена лёгкого сопровождается выраженной интоксикацией, выделением зловонной гнилостной мокроты, в некоторых случаях в ней могут быть фрагменты погибшей ткани лёгкого. Классификация гангрены лёгкого по распространённости: лобарная (поражение одного или нескольких долей), субтотальная (большая часть лёгкого подвергается некрозу, но ещё сохраняются ограниченные области здоровой ткани) или тотальная (поражено всё лёгкое). По локализации: односторонняя или двусторонняя [9].
Отдельным видом влажной гангрены является газовая, которая возникает при заражении тканей клостридиями. В результате их размножения в мягких тканях образуется газ (продукт жизнедеятельности бактерий) и появляется крепитация (похрустывание при ощупывании). Такая гангрена развивается быстрее, чем сухая и другие влажные, и чаще приводит к гибели пациента.
Редкой разновидностью гангрены мягких тканей является нома — гангрена челюстно-лицевой области, также часто приводящая к гибели пациента.
Такой тип гангрены, как пролежни, возникает при длительном сдавлении мягких тканей межу костными выступами и внешним твёрдым предметом.

Механизм развития пролежней
Для их развития необходимы предрасполагающие факторы: снижение кровоснабжения, мацерация (размягчение, набухание тканей), снижение тургора кожи и иннервации. Также важным фактором может стать сдвиг мягких тканей относительно костных структур. Для формирования пролежней иногда достаточно нескольких часов [6]. Типичная локализация — в области крестца, вертела бедренной кости и др.
По классификации Фонтейна — Лериша — Покровского, которая является основной при описании хронической артериальной ишемии, гангрена относится к IV (последней) степени артериальной ишемии.
Осложнения гангрены
Основные осложнения гангрены:
- Сепсис (распространение инфекции по всему организму). Скорость его развития зависит от вида инфекции, места её локализации и обширности поражённых тканей. В редких случаях сепсис может начать развиваться через несколько часов от момента заражения.
- Полиорганная недостаточность (нарушение работы органов и систем организма) [1].
- Флегмона (воспаление в мягких тканях без чётких границ) или абсцесс (чётко отграниченное воспаление).
- Гнойный тендовагинит (воспаление по ходу сухожилий), артрит (воспаление суставов) и остеомиелит (воспаление костей).
- Ампутация. Без адекватного лечения гангрена может привести к ампутации всей конечности, что часто происходит при гангрене на ноге, связанной с заболеваниями периферических артерий или сахарным диабетом. Причём в России только 16–17 % ампутаций выполняются на уровне голени, чаще — на уровне бедра. После ампутации на уровне бедра в течение месяца погибает 2–23 % пациентов, за год — 48–62 %, за 2 года — 50–68 % [1].

Сепсис
Диагностика гангрены
При подозрении на гангрену необходимо немедленно обратиться к врачу, который расскажет о дальнейших действиях. Нельзя ожидать днями и неделями очереди на консультацию. Если не начать лечиться вовремя, то могут развиться необратимые изменения, при которых потребуется ампутация.
Диагностика основывается на сборе анамнеза (истории болезни), жалоб и осмотре пациента. Дополнительно применяются лабораторные и инструментальные методы.
Сбор анамнеза и осмотр
Врач может спросить:
- был ли ранее выявлен атеросклероз конечностей;
- принимает ли пациент назначенные лекарства (например, без антикоагулянтов при аритмии может развиться эмболия артерий с последующей гангреной);
- страдает ли сахарным диабетом или другими заболеваниями;
- какие операции выполнялись в области поражённых органов, рук и ног;
- были ли травмы и обморожения;
- как и чем пациент лечился до обращения к специалисту (некоторые больные принимают обезболивающие, об этом нужно сказать врачу).
При осмотре отмечается боль в поражённой области, снижение или отсутствие чувствительности в конечности, изменение окраски кожи (бледность, синюшность, «мраморный рисунок»). Гангрена начинается зачастую именно с этих симптомов.
Также может наблюдаться:
- отёк поражённой области с пузырями, наполненными жидкостью (буллами/фликтенами);
- крепитация;
- болезненность при ощупывании мышц;
- отёк мышц голени;
- контрактура суставов (ограничение подвижности);
- отсутствие пульса на артериях конечности и местное снижение температуры кожи;
- отсутствие активных движений в конечности.
При гангрене внутренних органов может отмечаться рвота, понос или отсутствие стула, «доскообразный живот» — напряжённые мышцы передней брюшной стенки и выраженные боли в области поражённого органа.
Лабораторная диагностика
При сухой гангрене в анализах крови может быть анемия (низкий уровень гемоглобина/эритроцитов), гипопротеинемия (низкий уровень белка), гипергликемия (повышенный уровень сахара), гиперкоагуляция (сгущение крови).
При влажной гангрене в общем анализе крови наблюдается лейкоцитоз (выраженное повышение уровня лейкоцитов), анемия, тромбоцитоз (увеличение уровня тромбоцитов), увеличение СОЭ (маркера воспаления). В биохимическом анализе крови обращают внимание на маркеры почечной и печёночной недостаточности, снижение белка, нарушения водно-электролитного обмена, кислотно-основного состояния и уровень миоглобина (показатель массивной гибели мышечной ткани).
Дополнительно выполняют посев из некротизированных тканей, раны или крови для изучения микрофлоры и подбора эффективных антибиотиков.
Инструментальная диагностика
Часто в первую очередь выполняют УЗИ. Это доступное исследование даёт информацию о диаметре сосудов, их сужении или закупорке.
Также при подозрении на гангрену измеряют лодыжечно-плечевой индекс, позволяющий определить степень ишемии конечностей. Эта методика представляет собой измерение артериального давления на обеих руках и ногах в области лодыжек (на ногах для определения пульсации используют ультразвуковой датчик). Далее артериальное давление на лодыжке делят на давление, измеренное на руке. Полученный результат и называется лодыжечно-плечевым индексом (ЛПИ). В норме он от 0,9 до 1,3. Показатели менее 0,9 свидетельствуют о недостаточном кровоснабжении конечности.
Ещё одно исследование — это измерение TcРO2. Метод позволяет предварительно оценить кожный кровоток и уровень содержания кислорода в тканях. TcРO2 более 30 мм рт. ст. указывает, что критической ишемии ног нет [1]. Чтобы определить TcРO2, используется транскутанный анализатор напряжения кислорода — датчики аппарата прикладывают к поражённой конечности, и на экране визуализируются показатели.

Транскутанный анализатор напряжения кислорода
Из лучевых методов диагностики применяется рентгенография и компьютерная томография органов грудной клетки или брюшной полости. Эти исследования позволяют оценить контуры и структуру органа, наличие или отсутствие абсцессов, свищей и т. д.
Также может проводиться компьютерная томография артерий и вен. Во время этого исследования в кровь вводится контрастное вещество, а затем выполняются снимки, показывающие состояние сосудов. По результатам диагностики врач сможет точно понять, можно ли провести реконструктивную операцию на сосудах. К значимым минусам относится риск аллергической реакции (контрастные вещества обычно содержат йод), лучевая нагрузка, воздействие на почечную систему (противопоказано при высоких уровнях креатинина — такие случаи обсуждаются индивидуально).
Ещё один метод диагностики — магнитно-резонансная ангио/флебография, но такой томограф реже встречается в больницах. При этом обследовании также используется контрастное вещество, соответственно есть риск аллергических реакций и влияние на почки, но нет лучевой нагрузки. Если в теле есть металлоконструкции, то исследование может быть противопоказано.
Также нередко выполняется инвазивная ангио/флебография — введение катетера в сосуд. Из плюсов — можно сразу восстановить кровоснабжение. Часто выполняется при гангрене на фоне диабета или атеросклероза.
При гангрене конечности иногда выполняется рентгенография, чтобы уточнить, поражены ли кости (есть ли остеомиелит) и оценить костный опил культи.
Дифференциальная диагностика
Гангрену следует отличать от таких заболеваний, как:
- критическая ишемия конечности;
- синдром диабетической стопы;
- синдром Рейно;
- болезнь Бюргера;
- облитерирующий эндартериит и атеросклероз;
- посттромботическая болезнь;
- рожистое воспаление конечности;
- лимфостаз и липедема;
- отёки другой причины (сердечные, почечные, печёночные и др.);
- острые отравления, ожоги и обморожения;
- острый аппендицит, гепатит, пневмония, острая кишечная непроходимость, острый холецистит.
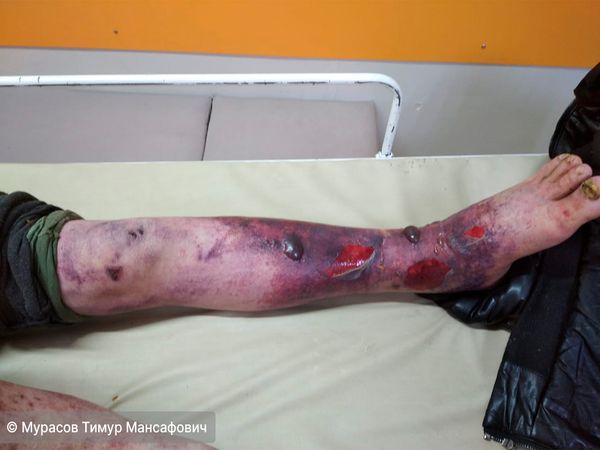
Буллёзно-некротическая форма рожистого воспаления
Гангрену лёгкого нужно отличать от пневмонии, абсцессов лёгкого, бронхоэктатической болезни, туберкулёза и полостной формы периферического рака [1][9].
Характерный признак гангрены — это гибель мягких тканей. Также правильно поставить диагноз врачу помогает сбор анамнеза (с чего и как началось заболевание, как протекало), осмотр и инструментальные исследования.
Лечение гангрены
Как правило, гангрена — это финальная стадия нарушения кровоснабжения, при её выявлении требуется хирургическое лечение, а именно удаление омертвевших тканей.
Общие мероприятия при гангрене:
- Снижение интоксикации путём большого объёма инфузионной терапии, приёма мочегонных препаратов и достаточного поступления жидкости извне. Также могут применяться методы фильтрации крови (чаще гемодиализ, гораздо реже плазмаферез).
- Антибактериальная терапия.
- Иммунотерапия, приём анаболических стероидов и витаминов.
- Терапия, стимулирующая развитие коллатерального кровоснабжения (вне заблокированного кровотока), улучшение микроциркуляции и повышение реологических свойств крови, т. е. её текучести.
- Контроль работы жизненно важных органов и систем.
- Устранение внешних факторов, способствующих гибели тканей (профилактика пролежней). Например, при гангрене ноги надевают обувь или носки, которые не травмируют кожу. Лежачих больных удобно укладывают в постели, обрабатывают кожу для устранения мочи и кала, регулярно меняют положение, если сами пациенты это сделать не могут (например, при травмах спины или параличе).
- Адекватные своевременные перевязки. В зависимости от вида гангрены, наличия отделяемого (например, гноя) из области язвы частота перевязок может быть разная. В среднем перевязки проводят ежедневно, не давая тканям ещё больше повреждаться, а при обильном отделяемом из области язвы могут выполняться несколько раз в сутки.
В зависимости от причины гангрены и сопутствующих заболеваний могут применяться различные препараты: статины («от холестерина»), дезагреганты и антикоагулянты (для «разжижения» крови), гастропротекторы (нужны при длительном приёме обезболивающих, так как повышается вероятность поражения желудка и желудочно-кишечных кровотечений), сахароснижающая терапия (при диабете).
Хирургическое лечение
Хирургическое лечение может выполняться путём некрэктомии (удаления отмерших тканей) или ампутации (удаления конечности или органа).
При гангрене внутренних органов брюшной полости необходимо выполнить срочную лапаротомию (вскрытие брюшной полости) и, если это возможно, удалить поражённый орган или его участок.
При гангрене конечности ампутация показана при обширном гнойно-некротическом поражении, боли в покое, которая не уменьшается при приёме лекарств [8], а также невозможности сохранить конечность либо сформировать опороспособную культю даже при восстановлении кровоснабжения. Также ампутация проводится при тяжёлом состоянии и/или генерализации инфекции (распространения по организму), требующей экстренного удаления поражённых тканей для сохранения жизни пациента [1].
Другие методы лечения
При лечении гангрены эффективна гипербарическая кислородная терапия. Эта методика показана при анаэробной инфекции (например, клостридиях). При поступлении в стационар с доказанной такой инфекцией пациент на некоторое время помещается в камеру гипербарической оксигенации, где повышено содержание кислорода, которое губительно сказывается на таких бактериях (жизнеспособных без кислорода). Эта процедура выполняется несколько раз в сутки, обычно в течение 4 дней.
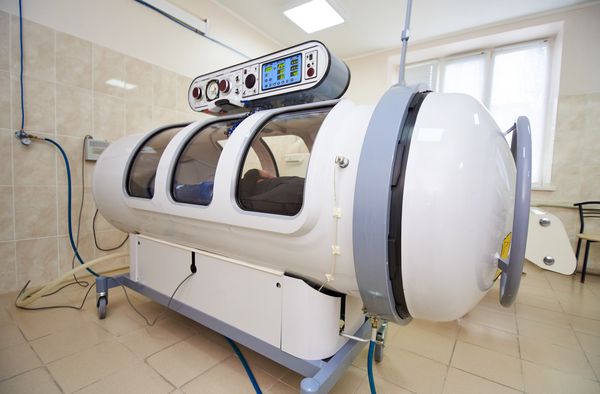
Гипербарическая барокамера
Также при гангрене проводится местное лечение, актуальное как при выполнении ампутации, так и без неё.
В зависимости от стадии раневого процесса цели местного лечения отличаются:
- На 1-й стадии: цель — очищение раны, удаление экссудата (отделяемого), поддержание влажной среды, уменьшение отёка и воспаления. Средства: мази с антибиотиками/антисептиками, растворы антисептиков, абсорбирующие и атравматические сетчатые повязки и др.
- На 2-й стадии: цель — поддержание влажной среды, стимуляция заживления раны (формирование грануляционной ткани и эпителизация). Средства: мази с антибиотиками/антисептиками, растворы антисептиков, липидоколлоидные, гидроколлоидные и атравматические сетчатые повязки, гидрогели, масла (облепиховое, Ретинол).
- На 3-й стадии: цель — заживление первичным натяжением, профилактика нагноения. Средства: мази с антибиотиками/антисептиками, растворы антисептиков, атравматические сетчатые повязки.
При гангрене лёгкого к антибактериальной и поддерживающей терапии добавляют постуральный дренаж (пациент откашливается в положении, способствующем выводу мокроты по бронхиальному дереву), бронхорасширяющие средства (например, Эуфиллин, Сальбутамол и др.), мокроторазжижающие средства (чаще всего Мукалтин, Ацетилцистеин, Амбробене) и дренажную гимнастику.
Реабилитация
Под реабилитацией при гангрене понимается восстановление способности ходить и самостоятельно ухаживать за собой. Подготовка к ней начинается сразу на операционном столе и заключается в правильной хирургической технике, хорошем заживлении культи и профилактике её контрактуры.
Протезирование выполняют при полном заживлении послеоперационной раны, когда уже можно определить опороспособность культи.
Послеоперационные осложнения
Самое частое осложнение после операции — это ишемия ампутированной конечности в области культи, а также тромбоз глубоких вен и/или тромбоэмболия лёгочной артерии, инфицирование послеоперационной раны или культи, сгибательная контрактура суставов [1][5].
Для профилактики осложнений в больницах применяют антикоагулянты, антиагреганты и гипсовые повязки, а также разрабатывают культю для предотвращения контрактуры и своевременно проводят перевязки.
Прогноз. Профилактика
Прогноз при сухой гангрене благоприятный, при влажной гангрене — сомнительный, зависит от её причин, эффективности лечения, сопутствующих заболеваний и длительности течения.
Прогноз гангрены лёгкого может различаться и зависит от того, какая инфекция её вызвала и отходит ли гной через бронхи с кашлем. При эффективном лечении и отхождении гноя погибшие ткани постепенно удаляются, интоксикация уменьшается, вплоть до полного выздоровления, в некоторых случаях процесс может стихнуть до подострой фазы. При этом гнойная, зловонная мокрота может выделяться ещё долго — в течение недель или месяцев, также может сохраняться температура 37,1–38,0 °C. При неблагоприятном течении смерть может наступить уже на второй неделе болезни [9].
Прогноз при влажной гангрене, в том числе газовой, гангрене внутренних органов и Фурнье, непредсказуем. Эти патологии могут стремительно прогрессировать, что быстро ухудшает состояние. Но если поражённые ткани удалены своевременно и нет тяжёлых осложнений, то прогноз благоприятный.
При наружных экзогенных пролежнях прогноз благоприятный, при внутренних экзогенных — непредсказуем. Такие пролежни возникают от непосредственного физического воздействия, например мочевых катетеров, и есть риск травматизации стенок сосудов и полых органов с развитием тяжёлых осложнений. При эндогенных пролежнях, связанных с поражением нервной системы, прогноз неблагоприятный.
Профилактика гангрены
Общие рекомендации:
- отказаться от курения;
- контролировать уровень глюкозы и целостность кожи при сахарном диабете;
- корректировать уровень липидов, артериальное давление, ритм сердца, поддерживать нормальный вес;
- обрабатывать раны антисептиком и своевременно обращаться к врачу при признаках инфекции, обморожениях и ожогах [1].
Рекомендации по профилактике гангрены лёгкого:
- адекватное лечение пневмонии, регулярное наблюдение и лечение при хронических абсцессах, бронхоэктатической болезни, кистах лёгких, а также после гангрены лёгких, перенесённой раньше;
- своевременное и адекватное лечение внелёгочных очагов инфекции (например, в ротоглотке);
- избегание попёрхиваний и аспирации инородных тел и рвотных масс в бессознательном состоянии;
- ранняя вертикализация пациентов, перенёсших операции или длительно находившихся в реанимационном отделении (т. е. перевод в положение стоя с опорой на всю ступню);
- при необратимом нарушении глотания — наложение гастро- и энтеростомы для питания [9].
Профилактика пролежней:
- своевременная и адекватная оценка риска их развития;
- соблюдение асептики (инфицирование пролежней значимо замедляет заживление);
- периодическая смена положения больного;
- использование противопролежневых матрацев или кроватей;
- предотвращение травматизации пролежневой раны;
- питание с достаточным количеством белков и витаминов;
- адекватный гигиенический уход за больным.
Список литературы
Алексян Б. Г., Бенсман В. М., Блатун Л. А. и др. Высокие ампутации нижних конечностей при гангрене. Российский консенсус // Раны и раневые инфекции. Журнал им. проф. Б. М. Костючёнка. — 2020. — № 4. — С. 6–55.
Российское общество ангиологов и сосудистых хирургов. Национальные рекомендации по ведению пациентов с сосудистой артериальной патологией (Российский согласительный документ). Часть 1. Периферические артерии // Ангиология и сосудистая хирургия. — 2010. — 176 с.
Большая медицинская энциклопедия. [Электронный ресурс]. Дата обращения: 27.06.2024.
Васильченко Е. М., Золоев Г. К. Показатели выживаемости пациентов с заболеваниями периферических артерий недиабетического генеза после ампутации нижней конечности. Популяционное исследование // Анналы хирургии. — 2012. — № 3. — С. 48–54.
Попова Г. В., Чекирда И. Ф. Криомассаж как средство восстановления двигательной активности у лиц, перенёсших ампутацию нижних конечностей // Вестник спортивной науки. — 2013. — № 6. — С. 31–34.
Национальный стандарт Российской Федерации. Надлежащая медицинская практика. Профилактика пролежней. ГОСТ Р 56819-2015 от 1.11.2017.
Алиев С. А., Алиев Е. С., Зейналов В. М. Болезнь Фурнье в свете современных представлений // Хирургия. — 2014. — № 4. — С. 34–39.
Ассоциация сердечно-сосудистых хирургов России. Национальные рекомендации по диагностике и лечению заболеваний артерий нижних конечностей. — М., 2019. — 89 с.
Корымасов Е. А., Яблонский П. К., Жестков К. Г. и др. Нагноительные заболевания лёгких: национальные клинические рекомендации. — М., 2015. — 37 с.
Buttolph A., Sapra A. Gangrene // StatPearls Publishing. — 2024. ссылка
Дибиров М. Д. Пролежни: профилактика и лечение // Медицинский Совет. — 2013. — № 5–6. — С. 60–64.
Malaysian Health Technology Assessment Section (MaHTAS). Technology review (MINI-HTA). Transcutaneous oxygen pressure monitoring (TcPO2). — Putrajaya, 2022. — 56 p.
Docimo S., Hingorani A. Wet Gangrene // Thoracic Key. — 2016,

