Определение болезни. Причины заболевания
Артериовенозная фистула (аrteriovenous fistula) — это патологическое сообщение между артерией и веной. При образовании артериовенозной фистулы (АВФ) кровь течёт из артерии прямо в вену, минуя капилляры. Из-за этого ткани и органы, находящиеся ниже этой фистулы, получают меньше крови.
Синоним: артериовенозный свищ.
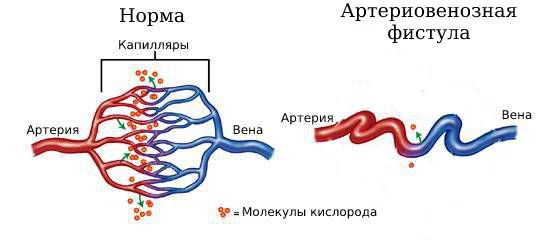
Нормальные сосуды и артериовенозная фистула
Если появляется центральный очаг из нескольких переплетённых АВФ, то такое образование называют артериовенозной мальформацией (АВМ). Фистула, как и артериовенозная мальформация, относится к артериовенозным дисплазиям — врождённым порокам развития артерий и вен, которые появляются из-за неправильного развития артериальной и венозной системы.
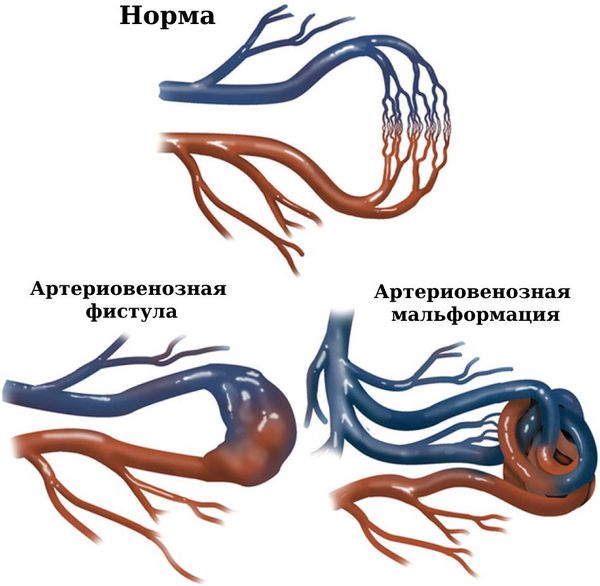
Нормальные сосуды, артериовенозная фистула и мальформация
Фистулы могут образоваться везде, где есть сосуды [11]. Небольшие артериовенозные фистулы часто никак не проявляются и не требуют лечения. С ростом образования могут появляться жалобы на расширение вен в области фистулы, отёки конечностей, снижение давления, усталость или нарушение работы сердца.
Распространённость артериовенозных фистул
Точная статистика заболеваемости неизвестна. Считается, что до 0,1 % населения может быть носителем артериовенозных мальформаций или фистул. В этот процент входят как пациенты с установленным диагнозом, так и невыявленные симптомные и бессимптомные пациенты, которые могут даже не подозревать о наличии патологии [1].
Причины артериовенозных фистул
Иногда АВФ присутствуют при рождении (врождённые), но чаще развиваются после рождения (приобретённые).
I. Причины врождённых артериовенозных фистул — мутации генов (встречаются редко):
- Спорадические (случайные, несемейные) мутации генов, которые не передаются по наследству. Из-за таких мутаций развивается большинство случаев синдрома Паркса — Вебера [8]. Это врождённое заболевание сосудистой системы, при котором возникает множество артериовенозных фистул и мальформаций. Случайные мутации развиваются из-за негативного воздействия на плод в период внутриутробного развития, когда формируются артерии и вены. Воздействие может быть радиоактивным, электромагнитным (частое рентгеновское облучение), химическим (курение, алкоголизм, наркомания, отравления химическими веществами), биологическим (например, приём генноинженерных вакцин и препаратов). Также на развитие плода могут влиять заболевания (какие точно, неизвестно, возможно, вирусные инфекции беременных) и токсикозы.
- Наследственные мутации. Например, из-за мутации в гене RASA1, который связан с формированием новых сосудов, развиваются некоторые случаи синдрома Паркса — Вебера [12]. Мутации в генах ENG, ACVRL1 и др. вызывают развитие болезни Рандю — Ослера — Вебера (наследственной геморрагической телеангиэктазии). При этом заболевании нарушается рост и формирование мелких сосудов по всему организму, чаще всего в лёгких.
II. Причины приобретённых артериовенозных фистул:
- Повреждение рядом расположенных артерии и вены. Если сосуды повреждаются, они могут соединиться между собой, образуя фистулу. Причиной таких повреждений могут быть:
- Травмы: ножевые или огнестрельные ранения, удары по лицу и др.
- Медицинские манипуляции: прокол артерии при выполнении ангиографии или коронарографии (контрастном исследовании сосудов), инъекция при косметологических процедурах и др. В редких случаях артерия и вена повреждаются случайно и в последующем образуется фистула.
- Специальное создание артериовенозных фистул. АВФ создают специально при терминальной (критической) стадии хронической болезни почек. Таким пациентам необходимо около трёх раз в неделю выполнять гемодиализ, т. е. очищать кровь от токсинов. При этом каждый раз необходимо прокалывать вену. После таких частых вмешательств вены постепенно зарубцовываются и их стенки склеиваются. В таких случаях выполняют операцию, в ходе которой формируют артериовенозную фистулу. За счёт фистулы кровоток по вене ускоряется, её просвет увеличивается, что позволяет легче пунктировать эту вену и провести гемодиализ [3]. Следует учитывать, что у такой операции есть как плюсы, так и минусы. Плюсом является возможность провести гемодиализ. Минусы — увеличиваются подкожные вены в области фистулы, развивается отёк конечности, может появиться сердечная недостаточность и другие негативные последствия.
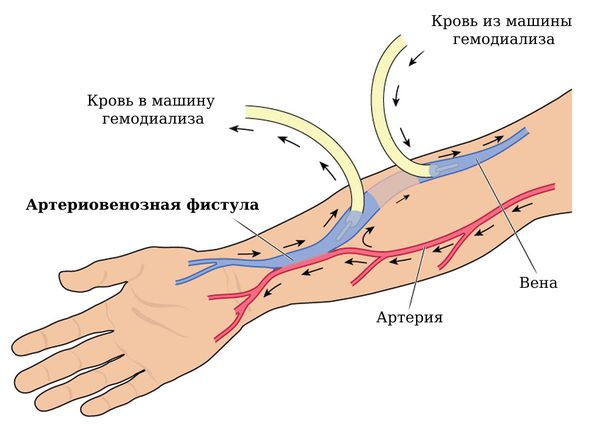
Артериовенозная фистула для гемодиализа
Симптомы артериовенозной фистулы
Небольшие АВФ могут никак не проявляться. Такие фистулы выявляются случайно при обследовании других органов и систем.
Обычно при АВФ пациента беспокоит пульсация в области расположения фистулы, редко возникают кровотечения. Однако большие артериовенозные фистулы и мальформации в зависимости от расположения могут вызывать разные симптомы.
Если АВФ или АВМ расположены поверхностно, могут наблюдаться:
- увеличенные, набухшие вены, похожие на расширенные вены при варикозе;
- отёки рук или ног;
- пониженное артериальное давление;
- дискомфорт, боли в сердце, постоянная усталость, усиливающаяся при нагрузке;
- учащённое сердцебиение в покое: частота сердечных сокращений более 80 уд. в мин;
- слабость и быстрая утомляемость конечности, которая усиливается при нагрузке, но может проявляться в покое.
![Увеличенные вены при АВФ для гемодиализа [17,18] Увеличенные вены при АВФ для гемодиализа [17,18]](/media/bolezny/fistula-arteriovenoznaya/uvelichennye-veny-pri-avf-dlya-gemodializa-17-18_s.jpeg)
Увеличенные вены при АВФ для гемодиализа [17,18]
Если АВФ или АВМ находится в лёгких, может беспокоить:
- кровохарканье;
- синюшность кожи;
- усиление одышки при нагрузках, со временем одышка может появляться в покое;
- утолщение кончиков пальцев (симптом барабанных палочек) — указывает на хроническую патологию лёгких.
Если АВФ или АВМ находится в головном или спинном мозге, могут появиться:
- головные боли и судороги: головные боли чаще всего постоянные, но случаются и острые эпизоды; судороги могут быть парциальными (частичными) или генерализованными (во всём теле);
- прогрессирующая неврологическая симптоматика: в зависимости от локализации может нарушаться зрение, слух, память, речь, равновесие, возможна потеря сознания и др.;
- резкий неврологический дефицит в случае разрыва АВМ (потеря сознания, эпилептический припадок и др.) [4][6].
Патогенез артериовенозной фистулы
От сердца кровь, насыщенная кислородом и питательными веществами, движется по артериям. Артерии постепенно уменьшаются, превращаясь в артериолы, и затем переходят в капилляры. Капилляры — это мельчайшие сосуды, через стенки которых происходит обмен веществ между кровью и тканями: кровь отдаёт все питательные вещества тканям и забирает углекислый газ и отходы обмена веществ. Затем кровь оттекает по венулам (мельчайшим венам), которые сливаются в более крупные вены [2].
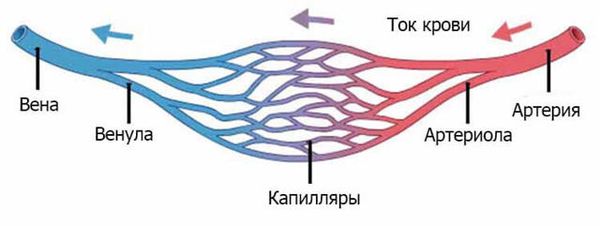
Нормальные сосуды
При образовании фистулы кровь из артерии попадает сразу в вену, минуя капилляры, из-за этого к тканям, расположенным за фистулой, поступает меньше крови и питательных веществ.
В основе патогенеза АВФ лежит градиент давления. В артериях оно выше, чтобы кровь дошла до нужных тканей, в венах ниже. При возникновении артериовенозной фистулы кровь в артерии начинает делиться: часть идёт по артерии, а часть сбрасывается в вену, где давление ниже. Из-за этого происходит следующее:
- Уменьшается кровоток тканей, которые питались по артерии (синдром обкрадывания).
- Ускоряется кровоток в вене, в результате она увеличивается и становится извитой, её стенки со временем утолщаются. Происходит так называемая артериализация вены. На этом этапе внешне вена уплотнённая, может быть немного болезненная, по ходу вены определяется дрожание. Так как стенки вен изменяются, повышается вероятность их разрыва с кровотечением.
- Снижается скорость кровотока в артерии, из-за этого снижается артериальное давление и могут появиться симптомы артериальной недостаточности конечностей и тканей организма: снижение чувствительности, утомляемость ног при длительной нагрузке. Также из-за снижения скорости кровотока в артерии в ней могут образоваться тромбы, вызывая ишемию тканей. Чтобы скорректировать артериальное давление, организм увеличивает силу и частоту сердечных сокращений, так развивается тахикардия. При длительном течении это приводит к сердечной недостаточности.
Классификация и стадии развития артериовенозной фистулы
Классификация фистул не разработана, но можно указать вид соединяющих сосудов и их локализацию.
Классификация по виду соединяющих сосудов:
- Тип I (артериовенозные фистулы) — соединение артерии и вены.
- Тип II (артериоловенозные фистулы) — соединение артериолы и вены.
- Тип III (артериоловенулярные фистулы) — соединение артериолы и венулы [9].
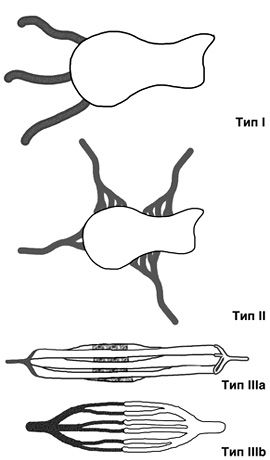
Классификация по виду соединяющих сосудов
При постановке диагноза указывается локализация, например артериовенозная фистула нижней трети предплечья и т. д.
Артериовенозная фистула входит в классификацию сосудистых мальформаций Международного общества изучения сосудистых аномалий (ISSVA). В этой классификации все сосудистые аномалии делятся на высокоскоростные и низкоскоростные. АВФ относится к высокоскоростным, так как в фистуле участвует артерия и скорость кровотока в ней высокая. Кроме АВФ в эту группу входят артериальные и артериовенозные мальформации [9]
Классификация артериовенозных мальформаций Schöbinger (по клиническому течению):
- Стадия I — покой. Покраснение и перегревание участка кожи, артериовенозное шунтирование при УЗДС.
- Стадия II — экспансия. Помимо симптомов первой стадии, вены расширяются, становятся извитыми, кожа над мальформацией дрожит, усиливается пульсация.
- Стадия III — деструкция. К симптомам второй стадии присоединяются трофические нарушения, язвы и кровотечения.
- Стадия IV — декомпенсация. Симптомы третьей стадии дополняются проявлениями сердечной недостаточности [9].
Осложнения артериовенозной фистулы
Фистула со временем может увеличиваться. Если не провести лечение своевременно, есть высокая вероятность развития осложнений.
Кровотечения. При фистуле и мальформации изменяются стенки вен. Из-за этого вены могут разорваться, что вызовет кровотечение: носовые, лёгочные, кишечные и др. При разрывах артериовенозной фистулы в желудочно-кишечном тракте появляется рвота кровью или чёрный стул (мелена). Если фистула была в прямой кишке, кровь может выделяться из заднего прохода. Если в лёгких или кишечнике разорвалась большая аневризма, кровотечение может привести к летальному исходу.
Аневризмы вен. Когда образуется артериовенозная фистула, давление в вене увеличивается и она расширяется. Сильно расширенные поверхностные вены видно невооружённым глазом. Это не только вызывает у пациента косметический дискомфорт, но и увеличивает вероятность травмы вены с развитием кровотечения из неё, в некоторых случаях мешает носить одежду, часы и украшения.
Геморрагические инсульты. Могут развиваться при разрыве фистулы или мальформации головного или спинного мозга [9].
Ишемия конечностей. Фистула в руках или ногах может также вызывать синдром обкрадывания (снижение кровоснабжения конечности), вплоть до развития артериальной недостаточности. При этом конечности быстро устают, болят, немеют, могут появляться участки покраснения или побледнения кожи пальцев стопы или кисти. При фистуле в ногах снижается дистанция ходьбы. Могут возникнуть трофические язвы.
Тромбоз или эмболия сосудов. Из-за нарушения нормального кровотока может развиваться тромбоз глубоких или поверхностных вен. При тромбозе артериовенозной фистулы конечностей можно заметить резкое покраснение и уплотнение вены, болезненность в ней. Такое состояние вызывает дискомфорт и боль, температура тела иногда повышается до 37 °C. С током крови образовавшиеся тромбы могут перемещаться и перекрывать просвет сосудов. Закупорка сосудов в лёгких может привести к тромбоэмболии лёгочной артерии, в мозге — к ишемическому инсульту.
Сердечная недостаточность. При появлении АВФ снижается артериальное давление и кровь хуже поступает в отдалённые участки тела. Организм пытается компенсировать это состояние учащением и усилением сердечных сокращений. Сердце не может долго работать в таком режиме, из-за повышенной нагрузки через какое-то время наступает стадия декомпенсации: появляются боли в сердце, перебои в его работе, одышка, особенно при нагрузке, резкое снижение артериального давления, развиваются отёки конечностей.
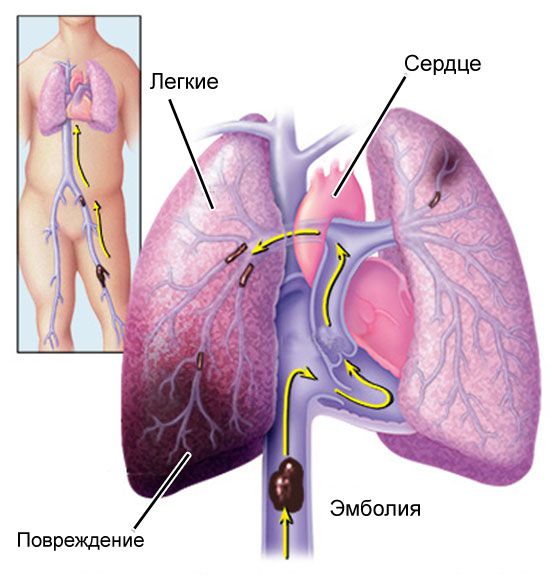
Тромбоэмболия лёгочной артерии
Диагностика артериовенозной фистулы
Сбор анамнеза и осмотр
Врач спрашивает пациента: что и как его беспокоит, как давно, изменилось ли состояние со временем, были ли подобные случаи у родственников. Чтобы во время приёма не забыть рассказать врачу о каких-либо важных деталях, пациент может заранее записать все жалобы и вопросы.
Во время осмотра необходимо показать врачу место, которое беспокоит. Если фистула находится на руке или ноге и располагается поверхностно, то нужно осмотреть и противоположную конечность.
Если использовать стетоскоп, то при выслушивании работающей артериовенозной фистулы по ходу сосуда слышно шум, похожий на гудение. Также обычно определяется пульсация сосудов до и после артериовенозной фистулы.
Лабораторная диагностика
- Исследование газового состава крови — при лёгочных артериовенозных фистулах снижается насыщение крови кислородом: чем больше степень поражения лёгких, тем меньше уровень кислорода.
- Коагулограмма — при больших АВФ или АВМ иногда снижается уровень тромбоцитов, увеличивается протромбиновое время (ПВ) и частичное тромбопластиновое время (ЧТВ), увеличивается время кровотечения, снижается уровень фибриногена и увеличивается время растворения тромба [7][10].
Инструментальная диагностика
- Ультразвуковое дуплексное сканирование (УЗДС). Это самый доступный метод без каких-либо побочных эффектов. Исследование позволяет обнаружить артериовенозную фистулу, определить её величину, скорость кровотока и другие показатели. Датчик аппарата прикладывается в области предполагаемой фистулы, и благодаря ультразвуковым волнам становится видно состояние сосудов. Минус этого метода в том, что он не позволяет полноценно рассмотреть сосуды в полости черепа и грудной клетке. В таких случаях выполняется МРТ или КТ исследование.
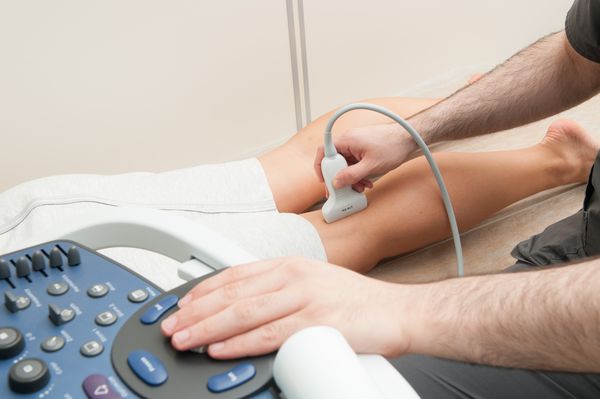
УЗДС сосудов ног
- Компьютерная томография с контрастом. Выполняется, когда нужно уточнить диагноз, объём поражения, конкретные границы образования перед выполнением операции. В просвет сосуда вводится йодсодержащее контрастное вещество и выполняются снимки. При наличии аллергии на йод нужно сказать об этом врачу, в этом случае используют контраст, не содержащий йод, или проводят другое исследование.
- Магнитно-резонансная томография. Позволяет определить локальное поражение мягких тканей и прилегающих органов. МРТ тоже помогает спланировать операцию. В отличие от КТ при МРТ нет лучевой нагрузки. Противопоказанием является наличие в организме металлических имплантов, протезов, стентов и др.
- Рентгенография лёгких. На рентгеновском снимке иногда видно округлые участки затемнения в лёгких, что может быть признаком артериовенозной фистулы.
- Контрастная ангиография. Позволяет не только определить количество, расположение и протяжённость артериовенозных соединений, но и провести лечение при необходимости. При ангиографии в случае АВФ или АВМ наблюдается раннее наполнение вен контрастным веществом, увеличенные и извитые артерии, а также расширенные вены за фистулой.
В качестве дополнительного метода можно использовать термографию. Этот метод помогает определить потери тепла из участка с фистулой. Однако термография не позволяет точно узнать местоположение АВФ или АВМ, и с её помощью нельзя отличить разные типы сосудистых мальформаций.
Дифференциальная диагностика
Артериовенузную фистулу нужно отличать от других заболеваний:
- аневризмы артерий и вен;
- варикозной болезни вен;
- младенческой гемангиомы;
- сосудистых мальформаций (венозной, капиллярной и др.);
- в случае фистул лёгких — от эмфиземы, туберкуломы, кист лёгких [9].
Эти болезни можно исключить при инструментальной диагностике.
Лечение артериовенозной фистулы
Небольшие врождённые АВФ, не вызывающие симптомов, не нужно лечить, но они требуют регулярного наблюдения врача. Нужно в динамике оценивать размеры фистулы или мальформации и степень её воздействия на окружающие ткани и органы, чтобы предупредить развитие осложнений. Если возникают симптомы, нужно обратиться к врачу и пройти лечение.
Хирургическое лечение
Основными методами лечения АВФ считаются:
- Эндоваскулярная эмболизация. Это наиболее оптимальная и щадящая методика, поэтому в последнее время она часто используется в качестве основного метода лечения. В просвет фистулы вводят специальные спирали, которые закрывают просвет патологического соединения сосудов.
- Открытая операция по перевязке и удалению фистул или мальформаций. Вторая по частоте операция после эндоваскулярной эмболизации. Этот метод даёт хорошие результаты при поверхностных АВФ. При небольших поверхностных фистулах операция может проводиться амбулаторно.
В конкретных случаях могут применять другие методы. Например, при фистуле в лёгком, если невозможно провести эндоваскулярную эмболизацию, удаляют лёгкое или его сегменты [10].
Фистулы для гемодиализа
Чаще всего фистула первично накладывается в нижней трети предплечья по методике Cimino — Brescia: сшивается головная вена и лучевая артерия, но если вены пациента меньше 2 мм в диаметре, используется искусственный протез [3][7]. После пересадки почки, когда гемодиализ уже не нужен, ранее установленную АВФ перевязывают [3][7].
На фистулах для гемодиализа возможны следующие операции:
- Наложение другой артериовенозной фистулы. Выполняется, если одна фистула недееспособна.
- Тромбэктомия. Это операция по удалению тромба из сосуда. Проводится при образовании тромбов в фистуле.
- Реконструкция фистулы для ускорения кровотока. Так как для гемодиализа нужна определённая скорость кровотока (от 500 до 1500 мл/мин), иногда проводят реконструкцию фистулы.
Консервативное лечение
Медикаментозная терапия применяется в основном у детей:
- В одном из исследований приём ингибиторов металлопротеиназ (Маримастата) у ребёнка в течение 12 лет помог уменьшить внутрикостную артериовенозную дисплазию [13].
- Проводятся исследования по использованию Сиролимуса и Такролимуса для лечения АВМ и АВФ. У детей и молодых людей с осложнёнными мальформациями и фистулами Сиролимус (Рапамицин) оказался эффективным и безопасным средством [14]. Такролимус может быть эффективным при болезни Рандю — Ослера — Вебера, но нужны дополнительные исследования [15].
Также консервативную терапию проводят, если невозможно провести хирургическое лечение или есть большой риск осложнений в ходе операции:
- При мальформации по ходу главных артерий конечности. Хирургическое лечение такой АВМ с высокой долей вероятности приведёт к гангрене конечности либо к разрастанию мальформации более чем на 50 % обхвата конечности. В таких случаях ограничиваются симптоматическим лечением: чтобы уменьшить отёк конечности и снизить интенсивность боли, рекомендуют носить градуированные компрессионные изделия (гольфы или чулки) [9].
- При неоперабельных внутричерепных мальформациях. Использование Доксициклина позволяет снизить частоту кровотечений [16].
В области поверхностных АВФ нужно ухаживать за кожей, можно при этом использовать вазелин.
Медицинская реабилитация
После эмболизации фистул рук или ног пациенту в течение суток нужно наблюдаться у врача, чтобы исключить осложнения после операции: образование тромба в артерии и развитие кровотечения. Каких-либо специфических рекомендаций по реабилитации нет. После хирургического открытого лечения проводятся перевязки, в зависимости от объёма вмешательства рекомендуется ограничить физические нагрузки.
После удаления артериовенозной мальформации или фистулы головного или спинного мозга пациенты должны длительно находиться на диспансерном наблюдении: если нет симптомов — около 5 лет, в других случаях — пожизненно [6].
При формировании на руке артериовенозной фистулы для гемодиализа в первые 2–4 недели, пока фистула «созревает» и в ней формируется стабильный быстрый кровоток, рекомендуется:
- не спать на согнутой руке;
- не поднимать оперированной рукой тяжести более 10 кг;
- не делать внутривенные инъекции в эту руку;
- избегать снижения артериального давления менее 100 мм рт. ст.
Также врач расскажет, как правильно ухаживать за фистулой, чтобы не допустить инфекции и тромбоза.
Прогноз. Профилактика
Прогноз при АВД зависит от двух основных факторов: времени постановки диагноза и эффективности лечения. Если фистула возникает в детском возрасте, прогноз будет хуже, так как из-за быстрого роста ребёнка фистулы тоже быстрее прогрессируют. В зрелом возрасте (40–50) лет симптомы развиваются медленнее и есть больше времени, чтобы выбрать и провести лечение [9].
Чтобы фистула не прогрессировала, рекомендуется:
- Не поднимать тяжести. Обычные физические нагрузки отменять не нужно: ходьбу, лёгкий бег, бег на лыжах, прыжки на скакалке, плаванье и др.
- Не травмировать поверхностно расположенные фистулы.
- Раз в 6 месяцев выполнять УЗДС фистулы, чтобы оценить её размеры и динамику роста.
Подход к лечению артериовенозных дисплазий должен быть мультидисциплинарным, что подразумевает участие врача-диагноста для проведения обследований и их интерпретации, сосудистого хирурга и/или нейрохирурга для выполнения операции, врачей по месту жительства для диспансерного наблюдения и других специалистов в зависимости от объёма лечения.
Важно учитывать, что после лечения АВФ И АВМ часто рецидивируют.
Профилактика артериовенозных фистул
Для профилактики приобретённых фистул рекомендуется избегать травм. Если есть подозрение на АВФ, нужно сделать ультразвуковое исследование. Самолечение артериовенозной фистулы или мальформации может усугубить течение заболевания.
Список литературы
Brown R. D. Jr., Wiebers D. O., Torner J. C., O'Fallon W. M. Incidence and prevalence of intracranial vascular malformations in Olmsted County, Minnesota, 1965 to 1992 // Neurology. — 1996. — Vol. 4, № 46. — Р. 949–952. ссылка
Федюкович Н. И. Анатомия и физиология человека: учебник. — Ростов-на-Дону: Феникс, 2013. — 512 с.
Ассоциация нефрологов. Хроническая болезнь почек (ХБП): клинические рекомендации. — 2021. — 233 с.
Филатов Ю. М. Артериовенозные аневризмы больших полушарий головного мозга (клиника, диагностика и хирургическое лечение): автореферат дисс... д.м.н. — М., 1972. — 32 с.
Тиссен Т. П. Эндоваскулярное лечение артериовенозных мальформаций спинного мозга. — М., 2006. — 306 с.
Ассоциация нейрохирургов Российской Федерации. Клинические рекомендации по диагностике и лечению артериовенозных мальформаций центральной нервной системы. — М., 2014. — 34 с.
Клиническая ангиология: руководство // под ред. А. В. Покровского. Том 2. — М.: Медицина, 2004. — 439 с.
Tttinou F. D. et al. Diagnosis of Parkes Weber syndrome affecting a newborn baby´s upper left limb in a low resource setting: a case report // PAMJ - Clinical Medicine. — 2020. — Vol. 3, № 74. — Р. 1–6.
Российское общество ангиологов и сосудистых хирургов. Ассоциация сердечно-сосудистых хирургов России. Российское научное общество рентгенэндоваскулярных хирургов и интервенционных радиологов. Ассоциация флебологов России. Современные концепции лечения артериовенозных ангиодисплазий (мальформаций): согласительный документ. — М., 2015. — 29 с.
Bhatia V., Kachru R., Sapra R. et al. Diffuse unilateral pulmonary arteriovenous fistulae-a rare anomaly // Indian Heart J. — 2006. — Vol. 1, № 58. — Р. 65–67.ссылка
Аrteriovenous fistula // Mayo Clinic. — 2020.
Boon L. M., Mulliken J. B., Vikkula M. RASA1: variable phenotype with capillary and arteriovenous malformations // Curr Opin Genet Dev. — 2005. — Vol. 3, № 15. — Р. 265–269. ссылка
Burrows P. E., Mulliken J. B., Fishman S. J. et al. Pharmacological treatment of a diffuse arteriovenous malformation of the upper extremity in a child // J Craniofac Surg. — 2009. — Suppl 1. — Р. 597–602.ссылка
Sandbank S., Molho-Pessach V., Farkas A. et al. Oral and Topical Sirolimus for Vascular Anomalies: A Multicentre Study and Review // Acta Derm Venereol. — 2019. — Vol. 11, № 99. — Р. 990–996. ссылка
Ruiz S., Chandakkar P., Zhao H. et al. Tacrolimus rescues the signaling and gene expression signature of endothelial ALK1 loss-of-function and improves HHT vascular pathology // Hum Mol Genet. — 2017. — Vol. 24, № 26. — Р. 4786–4798.ссылка
Hashimoto T. , Matsumoto M. M., Li J. F. et al. Suppression of MMP-9 by doxycycline in brain arteriovenous malformations // BMC Neurol. — 2005. — № 5.ссылка
Hunter J. P., Njeru N., Nicholson M. L. Arteriovenous fistulas // BMJ. — 2013. — № 346.
Jones R. G., Morgan R. A. A Review of the Current Status of Percutaneous Endovascular Arteriovenous Fistula Creation for Haemodialysis Access // CardioVascular and Interventional Radiology. — 2019. — Vol. 42. — Р. 1–9.

