Определение болезни. Причины заболевания
Эписклерит (Episcleritis) — это распространённое доброкачественное заболевание одного или обоих глаз, при котором воспаляется эписклера — тонкая оболочка между конъюнктивой и склерой. Оно сопровождается покраснением всего глаза или его участка, чувством дискомфорта, болью и слезотечением, однако на зрение не влияет. Для эписклерита характерно внезапное начало и лёгкое течение. Иногда эта болезнь даже не требует лечения.
![Эписклерит [4] Эписклерит [4]](/media/bolezny/episklerit/episklerit-4_s.jpeg)
Эписклерит [4]
Если воспаление охватывает всю поверхность эписклеры глазного яблока, говорят о диффузном эписклерите, а узелок над ограниченным её участком указывает на развитие узелковой формы болезни [7].
Эписклерит наряду с конъюнктивитом, синдромом сухого глаза, блефаритом и кератитом является одной из самых частых причин покраснения глаза.
Распространённость эписклерита
Так как эписклерит часто путают с другими состояниями, эпидемиологические сведения не совсем точны и во многих странах отсутствуют. Однако, по имеющимся данным научной литературы, можно сделать вывод, что чаще всего это состояние встречается у женщин молодого или среднего возраста: в 60,1 % случаев [1]. Чаще всего развивается простая форма (около 70 % случаев), второе место по распространённости занимает узелковая форма: её наблюдают примерно в 30 % [3]. В 10 % случаев эписклерит сочетается с ревматоидным артритом [2].
В США распространённость заболевания составляет 15,39 на 100 тыс. человек в год [1]. Данных о частоте заболеваемости в России пока нет.
Причины эписклерита
Обычно установить точную причину заболевания не удаётся, однако у 26–36 % пациентов всё же имеется какая-то системная патология. Например:
- коллаген-сосудистое заболевание: ревматоидный артрит (самый частый вариант), болезнь Крона, неспецифический язвенный колит, псориатический артрит, системная красная волчанка, реактивный артрит (ранее синдром Рейтера), рецидивирующий полихондрит, анкилозирующий спондилоартрит (болезнь Бехтерева) и др.;
- васкулиты: узелковый полиартериит, гигантоклеточный артериит, синдром Когана, синдром Черджа — Стросса, гранулематоз с полиангиитом, болезнь Бехчета;
- кожные заболевания: розацеа, гангренозная пиодермия, синдром Суита, атопия;
- инфекционные заболевания: сифилис, болезнь Лайма, хламидиоз, опоясывающий или простой герпес, токсоплазмоз, туберкулёз, грибковые поражения, паразиты.
Кроме того, эписклерит может сочетаться с синдромом сухого глаза, использованием контактных линз, подагрой, лейкозом, лимфомой Ходжкина, инородными телами в глазу и химическими повреждениями. Иногда болезнь развивается после приёма Топирамата или вакцинации от COVID-19 [4][8][9][10].
Например, в русскоязычной литературе описан клинический случай эписклерита и ревматоидного артрита, которые возникли на фоне перенесённого COVID-19 [11].
Конкретных факторов риска развития эписклерита не существует, однако некоторые пациенты утверждают, что весной и осенью болезнь возникает чаще, чем в другое время года. Иногда эписклерит связывают со стрессом, аллергией, травмой и гормональными изменениями, но выявить конкретный провоцирующий фактор практически невозможно [6].
Симптомы эписклерита
Эписклерит обычно появляется внезапно и сопровождается покраснением всего глаза или его части, лёгким раздражением, чувством песка в глазах и слезотечением [5]. Боль встречается только при хроническом эписклерите. Светобоязнь наблюдается редко. Зрение при этом не ухудшается.
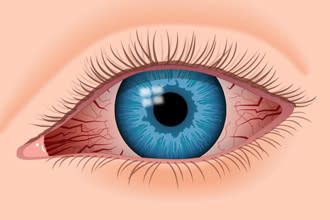
Покраснение глаза
Симптомы достигают максимальной выраженности в течение 24 часов, постепенно уменьшаясь со временем [7]. Обычно эписклерит проходит в течение от нескольких дней до трёх недель, с лечением или без него [5].
Эписклерит на одном глазу встречается у двух из трёх пациентов [6]. Двусторонний процесс, вероятнее всего, связан с системным воспалительным заболеванием, ходя данные научной литературы на этот счёт пока противоречивы.
Симптомы узелкового эписклерита сохраняются более 3 недель, при этом они менее яркие в начале заболевания [4].
Для диффузного эписклерита характерно приступообразное течение: рецидивы возникают раз в 1–3 месяца и длятся от 7 до 10 дней. Степень воспаления в этом случае варьируется от умеренной до тяжёлой. Обычно диффузный эписклерит полностью проходит через 2–3 недели [6].
Патогенез эписклерита
Эписклера — это тонкая соединительная ткань с высокоразвитой сетью мелких сосудов, которая лежит на поверхности склеры под конъюнктивой. Она состоит из двух слоёв, прилегающих неплотно друг к другу.
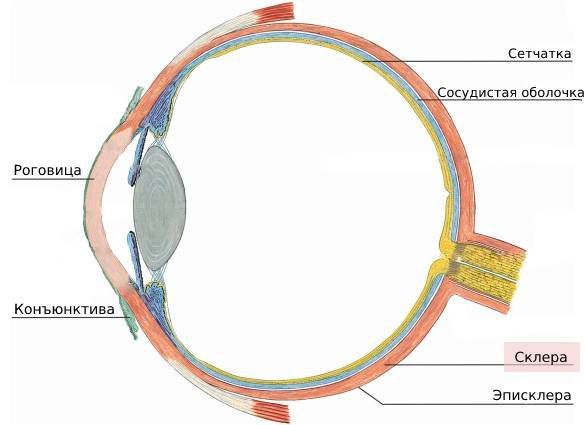
Строение глаза
Сеть сосудов берёт начало от передних цилиарных артерий, которые отходят от мышечных артерий глаз.
Известно, что при эписклерите воспаление затрагивает поверхностную сосудистую сеть эписклеры, но патофизиология болезни изучена недостаточно [6].
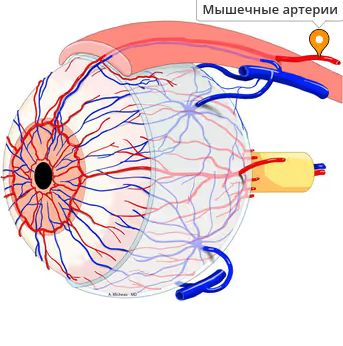
Мышечная артерия глаза
Существуют гипотезы о том, что эписклерит развивается из-за различных системных иммунных и неиммунных механизмов, например на фоне острых реакций гиперчувствительности 1, 2 или 4-го типа. Такие реакции являются следствием неадекватного или чрезмерно выраженного иммунного ответа на чужеродные антигены, что вызывает воспаление, а оно в свою очередь — отёк и расширение сосудов эписклеры, из-за чего глаз краснеет [5].
Развитие воспаления при эписклерите не предполагает воздействие на весь организм, т. е. не может привести к системному воспалению, в то время как системная патология может привести к эписклериту.
Классификация и стадии развития эписклерита
Эписклерит по форме делится на простой (локальный или диффузный) и узелковый. Локальный эписклерит обычно затрагивает чётко отграниченную часть эписклеры, а диффузный охватывает всю её поверхность. При узелковом эписклерите появляется небольшой узелок, приподнятый над эписклерой [7].
По течению заболевания выделяют однократный (острый) и рецидивирующий эписклерит. Простой эписклерит сопровождается рецидивами в 60 % случаев, частота возникновения которых со временем уменьшается [7]. Сведений о частоте рецидивов узелкового эписклерита нет.
Стадии заболевания не выделяют.
Осложнения эписклерита
Хотя эписклерит не вызывает значительных глазных осложнений и не ухудшает зрение, в редких случаях он может привести к лёгким осложнениям, например к инфильтратам роговицы и слабовыраженному переднему или промежуточному увеиту, которые проявляются светобоязнью и болью в глазах [4][5].
![Инфильтрат роговицы [14] Инфильтрат роговицы [14]](/media/bolezny/episklerit/infiltrat-rogovicy-14_s.jpeg)
Инфильтрат роговицы [14]
Иногда эписклерит приводит к повышенному внутриглазному давлению и хемозу (отёку слизистой оболочки глаза), которые сопровождаются дискомфортом в глазу и небольшим затуманиванием зрения.
![Хемоз [15] Хемоз [15]](/media/bolezny/episklerit/hemoz-15_s_yoaKd02.jpeg)
Хемоз [15]
Снижение зрения на фоне эписклерита, если оно происходит, обычно связывают с прогрессирующей катарактой (помутнением хрусталика), из-за которой перед глазом появляется туман. В редких случаях у пациентов наблюдается глаукома — повреждение зрительного нерва от повышенного внутриглазного давления, которое сопровождается выпадением участков центрального или бокового зрения. И катаракта, и глаукома могут быть связаны с длительным применением стероидов в рамках лечения эписклерита [4].
После нескольких рецидивов заболевания могут сохраняться расширенные сосуды эписклеры, из-за чего глаз долго остаётся красным [7].
Пациентов с выраженным воспалением в области лимба (переходной оболочки между склерой и роговицей) и самой роговицы наблюдают более тщательно и часто, чтобы убедиться, что эписклерит не трансформируется в склерит — болезненное деструктивное заболевание, которое трудно поддаётся лечению [5].
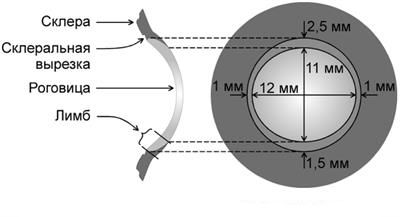
Лимб
Диагностика эписклерита
Так как человек не может самостоятельно отличить эписклеру от, например, конъюнктивы, ни в коем случае нельзя заниматься самолечением. Если покраснение глаз не проходит в течение 1–2 дней, необходимо обратиться к офтальмологу. При этом врачу будет крайне тяжело установить точную причину воспаления, если к моменту обращения покраснение уже пройдёт.
На приёме специалист уточняет, когда возникли жалобы, случалось ли подобное раньше или это первый инцидент, усиливаются ли симптомы со временем или, наоборот, уменьшаются, есть ли у пациента сопутствующие системные заболевания.
Для постановки диагноза врач проводит биомикроскопию — осмотр поверхности глаза с помощью увеличительного оборудования. Она позволяет отличить воспалительный процесс в эписклере, склере или конъюнктиве.
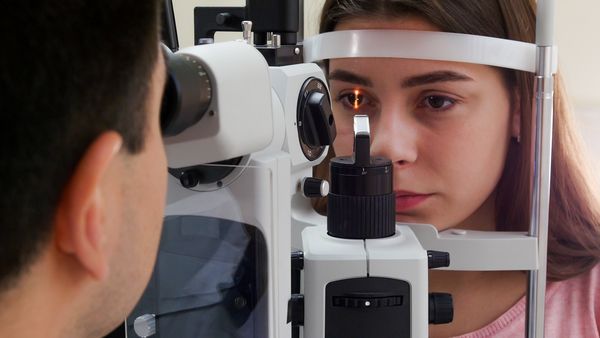
Биомикроскопия
Оптическая когерентная томография (ОКТ) переднего сегмента помогает оценить состояние эписклеры и склеры (например, на снимке можно разглядеть утолщение склеры и уточнить участки отёка), а также контролировать эффективность терапии [6]. Однако эти данные боле полезны для научных целей, в широкой практике проведение ОКТ при подозрении на эписклерит не целесообразно: диагноз ставят клинически.
Лабораторные анализы могут потребоваться пациентам с узелковым и тяжёлым рецидивирующим диффузным эписклеритом. Они помогают исключить системный патологический процесс на основании отклонений уровня:
- лейкоцитов, тромбоцитов или гематокрита в общем анализе крови;
- мочевой кислоты в сыворотке крови;
- креатинина, электролитов, альбумина, общего белка, аминотрансферазы, С-реактивного белка и скорости оседания эритроцитов в биохимическом анализе крови.
Также пациенту могут порекомендовать сделать тест на наличие антинуклеарных антител, ревматоидного фактора, спондилоартропатий (HLA-B27), венерических заболеваний (VDRL) и сифилиса (FTA-ABS). Чтобы исключить гломерулонефрит и другие заболевания почек, может потребоваться анализ мочи с микроскопией осадка [5].
При подозрении на туберкулёз и болезнь Бехтерева врач может назначить рентгенографию или компьютерную томографию (КТ) грудной клетки [4][5][6].
Дифференциальная диагностика эписклерита
Чтобы уточнить диагноз, необходимо исключить другие заболевания, проявления которых похожи на симптомы эписклерита. К ним относится субконъюнктивальное кровоизлияние (скопление крови между склерой и конъюнктивой), конъюнктивит, блефарит, кератит, склерит, острый передний увеит и острая закрытоугольная глаукома. Эти состояния можно отличить с помощью комплексного офтальмологического осмотра и истории заболевания.
На приёме врач капает в глаза пациенту Фенилэфрин 2,5 %, чтобы сузить эписклеральные сосуды и провести более детальный осмотр нижележащей склеры. Если после этого покраснение глаз проходит, врач диагностирует эписклерит. В обратном случае у пациента подозревают склерит. Для склерита также характерно истончение склеры и специфический цвет участка воспаления, который приобретает фиолетовый оттенок [4].
При конъюнктивите пациент может жаловаться на выделения из глаз, корочки на веках по утрам, зуд, сильное слезотечение и светобоязнь (особенно при вирусном конъюнктивите). Все эти симптомы не характерны для эписклерита.
Герпетический кератит, помимо покраснения глаз, также сопровождается ухудшением зрения, болью, слезотечением и светобоязнью. При осмотре у пациента наблюдается отёк и инфильтрат на роговице в виде точки или ветки дерева.
Верхний лимбический кератоконъюнктивит характеризуется воспалением лимба, тарзальной и верхней бульбарной конъюнктивы, покрывающих всю заднюю поверхность век и глазное яблоко вплоть до роговицы. Часто сочетается с прилегающим эпителиальным кератитом — воспалением эпителия роговицы под воздействием различных чужеродных агентов (главным образом вируса простого герпеса).
Для увеита характерно воспаление в области лимба, боль в глазу, ухудшение зрения, сужение зрачка и светобоязнь. При биомикроскопии будут видны воспалительные клетки с внутренней поверхности роговицы на эндотелии (внутренней поверхности кровеносных сосудов) и в передней камере (пространстве между радужкой и роговицей). Также возможно образование спаек между хрусталиком и радужкой.
Кроме того, при подозрении на эписклерит очень важно подтвердить наличие или отсутствие злокачественного новообразования, так как эписклерит является основным признаком лимфомы конъюнктивы (встречается крайне редко). Спутать эписклерит и лимфому можно только либо на начальном этапе развития лимфомы, когда она ещё плоская и не выпирает над склерой, либо если это узелковый эписклерит, который не поддаётся консервативной терапии. Врача может насторожить непрерывный рост, в том числе вширь, и розовый цвет «узелка». При этом лимфома, в отличие от эписклерита, не сопровождается болезненностью, дискомфортом и светобоязнью. В сложных нетипичных случаях, когда диагноз неясен, врач может провести биопсию [6].
Лечение эписклерита
Эписклерит может пройти самостоятельно, однако некоторых пациентов чрезмерно беспокоит боль, дискомфорт или покраснение глаза. В таких случаях можно использовать поддерживающие меры в виде прохладных компрессов и медикаментозной терапии, которая также предупреждает развитие осложнений [6]. Хирургическое лечение при эписклерите не требуется [4].
Обычно пациентам назначают нестероидные противовоспалительные препараты (НПВП): Ибупрофен или Индометацин (более сильный препарат). Впрочем, врач может назначить и другие препараты. Их принимают до тех пор, пока воспаление не будет полностью подавлено [7].
Препараты могут оказывать разное влияние в связи с особенностями организма, поэтому предсказать эффективность того или иного лекарства сложно. В связи с этим врач может сменить препарат в ходе лечения.
Чтобы избежать побочных эффектов со стороны желудочно-кишечного тракта, время приёма НПВП зависит от приёма пищи: обычно препарат принимают после еды [6].
Чтобы устранить глазные симптомы, также назначают противовоспалительные стероидные капли, особенно пациентам с узелковым эписклеритом. Их принимают по несколько раз в день. В 20 % случаев узелкового эписклерита пациенты нуждаются в стероидных гормонах в виде таблеток [6].
Существует мнение, что стероидные препараты могут увеличить риск рецидива и вызвать «рикошетное» покраснение, когда развивается ещё более интенсивный эписклерит. Это не значит, что следует отказываться от такого лечения, однако отменять его нужно постепенно и обязательно под контролем офтальмолога [6].
Кроме того, при длительном непрерывном лечении стероидными препаратами (более 2–3 недель), необходимо периодически измерять внутриглазное давление, чтобы вовремя заметить развитие серьёзных осложнений — катаракты и глаукомы. Альтернативой стероидам является НПВП-терапия, однако она может быть менее эффективной [7].
В русскоязычной литературе опубликовано исследование, описывающее 3 случая хронического рецидивирующего эписклерита, который не поддавался стандартной терапии. Тогда пациентам однократно ввели раствор Триамцинолона ацетонида под конъюнктиву, после чего состояние больных значительно улучшилось [12].
В зарубежной литературе также описан случай лечения узелкового эписклерита, не поддающегося стероидному лечению. Пациенту назначили иммуносупрессивные глазные капли Такролимус 0,1 %, которые подавили воспаление и полностью устранили симптомы эписклерита [13].
В некоторых случаях врач назначает увлажняющие капли, особенно если эписклерит развился на фоне синдрома сухого глаза и блефарита, так как эти состояния нужно лечить параллельно [4][6].
Пациентам с повышенной светочувствительностью могут быть показаны солнцезащитные очки [6].
При наличии сопутствующей системной патологии пациент также должен наблюдаться у соответствующего специалиста, например ревматолога, который подберёт необходимое лечение.
Прогноз. Профилактика
Прогноз заболевания благоприятный, обычно эписклерит проходит в течение нескольких недель и иногда даже не требует лечения.
Специфических мер профилактики не существует, однако если у пациента есть системное заболевание, которое в дальнейшем может спровоцировать развитие эписклерита, рекомендуется тщательно его контролировать и регулярно консультироваться с профильным специалистом [4].
Список литературы
Xu T. T. et al. Epidemiology and Clinical Characteristics of Episcleritis and Scleritis in Olmsted County, Minnesota // Am J Ophthalmol. — 2020. — Vol. 217. — P. 317–324.ссылка
Glover K. et al. Epidemiology of Ocular Manifestations in Autoimmune Disease // Front Immunol. — 2021. — Vol. 12. — Р. 744396. ссылка
Sainz de la Maza M. et al. Clinical characteristics of a large cohort of patients with scleritis and episcleritis // Ophthalmology. — 2012. — № 1. — P. 43–50.ссылка
Episcleritis // EyeWiki. — 2024.
Episcleritis // UpToDate. — 2024.
Episcleritis // Medscape. — 2024.
Салмон Дж. Ф. Клиническая офтальмология Кански: систематизированный подход / под ред. академика РАН В. В. Нероева. — 9-е издание. — М.: МИА, 2023. — 1014 с.
Malik T. F., Aurelio D. M. Extraintestinal Manifestations of Inflammatory Bowel Disease // StatPearls. — 2023.ссылка
Alnahdi M. A., Alasiri A. A., Aldebasi T. M. Recurrent Tubercular Episcleritis // Middle East Afr J Ophthalmol. — 2021. — № 2. — P. 140–142.ссылка
Sanjay S. et al. Scleritis and Episcleritis following Coronavirus Disease (COVID-19) Vaccination // Ocul Immunol Inflamm. — 2023. — № 6 — P. 1184–1190.ссылка
Матвеева О. Н. Развитие двустороннего эписклерита и ревматоидного артрита после перенесённой новой коронавирусной инфекции: описание клинического случая // Современная ревматология. — 2022. — № 6. — С. 80–83.
Чернов Г. Н. Эффективность субконъюнктивального введения Триамцинолона ацетонида в лечении хронического рецидивирующего эписклерита, не поддающегося стандартной терапии // Современные технологии в офтальмологии. — 2023. — № 2. — С. 181–185.
Alghamdi A. H. Treatment of Steroid-Resistant Nodular Episcleritis With Tacrolimus: A Case Report // Cureus. — 2023. — № 10. — Р. E47057.ссылка
Kelley S. Corneal infiltrates: Causes, treatment and more // AllAboutVision. — 2022.
Petrovay G. Chemose // Wikipedia. — 2024.

