Определение болезни. Причины заболевания
Болезнь мойа-мойа (моя-моя; Moyamoya disease) — это редкое заболевание сосудов головного мозга, при котором просвет внутренней сонной артерии сужается или полностью закупоривается, из-за чего в основании головного мозга формируется сеть тонких хрупких сосудов с развитием микроаневризм, т. е. выпячиваний их стенок в месте истончения [1][2]. Это самостоятельное заболевание, развитие которого не зависит от других болезней. Чаще всего патологический процесс наблюдается сразу с двух сторон, т. е. и на правой, и на левой артерии.
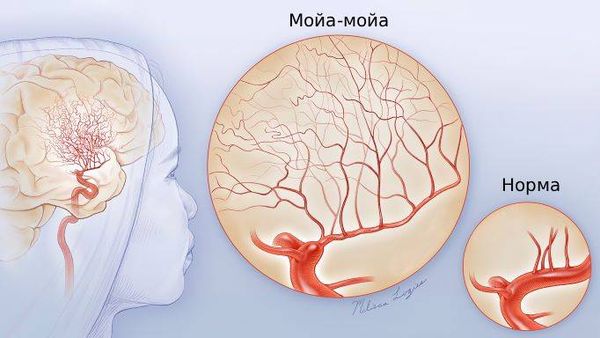
Болезнь мойа-мойа
Синдром мойа-мойа — это идентичные изменения сосудов, которые развиваются на фоне другого врождённого или приобретённого хронического заболевания [1][2]. Многие источники называют этот синдром квазиболезнью мойа-мойа, т. е. мнимой [1]. Само название «мойамойа» происходит от японского и в дословном переводе значит «клубы дыма»: именно так выглядит сеть изменённых сосудов на ангиограммах [2].
Для обозначения обоих нарушений также используют термин «ангиопатия мойа-мойа» [1][3].
Обычно болезнь или синдром выявляют после повторяющихся инсультов, как ишемических, так и геморрагических [1][2]. Также для них характерны транзиторные ишемические атаки (ТИА), головные боли, судорожные приступы и различные когнитивные нарушения (от нарушений памяти, внимания и интеллекта до проблем с речью) [1][2][3].
Болезнь мойа-мойа наиболее распространена в Восточной Азии (там её выявляют примерно у 3 человек на 100 тыс. населения) и в Кавказской популяции. Для сравнения: заболеваемость в Японии достигает 0,35–0,94 случаев на 100 тыс. населения в год, а, например, в США — менее 0,1. Женщины подвержены болезни больше мужчин, соотношение составляет 2:1 [1][2].
Выделяют 2 пика заболеваемости: на первом и пятом десятилетии жизни [1][2].
Причины развития ангиопатии мойа-мойа
Болезнь мойа-мойа развивается при генетической предрасположенности, с какими-либо заболеваниями она не связана.
Если у человека с этим диагнозом выявляется какая-либо другая причина или предрасполагающий фактор, то речь уже будет идти о синдроме мойа-мойа.
К причинам такого синдрома относятся:
- аутоиммунные заболевания (системная красная волчанка, антифосфолипидный синдром, узелковый полиартериит, синдром Шёгрена);
- инфекционные болезни центральной нервной системы (менингит, цитомегаловирус, туберкулёз);
- генетические заболевания (синдром Дауна, нейрофиброматоз 1-го типа, синдром Марфана);
- гематологические болезни (серповидноклеточная анемия, талассемия);
- опухоли головного мозга;
- лучевая терапия головы и шеи [1][2][4].
Кроме того, многие исследователи считают, что синдром может развиться в результате атеросклероза внутричерепных артерий, гипертиреоза и травмы головы, однако комитет по изучению болезни мойа-мойа (Research Committee on Moyamoya Disease) рекомендовал исключить эти болезни из списка возможных причин [1].
Также важным фактором риска считается наследственная предрасположенность: примерно в 10–15 % случаев заболевание находят сразу у нескольких членов семьи [1][2].
Симптомы болезни мойа-мойа (моя-моя)
Выделяют две формы ангиопатии мойа-мойа — симптомную и бессимптомную [1][3][5]. «Бессимптомным» считается течение болезни, при котором нет тяжёлых осложнений: транзиторных ишемических атак (ТИА) и инсультов [5]. Однако даже такая форма сопровождается рядом характерных признаков. К ним относятся:
- головная боль;
- двигательные расстройства (гиперкинезы);
- когнитивные нарушения;
- судорожные приступы.
О головной боли сообщают от 20 до 76,4 % пациентов с болезнью мойа-мойа [6]. В Международной классификации головной боли 3-го пересмотра даже есть соответствующий диагноз — «головная боль, связанная с ангиопатией мойа-мойа» [7]. Его ставят, если головная боль развивается или ухудшается одновременно с развитием или прогрессированием ангиопатии, а также исчезает или улучшается после её оперативного лечения. Кроме того, она не должна в большей степени соответствовать другому диагнозу, так как в некоторых случаях у пациента одновременно может наблюдаться и болезнь мойа-мойа, и, например, мигрень. В этом заключается основная трудность диагностики, так как головная боль на фоне мойа-мойа по симптомам может напоминать другие болезненные синдромы:
- Мигрень — односторонняя пульсирующая боль, которая усиливается от движения и сопровождается тошнотой, рвотой, свето- и звукобоязнью. До начала болезненного синдрома пациент может отмечать различные неврологические симптомы (ауру), например изменение зрения, нарушение чувствительности или речи, слабость в половине лица, руках и ногах. Эти симптомы длятся несколько десятков минут, но в некоторых случаях боль начинается внезапно, т. е. без ауры. Чаще всего при мойа-мойа возникают именно такие жалобы.
- Головная боль напряжения — двусторонняя, давящая боль без сопутствующих симптомов. Характерна для мойа-мойа чуть меньше, чем мигрень.
- Кластерная головная боль — сильнейшая односторонняя боль в виске, половине лба или глазнице, которая сопровождается течением слизи из носа, невозможностью усидеть на месте, покраснением половины лица или глаза, слезотечением и отёком века на стороне поражения. Возникает в единичных случаях мойа-мойа [6][7].
Двигательные расстройства (гиперкинезы) — непроизвольные движения, которые возникают против воли человека. Они встречаются более чем у половины пациентов с ангиопатией мойа-мойа. Так, проведённое в Германии исследование показало следующие результаты:
- хорея — внезапные нерегулярные рывки в руках и ногах, которые появляются примерно в 33 % случаев;
- крампи — непроизвольное напряжение и болезненные «выкручивания», возникают у 20 % пациентов;
- атетоз — бесконтрольные плавные, текучие, червеобразные движения, которые появляются почти в 16 % случаев;
- тремор — развивается у 7 % пациентов [8].
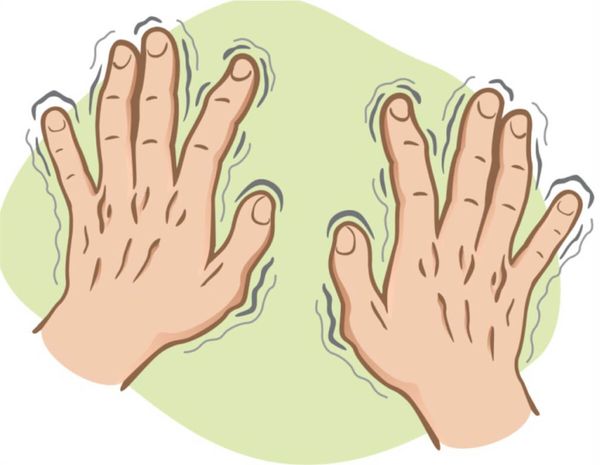
Тремор
Когнитивные нарушения одинаково часто встречаются как у детей, так и у взрослых [3]. У людей с ангиопатией мойа-мойа нарушается пространственное мышление, ухудшается кратковременная память, снижается интеллект и вычислительные способности [5]. У детей также наблюдаются расстройства внимания и обучения. Кроме того, такие пациенты значительно сильнее других подвержены расстройствам настроения: примерно в 30 % случаев болезнь сопровождается депрессией и почти в 33 % — тревожным расстройством [9].
В 2–64 % случаев судорожные приступы оказываются первым симптомом ангиопатии мойа-мойа у детей. У 25 % пациентов наблюдаются генерализованные судороги, которые захватывают всё тело целиком, в остальных случаях — фокальные, т. е. поражается не более половины тела [10]. Часто приступы оказываются первым признаком острого повреждения головного мозга при ТИА или инсульте, но могут встречаться и изолированно.

Судорожные приступы
Важно отметить, что судорожные приступы далеко не всегда говорят об эпилепсии. Гораздо чаще они развиваются как реакция на какое-либо острое состояние, например на ишемическое повреждение. В таком случае приступ считается спровоцированным, а диагноз «эпилепсия» ставят только при наличии не менее 2 неспровоцированных приступов, между которыми должно пройти более 24 часов [12].
В небольшом исследовании, в котором приняли участие 64 пациента с мойа-мойа, лишь у 3 из них в качестве начального симптома выступили судорожные приступы, однако в ходе дальнейшего наблюдения судороги возникли ещё у 4 человек. Примерно в 70 % случаев диагностировали постинсультную эпилепсию, тогда как у остальных пациентов конкретную причину приступов установить не удалось, т. е. они являлись самостоятельным симптомом [11].
Патогенез болезни мойа-мойа (моя-моя)
В норме голова кровоснабжается из двух пар артерий — сонных и позвоночных. Левая общая сонная артерия отходит непосредственно от дуги аорты, которая несёт кровь от сердца ко всему организму, в то время как правая отделена от неё плечеголовным стволом. Примерно на верхней границе средней трети шеи общие сонные артерии делятся на внутренние и наружные. Наружные сонные артерии кровоснабжают лицо, шею и весь скальп через щитовидные, лицевые, язычные, верхнечелюстные, затылочные и поверхностные височные ветви, а внутренние идут внутрь полости черепа к головному мозгу.
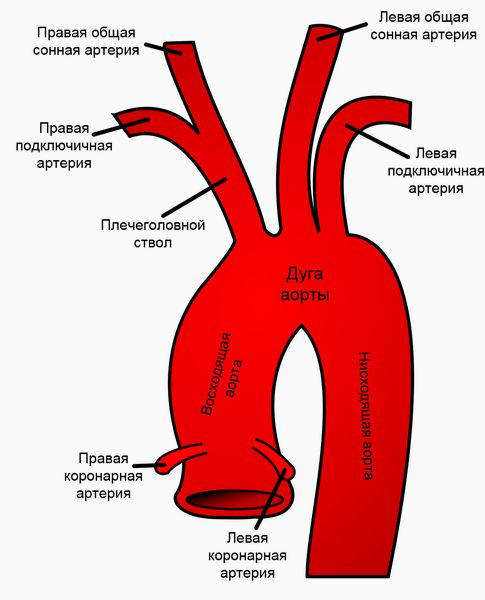
Отхождение сонных артерий
Первой ветвью внутренней сонной артерии является глазная артерия, которая снабжает кровью глаз, переднюю часть твёрдой мозговой оболочки и кожу вокруг глаза. Далее отделяется задняя соединительная артерия. У 4 из 5 человек она просто соединяет системы внутренней сонной и позвоночной артерий, но в редких случаях она остаётся главным источником кровоснабжения затылочной коры головного мозга, которая отвечает за зрение, узнавание людей, предметов, образов и т. д. Третьей отходит передняя ворсинчатая артерия. В основном она несёт кровь к боковому желудочку мозга, от которого питается весь головной мозг, и к гиппокампу, отвечающей за память.
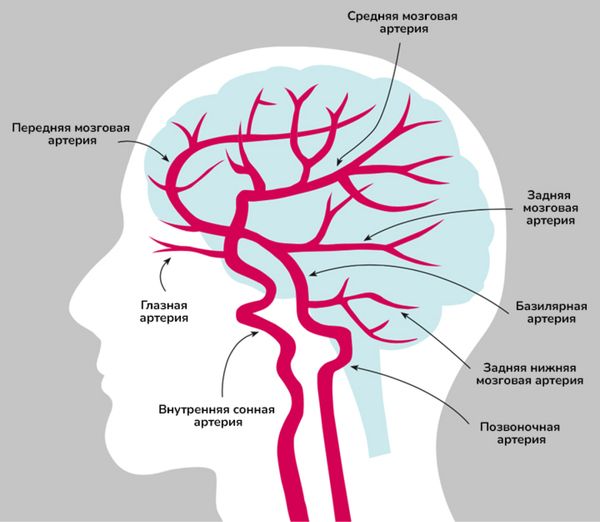
Артерии головного мозга
Наконец, остатки внутренней сонной артерии разделяются на переднюю и среднюю мозговые артерии. Средняя мозговая артерия поставляет кровь:
- в лобную кору — отвечает за когнитивные функции, волю, речь, планирование, запоминание сложных движений и контроль над социальным поведением;
- теменную кору — регулирует все произвольные движения, восприятие тактильной и температурной чувствительности, а также осознание положения тела в пространстве;
- височную кору — отвечает за слух, вкус, восприятие речи, память и эмоции;
- базальные ганглии — регулируют произвольные движения, т. е. при их поражении развивается тремор, скованность мышц, непроизвольные мышечные спазмы и сокращения, хорея, атетоз и т. д.
Позвоночные артерии начинаются от подключичных, проходят через отверстия поперечных отростков шейных позвонков, входят в полость черепа и там объединяются в базилярную артерию. От неё питается весь ствол головного мозга и в 80 % случаев — задняя мозговая артерия [13].
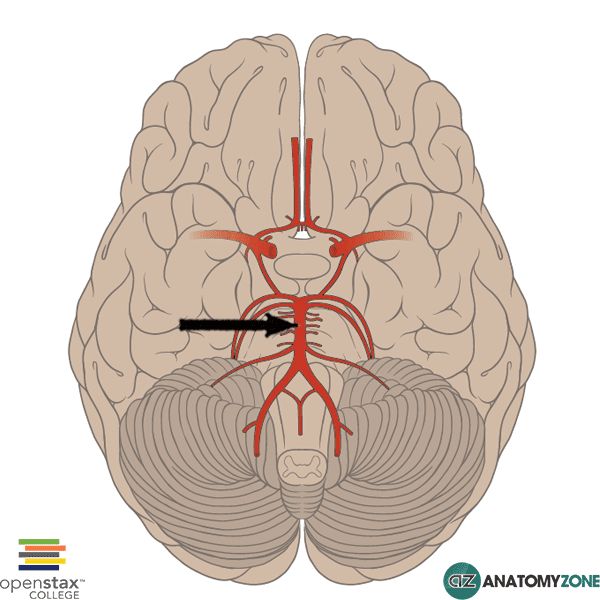
Базилярная артерия
Все артерии головы соединены между собой множеством анастомозов — соединительными сосудами, которые позволяют соседним артериям «делиться» кровью друг с другом. Таким образом, если какой-то из сосудов постепенно сужается, это не обязательно приводит к инсульту, так как необходимый уровень крови поддерживается за счёт других обходных артерий — коллатералей. Главный пример таких объединений — Виллизиев круг, который соединяет между собой все артерии, питающие головной мозг [13].
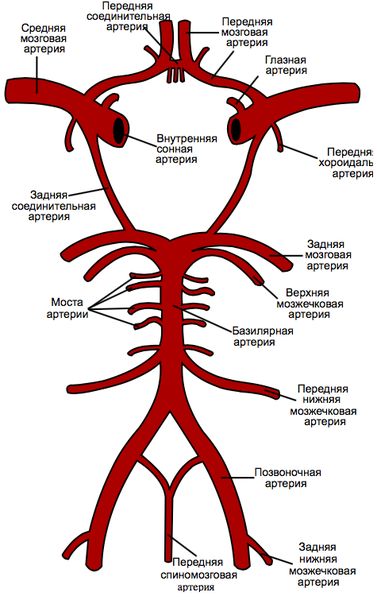
Виллизиев круг
Точный патогенез ангиопатии мойа-мойа пока не ясен, однако известно, что её вызывает сужение (стеноз), а затем и полное перекрытие (окклюзия) внутренней сонной артерии, стенка которой состоит из 3 слоёв: внутренней, средней и наружной оболочки [1][2][3]. Внутренняя оболочка представлена тонким и эластичным слоем клеток, за счёт которого артерия легко адаптируется к изменениям артериального давления. Средняя оболочка состоит из слоя гладкомышечных клеток, а наружная — из рыхлой ткани, в которой проходят нервы и крошечные сосуды, питающие стенку артерии.
Учёные, которые наблюдали артерию при ангиопатии мойа-мойа под микроскопом, выяснили, что это происходит из-за утолщения и удвоения внутренней оболочки артерии. В её стенке начинают расти гладкомышечные клетки и клетки соединительной ткани (фибробласты), которые в норме должны находиться в средней оболочке. В результате, тонкая и гладкая внутренняя оболочка превращается в ребристую и толстую. Одновременно с этим истончается средняя, мышечная оболочка. Таким образом сужается и внутренний, и наружный диаметр сосудов [14].
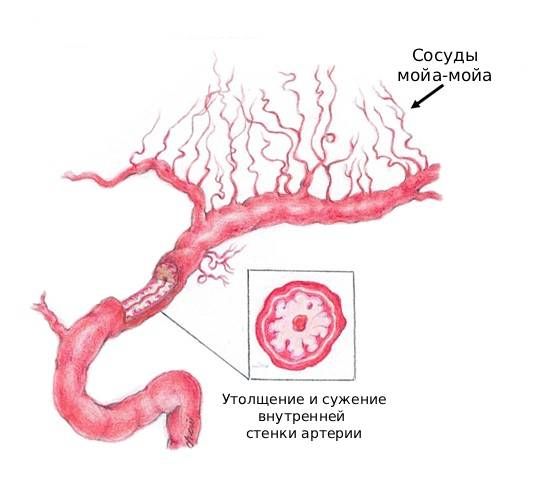
Сужение сонной артерии
Основное внимание исследователей сейчас приковано к роли генетической мутации, а конкретнее — к гену RNF213 [15]. В норме он влияет на рост и перестройку сосудов головного мозга, а также контролирует работу воспалительных молекул и проницаемости гематоэнцефалического барьера, который защищает мозг от патогенов, токсинов и иммунных клеток, но позволяет проходить необходимым питательным веществам [19]. Соответственно, при «поломке» этого гена сосуды головного мозга формируются неправильно и становятся чрезмерно хрупкими, одновременно с этим организм не может адекватно отвечать на все типы воспаления. Однако не у всех носителей мутаций гена RNF213 развивается ангиопатия мойа-мойа, т. е. для развития патологии только лишь этого фактора недостаточно и необходимы дополнительные внешние триггеры. Вероятно, в качестве таких триггеров выступают все те состояния, которые считаются причинами синдрома мойа-мойа [14].
После сужения и перекрытия внутренней сонной артерии головной мозг недополучает кислород и питательные вещества, т. е. развивается ишемия, что может привести к ТИА, ишемическим инсультам, судорожным приступам, головной боли, когнитивным нарушениям и двигательным расстройствам.
В попытке поддержать приемлемый уровень кровоснабжения «голодающих» участков головного мозга организм провоцирует рост сосудов (сосудов мойа-мойа), которые формируют новые анастомозы. Однако под воздействием всё тех же генетических причин и постоянного воспаления, «свежевыращенные» сосуды оказываются слишком хрупкими, поэтому на них образуются аневризмы — участки настолько тонкой и хрупкой стенки, что она выпирает из просвета сосуда под давлением крови. Со временем они разрываются, что приводит к кровоизлияниям, т. е. к геморрагическим инсультам всех типов: внутримозговым гематомам, внутрижелудочковым и субарахноидальным кровоизлияниям [1][2][3].

Разрыв аневризмы и субарахноидальное кровоизлияние
Классификация и стадии развития болезни мойа-мойа (моя-моя)
В своей практике врачи используют классификацию стадий, предложенную ещё в 1969 году японским нейрохирургом Дж. Сузуки [16]. Она основывается на результатах снимков сосудов головного мозга, состояние которых меняется по ходу развития болезни [1][2].
Дж. Сузуки выделил 6 стадий:
- 1 стадия — сужение наблюдается только в конечном отделе внутренней сонной артерии, другие сосуды не изменены;
- 2 стадия — сужение распространяется на конечные ветви внутренней сонной артерии (переднюю или среднюю мозговую артерию, иногда на обе), также появляются первые расширенные сосуды (коллатерали) на нижней поверхности головного мозга (в области базальных ядер) — сосуды мойа-мойа;
- 3 стадия — отмечается выраженное сужение внутренней сонной, передней и средней мозговых артерий, коллатеральная сосудистая сеть расширяется, что выглядит как те самые «клубы дыма», давшие название заболеванию;
- 4 стадия — в дополнении к другим артериям сужается задняя мозговая артерия и сосуды мойа-мойа;
- 5 стадия — из системы внутренней сонной артерии исчезают все крупные артерии, сосуды мойа-мойа продолжают истончаться; кровь к головному мозгу поступает из наружной сонной артерии по постепенно расширяющимся анастомозам;
- 6 стадия — весь кровоток осуществляется из наружной сонной артерии и позвоночных артерий [1][2][16].
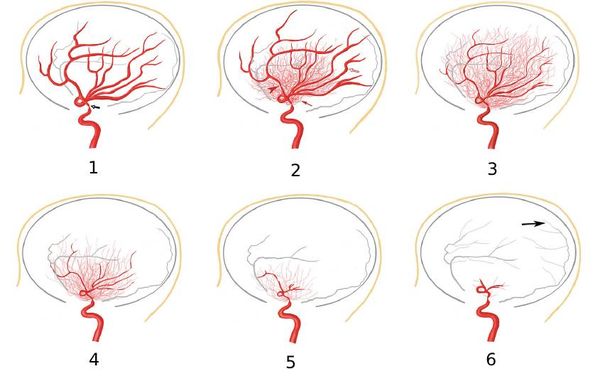
Стадии болезни мойа-мойа
Осложнения болезни мойа-мойа (моя-моя)
Осложнения ангиопатии мойа-мойа делятся на ишемические (связанные с недостаточностью кровообращения) и геморрагические (вызванные кровоизлиянием) [1][2][3][15].
Ишемические осложнения
К ним относятся ишемические инсульты и транзиторные ишемические атаки. Несмотря на то, что эти явления уже свидетельствуют о серьёзных проблемах с кровоснабжением мозга, часто они выступают первыми симптомами ангиопатии мойа-мойа, особенно у детей.

Ишемический инсульт и ТИА
Обычно ишемия затрагивает бассейны передней и средней мозговых артерий, поэтому симптомами могут стать как наиболее частые проявляения (слабость в руке, ноге или половине лица с одной стороны, нарушение чувствительности в тех же областях, проблемы с речью или её пониманием), так и менее привычные для инсультов признаки (нарушение походки, настроения, поведения, слуха, вкуса или памяти, агрессия, расторможенность, утрата воли и т. д.). Иногда инсульт протекает бессимптомно.
Поскольку недостаточность кровоснабжения со временем только усиливается, ишемические события могут повторяться многократно. Наиболее высок риск ТИА или инсульта при снижении артериального давления, повышении температуры и недостатке кислорода или углекислого газа в крови. Поэтому их возникновение часто связано с физической нагрузкой, плачем (особенно у детей), лихорадкой или обезвоживанием.
Как упоминалось выше, люди с ангиопатией мойа-мойа подвержены развитию судорожных приступов. В момент приступа участок коры головного мозга, из которого этот приступ исходит, потребляет гораздо больше кислорода, чем обычно, что также может стать причиной ТИА или инсульта [3][15].
Геморрагические нарушения
Внутримозговые гематомы, внутрижелудочковые и субарахноидальные кровоизлияния встречаются достаточно редко и чаще возникают у взрослых. Однако у детей могут наблюдаться мелкие бессимптомные кровоизлияния [15]. В странах Восточной Азии частота геморрагических инсультов гораздо выше, чем в европейских. Причиной кровоизлияний обычно становятся разрывы хрупких коллатералей или аневризм сосудов [3].
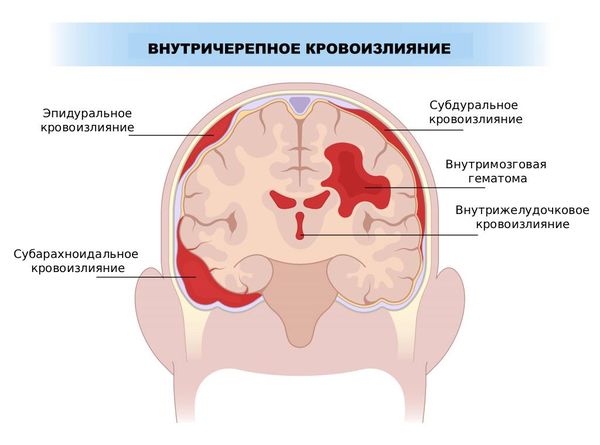
Виды геморрагических нарушений
Внутримозговая гематома без прорыва крови в желудочки мозга обычно проявляется так же, как и ишемический инсульт, т. е. сопровождается неврологической симптоматикой, зависящей от места образования. Например, кровоизлияние в базальные ядра, что происходит чаще всего, вызывает гиперкинезы.
При субарахноидальном кровоизлиянии в течение секунды развивается сильнейшая головная боль с многократной рвотой, сильной светобоязнью, болезненностью в шее, часто судорожными приступами и/или комой.
Кровоизлияние с прорывом крови в желудочковую систему головного мозга чаще всего приводит к моментальной потере сознания и коме, также вероятны рвота и судорожные приступы.
Эпилепсия
Как уже было сказано выше, ангиопатия мойа-мойа довольно часто сопровождается судорожными приступами, однако в некоторых случаях она осложняется непосредственно эпилепсией, при которой в головном мозге происходят необратимые последствия. Эпилептические приступы возникают в 20–30 % случаев болезни мойа-мойа, при этом судороги, вызванные геморрагическим инсультом, появляются гораздо чаще, чем при ишемическом [11]. В большинстве случаев эпилепсия является постинсультной и фокальной, поэтому зачастую проявляется не только судорогами, но и «замиранием», слуховыми или вкусовыми галлюцинациями, нарушением поведения, проблемами с чувствительностью, приступами по типу дежа вю или жаме вю (когда хорошо знакомое место или человек кажутся совершенно неизвестными). При этом любой из вариантов приступов может переходить в классический генерализованный судорожный приступ.
Диагностика болезни мойа-мойа (моя-моя)
Если пациента беспокоят такие симптомы, как головная боль, двигательное расстройство или когнитивные нарушения, ему необходимо обратиться к неврологу.
В случае, когда ангиопатия дебютирует с судорожного синдрома, ишемического или геморрагического инсульта, больного немедленно доставляют в реанимационное отделение, где ему в обязательном порядке выполняют компьютерную томографию (КТ) головного мозга:
- Геморрагический инсульт будет виден на ней сразу.
- Очаг ишемии можно увидеть только на вторые сутки. Это связано с тем, что при ишемическом инсульте вещество мозга некоторое время остаётся достаточно плотным. Это может улучшить прогноз, так как у врачей ещё есть время восстановить кровоток к «оглушённому», но живому участку мозга, чтобы он мог продолжать работать. Если упустить момент, вещество мозга погибает, в нём начинается воспаление и отёк, поэтому его плотность меняется. В этом случае ишемический очаг становится виден на КТ.
- Субарахноидальное кровоизлияние также может быть не видно. Кости черепа на КТ выглядят очень яркими, и это яркое изображение может «засветить» или скрыть тонкий слой крови, который растекается вдоль черепа.
Далее пациенту проводят:
- магнитно-резонансную томографию (МРТ) — позволяет выявить все очаги ишемии и кровоизлияний;
- магнитно-резонансную ангиографию (МРА) — показывает проходимость артерий головного мозга, в том числе сужения крупных сосудов и характерное расширение коллатералей (те самые «клубы дыма»).
![МРТ-картина болезни мойа-мойа [21] МРТ-картина болезни мойа-мойа [21]](/media/bolezny/bolezn-moya-moya/mrt-kartina-bolezni-moya-moya-21_s.jpeg?dummy=1758877617344)
МРТ-картина болезни мойа-мойа [21]
Иногда делают транскраниальную допплерографию (ультразвуковое исследование, которое оценивает движение крови в сосудах), но её информативность гораздо ниже, чем у МРА [2].
Чтобы оценить проходимость сосудов головного мозга, также могут назначить более классическую ангиографию — цифровую субтракционную ангиографию. С одной стороны, она обладает наибольшей точностью в диагностике сосудистых поражений, и именно на ней основана классификация Дж. Сузуки, а с другой — это инвазивный и технически сложный метод: в ходе такой процедуры в вену или артерию вводят небольшие дозы контрастного вещества и усиливают изображение контрастированных сосудов за счёт компьютерной обработки. Поэтому его применяют реже и лишь тогда, когда лечащий врач считает это необходимым. Чаще всего такая ангиография полезна в рамках предоперационной подготовки [2].
![Мойа-мойа на ангиографии [22] Мойа-мойа на ангиографии [22]](/media/bolezny/bolezn-moya-moya/moya-moya-na-angiografii-22_s.jpeg?dummy=1758877646890)
Мойа-мойа на ангиографии [22]
Перед проведением операции врачу также важно проверить реальное кровоснабжение головного мозга: сколько «достаётся» каждому участку и достаточно ли этого количества для нормальной работы. Для этой цели он использует позитронно-эмиссионную томографию (ПЭТ) или однофотонную эмиссионную КТ (ОФЭКТ). Выраженная ишемия, выявленная одним из этих методов, может расцениваться как плохой прогностический фактор, как до, так и после хирургического лечения [2][3].
При наличии судорожных приступов делают электроэнцефалографию (ЭЭГ), хотя лучше провести полноценный видео-ЭЭГ мониторинг: при длительном обследовании повышается шанс зафиксировать гиперсинхронный разряд в коре головного мозга, который возникает во время эпилептического приступа [11]. Одновременно с ЭЭГ нейрофизиолог будет проводить пробу с гипервентиляцией (глубоким дыханием), которая иногда позволяет выявить специфический «феномен восстановления», однако этот критерий не играет большой роли при постановке диагноза [2].
Кроме того, пациенту могут назначить анализ крови и спинномозговой жидкости, генетический анализ с последующей консультацией генетика, гематолога, ревматолога, онколога, инфекциониста и т. д. Такие обследования позволяют выявить или исключить различные заболевания, которые могут привести к синдрому мойа-мойа или инсульту, например диабет, ожирение и т. п. [2].
Дифференциальная диагностика представляет наибольшие затруднения и может занять много времени, если первым симптомом выступает головная боль. Она может полностью соответствовать критериям других первичных головных болей, т. е. когда головная боль является самостоятельным заболеванием, а не симптомом другой болезни, в том числе мойа-мойа. А таким первичным головным болям относят мигрень, головную боль напряжения или кластерную головную боль.
К сожалению, при подозрении на первые два диагноза и отсутствии «красных флагов» с проведением МРТ и МРА могут затянуть. «Красные флаги» — это признаки того, что головная боль с высокой вероятностью является вторичной и требует дополнительного обследования. К ним относятся:
- внезапное острое («громоподобное») начало головной боли — максимальная боль развивается в течение секунды, хотя до этого пациент чувствовал себя хорошо;
- возраст — боль впервые появилась до 5 или после 65 лет;
- изменение характера боли — раньше голова болела, но принципиально иначе;
- изменения неврологического статуса, появление офтальмологического и системных симптомов — головную боль сопровождает отёк диска зрительного нерва, повышение температуры, боль в мышцах и суставах, быстрое снижение веса и т. д. (чтобы уточнить диагноз, необходимо проконсультироваться с неврологом и офтальмологом);
- зависимость от положения тела — болезненные ощущения резко усиливаются или уменьшаются, если лечь или, наоборот, встать;
- усиление боли при пробе Вальсальвы (кашле, чихании и натуживании);
- непрерывное прогрессирование болезненного синдрома с первого дня;
- беременность.
В случае кластерной головной боли МРТ и МРА делают сразу. Если боль вызвана ангиопатией мойа-мойа, эти обследования показывают специфическую картину и дальнейшая дифдиагностика больше не имеет смысла.
Лечение болезни мойа-мойа (моя-моя)
К сожалению, ни один из современных методов лечения не способен устранить ангиопатию мойа-мойа окончательно, поэтому терапия в первую очередь направлена на предотвращение сосудистых событий и улучшение качества жизни пациента [2]. Основным методом улучшения кровотока считается хирургический. Медикаментозное лечение направлено как на снижение риска повторных сосудистых событий, так и на уменьшение симптомов. При этом лечением занимается междисциплинарная команда специалистов, в которую обязательно входит невролог, рентгенолог, нейрохирург, сосудистый хирург, анестезиолог, реабилитолог и нейропсихолог [17].
Хирургическое лечение
Существует несколько показаний к операции:
- повторные ишемические сосудистые события;
- недостаточность кровоснабжения головного мозга по данным инструментальных исследований;
- случаи кровоизлияния в течение последнего года;
- прогрессирование болезни до 2–5-й стадии по Сузуки [16].
Существует 3 основных подхода к хирургическому лечению:
- Прямая реваскуляризация — из участка собственной артерии пациента создают искусственный анастомоз между системами наружной и внутренней сонных артерий (чаще всего между поверхностной височной и средней мозговой артериями).
- Непрямая реваскуляризация — богато кровоснабжаемую ткань пациента (обычно из наружной сонной артерии) перемещают так, чтобы она соприкасалась с головным мозгом [17]. Это стимулирует естественное развитие новой сети анастомозов: новые сосуды постепенно формируются из пересаженных тканей и прорастают к коре головного мозга, улучшая кровоток. Но это происходит только через 3–4 месяца после операции.
- Смешанный вариант — совмещает обе эти техники.
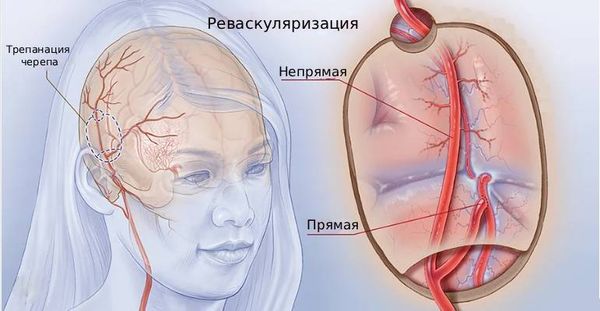
Реваскуляризация
Исследования показывают, что, с одной стороны, прямая реваскуляризация даёт максимально быстрый результат — мгновенное полное восстановление кровотока и снижение риска как ишемического, так и геморрагического инсульта. С другой стороны, это технически сложная операция, которая может осложниться гиперперфузионным синдромом — чрезмерным увеличением мозгового кровотока, что сопровождается такой же клинической картиной, как и при инсульте (симптомы могут быть как временными, так и постоянными). Кроме того, есть данные, что в долгосрочной перспективе прямая реваскуляризация всё же проигрывает непрямой, хотя другие наблюдения не выявили разницы. Тем не менее в большинстве случаев предпочтение отдают смешанной технике [3][9].
Любой из вариантов реваскуляризации может осложниться повторным ишемическим или геморрагическим инсультом во время операции или в раннем послеоперационном периоде. Также может развиться внутричерепная гематома, реперфузионный синдром (повреждение тканей и органов), ишемия кожи или мышц головы.
Есть другой распространённый метод лечения — стентирование. Он предполагает установку в сосуд специального стента (каркаса), который расширяет его просвет. Но при болезни мойа-мойа, к сожалению, он не применим: это чревато риском геморрагического инсульта и смерти [1].
Лечение при ишемическом инсульте
Чтобы предупредить ишемические события, обычно назначают препараты антитромботической группы. К ним относится:
- Ацетилсалициловая кислота — при мойа-мойа не снижает риск повторных ишемических инсультов, но и не повышает риск кровотечений, может немного улучшать работоспособность сосудов головного мозга, значительно снижает риск смерти и облегчает течение головной боли, связанной с ангиопатией [1];
- Клопидогрел — значимо улучшает кровоток у людей с мойа-мойа, перенёсших ишемический инсульт (лучше Ацетилсалициловой кислоты, но хуже Цилостазола) [3];
- Цилостазол — обладает всеми преимуществами Ацетилсалициловой кислоты и Клопидогрела, а также улучшает когнитивные функции, уменьшает головную боль и снижает риск смерти лучше других дезагрегантов [1][3].
В научной среде до сих пор нерешённым остаётся вопрос об эффективности тромболитической терапии — внутривенном введении препаратов, растворяющих тромбы и очень сильно снижающих способность крови к свёртыванию. Тромболизис рекомендуют проводить в острейший период ишемического инсульта при отсутствии противопоказаний, однако он часто осложняется кровотечениями. В литературе есть несколько упоминаний как об успешных, так и об осложнившихся геморрагическими инсультами и даже смертельными исходами попытках тромболизиса. Поэтому решение о проведении этой процедуры врач принимает индивидуально, учитывая риски кровотечений у пациента [1][3].
Лечение при геморрагическом инсульте
Если у пациента выявляют аневризму или её разрыв с кровотечением, ему проводят окклюзию: хирург заводит гибкие и очень длинные инструменты через бедренную или лучевую артерии в поражённый сосуд, контролируя свои действия с помощью повторных рентгеновских снимков, после чего устанавливает специальные материалы, которые перекрывают сосуд.

Закрытие аневризмы
Риск повторных геморрагических инсультов наиболее эффективно снижает хирургическая реваскуляризация [1][2].
Симптоматическое лечение
Специфической терапии эпилепсии, развившейся на фоне ангиопатии мойа-мойа, не существует. Пациентам рекомендуют применять стандартные подходы и противоэпилептические препараты в зависимости от конкретного эпилептологического диагноза [11].
При лечении головной боли используют ацетилсалициловую кислоту и Ласмидитан. Среди препаратов, показанных для устранения обычного болезненного синдрома, при ангиопатии не рекомендуются использовать:
- бета-адреноблокаторы и сартаны — они снижают артериальное давление и могут привести к ТИА и инсультам;
- препараты антител и антагонисты CGRP — CGRP расширяет сосуды, поэтому его блокирование повышает риск ишемии;
- триптаны и эрготамины — препараты из этой группы могут сужать артерии;
- нестероидные противовоспалительные средства (НПВС) — при параллельном приёме Ацетилсалициловой кислоты они способствуют неконтролируемому снижению свёртываемости крови.
Также стоит учитывать сопутствующие симптомы и заболевания. Например, при эпилепсии и головной боли по типу мигрени с аурой предпочтительно выбрать один препарат, который помогает бороться сразу с двумя состояниями. В таком случае обычно назначают Ламотриджин или Топирамат [20].
С когнитивными нарушениями лучше всего справляется своевременная реваскуляризация, но в большей степени у детей, чем у взрослых [9]. Также хорошую эффективность показывает Цилостазол [1][3].
Помимо стандартных методов лечения, всем пациентам с болезнью мойа-мойа показана нейропсихологическая и физическая реабилитация, а при развитии сопутствующей тревоги или депрессии необходима помощь психотерапевта и психиатра [9].
Чётких обоснованных рекомендаций по устранению двигательных расстройств нет [3]. Чаще всего симптомы проходят или снижаются после хирургической реваскуляризации [8]. Некоторые исследования показывают, что при остро развившихся симптомах хороший результат показывают глюкокортикостероиды. Но если двигательные расстройства возникли на фоне инсульта, глюкокортикостероиды не нужны, так как необходимо лечить сам инсульт [18].
Прогноз. Профилактика
Ангиопатия мойа-мойа является весьма редким заболеванием, причём группа заболевших крайне неоднородна. Проведённые исследования по естественному течению болезни в основном являются ретроспективными, т. е. анализируют данные из прошлого, и базируются на описании отдельных клинических случаев, что не позволяет быть уверенными в их достоверности [3].
Из того, что известно на сегодняшний день, наилучшие результаты показывает хирургическая реваскуляризация: она уменьшает количество ишемических и геморрагических событий, снижает риск летального исхода, облегчает головную боль, симптомы когнитивных и двигательных расстройств. Так, риск геморрагических инсультов после реваскуляризации с 32–61 % снижается до 12–17 %, а в 95 % случаев болезни у детей обеспечивает благоприятный прогноз [3].
Риск неблагоприятного прогноза повышается:
- при уже имеющихся геморрагических событиях (геморрагический инсульт при мойа-мойа повышает риск летального исхода до 6,8–28,6 % [3]);
- семейной форме болезни;
- курении;
- заболевании щитовидной железы;
- сахарном диабете;
- ожирении;
- гипергомоцистеинемии (повышении уровня гомоцистеина в крови).
С плохим прогнозом также связана болезнь, которая впервые проявилась в детском возрасте. С чем это связано, точно неизвестно, однако наиболее убедительные предположения заключаются в следующем: так как у ребёнка нервная система и сосуды только развиваются, ангиопатия мойа-мойа не даёт им сформироваться правильно, а ишемия коры приводит к задержке психического, речевого и моторного развития разной степени тяжести.
Если рассматривать все аспекты, включая социальные, то за 5 лет болезнь приводит к потере самостоятельности у 60 % детей и у 20 % взрослых. В 30 % случаев ангиопатия мойа-мойа не позволяет вести нормальную социальную жизнь, например регулярно учиться или работать [3].
Специфической профилактики болезни мойа-мойа не существует. В случае, если люди с диагностированной ангиопатией решают родить ребёнка, им следует пройти генетическое консультирование, чтобы исключить такую патологию у ребёнка.
Все остальные меры профилактики направлены на снижение риска развития осложнений.
Список литературы
Gonzalez N. R., Amin-Hanjani S., Bang O. Y. еt al. Adult Moyamoya Disease and Syndrome: Current Perspectives and Future Directions: A Scientific Statement From the American Heart Association/American Stroke Association // Stroke. — 2023. — № 10. — Р. e465–e479.ссылка
Rupareliya C., Lui F. Moyamoya Disease // StatPearls. — 2025.ссылка
Canavero I., Vetrano I. G., Zedde M. еt al. Clinical Management of Moyamoya Patients // J Clin Med. — 2021. — № 16. — Р. 3628.ссылка
Mehmood Qadri H., Bashir R. A., Amir A. еt al. Post-infectious Moyamoya Syndrome: A Review of Existing Scientific Literature From 2000 to 2023 // Cureus. — 2024. — № 7. — Р. e63643. ссылка
He S., Duan R., Liu Z. еt al. Characteristics of cognitive impairment in adult asymptomatic moyamoya disease // BMC Neurol. — 2020. — № 1. — Р. 322.ссылка
Chiang C. C., Shahid A. H., Harriott A. M. еt al. Evaluation and treatment of headache associated with moyamoya disease — a narrative review // Cephalalgia. — 2022. — № 6. — Р. 542–552.ссылка
Headache Classification Committee of the International Headache Society (IHS). The International Classification of Headache Disorders, 3rd edition // Cephalalgia. — 2018. — № 1. — Р. 1–211.ссылка
Kraemer M., Trakolis L., Platzen J. еt al. Movement symptoms in European Moyamoya angiopathy — First systematic questionnaire study // Clin Neurol Neurosurg. — 2017. — Vol. 152. — Р. 52–56. ссылка
Antonov A., Terraciano A., Essibayi M. A., Javed K., Altschul D. J. Current Understanding of Moyamoya Disease (MMD) and Associated Neuropsychiatric Outcomes // Neuropsychiatr Dis Treat. — 2023. — Vol. 19. — Р. 2673–2680. ссылка
Gatti J. R., Penn R., Ahmad S. A., Sun L. R. Seizures in Pediatric Moyamoya: Risk Factors and Functional Outcomes // Pediatr Neurol. — 2023. — Vol. 145. — Р. 36–40. ссылка
Mikami T., Ochi S., Houkin K. еt al. Predictive factors for epilepsy in moyamoya disease // J Stroke Cerebrovasc Dis. — 2015. — № 1. — Р. 17–23. ссылка
Воронкова К. В., Петрухин А. С. Проблемы в лечении пациентов с эпилепсией и их решение // Эпилепсия. [Электронный ресурс]. Дата обращения: 25.09.2025.
Бер М. Топический диагноз в неврологии по Петеру Дуусу / пер. с англ. О. С. Левина. — М.: Практическая медицина, 2018. — 608 с.
Uchiyama S., Fujimura M. Adult Moyamoya Disease and Moyamoya Syndrome: What Is New? // Cerebrovasc Dis Extra. — 2024. — № 1. — Р. 86–94.ссылка
Berry J. A., Cortez V., Toor H., Saini H., Siddiqi J. Moyamoya: An Update and Review // Cureus. — 2020. — № 10. — Р. e10994. ссылка
Шульгина А. А., Лукшин В. А., Коршунов А. Е. и др. Современные тенденции диагностики и хирургического лечения болезни мойямойя // Вопросы нейрохирургии имени Н. Н. Бурденко. — 2020. — № 4. — С. 90–103.
Navandhar P. S., Gharde P., Shinde R. K., Nagtode T. Moyamoya Disease: Advances in Diagnosis, Treatment, and Surgical Interventions // Cureus. — 2024. — № 5. — Р. e59826. ссылка
Cavallieri F., Zedde M., Assenza F., Valzania F. Steroid-Responsive Acute Left-Arm Chorea as a Presenting Symptom of Moyamoya Disease // Can J Neurol Sci. — 2021. — № 2. — Р. 287–289.ссылка
Roy V., Ross J. P., Pépin R. еt al. Moyamoya Disease Susceptibility Gene RNF213 Regulates Endothelial Barrier Function // Stroke. — 2022. — № 4. — Р. 1263–1275. ссылка
Котов А. С. Эпилепсия и мигрень // Фарматека. — 2012. — № 20.
Viteva E., Vasilev P., Vasilev G., Chompalov K. Clinical Case of a 23-Year-Old Patient with Moyamoya Disease and Epilepsy in Bulgaria // Neurol Int. — 2024. — № 4. — Р. 869–879.ссылка
Scott R. M., Smith E. R. Moyamoya disease and moyamoya syndrome // N Engl J Med. — 2009. — № 12. — Р. 1226–1237.ссылка

