Определение болезни. Причины заболевания
Синдром Шёгрена (Sjogren's syndrome) — это аутоиммунное системное заболевание соединительной ткани, при котором поражаются железы внешней секреции: преимущественно слёзные и слюнные, а также потовые, сальные, слизистые и др. Характерными признаками болезни являются сухость глаз, полости рта и кожи.
Синонимы: болезнь Шёгрена, синдром Съегрена, «сухой» синдром, ксеродерматоз, синдром Предтеченского — Гужеро — Шёгрена.
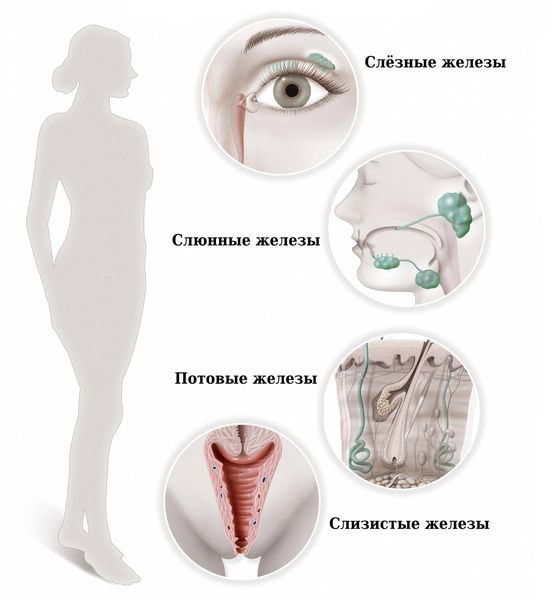
Железы внешней секреции
Синдром Шёгрена бывает первичным и вторичным:
- Первичный (болезнь Шёгрена) — это поражение желёз без сопутствующих заболеваний.
- Вторичный — поражение желёз внешней секреции в сочетании с другими системными болезнями соединительной ткани (до 47 % случаев) или аутоиммунными заболеваниями. Чаще всего сочетается с аутоиммунными поражениями печени (50–70 % случаев) [1][2][3].
Распространённость
Синдромом Шёгрена страдают от 4 до 250 человек на 100 000 населения. Женщины болеют чаще мужчин примерно в 8–25 раз. Возраст большинства заболевших от 35 до 50 лет. Дети этим заболеванием болеют крайне редко. У пациентов с ревматоидным артритом и системными заболеваниями соединительной ткани, такими как системная красная волчанка, системная склеродермия и др., синдром Шёгрена встречается в 5–25 % случаев, а при аутоиммунном поражении печени (например, аутоиммунном гепатите) — в 50–75 % случаев [4][6].
По некоторым данным, синдромом Шёгрена страдает 2 % взрослого населения, при этом болезнь остаётся не диагностированной примерно у половины пациентов с симптомами [7].
Причины развития синдрома Шёгрена
Причина синдрома Шёгрена неизвестна. Большинство исследователей рассматривают её как патологическую реакцию иммунитета на вирусную инфекцию, предположительно ретровирусную. В пользу этой теории говорит то, что из поражённой ткани слюнных желёз выделяются вирусные частицы, а в крови находят антитела к вирусам. Предполагают участие вирусов Эпштейна — Барр, герпеса 6-го типа, цитомегаловируса, лимфотропного герпес-вируса и Т-лимфотропного вируса человека. Однако прямых и достоверных доказательств вирусной теории пока нет [1][5][6][7][8].
Наличие похожей патологии слюнных желёз у родственников (братьев и сестёр, родителей или детей) указывает на генетическую предрасположенность к развитию болезни Шёгрена.
Факторы риска развития синдрома Шёгрена
В 90 % случаев синдром Шёгрена развивается после перенесённого стресса: кратковременного или длительного. Также к предрасполагающим факторам относят нарушения работы эндокринных органов, при которых меняется соотношение эстрогенов и андрогенов. Это объясняет высокую частоту развития заболевания у женщин в период пери- и постменопаузы. Также к таким нарушениям относят гиперфункцию яичников, дефицит тестостерона у мужчин, первичную или вторичную недостаточность надпочечников [4].
Симптомы синдрома Шёгрена
Проявления синдрома Шёгрена разнообразны. Среди них можно выделить две группы симптомов:
- связанные с поражением желёз;
- внежелезистые системные проявления.
Симптомы, связанные с поражением желёз
Поражение слёзных желёз сопровождается сухим кератоконъюнктивитом (воспалением роговицы и конъюнктивы). Это постоянный признак болезни Шёгрена. Вначале появляется сухость, резь в глазах и светобоязнь после длительной зрительной нагрузки, такой как работа за компьютером. Затем эти симптомы становятся практически постоянными. Также пациента может беспокоить ощущение песка и постоянного инородного тела в глазах, жжение, царапание и нитевидные выделения из глаз.
Нарушение работы слюнных желёз проявляется сухостью во рту (ксеростомией). Это второй постоянный симптомом «сухого» синдрома. Ещё до начала клинически выраженной картины болезни Шёгрена можно заметить сухость губ, «заеды» в уголках рта и стоматит. Со временем уменьшается количество слюны и появляется сухость во рту. Сначала она беспокоит только при волнении и физической нагрузке, затем постоянно. Больному приходится запивать сухую пищу и увлажнять рот во время разговора.
Губы могут трескаться, во рту образуются язвочки, из-за прогрессирующего пришеечного кариеса портятся зубы [6][7]. Из-за сухости носоглотки, глотки и голосовых связок больному труднее глотать, голос становится сиплым. Если в процесс вовлекается евстахиевая труба, развиваются отиты, человек может периодически терять слух.
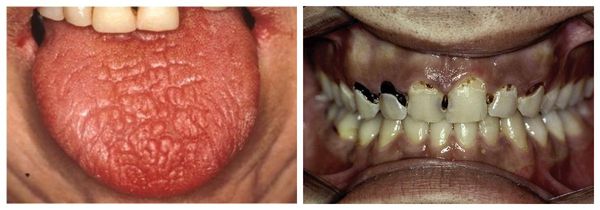
Сухость языка, пришеечный кариес
Поражение подслизистых желёз трахеи и бронхов вызывает у пациентов сухой лающий кашель.
Поражение потовых и сальных желёз — причина сухости кожи при болезни Шёгрена. Нарушение работы потовых желёз наружных половых органов вызывает жжение, зуд, иногда интенсивные жгучие боли.
Поражение желудочно-кишечного тракта часто становится причиной боли в животе различной локализации, тошноты, отрыжки воздухом с тухлым запахом и др. [1][2]
Внежелезистые системные проявления
Могут включать:
- Васкулит (воспаление сосудов). Из-за повреждения мелких сосудов у трети больных на коже появляются различные высыпания, например множественные кровоизлияния или участки стойкого интенсивного покраснения кольцевидной, круглой или неправильной формы, иногда с плотным основанием
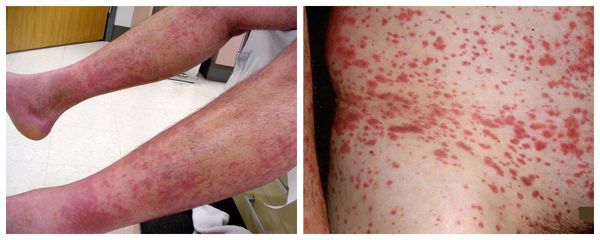
Васкулит
- Нарушение чувствительности периферических нервов или болевую нейропатию.
- Гломерулонефрит (воспаление почечных клубочков) с повышением артериального давления.
- Синдром Рейно — временное нарушение работы мелких сосудов кожи, в основном в виде спазма. при этом пальцы рук холодеют, белеют, затем краснеют. Синдром Рейно — частое поражение сосудов при синдрома Шёгрена. Наблюдается у трети пациентов [1].
Патогенез синдрома Шёгрена
Механизм развития синдрома Шегрена неясен. Считается, что под воздействием стресса или каких-либо факторов окружающей среды у генетически предрасположенных людей нарушается работа иммунной системы, что и приводит к развитию болезни.
Например, в слюнных железах под воздействием провоцирующих факторов повышается проницаемость клеточных мембран. Из-за этого секрет, который образуется в клетках желёз, не поступает в проток, он переполняет клетку и проникает через её оболочку в интерстициальную (соединительную) ткань. Белок, содержащийся в секрете, попадая в интерстициальную ткань, воспринимается организмом как чужеродный и вызывает образование антител против ткани железы.
Возникший аутоиммунный процесс вызывает реакцию лимфоидной ткани. В-лимфоциты становятся гиперреактивными, лимфоидные клетки накапливаются в железах внешней секреции и органах-мишенях, образуя лимфоидные инфильтраты. Эти инфильтраты вырабатывают большое количество аутоантител, которые повреждают собственные ткани: эпителий протоков желёз и другие органы (сосуды, лёгкие, почки и др.) [1][4][6].
Классификация и стадии развития синдрома Шёгрена
Классификация болезни Шёгрена по течению:
1. Подострый вариант. Он начинается с повышения температуры до 38–40 ˚C и симптомов одностороннего или двустороннего паротита (воспаления околоушных слюнных желёз). Пациент при этом чувствует дискомфорт, распирание или боль в проекции околоушных слюнных желёз. Эта область припухает, а при выраженном воспалительном отёке железы значительно увеличиваются в размерах.

Односторонний паротит
Форма лица становится грушевидной. Кожа над поражённой слюнной железой туго натянута, лоснится, кожные складки не образуются или образуются с трудом. Также характерно выраженное поражение суставов: чаще воспаляются мелкие суставы кистей, но иногда процесс затрагивает и крупные суставы (коленные, плечевые, локтевые). Воспаление сопровождается сильной болью в суставах.
В анализах крови наблюдается увеличенная скорость оседания эритроцитов (СОЭ), повышенный уровень определённых иммуноглобулинов (антител), снижение количества лейкоцитов и высокие титры ревматоидного фактора. Подострый вариант болезни чаще развивается у молодых пациентов.
2. Хронический вариант. Отмечается примерно у половины пациентов. Болезнь начинается без ярких клинических проявлений. У пациента постепенно появляется сухость во рту, развивается прогрессирующий пришеечный кариес, медленно увеличиваются околоушные слюнные железы, появляются симптомы конъюнктивита или кератоконъюнктивита [1][2][6][7].
Нарушения параметров крови выражены умеренно, системные проявления, такие как регионарная лимфоаденопатия (увеличение лимфатических узлов), поражение почек и другие, отмечаются крайне редко. Этот вариант течения синдрома Шёгрена чаще встречается у пациентов старше 50 лет.
По стадиям развития:
- Начальная стадия. На этой стадии болезнь выявляют редко. Пациент может заметить дискомфорт в области слюнных желёз, например распирание во время приёма пищи. Иногда температура тела повышается до 37,1–38,0 °C, беспокоит сухость во рту, из слюнных протоков выделяется гной. Симптомы обычно проходят за 7–10 дней самостоятельно или после симптоматической терапии [4][5].
- Выраженная стадия. Характеризуется активным течением паротита с частыми рецидивами. Сопровождается высокими лабораторными показателями (СОЭ, уровня лейкоцитов и ревматоидного фактора). У большинства больных увеличиваются лимфатические узлы, причём как во время обострения, так и после него. В 38 % случаев в этой стадии заболевание протекает без выраженных обострений с постепенным увеличением околоушных слюнных желёз [5].
- Поздняя стадия. Проявляется глубоким поражением и изменением слюнных желёз, потерей зубов из-за пришеечного кариеса, грибковыми стоматитами, изъязвлением и помутнением роговицы, слизисто-гнойными выделениями из глаз в результате недостатка слёзной жидкости, а также внежелезистыми поражениями.
По степени активности:
- 1 степень (минимальная) — преобладают процессы поствоспалительного склероза слюнных и слёзных желёз. Лабораторные показатели невысокие. Нарушается работа желёз, при этом уменьшается выделение секрета (слёз, слюны, влагалищной жидкости и др.).
- 2 степень (умеренная) — проявляется обострениями паротита, увеличением лабораторных признаков воспалительной и иммунологической активности, снижением функции слюнных, слёзных и других эпителиальных желёз.
- 3 степень (высокая) — характеризуется рецидивирующим паротитом, высокой температурой тела пациента, слабостью, головными болями, грибковым или вирусным стоматитом, острым множественным кариесом, рецидивирующей пурпурой, увеличением лимфатических узлов. Лабораторные показатели активности высокие [5].
Осложнения синдрома Шёгрена
Инфекционные осложнения. Из-за сухости полости рта, носоглотки, слизистых оболочек глаз и изменения состава слюны и слёзной жидкости присоединяются бактериальные, герпесные или грибковые кератоконъюнктивиты, синуситы, трахеобронхиты и пневмонии.
Из-за сухости влагалища могут развиваться рецидивирующие герпетические высыпания в области половых губ и воспаление бартолиновых желёз. Кроме этого, из-за выраженных дистрофических процессов даже у молодых женщин сужается влагалище. Половой акт при этом становится крайне болезненным или вовсе невозможен [1][4].
Злокачественные проявления:
- Аденокарцинома и перстневидно-клеточный рак желудка могут быть следствием сухости во рту, нарушения моторики пищевода и атрофического гастрита.
- Онкологические заболевания и поражения билиарной системы печени могут развиваться из-за поражения эпителия желчевыводящих путей.
- Лимфома (злокачественная опухоль клеток иммунитета). При ней лимфоциты увеличиваются до гигантских размеров, бесконтрольно делятся и поражают лимфатическую систему: лимфоузлы, костный мозг, вилочковую железу. Лимфомы выявляются у пациентов с синдромом Шёгрена в 5–15 % случаев. Это в 44 раза чаще, чем в общей популяции. Чаще всего они образуются в околоушных, реже в слёзных железах, иногда встречаются в лёгочной ткани. Чаще это В-клеточные лимфомы слюнных желёз с низкой степенью злокачественности. Однако если они существуют более 5 лет, то могут трансформироваться в высокоагрессивные. Лимфомы являются причиной смерти у 20–50 % пациентов с болезнью Шёгрена [1][2][5][11].
Внежелезистые системные проявления. Выявляются у трети больных. К таким проявлениям относят: васкулит, нейропатию, поражение почек, лимфаденопатию [2][7].
Поражение центральной и периферической нервной системы часто бывает опасно жизнеугрожающими осложнениями. Они возникают у 2–4 % больных. К таким осложнениям относятся острое нарушение мозгового кровообращения (инсульт), поражение ЦНС по типу рассеянного склероза, поперечный миелит, тяжёлый цереброваскулит и др. [10]
При вовлечении в патологический процесс почек часто развивается мочекаменная болезнь, нефрокальциноз (отложение солей кальция в почках), рецидивирующий гипокалиемический паралич. Может возникать хроническая почечная недостаточность на фоне медленно прогрессирующего гломерулонефрита. На последних стадиях почечная недостаточность требует гемодиализа. Относительно редко встречается острая почечная недостаточность на фоне тромбоза почечных артерий или быстро прогрессирующего гломерулонефрита в сочетании с повышенным уровнем криоглобулина в крови.
Осложнения при беременности. Возникают немного чаще, чем у здоровых женщин: в 9 % случаев, а в контрольной группе — в 7 % случаев. К таким патологиям относятся преждевременные роды, задержка внутриутробного развития и низкая масса тела у младенца при рождении. Но если у женщины с синдромом Шёгрена есть антифосфолипидные антитела, антитела к антигенам RNP и цитоплазматическому антигену SS-A(RO), её беременность должна протекать под тщательным контролем врачей, так как риск развития осложнений, в том числе неонатальной волчанки и полной блокады сердца у младенцев, в этих случаях выше [14].
Диагностика синдрома Шёгрена
Пациент с начальными признаками болезни Шёгрена может оказаться на приёме у стоматолога, офтальмолога, оториноларинголога, терапевта и ревматолога. Диагностика основана на выявлении у больных одновременного поражения глаз и слюнных желёз, а также лабораторных признаков аутоиммунного заболевания.
Сбор жалоб и осмотр
К типичным офтальмологическим симптомам болезни относят постоянную сухость глаз на протяжении трёх месяцев и более, ощущение песка в глазах, необходимость использовать искусственные слёзы три раза в день и чаще.
При осмотре врач отмечает сухость склеры и конъюнктивы, расширение сосудов конъюнктивы, белые или желтоватые выделения крошковатого вида или густой вязкой консистенции. Из-за уменьшения слёз развивается сухой конъюнктивит или блефароконъюнктивит с дистрофией и изъязвлением слизистой оболочки глаз.
Чтобы определить, насколько уменьшилось выделение слёзной жидкости, используют тест Шиммера: в конъюнктивальные мешки закладывают специальные полоски фильтровальной бумаги и определяют скорость её намокания. Этот тест можно проводить также со стимуляцией, когда пациент вдыхает пары раствора нашатырного спирта, который стимулирует выработку слезы [1][2][7].
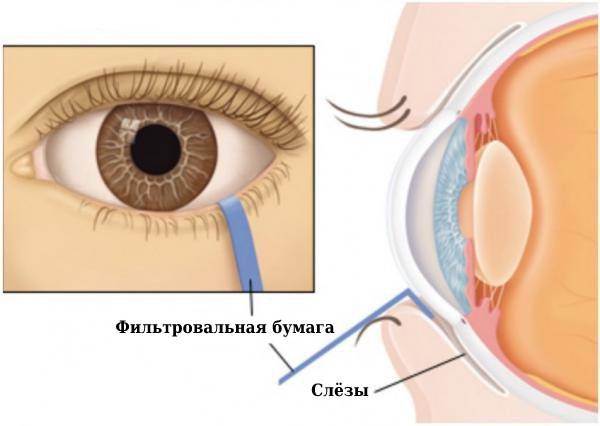
Тест Шиммера
Сухость в полости рта тоже определяется при осмотре. Язык у пациента сухой, складчатый, десны кровоточат, слизистая полости рта легко травмируется, у 40 % больных образуются околозубные карманы, однако зубные камни отсутствуют. Зубы поражены множественным пришеечным и циркулярным кариесом, из-за которого на поздних стадиях пациент может частично или полностью потерять зубы (у 32 % пациентов). Из-за постоянного травмирования слизистой, снижения количества и изменения состава слюны в патологический процесс вовлекается инфекция, чаще грибковая или герпетическая [5].
Состояние слюнных желёз сначала определяют с помощью сиалометрии, когда врач собирает слюну пациента в пробирку, затем оценивает её количество. Также слюнные железы исследуют с помощью инструментальных методов диагностики.
Инструментальная диагностика
Сиалография. Это рентгенконтрастное исследование слюнных желёз. При синдроме Шёгрена сиалография показывает характерные признаки: изменение строения долек и повреждение протоков железы. Также определяется выход контрастного вещества в ткань желёз за пределы протоков. Поэтому контуры протоков нечёткие, вокруг них определяется «облачко» контрастной массы, проникшей в окружающие ткани.
УЗИ и МРТ. Эти методы позволяют оценить структуру желёз и внутрижелезистых лимфоузлов, контролировать динамику лечения и отличить болезнь от опухоли слюнных желёз.
Лабораторная диагностика
В ходе лабораторной диагностики выполняют:
- Общий анализ крови: выявляется снижение количества лейкоцитов в периферической крови (лейкопения); умеренная анемия со снижением гемоглобина до 70–90 г/л; характерные признаки воспаления — повышение СОЭ (не менее 20 мм/час).
- Иммунологическое исследование крови: обнаруживаются специфические антитела, например, ревматоидный фактор выявляется практически у 100 % больных; повышается уровень циркулирующих иммунных комплексов (комплексов «антиген-антитело»); могут выявляться моноклональные иммуноглобулины (иммуноглобулины одинакового класса), что указывает на вероятность лимфомы.
- Анализ мочи: у 15–20 % больных в моче выявляется белок Бенс-Джонса (онкомаркер, который может быть предвестником лимфомы) [1][2][6][7][13].
Дифференциальная диагностика
Слюнные и слёзные железы могут поражаться не только при синдроме Шёгрена. Похожие симптомы могут наблюдаться при саркоидозе, мультифокальном фиброзе. При выявлении моноклональных иммуноглобулинов проводят дифференциальную диагностику болезни Шёгрена с разными формами лимфопролиферативных заболеваний (например, с неходжкинскими лимфомами), макроглобулинемией Вальденстрёма, первичным амилоидозом, миеломной болезнью и плазмоцитомой.
Лечение синдрома Шёгрена
Лечение проводится в зависимости от наличия железистых и внежелезистых проявлений и иммуновоспалительной активности заболевания.
Цели лечения:
- достичь ремиссии болезни по клиническим и лабораторным показателям;
- улучшить качество жизни пациента;
- предотвратить развитие опасных для жизни проявлений заболевания (генерализованного язвенно-некротического васкулита, тяжёлых поражений центральной и периферической нервной системы, лимфомы).
В первую очередь всем пациентам с синдромом Шёгрена рекомендуется немедикаментозное лечение:
- не следует долго находиться в районах с сухим и жарким климатом;
- в помещениях использовать увлажнители воздуха;
- лечить очаги инфекции;
- постоянно применять фторсодержащие и противовоспалительные зубные пасты.
Лечение железистых проявлений
Симптоматическое лечение улучшает качество жизни больного. Чтобы уменьшить сухость глаз, можно использовать искусственные слёзы на основе гиалуроната натрия и др. Их можно применять до 16–18 раз в сутки. Для лечения сухого кератоконъюнктивита применяются глазные капли Циклоспорина А. При тяжёлых сухих кератоконънктивитах, которые не поддаются лечению, или при непереносимости других заменителей слёз могут использоваться препараты на основе сыворотки крови [1][2][6][7].
При поражении слюнных желёз используют заменители слюны. Их изготавливают на основе муцина и метилцеллюлозы, они смазывают и увлажняют полость рта, облегчая состояние пациента.
Часто удаётся стимулировать остаточную функцию слюнных и слёзных желёз, для этого используются агонисты М1 и М3 мускариновых рецепторов: Пилокарпин или Цевимелин.
Приём Ребамипида (Мукогена) уменьшает сухость во рту, а офтальмологическая эмульсия с этим препаратом помогает при сухости глаз [7].
Лечение внежелезистых проявлений
Основой лекарственной терапии болезни Шегрена являются две группы препаратов:
- Глюкокортикоиды — противовоспалительные препараты (Преднизолон).
- Цитостатики — противоопухолевые препараты, которые нарушают процессы роста, развития и деления клеток. К ним относятся Хлорбутин, Лейкеран, Циклофосфамид (Циклофосфан).
Они назначаются при системных проявлениях заболевания и высокой активности процесса, подтверждённой лабораторными показателями.
Если пациента беспокоит рецидивирующий сиалоаденит (воспаление слюнных желёз), но нет признаков системных поражений или выявляются незначительные внежелезистые патологии (суставной синдром, боли в мышцах, увеличение лимфоузлов и т. д.), назначается Преднизолон в небольших дозировках.
Если у пациента нет системных проявления, но отмечается большой объём слюнных желёз (если исключена лимфома), диффузная инфильтрация малых слюнных желёз и умеренная выраженность лабораторных сдвигов, применяется Преднизолон в небольших дозах в комбинации с Лейкераном в течение года. После этого пациента переводят на поддерживающую дозу [1][3][6][7].
Пациентам с васкулитом назначается Циклофосфан в комбинации с Преднизолоном. Дозы подбираются в зависимости от тяжести внежелезистых симптомов. Доза Преднизолона при тяжёлых угрожающих жизни системных проявлениях увеличивается.
У пациентов с такими симптомами может использоваться также пульс-терапия Преднизолоном или комбинированная пульс-терапия Преднизолоном и Циклофосфаном. При этом в начале лечения применяются значительные дозы препаратов, затем они снижаются и пациент длительно получает умеренные или низкие дозы. Пульс-терапия позволяет уменьшить ежедневную дозу пероральных глюкокортикоидов и цитостатиков и избежать осложнений, возникающих из-за их длительного применения. Длительный приём глюкокортикоидов может привести к стероидному диабету, язве желудка или двенадцатиперстной кишки, повышению артериального давления и др. Цитостатики уменьшают количество нейтрофилов и тромбоцитов, токсично влияют на сердце, печень и почки. Кроме того, применение препаратов обеих этих групп снижает иммунитет и повышает риск присоединения инфекции.
Экстракорпоральная терапия — это метод интенсивной терапии болезни Шёгрена. К ней относится гемосорбция, криоаферез, плазмоферез, двойная фильтрация плазмы, которая проводится одновременно с пульс-терапией. Эти методы основаны на очистке крови и плазмы от циркулирующих иммунных комплексов и агрессивных аутоантилел вне тела пациента на специальном оборудовании.
Абсолютные показания для экстракорпоральной терапии:
- некротически-язвенный тип васкулита;
- гломерулонефрит в сочетании с повышенным уровнем криоглобулина в крови;
- многоочаговое поражение головного и спинного мозга;
- ишемия рук и ног как осложнение васкулита;
- синдром гипервязкости крови.
При васкулите, обусловленном смешанной моноклональной криоглобулинемией, целесообразно проводить экстракорпоральную терапию в течение года до достижения стойкой клинико-лабораторной ремиссии [1][3].
Прогноз. Профилактика
Прогноз при болезни Шёгрена будет благоприятным, если вовремя начать лечение. При длительном течении заболевания (более 5–8 лет) у 13,8 % больных развиваются лимфомы слюнных желёз, неходжкинские лимфомы становятся причиной смерти при болезни Шёгрена в 34,5 % случаев [1].
Кроме нарастающего поражения слюнных и слёзных желёз со временем прогрессируют и внежелезистые проявления. Причиной летального исхода может быть генерализованный васкулит, опухоли (чаще всего желудочно-кишечного тракта) и аутоиммунные пацитопении (одновременное снижение лейкоцитов, эритроцитов и тромбоцитов), реже интерстициальный нефрит с почечной недостаточностью, острый инфаркт миокарда и острое нарушение мозгового кровообращения.
Прогноз может быть неблагоприятным при смешанной моноклональной криоглобулинемии. Только 41,9 % пациентов при этом состоянии проживают 20 лет и более. При этом общая 20-летняя выживаемость при болезни Шегрена — 81,3 % [1][2][6].
Факторы риска неблагоприятного исхода при болезни Шёгрена: анемия, лейкопения или тромбоцитопения, генерализованная лимфаденопатия, спленомегалия (увеличение селезёнки), значительное увеличение околоушных слюнных желёз, полиневропатия, криоглобулинемическая пурпура. Эти факторы могут возникать одновременно, или один фактор может предшествовать другому.
Профилактика синдрома Шёгрена
Первичная профилактика направлена на предотвращение болезни. Так как этиология болезни Шёгрена неизвестна, методов первичной профилактики не существует.
Вторичная профилактика проводится, чтобы предотвратить прогрессирование болезни и развитие осложнений. Для этого необходимо своевременное и адекватное лечение. Чтобы начать лечение как можно раньше, пациенту нужно обратиться к врачу при первых признаках болезни: сухости глаз и полости рта, рецидивирующей или постоянной припухлости в области слюнных желёз. Насторожить должен также прогрессирующий множественный пришеечный кариес.
Одним из методов вторичной профилактики является обучение пациентов. Нужно рассказать больным о побочных действиях препаратов, о симптомах обострения заболевания и признаках его осложнения, а также о некоторых ограничениях в быту и на работе. Пациентам с болезнью Шёгрена следует ограничить нагрузку на глаза и голосовые связки, им нельзя долго находиться на солнце, вакцинироваться, длительно контактировать с аллергенами и подвергаться лучевой нагрузке [3].
Список литературы
Ревматология: национальное руководство / под ред. Е. Л. Насонова, В. А. Насоновой. — М.: ГЭОТАР-Медиа, 2008. — 720 с.
Насонова В. А., Астапенко М. Г. Клиническая ревматология. — М.: Медицина, 1989. — 592 с.
Ассоциация ревматологов России. Федеральные клинические рекомендации по диагностике и лечению болезни Шёгрена. — 2013. — 18 с.
Еловикова Т. М., Григорьев С. С. Сухой синдром (синдром Шёгрена): проявления в полости рта: учебное пособие. — Екатеринбург: Тираж, 2018. — 168 с.
Симонова М. В., Раденска-Лоповок С. Г. Поражение слюнных желёз при синдроме и болезни Шёгрена. Диагноз. Дифференциальный диагноз: практические рекомендации для врачей-стоматологов / под ред. Насоновой В. А — М.: Науч.-исслед. ин-т ревматологии Российской акад. мед. наук, 2010. — 149 с.
Васильев В. И. Клиника, диагностика и дифференциальная диагностика болезни Шёгрена // РМЖ. Регулярные выпуски. — 2008. — № 10. — С. 638.
Рогаткина Т. Ф., Чернов А. С., Фофанова Н. А., Папичев Е. В. Болезнь Шёгрена. Проблемы ранней диагностики и актуальность своевременного лечения // Лекарственный вестник. — 2016. — № 3. — С. 18–24.
Козина В. И., Балабанова Р. М., Егорова О. Н., Косякова Н. П. Роль герпес-вирусной инфекции при болезни (синдроме) Шёгрена // Современная ревматология. — 2008. — № 4. — С. 11–14.
Шеломкова О. А., Вельтищев Д. Ю., Васильев В. И. и др. Стрессовые факторы и психические расстройства при болезни Шёгрена: современные направления исследований // Научно-практическая ревматология. — 2012. — Т. 54, № 5. — С.85–89.
Саковец Т. Г. Клинические особенности поражения нервной системы у пациентов с болезнью Шёгрена // Практическая медицина. — 2017. — Т. 109, № 8. — С. 122–125.
Логвиненко О. А., Васильев В. И. Ассоциация между болезнью Шёгрена и лимфомами // Научно-практическая ревматология. — 2006. — № 3. — С. 67–76.
Васильев В. И., Пробатова Н. А., Тупицын Н. Н. и др. Лимфопролиферативные заболевания при болезни Шёгрена // Онкогематология. — 2007. — № 3 — С. 16–26.
Мирзакулова Н. Р., Уразалин Ж. Б., Ибрагимова Р. С. и др. Диагностика болезни Шёгрена // Вестник КазНМУ. — 2014. — № 5. — С. 225–227.
Hicks L. First Prospective Study Finds Pregnancies With Sjögren's to Be Largely Safe // Medscape. — 2023.

