Определение болезни. Причины заболевания
Аномалия Эбштейна (Ebstein's anomaly) — это врождённый порок правых отделов сердца, при котором фиброзное кольцо трикуспидального (трёхстворчатого) клапана расширено, а его створки смещены, что приводит к уменьшению объёма правого желудочка.
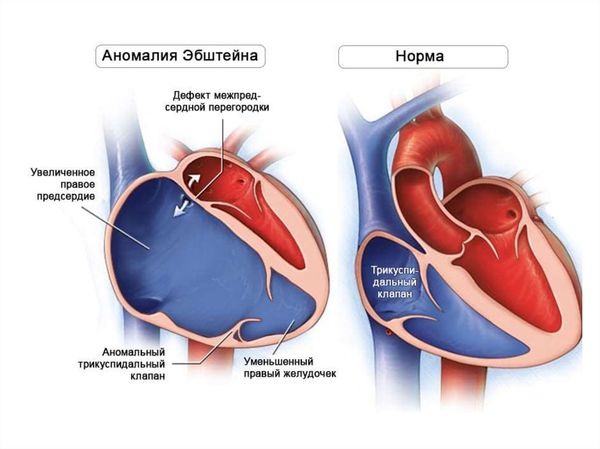
Сердце при аномалии Эбштейна и в норме
Проявления этого порока варьируют от тяжёлой сердечной недостаточности у новорождённых, требующей срочной операции, до бессимптомных изменений, которые выявляются случайно при эхокардиографии (ЭхоКГ).
Распространённость
Аномалия Эбштейна (АЭ) — достаточно редкая патология: по данным ряда исследователей, она встречается примерно в 1 случае на 20 000 новорождённых. Среди всех случаев врождённых пороков сердца её частота составляет от 0,7 до 1 % [1].
Причины и факторы риска
АЭ связана с различными генетическими факторами. Согласно исследованиям, аномалия чаще выявляется у близнецов и людей с семейным анамнезом врождённых пороков сердца, что указывает на важность наследственности [1][2][3]. Среди молекулярно-генетических причин выделяют мутации в гене транскрипционного фактора Nkx2.5 и делецию (потерю) участков генома 10p13–р14 и 1p34.3–p36.11 [2][4][5].
Также на развитие АЭ влияют репродуктивные и экологические риски:
- приём в первом триместре беременности препаратов лития (психотропных лекарств, которые стабилизируют настроение);
- приём во время беременности бензодиазепинов (препаратов с седативным, успокоительным, снотворным и противосудорожным действием);
- приём матерью других медикаментов для лечения психических заболеваний (независимо от конкретного препарата);
- материнский диабет (прегестационный и гестационный);
- экологические токсичные воздействия, такие как курение и органические растворители [1][2].
Сопутствующие пороки и нарушения сердечного ритма при АЭ
При аномалии Эбштейна может возникать синдром Вольфа — Паркинсона — Уайта, который проявляется приступами учащённого сердцебиения.
Также при АЭ часто встречаются сопутствующие врождённые пороки сердца: дефект межпредсердной перегородки (ДМПП), пролапс передней створки митрального клапана и некомпактный (губчатый) миокард левого желудочка. Реже АЭ сочетается с двустворчатым аортальным клапаном, коарктацией аорты, атрезией или стенозом лёгочной артерии [6].
Симптомы аномалии Эбштейна
Отличительным признаком при АЭ является правожелудочковая недостаточность, которая проявляется в виде цианоза (синюшности) кожи и губ, одышки и перебоев в работе сердца (аритмий).
В зависимости от симптомов пациентов можно условно разделить на три группы:
- Бессимптомные. У пациентов этой группы нет жалоб и проявлений недостаточности кровообращения даже при физической нагрузке. У них сердце работает почти как у здоровых, порок выражен слабо.
- С симптомами, возникающими при физической нагрузке. У этих пациентов признаки болезни появляются только во время физической активности. Это может быть учащённое сердцебиение или нерегулярный пульс, одышка, иногда синеватый оттенок кожи или губ. В покое они, как правило, чувствуют себя нормально.
- С симптомами в состоянии покоя. Пациентов беспокоит постоянная одышка, быстрая утомляемость, непереносимость физической нагрузки, иногда — увеличение печени (гепатомегалия), ощущение тяжести в правом подреберье, головокружения и обмороки при резкой смене положения тела [1].
Патогенез аномалии Эбштейна
Сердце человека состоит из четырёх камер: две верхние камеры — предсердия, две нижние — желудочки. Между предсердиями и желудочками находятся клапаны, которые плотно смыкаются и открываются только в одну сторону, обеспечивая принцип одностороннего движения крови в организме.
Аномалия Эбштейна формируется внутриутробно и проявляется значительными анатомо-функциональными изменениями правых отделов сердца, прежде всего трикуспидального клапана (ТК) и правого желудочка. Из-за смещения створок клапана часть правого желудочка атриализована, т. е. работает как предсердие и не выполняет свою насосную функцию. При этом объём самого желудочка уменьшен. Это ухудшает опорожнение правого желудочка, снижает насосную способность и усиливает клапанную недостаточность.
![Схематичное строение сердца при АЭ [14] Схематичное строение сердца при АЭ [14]](/media/bolezny/anomaliya-ebshtyayna/shematichnoe-stroenie-serdca-pri-ae-14_s.jpeg?dummy=1764590815274)
Схематичное строение сердца при АЭ [14]
Из-за замедленного кровотока и того, что часть правого желудочка работает как пассивный резервуар, а не как насос, правый желудочек выбрасывает меньше крови в лёгкие, где она должна насыщаться кислородом. В результате в организме становится меньше кислорода, что вызывает синюшность и одышку.
Из-за расширения клапанного кольца происходит регургитация — кровь вместо того, чтобы из правого желудочка поступать в лёгкие и насыщаться кислородом, частично возвращается в правое предсердие. А если между предсердиями есть отверстие (дефект межпредсердной перегородки или открытое овальное окно), то наблюдается шунтирование — эта венозная кровь из правого предсердия напрямую перетекает в левое предсердие и смешивается с уже насыщенной кислородом кровью. В итоге вся кровь, которая идёт по телу, становится беднее кислородом — кожа и губы синеют (возникает цианоз).
Часто возникают нарушения ритма — предсердные и предсердно-желудочковые аритмии, включая синдром Вольфа — Паркинсона — Уайта. Ритм нарушается, так как из-за смещения створок ТК могут формироваться дополнительные проводящие пути. Они обходят атриовентрикулярный узел — место, где в норме электрический импульс задерживается, поэтому по этим путям импульсы проходят быстрее. Это и объясняет аритмии [1].
Расширение правого предсердия из-за перегрузки и регургитации способствует развитию многоочаговой предсердной активности и круговых волн возбуждения [7].
Классификация и стадии развития аномалии Эбштейна
В современной кардиохирургии для аномалии Эбштейна чаще всего используют две классификации:
- анатомическую — главным образом для интраоперационной оценки (т. е. оценки во время операции);
- эхокардиографическую — для предоперационной диагностики и прогноза.
Анатомическую классификацию предложил французский кардиохирург А. Карпантье (А. Carpentier) с соавторами в 1988 году [8]. Она делит АЭ на четыре типа, отражающие функциональный размер правого желудочка и степень смещения передней створки трикуспидального клапана:
- Тип А — у передней створки ТК нормальная морфология (форма, размер и подвижность), смещение септальной и задней створок не ограничивает объёмные показатели правого желудочка, размер правого желудочка достаточный.
- Тип В — у передней створки ТК аномальные хорды, но её подвижность сохранена, большая часть правого желудочка атриализована (работает как предсердие), но его функциональный размер достаточен.
- Тип С — у передней створки ТК ограничена подвижность, что может вызвать обструкцию (закупорку) в выводном тракте правого желудочка. Объём правого желудочка уменьшен, большая часть желудочка работает как предсердие.
- Тип D — створки ТК формируют «трикуспидальный мешок» из фиброзной ткани, сросшийся с внутренней поверхностью правого желудочка, единственной функциональной частью которого является его инфундибулярный отдел (сразу под клапаном).
![Анатомическая классификация аномалии Эбштейна [15] Анатомическая классификация аномалии Эбштейна [15]](/media/bolezny/anomaliya-ebshtyayna/anatomicheskaya-klassifikaciya-anomalii-ebshtyayna-15_s.jpeg?dummy=1764828643588)
Анатомическая классификация аномалии Эбштейна [15]
Эхокардиографическая классификация, предложенная австралийским кардиологом Д. С. Селермайером (D. S. Celermajer) и соавторами основана на отношении степени атриализованной части правого желудочка сердца к его функциональной части и конечному диастолическому размеру правого желудочка (его максимальному размеру в момент, когда желудочек полностью расслаблен и наполнен кровью до предела). Согласно этой классификации:
- 1-я степень — соотношение равно 0,5;
- 2-я степень — от 0,5 до 0,99;
- 3-я степень — от 1 до 1,49;
- 4-я степень — более 1,5 [9].
Эту классификацию широко используют в практике, чтобы оценивать степень сердечной дисфункции и прогноз для пациента. При соотношении выше 1,5 прогноз крайне неблагоприятный. Если показатель находится в диапазоне от 1 до 1,4, риск ранней смерти заметно ниже и составляет до 10 %, хотя у младенцев он может достигать 45 %. Когда соотношение меньше единицы, вероятность летального исхода крайне мала: до 92 % пациентов выживают [10].
Осложнения аномалии Эбштейна
Наиболее частыми осложнениями аномалии Эбштейна являются:
- Сердечная недостаточность. Из-за неправильной работы клапана и перегрузки правой части сердца может ухудшиться его способность перекачивать кровь. Это приводит к одышке, отёкам, быстрой утомляемости.
- Нарушения сердечного ритма (аритмии). У пациентов могут возникать перебои в работе сердца, которые ощущаются как «трепетания» или «замирания» сердца. В редких случаях могут возникать жизнеугрожающие аритмии, например фибрилляция желудочков [1].
- Парадоксальная эмболия. При наличии отверстия между предсердиями (открытого овального окна или ДМПП) есть риск, что тромбы (сгустки крови) из правого предсердия попадут в левое предсердие, а затем в большой круг кровообращения, что может привести к закупорке сосудов. Например, если закупорка будет в сосудах мозга, это грозит развитием ишемического инсульта (острого нарушения мозгового кровотока).
- Замедленное развитие у детей. У малышей с выраженной формой порока возможна задержка роста, плохой набор веса, быстрая утомляемость и частые простудные заболевания. Это связано с тем, что из-за нарушения нормального кровотока и недостаточного насыщения крови кислородом (особенно при выраженном сбросе венозной крови в артериальное русло) органы и ткани ребёнка постоянно испытывают кислородное голодание. Это приводит к снижению энергетических ресурсов организма, задержке роста и другим нарушениям.
- Инфекционный эндокардит. Повреждённые клапаны и внутренние структуры сердца подвержены воспалению при попадании бактерий в кровь (например, после стоматологических процедур или инфекций). Начальные симптомы инфекционного эндокардита при аномалии Эбштейна в целом схожи с проявлениями эндокардита при других врождённых пороках сердца и включают в себя лихорадку с ознобом, утомляемость, снижение аппетита, потерю веса, ночную потливость, мелкие кровоизлияния на коже и слизистых [11][12].
Многие осложнения можно предотвратить или контролировать, если своевременно обратиться к кардиологу и регулярно у него наблюдаться после постановки диагноза.
Диагностика аномалии Эбштейна
Аномалия Эбштейна редко диагностируется внутриутробно, поскольку при ЭхоКГ плода не всегда можно её обнаружить и отличить от других патологий. Из-за особенностей кровообращения и анатомии сердца у плода, а также ограниченных возможностей визуализации зачастую внутриутробно можно лишь заподозрить наличие аномалии. Окончательный диагноз чаще всего устанавливается уже после рождения.
При подозрении на врождённый порок сердца следует обратиться к кардиологу, предпочтительно со специализацией в области врождённых аномалий.
Сбор анамнеза (истории болезни)
На приёме кардиолог задаёт пациенту или его родителям (если пациент — маленький ребёнок) вопросы, которые помогают заподозрить наличие патологии:
- С какими жалобами вы обратились (одышка, утомляемость, сердцебиение, посинение губ)?
- С какого возраста появились симптомы?
- Были ли обмороки или эпизоды головокружения?
- Отмечаете ли вы перебои в работе сердца?
- Есть ли врождённые пороки сердца у родственников?
- Принимаете ли вы какие-либо лекарства?
Физикальное обследование
При физикальном обследовании врач может обратить внимание на характерные (патогномоничные) признаки аномалии Эбштейна:
- посинение губ, кожи или ногтевых лож;
- отставание в физическом развитии у детей, низкий рост;
- одышку, учащённое дыхание в покое или при минимальной нагрузке;
- выраженные сердечные шумы при аускультации (выслушивании);
- увеличение печени, отёки ног;
- в некоторых случаях определяется деформация грудной клетки (сердечный горб).
![Сердечный горб [19] Сердечный горб [19]](/media/bolezny/anomaliya-ebshtyayna/serdechnyy-gorb-19_s.jpeg?dummy=1764920230440)
Сердечный горб [19]
Инструментальная диагностика
Электрокардиограмма (ЭКГ)
ЭКГ у большинства пациентов с аномалией Эбштейна редко бывает в пределах нормы. Одним из характерных признаков является наличие высоких и расширенных зубцов P, что отражает гипертрофию (утолщение стенки) и дилатацию (расширение) правого предсердия. Часто выявляется полная или неполная блокада правой ножки пучка Гиса (нарушение прохождения импульсов).
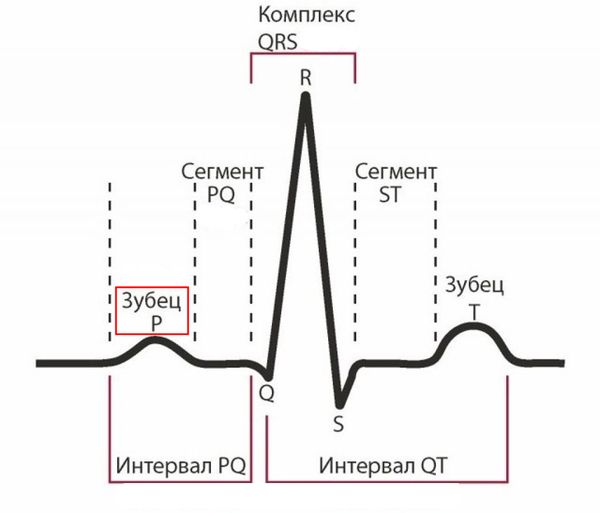
Нормальный комплекс QRS
Изменения комплекса QRS объясняются нарушениями внутрижелудочковой проводимости. Полная атриовентрикулярная блокада встречается редко, но блокада 1-й степени диагностируется примерно у 42 % пациентов [10].
Суточное мониторирование ЭКГ (СМЭКГ)
СМЭКГ выполняется пациентам с подозрением на нарушение ритма сердца или с диагностированной аритмией, а также для оценки эффективности антиаритмической терапии.
Рентгенография
Обзорная рентгенография органов грудной клетки позволяет выявить характерные признаки, особенно при выраженной форме порока:
- шаровидная или округлая конфигурация сердца преимущественно за счёт увеличения правого предсердия и атриализованной части правого желудочка;
- кардиоторакальный индекс (отношение поперечного размера сердца к поперечному размеру грудной клетки) более 50 %, у некоторых пациентов он достигает 60–65 %, что указывает на кардиомегалию (увеличение сердца).
![Обзорная рентгенография грудной клетки. Шаровидная конфигурация тени сердца. Выраженное увеличение правых камер сердца [16] Обзорная рентгенография грудной клетки. Шаровидная конфигурация тени сердца. Выраженное увеличение правых камер сердца [16]](/media/bolezny/anomaliya-ebshtyayna/obzornaya-rentgenografiya-grudnoy-kletki-sharovidnaya-konfiguraciya-teni-serdca-vyrazhennoe-uvelichenie-pravyh-kamer-serdca-16_s.jpeg?dummy=1764594150349)
Обзорная рентгенография грудной клетки. Шаровидная конфигурация тени сердца. Выраженное увеличение правых камер сердца [16]
Рентгенография органов грудной клетки относится к рутинным исследованиям. Её выполняют пациентам, которые поступают с симптомами хронической сердечной недостаточности. Рентгенологические признаки сами по себе не являются специфичными только для аномалии Эбштейна (т. е. могут быть и при других патологиях). Поэтому только по рентгену нельзя точно поставить этот диагноз. Однако рентгенография широко доступна и позволяет сразу определить патологию правых отделов сердца, а в сочетании с данными ЭКГ и ЭхоКГ помогает заподозрить этот диагноз и уточнить степень выраженности порока.
Эхокардиография (ЭхоКГ)
Является основным методом диагностики АЭ. Это исследование позволяет в деталях оценить строение и функцию трикуспидального клапана, а также определить размеры полостей сердца. Ключевым Эхо-признаком заболевания считается апикальное (к верхушке сердца) смещение створок ТК, особенно септальной и задней. Смещение рассматривают по отношению к передней створке митрального клапана: если оно больше 8 мм/м² площади поверхности тела, это считается диагностическим критерием.
Ещё одним признаком является наличие атриализованной части правого желудочка. Важно, что суммарная площадь правого предсердия и атриализованного сегмента желудочка может превышать объём функционирующего правого желудочка.
![Апикальное смещение створок трикуспидального клапана на ЭхоКГ [18] Апикальное смещение створок трикуспидального клапана на ЭхоКГ [18]](/media/bolezny/anomaliya-ebshtyayna/apikalnoe-smeshenie-stvorok-trikuspidalnogo-klapana-na-ehokg-18_s.jpeg?dummy=1764826097553)
Апикальное смещение створок трикуспидального клапана на ЭхоКГ [18]
Эхокардиография позволяет определить степень выраженности порока, принять решение о целесообразности вмешательства и выбрать оптимальную тактику хирургического лечения.
Лабораторная диагностика
В лабораторных анализах нет никаких характерных показателей, которые могли бы указать именно на аномалию Эбштейна.
Дифференциальная диагностика
В некоторых случаях, например при атипичном течении аномалии Эбштейна, требуется провести дифференциальную диагностику, т. е. исключить другие состояния, похожие на эту аномалию. К таким состояниям относятся:
- Изолированная трикуспидальная дисплазия. Это достаточно редкая врождённая аномалия ТК без смещения его септальной створки.
- Лёгочная гипертензия (повышенное давление в лёгочной артерии). Приводит к дилатации (расширению) правых камер сердца и функциональной трикуспидальной недостаточности, однако сам клапан не изменён.
- Интермиттирующая (периодическая) трикуспидальная обструкция (закупорка). Это состояние, когда объёмные новообразования правого предсердия, например миксома, блокируют створки ТК и вызывают схожую симптоматику.
Основным методом диагностики, позволяющим исключить патологии, которые могут имитировать характерные признаки аномалии Эбштейна, является ЭхоКГ: она позволяя выявить характерное смещение створок клапана и атриализацию правого желудочка. Если с помощью обычного ЭхоКГ не удаётся рассмотреть клапаны сердца, может выполняться чреспищеводная ЭхоКГ, КТ и МРТ [1].
Лечение аномалии Эбштейна
Лечение может быть как медикаментозным, так и хирургическим.
Медикаментозная терапия
Пациентам с аномалией Эбштейна и признаками правожелудочковой недостаточности врач может назначить петлевые диуретики для снижения объёмной нагрузки на правый желудочек.
Сердечные гликозиды при аномалии Эбштейна применяются с осторожностью, поскольку у таких пациентов часто бывает склонность к аритмиям, особенно при наличии дополнительных проводящих путей (например, при синдроме Вольфа — Паркинсона — Уайта). Гликозиды могут усиливать проводимость по атипичным путям и способствовать развитию опасных тахиаритмий. Именно поэтому в международных и национальных рекомендациях подчёркивается необходимость осторожного назначения этой группы препаратов. Их использование допустимо только при строгих показаниях (например, при выраженной недостаточности и сниженной фракции выброса), под тщательным контролем ЭКГ и после исключения дополнительных путей.
Антиаритмические препараты редко дают устойчивый эффект и часто вызывают побочные реакции. При фибрилляции предсердий или при парадоксальных эмболиях в анамнезе (т. е. если в прошлом были парадоксальные эмболии) обоснован приём пероральных антикоагулянтов [9].
Тем не менее важно отметить, что сердечная недостаточность при аномалии Эбштейна связана преимущественно с врождёнными морфофункциональными нарушениями и ключевым методом лечения этой аномалии и связанной с ним сердечной недостаточности остаётся хирургическая коррекция порока.
Хирургическое лечение
У детей, переживших младенческий период, аномалия Эбштейна может долго протекать относительно благоприятно, поэтому операцию откладывают до появления симптомов. Хирургическое вмешательство может проводиться при признаках ухудшения: увеличении размеров сердца, снижении функции правого желудочка, аритмиях. Однако важно учитывать, что при прогрессировании симптомов хронической сердечной недостаточности эффективность медикаментозной терапии снижается, а риски операции возрастают.
Имплантация окклюдера
Если у пациента нет явных симптомов (цианоз проявляется только при физической нагрузке), нет выраженной недостаточности ТК, но есть отверстие между предсердиями (ДМПП или открытое овальное окно), то это отверстие могут закрыть с помощью окклюдера. Это процедура позволяет устранить гипоксемию (недостаток кислорода в крови) и существенно снизить риски парадоксальных эмболий.
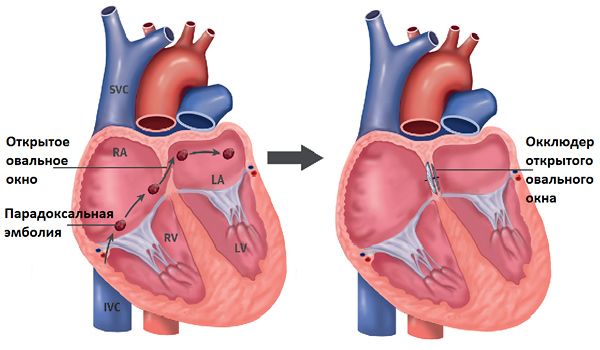
Закрытие открытого овального окна при помощи окклюдера
Однако, если есть показания к радикальной коррекции порока, пластику ДМПП или открытого овального окна и реконструкцию ТК выполняют одномоментно через правопредсердный доступ.
Пластика (реконструкция) трикуспидального клапана
Такое лечение показано пациентам с аномалией Эбштейна и выраженной трикуспидальной регургитацией (обратным током крови из правого желудочка в правое предсердие). Операция необходима при признаках сердечной недостаточности или сниженной физической выносливости. При наличии условий предпочтение отдают пластике клапана, а не протезированию. Вмешательство проводят в условиях искусственного кровообращения.
Оптимальной методикой является конусная реконструкция, предложенная da Silva в 2007 году [13]. Она направлена на восстановление анатомии подклапанных структур и улучшение функции клапана.
Этапы конусной реконструкции ТК при аномалии Эбштейна:
- Подключение аппарата искусственного кровообращения по схеме: аорта — полые вены.
- Иссечение (деламинация) передней створки ТК.
- Конусовидная форма клапана создаётся за счёт поворота мобилизованных тканей по часовой стрелке к сохранённым структурам септальной створки.
- Ушивание (пликация) атриализованной части правого желудочка.
- Подшивание (фиксация) створок неотрикуспидального клапана к фиброзному кольцу.
- Укрепление фиброзного кольца ТК фетровой полоской.
![Этапы конусной реконструкции ТК при аномалии Эбштейна [17] Этапы конусной реконструкции ТК при аномалии Эбштейна [17]](/media/bolezny/anomaliya-ebshtyayna/etapy-konusnoy-rekonstrukcii-tk-pri-anomalii-ebshtyayna-17_s.jpeg?dummy=1764831120514)
Этапы конусной реконструкции ТК при аномалии Эбштейна [17]
Протезирование трикуспидального клапана
Протезирование ТК проводится, если клапан невозможно восстановить. Для этого могут использоваться как биологические, так и механические клапаны.
Механические клапаны чаще представляют собой двустворчатые конструкции. Выбор типа протеза зависит от возраста пациента, клинической ситуации и риска тромбообразования.
После протезирования ТК требуется наблюдение врача. Цели такого наблюдения:
- контроль свёртываемости крови (в том числе международного нормализованного отношения — МНО);
- оценивать функцию протеза или пластики для раннего выявления нарушений и осложнений;
- профилактика инфекционного эндокардита: она включает приём системных антибиотиков перед стоматологическими вмешательствами, а также соблюдение гигиены кожи и полости рта, санацию, обработку ран и лечение хронических очагов инфекции [1].
Имплантация электрокардиостимулятора (ЭКС)
Около 4 % пациентов с аномалией Эбштейна нуждаются в постоянной электрокардиостимуляции. Часто показанием для имплантации ЭКС является атриовентрикулярная блокада, реже дисфункция синусового узла. Выбор типа стимуляции определяется клинической ситуацией и характером аритмии [10].

Электрокардиостимулятор
Радиочастотная абляция
Применяется как симптоматическое лечение при тахиаритмиях у пациентов с аномалией Эбштейна. Она показана при документированных приступах тахикардии. Однако эффективность процедуры у таких пациентов ниже, чем при нормальной анатомии сердца [10].
Прогноз. Профилактика
Прогноз при аномалии Эбштейна варьирует от благоприятного до неблагоприятного и определяется:
- анатомо-функциональными особенностями порока (степенью смещения створок ТК, выраженностью его регургитации, объёмом функционального правого желудочка);
- наличием сопутствующих нарушений ритма;
- степенью лёгочной гипоперфузии (недостаточного поступления крови в лёгкие);
- состоянием миокарда.
Наиболее благоприятный прогноз наблюдается при минимальной регургитации, удовлетворительной функции правого желудочка и отсутствии выраженной аритмии. Наименее благоприятный — при тяжёлой трикуспидальной недостаточности, значительном смещении створок, дилатации (расширении) правых отделов сердца и аритмиях, которые плохо поддаются лечению.
До операции врач может рекомендовать ограничить физическую активность, особенно если есть гипоксия (кислородное голодание), одышка, тахиаритмии или признаки сердечной недостаточности. После радикальной коррекции большинство пациентов возвращаются к нормальной жизни, однако ограничение тяжёлых физических нагрузок может сохраняться. Также после операции пациентам важно находиться под динамическим наблюдением врача-кардиолога и контролировать сердечный ритм.
Профилактика аномалии Эбштейна
Чтобы снизить риск формирования этого порока у ребёнка, рекомендуется:
- Отказаться от приёма тератогенных препаратов (в том числе бензодиазепинов и солей лития) во время беременности. Эта мера помогает снизить риск развития не только аномалии Эбштейна, но и других врождённых пороков сердца.
- Пройти генетическое консультирование, если есть семейные формы врождённых пороков сердца.
- Планировать беременность и проходить прегравидарную подготовку.
- Контролировать фоновые заболевания, TORCH-инфекций и избегать гипоксии и токсических воздействий на плод.
Список литературы
Ассоциация сердечно-сосудистых хирургов России. Российское кардиологическое общество. Ассоциация детских кардиологов России. Аномалия Эбштейна: клинические рекомендации — 2024. — 64 с.
Harvey R. P. NK-2 homeobox genes and heart development // Dev Biol. — 1996. — Vol. 178, № 2. — Р. 203–216.ссылка
Correa-Villaseñor A., Ferencz C., Neill C. A., Wilson P. D., Boughman J. A. Ebstein's malformation of the tricuspid valve: genetic and environmental factors. The Baltimore-Washington Infant Study Group // Teratology. — 1994. — Vol. 50, № 2. — Р. 137–147.ссылка
Postma A. V., van Engelen K., van de Meerakker J. et al. Mutations in the sarcomere gene MYH7 in Ebstein anomaly // Circ Cardiovasc Genet. — 2011. — Vol. 4, № 1. — Р. 43–50. ссылка
Пеняева Е. В. Генетические аспекты аномалии Эбштейна и связанных с ней заболеваний сердца // Вестник Российской академии медицинских наук. — 2021. — Т. 76, № 1. — С. 67–74.
Attenhofer Jost C. H., Connolly H. M., Edwards W. D. et al. Ebstein's anomaly — review of a multifaceted congenital cardiac condition // Swiss Med Wkly. — 2005. — Vol. 135, № 19–20. — Р. 269–281.ссылка
Possner M., Gensini F. J., Mauchley D. C., Krieger E. V., Steinberg Z. L. Ebstein's Anomaly of the Tricuspid Valve: an Overview of Pathology and Management // Curr Cardiol Rep. — 2020. — Vol. 22, № 12. — Р. 157.ссылка
Carpentier A., Chauvaud S., Macé L. et al. A new reconstructive operation for Ebstein's anomaly of the tricuspid valve // J Thorac Cardiovasc Surg. — 1988. — Vol. 96, № 1. — Р. 92–101.ссылка
Celermajer D. S., Bull C., Till J. A. et al. Ebstein's anomaly: presentation and outcome from fetus to adult // J Am Coll Cardiol. — 1994. — Vol. 23, № 1. — Р. 170–176.ссылка
Абралов Х. К., Алимов А. Б. Диагностика и хирургическое лечение аномалии Эбштейна // Вестник Национального медико-хирургического Центра им. Н. И. Пирогова. — 2016. — Т. 11, № 1. — С. 10–21.
Mavroudis C., Dearani J. A. Atlas of Adult Congenital Heart Surgery. — Springer, 2020. — 734 p.
Бокерия Л. А., Подзолков В. П., Сабиров Б. Н. Аномалия Эбштейна. — М.: НЦССХ им. А. Н. Бакулева РАМН, 2005. — С. 151–206.
da Silva J. P., Baumgratz J. F., da Fonseca L., Franchi S. M. et al. The cone reconstruction of the tricuspid valve in Ebstein's anomaly. The operation: early and midterm results // J Thorac Cardiovasc Surg. — 2007. — Vol. 133, № 1. — Р. 215–223. ссылка
Gupta A., Prabhu M. A., Campbell T., Turnbull S. et al. Ebstein's anomaly: an electrophysiological perspective // J Interv Card Electrophysiol. — 2024. — Vol. 67, № 4. — P. 887–900.ссылка
Bourzeg K., Choukri M. A., Zerhoudi R., Cherki A. et al. Atypical chest pain revealing an asymptomatic Ebstein´s anomaly: case report // Pan Afr Med J. — 2022. — Vol. 43, № 118.ссылка
Ebstein anomaly // Radiopaedia.org. — 2025.
Holst K. A., Connolly H. M., Dearani J. A. Ebstein's Anomaly // Methodist DeBakey Cardiovascular Journal. — 2019. — Vol. 15, № 2. — P. 138–144.ссылка
Maliga O., Avramov S. Echocardiographic Diagnosis of Ebstein Anomaly // Scientific Collection «InterConf». — 2021. — № 55. — P. 217–224.

