Определение болезни. Причины заболевания
Гестационный сахарный диабет (ГСД) — это нарушение углеводного обмена, которое развилось во время беременности. При этом на момент зачатия уровень глюкозы в крови будущей мамы не был высоким. Данный вид сахарного диабета может возникнуть при любой беременности, особенно многоплодной и наступившей в результате ЭКО.
Развитие сахарного диабета во время беременности
Распространённость ГСД в мире увеличивается также, как ожирение, предиабет и сахарный диабет 2-го типа. По оценкам Международной Диабетической Федерации, приблизительно 14 % беременностей протекают с ГСД, в исходе которых рождается 18 миллионов детей в год[1]. Все эти дети находятся в группе риска развития ожирения и сахарного диабета 2-го типа. Именно с появлением таких детей частично связан рост заболеваемости диабетом 2-го типа в целом.
Снизить риск развития ГСД у беременной можно, если вовремя его диагностировать и компенсировать нарушение обмена углеводов.
Развитие ГСД связано с генетической предрасположенностью. Она "активируется" под воздействием множества факторов риска[2][3][4]:
- избыточный вес или ожирение до беременности (увеличивает риск ГСД в 1,77-5,55 раза[6]);
- чрезмерная прибавка в весе во время беременности;
- приверженность западной диете — употребление фастфуда и другой пищи, богатой углеводами, транс-жирами;
- дефицит микроэлементов;
- возраст матери — в основном патология возникает с 25 лет, а также при первых родах после 35 лет и позже;
- отягощённый семейный анамнез по нарушениям углеводного обмена — наличие родственников, которые болели сахарным диабетом 2-го типа или ожирением;
- ГСД в анамнезе самой пациентки;
- отягощённый акушерский анамнез — синдром поликистозных яичников, мертворождение или хроническое невынашивание беременности (больше трёх самопроизвольных абортов в I или II триместрах беременности);
- макросомия (рождение крупного ребёнка) и пороки развития у ранее рождённых детей;
- глюкозурия — выведение из организма глюкозы вместе с мочой;
- курение во время беременности (увеличивает риск ГСД в два раза)[5].
Симптомы гестационного сахарного диабета
Симптомы гипергликемии — высокого уровня глюкозы в крови — будут наблюдаться уже в первом триместре. Они могут быть схожи с признаками токсикоза беременных, поэтому таким пациенткам рекомендуется определить концентрацию глюкозы в крови натощак.
При обращении к врачу беременные могут жаловаться на сухость во рту, жажду, увеличение количества выпиваемой жидкости (больше 2 л), обильное выделение мочи, повышенный или пониженный аппетит, слабость, похудание, кожный зуд, особенно в области промежности, нарушение сна. Они склонны к гнойничковым заболеваниям кожи и фурункулёзу. Однако все эти признаки более характерны для пациенток с манифестным сахарным диабетом.
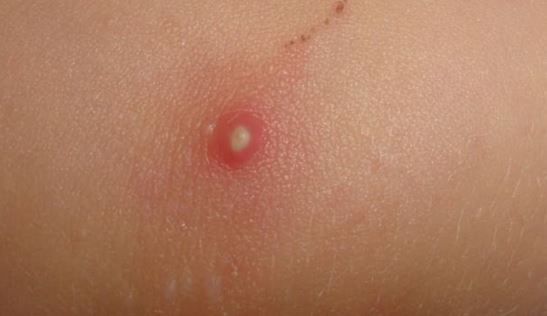
Фурункул
Если же углеводный обмен у женщины был нарушен до беременности, то она может жаловаться на ухудшение зрения, снижение чувствительности ног и отёчность.
Пациентки с ГСД могут не предъявлять никаких жалоб, связанных с гипергликемией. Тогда диагноз устанавливается либо по уровню глюкозы в крови натощак, либо по результатам перорального глюкозотолерантного теста (ПГТТ). Иногда поводом для проведения обследования на наличие нарушений углеводного обмена могут служить признаки диабетической фетопатии (внутриутробных осложнений), обнаруженные во время УЗИ, — буккальный индекс, непропорциональный рост плода, многоводие и другие.
Патогенез гестационного сахарного диабета
Во время здоровой беременности организм матери изменяется, чтобы обеспечить потребности растущего плода: адаптируется сердечно-сосудистая, почечная, дыхательная, метаболическая и эндокринная системы. Изменяется и чувствительность к инсулину: она увеличивается, способствуя усвоению глюкозы и её отложению в виде жировых запасов. Однако в дальнейшем также увеличивается выработка материнских и плацентарных гормонов, таких как эстроген, прогестерон, лептин, кортизол, плацентарный лактоген и плацентарный гормон роста. Они подавляют действие инсулина и приводят к развитию физиологической инсулинорезистентности — устойчивости к инсулину. В итоге уровень глюкозы в крови слегка повышается. Эта глюкоза легко транспортируется через плаценту к плоду, она необходима для его роста.
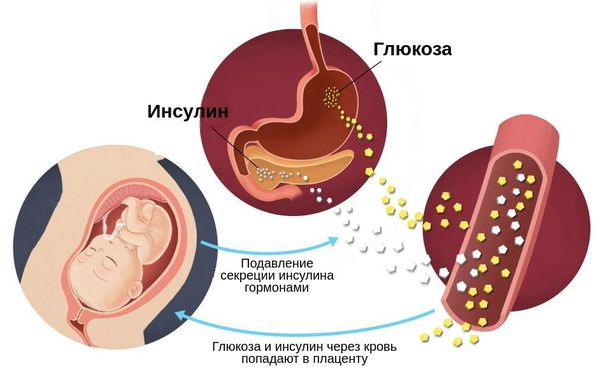
Физиологическая инсулинорезистентность
Такие изменения при беременности в норме компенсируются за счёт увеличения и новообразования клеток поджелудочной железы, а также постепенного увеличения вырабатываемого инсулина β-клетками[7].
К дисфункции β-клеток во время беременности может привести множество факторов, перечисленных выше (например, увеличение жировой ткани, снижение физической активности, усиление деградации инсулина и другие). Каждый фактор риска прямо или косвенно связан с нарушенной работой клеток и/или чувствительностью к инсулину — гормону, который регулирует обмен углеводов в организме. В итоге развивается уже патологическая инсулинорезистентность, которая является основополагающим звеном в развитии гипергликемии (высокого уровня глюкозы в крови) во время беременности[2][8].
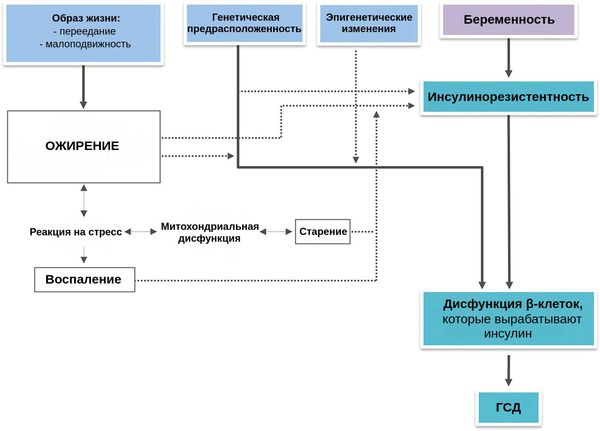
Факторы, лежащие в основе ГСД
В большинстве случаев эти нарушения существуют ещё до беременности и могут прогрессировать. По этой причине повышается риск развития сахарного диабета 2-го типа после беременности, осложнённой ГСД.
ГСД и микробиота кишечника
Появляются доказательства того, что кишечный микробиом — сообщество микробов, обитающих в кишечнике — может воздействовать на метаболические заболевания, в том числе на развитие ГСД.
На состав кишечного микробиома влияют как события в начале жизни (преждевременные роды, кормление грудью), так и события в более позднем возрасте (диетические привычки и пристрастия, применение антибиотиков).
У людей со здоровым метаболизмом и пациентов с ожирением микробиом кишечника различен. Анализ бактерий кала у женщин с ГСД в анамнезе выявил более низкое содержание бактерий семейства Firmicutes и более высокую долю бактерий семейства Prevotellaceae по сравнению с женщинами с нормальным углеводным обменом во время беременности[9]. Подобные ассоциации наблюдаются при ожирении, сахарном диабете 2-го типа, НАЖБП и гиперхолестеринемии[7].
Firmicutes перерабатывают растительные полисахариды, поэтому высокое содержание клетчатки в пище увеличивает концентрацию этих бактерий, а животные белки, наоборот, снижают. По-видимому, это свойства Firmicutes имеют отношение к патогенезу ГСД, хотя механизмы, лежащие в основе этого влияния, неизвестны.
Prevotellaceae — это бактерии, разрушающие муцин (основной компонент слизистой кишечника). Эти микроорганизмы могут способствовать увеличению проницаемости кишечника. Считается, что повышение проницаемости облегчает движение медиаторов воспаления из кишечника в кровоток, содействуя развитию и прогрессированию системной инсулинорезистентности[7].
Классификация и стадии развития гестационного сахарного диабета
Собственной классификации у ГСД не существует. Он относится к разновидностям сахарного диабета, который подразделяют на следующие виды:
- Диабет 1-го типа;
- Диабет 2-го типа;
- Специфические типы диабета:
- диабет MODY;
- диабет, возникший вследствие панкреатита;
- ГСД, возникающий во время беременности (не путать с манифестным сахарным диабетом) и другие.
Сахарный диабет 1-го типа чаще всего встречается в детском и подростковом возрасте. Он связан с наличием аутоантител к инсулину, тирозинфосфатазе и островковым клеткам поджелудочной железы. Аутоантитела приводят к деструкции β-клеток и, как следствие, к абсолютной недостаточности инсулина.
Сахарный диабет 2-го типа чаще диагностируется с возрастом. Его патогенез похож на патогенез ГСД. В основе также лежит инсулинорезистентность — относительная недостаточность инсулина из-за нарушения работы β-клеток, которое приводит к гипергликемии. Так как выработка своего собственного инсулина в организме не нарушена, симптомы гипергликемии носят менее выраженный характер.
Диабет MODY — это диабет зрелого типа, который встречается у молодых людей и обусловлен генетически. Начинается это заболевание у людей до 25 лет. Сопровождается первичным дефектом в работе β-клеток поджелудочной железы.
Манифестный сахарный диабет — это нарушение концентрации глюкозы в крови, которое существовало ещё до беременности, но было диагностировано только во время беременности. Манифестным может быть как сахарный диабет 1-го и 2-го типа, так и другие специфические типы этого заболевания. Точный диагноз устанавливается уже после родов.
Осложнения гестационного сахарного диабета
ГСД может спровоцировать значительные неблагоприятные последствия у матери и у ребёнка, причём как ближайшие, так и отдалённые.
Осложнения у ребёнка
Гипергликемия у матери приводит к гипергликемии у плода, так как глюкоза матери легко переносится через плаценту. На повышение концентрации глюкозы реагирует поджелудочная железа плода: она начинает вырабатывать больше собственного инсулина. Это приводит к гиперинсулинемии — повышению уровня инсулина в крови плода. Именно гиперинсулинемия плода становится причиной большинства диабетических фетопатий[8].
Макросомия является одной из наиболее важных проблем. Чрезмерное увеличение плода стимулируется влиянием инсулина. Он приводит к отложению большого количества подкожного жира и широким плечам ребёнка, которые не соответствуют тазу матери, из-за чего во время родов возникают травмы.
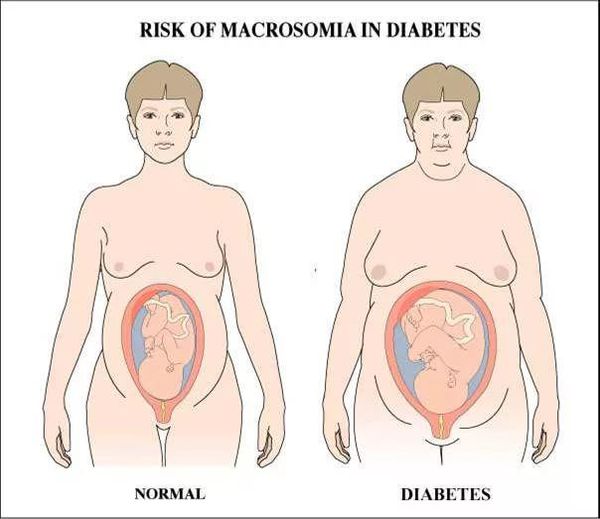
Макросомия
Младенцы матерей с ГСД, которые родились недоношенными, более склонны к развитию респираторного дистресс-синдрома (воспалительному поражению лёгких) и других проблем, связанных с рождением раньше срока.
При рождении младенцы с гиперинсулинемией склонны к гипогликемии — пониженному уровню глюкозы в крови. Она связана с внезапной изоляцией ребёнка от материнского источника глюкозы на фоне высокой концентрации собственного циркулирующего инсулина. Гипогликемия — экстренное состояние. Оно требует наблюдения, а иногда — интенсивной терапии и введения глюкозы внутривенно.
Помимо гипогликемии у детей часто наблюдается снижение кальция и повышение билирубина в крови, а также полицитемия — увеличение эритроцитов, лейкоцитов и тромбоцитов.
У женщин с ГСД и сопутствующим ожирением риск рождения мёртвого ребёнка выше в пять раз по сравнению с женщинами без нарушения углеводного обмена во время беременности[4].
Также у детей, рождённых от матерей с ГСД, повышен риск развития как ожирения, так и диабета в более позднем возрасте[9][10][11][12].
Осложнения у матери
ГСД оказывает огромное влияние на здоровье матери. Если это заболевание не диагностировать и недолечить, то оно может спровоцировать преэклампсию (высокое давление и протеинурия, которые впервые возникли после 20-й недели беременности), эклампсию (судороги у людей с преэклампсией), преждевременные роды и кесарево сечение[13]. Диагностика и лечение на ранних этапах снижают эти неблагоприятные риски[14][15].
Сам по себе ГСД не является показанием к кесареву сечению. Оно может потребоваться при наличии осложнений. Например, в случае преэклампсии иногда роды искусственно стимулируют до того, как шейка матки "созреет". Это повышает вероятность кесарева сечения. При предполагаемой массе плода от 4500 г и более рекомендуется рассмотреть первичное кесарево сечение без родов, чтобы избежать дистоции плечиков — затруднённого выведения плечиков ребёнка через естественные родовые пути[16].
В более долгосрочной перспективе ГСД можно рассматривать как фактор риска развития сахарного диабета 2-го типа и ожирения. Исследования показали, что примерно у 50 % женщин с ГСД диабет развился в течение 20 лет после беременности[17][18]. Приблизительно у 10 % пациенток с ГСД сахарный диабет 2-го типа разовьётся вскоре после родов, и ещё у 70 % сахарный диабет проявится в течение 5-15 лет[19]. Риск диабета выше у тех женщин, которым была назначена инсулинотерапия во время ГСД[20]. Другие исследования также подтвердили повышенный риск развития сахарного диабета. Его величина зависит от распространённости диабета 2-го типа среди населения[11][21][22].
Кроме того, было доказано, что у женщин с ГСД в анамнезе риск развития сердечно-сосудистых заболеваний выше на 63 % по сравнению с женщинами с нормальным углеводным обменом во время беременности[23]. Так как данные заболевания являются основной причиной смерти в мире, это вызывает серьёзную озабоченность.
Диагностика гестационного сахарного диабета
Диагностика ГСД сводится к определению уровня глюкозы в крови натощак. Кровь для анализа берётся только из вены. Определять гликемию с помощью анализа крови из пальца по уровню цельной капиллярной крови или глюкометром недопустимо, так как эти исследования не могут обнаружить нарушения углеводного обмена.
Забор крови для определения уровня гликемии
Перед измерением уровня глюкозы в венозной крови нельзя есть в течение 8-12 часов.
Полностью исключить ГСД это рутинное исследование не может, так как гликемия натощак у беременных всегда ниже, чем есть на самом деле. Поэтому всем беременным настоятельно рекомендуется проводить нагрузочный тест ПГТТ — пероральный глюкозотолерантный тест. Иначе его называют "тест на толерантность к глюкозе".
ПГТТ является оптимальным способом диагностики ГСД. Его проводят на 24-32 недели беременности только в лаборатории. Использование глюкометров запрещено.
Этапы ПГТТ[24]:
- Берётся кровь натощак;
- В течение пяти минут после взятия пробы пьётся специальный раствор из 75 г глюкозы и 250-300 мл воды (обычный пищевой сахар и любая еда для теста не подходят);
- Через один и два часа берутся повторные пробы крови.
Во время теста пациентка должна сидеть на стуле, дёргаться и ходить запрещено, можно пить воду.
Как подготовиться к ПГТТ[24]:
- минимум за три дня до теста пациентка должна полноценно питаться (не менее 150 г углеводов в день);
- перед самим тестом обязательно ночное голодание в течение 8-14 часов;
- последний приём пищи должен содержать 30-50 г углеводов;
- ночью и утром перед тестом пить воду нельзя;
- до проведения теста запрещено курить;
- если пациентка принимает лекарства, которые влияют на уровень глюкозы в крови (например, глюкокортикоиды), то их приём по возможности нужно отложить до окончания теста.
Противопоказания к ПГТТ[24]:
- индивидуальная непереносимость глюкозы;
- манифестный сахарный диабет;
- заболевания желудочно-кишечного тракта, при которых нарушено всасывание глюкозы (например, демпинг-синдром);
- ранний токсикоз во время беременности (тошнота, рвота);
- строгий постельный режим;
- острые воспалительные или инфекционные заболевания;
- обострение хронического панкреатита;
- внутривенное введение гексопреналина.
Для установления диагноза ГСД по результатам ПГТТ достаточно одного из указанных изменений глюкозы[24]:
- натощак — ≥ 5,1, но < 7,0 ммоль/л;
- через час после нагрузки — ≥ 10,0 ммоль/л;
- через два часа после нагрузки — ≥ 8,5, но < 11,1 ммоль/л.
Норма уровня глюкозы в крови у беременной при ПГТТ через два часа — ≥ 7,8 ммоль/л, но < 8,5 ммоль/л (у небеременных этот показатель указывает на нарушение толерантности).
Если при проведении теста до 24 недели значение глюкозы в крови натощак ≥ 5,1 ммоль/л, то тест с нагрузкой проводить не рекомендуется, так как на фоне соблюдения диетических рекомендаций результаты теста буду недостоверными.
Помимо прочего беременным рекомендован анализ утренней порции мочи на альбуминурию (соотношение альбумин/креатинин), консультация офтальмолога для осмотра глазного дна[24].
Пациенткам с ГСД рекомендовано динамическое выполнение УЗИ для поиска признаков диабетической фетопатии у плода. К основным признакам протокола УЗИ, на которые следует обращать пристальное внимание, относятся[3][25]:
- крупный плод (окружность живота матери больше окружности головы плода);
- гепатоспленомегалия (увеличение селезёнки и печени);
- нарушение работы сердца или его увеличение;
- двухконтурность головки плода;
- буккальный индекс;
- отёк и утолщение подкожно-жирового слоя;
- толщина подкожно-жировой клетчатки шеи > 0,32 см, толщина подкожно-жировой клетчатки груди и живота > 0,5 см;
- впервые выявленное или нарастающее многоводие, диффузное утолщение плаценты при установленном ГСД (в случае исключения других причин).
Дифференциальная диагностика
ГСД необходимо отличить от манифестного сахарного диабета. На него будут указывать следующие значения[24]:
- глюкоза натощак — ≥ 7,0 ммоль/л;
- глюкоза через два часа после нагрузки — ≥ 11,1 ммоль/л;
- гемоглобин A1c2 — ≥ 6,5 %;
- глюкоза венозной крови независимо от времени и приёмов пищи при симптомах гипергликемии — ≥ 11,1 ммоль/л.
Лечение гестационного сахарного диабета
Как только врач-эндокринолог или акушер-гинеколог установили диагноз ГСД, пациентке нужно рассказать о принципах рационального сбалансированного питания, необходимости ведения дневника питания, самоконтроля гликемии и контроля кетонурии — кетоновых тел в моче.
Диетотерапия
Первым шагом к достижению и поддержанию нормального уровня глюкозы при ГСД является диетотерапия[3][25][26][27]. Её цель — обеспечивать стабильную нормогликемию, предотвращать повышение или понижение уровня глюкозы в крови и кетонемию.
Питание беременной женщины должно содержать достаточное количество углеводов, исключая легко-усваиваемые (содержатся в белом хлебе, сладостях, некоторых фруктах и т. п.). Оптимальное количество углеводов в сутки — 175 г. Его нужно распределять на три основных приёма пищи и 2-3 перекуса.
Принципы диетотерапии:
- акцент на употреблении сложных углеводов (до 55 % от рекомендуемый суточной калорийности пищи) с низким содержанием жиров (25-30 % от рекомендуемой суточной калорийности пищи);
- суточное количество клетчатки должно быть не менеше 28 г;
- количество жира не должно превышать 35 % от суточной калорийности питания, при этом употребление насыщенных жиров нужно ограничить до 10 %, а транс-жиры полностью исключить;
- чтобы предотвратить появление кетоновых тел, перерыв между последним приёмом пищи вечером и первым на следующий день должен быть не более 10 часов[3][25].
Каждый приём пищи должен содержать медленно-усваиваемые углеводы, белок, моно- и полиненасыщенные жиры, пищевые волокна. Это повышает чувствительность к инсулину, способствует меньшей прибавке в весе, снижает частоту назначаемой инсулинотерапии при ГСД. Беременным с ожирением и патологической прибавкой веса рекомендуется ограничить калорийность питания, но не меньше чем на 1800 ккал/сут во избежание кетоза.
На фоне диетотерапии проводится самоконтроль гликемии: измерение глюкозы в крови натощак, в течение дня и перед основными приёмами пищи, на ночь (до 5,1 ммоль/л), через час после еды (до 7,0 ммоль/л).

Самоконтроль гликемии на фоне диеты
Диетические рекомендации при ГСД[2][3][25]:
- Продукты, которые можно есть в любом количестве:
- овощи — огурцы и помидоры, любую капусту, кабачки и цукини, баклажаны, сельдерей, стручковую фасоль, редис и редьку;
- продукты из сои;
- травы — укроп и петрушку, зелёный лук, щавель, листья салата.
- Продукты, которые нужно полностью исключить:
- сахар и мёд, конфеты, молочный шоколад и какао, повидло, варенье, джем, любую выпечку;
- молочные продукты, содержащие сахар — йогурты, глазированные сырки, сладкие творожки и т. п.;
- продукты быстрого приготовления — быстро развариваемые каши, пюре, лапша;
- тыкву, сладкую кукурузу, тушёную морковь и свёклу;
- некоторые фрукты и ягоды — арбуз, дыню, черешню, виноград, хурму, бананы, инжир, изюм, курагу, чернослив;
- белый хлеб, сдобу и мучное не из твёрдых сортов пшеницы;
- все газированные напитки, магазинные и свежевыжатые фруктовые соки.
- Продукты, которые можно употреблять, но только с ограничениями:
- сыр — до 100 г в сутки вместе с овощами или отдельно от другой пищи;
- творог — до 200 г в сутки вместе с овощами или отдельно от другой пищи;
- копчёную, острую, солёную пищу — до 50 г в сутки раз в неделю;
- соль — до одной чайной ложки в сутки;
- красную икру;
- горький шоколад (75 % какао) — до 25 г в сутки;
- 3,5-6 % молоко — до 100 мл за один приём;
- кисломолочные продукты (кефир, айран, тан, простоквашу) — до одного стакана за один приём ;
- сливочное масло — до 10-15 г в сутки;
- 10-15 % сметана — до 100 г в сутки;
- некоторые ягоды (черноплодную рябину, бруснику, чернику, голубику, ежевику, фейхоа, смородину, землянику, клубнику, малину, крыжовник, клюкву, вишню) — до 200 г отдельно от другой пищи или с творогом не более 100 г, можно есть на завтрак;
- некоторые фрукты (грейпфрут, лимон, лайм, киви, апельсин, яблоки, абрикосы, персики сливы, мандарины, груши, гранат, манго, папайю) — отдельно от другой пищи, не смешивая несколько видов фруктов и ягод; не есть до 12:00 и после 22:00;
- картофель и чуть недоваренную свёклу — до 100 г в сутки;
- тушёные овощи — до 200-250 г в один приём пищи;
- овощные оладьи (котлеты) — до 150 г в один приём пищи;
- сырую морковь — до 100 г в сутки;
- грибы — до 200 г в сутки;
- сушёные яблоки, груши, сливы, урюк — до 50 г в сутки отдельно от другой пищи;
- семечки, орехи — до 50 г в сутки отдельно от другой пищи;
- хлеб из муки грубого помола (лучше, чтобы он содержал 60 г углеводов на 100 г продукта) — до 150 г в сутки;
- все крупы — до 200 г в сутки три раза в неделю (гречку можно есть ежедневно);
- недоваренные спагетти и макароны из твёрдых сортов пшеницы — до 150-200 г в сутки ежедневно.
Молочные продукты лучше всего употреблять как перекус между основными приёмами пищи. С кефиром и молоком можно делать ягодные смузи.
Рекомендации по употреблению жиров[2][3][25].
Физическая активность
Физические упражнения помогают преодолеть резистентность к инсулину и контролировать гипергликемию натощак и после еды. Они дополняют диетические рекомендации для снижения уровня глюкозы у матери.
Идеального вида упражнений при ГСД нет, но чаще всего рекомендуют прогулки на свежем воздухе после приёма пищи — ходить нужно в умеренном темпе не менее 30 мин три раза в неделю[6].

Физические упражнения как профилактика ГСД
Витаминотерапия
Как показывают различные исследования, витамина D влияет на выработку и дисфункцию инсулина, а также повышает чувствительность к этому гормону.
Недавние исследования показали, что приём витамина D во время беременности снижает риск ГСД[29]. Для профилактики этого состояния беременным рекомендуется получать нативные формы витамина D в дозе 1200 МЕ/сут[31]. Если ГСД всё же развился, то улучшить инсулинорезистентность может дополнительное лечение высокой дозой витамина D (50000 МЕ каждые две недели)[30].
Также установлена взаимосвязь ГСД и витаминов группы В. Согласно исследованию, концентрациях гомоцистеина у женщин с ГСД выше, чем у беременных без ГСД[32]. Эта аминокислота накапливается при нарушении фолантного цикла — сложного каскадного процесса. Нормализовать этот цикл можно с помощью витаминов группы В, в том числе фолиевой кислоты, В2, B6 и B12.
Согласно клиническому протоколу МАРС (Международной ассоциации специалистов репродуктивной системы), женщинам необходимо в течение трёх месяцев до беременности и как минимум на протяжении первого триместра беременности принимать фолаты (витамины B9), оптимально в составе фолатсодержащих комплексов в дозировке 400-800 мкг/сут[33].
Инсулинотерапия
Инсулинотерапия показана, если не удалось нормализовать значения гликемии на фоне диетотерапии в течение двух недель (более 2 нецелевых значений), а также при наличии признаков диабетической фетопатии по данным УЗИ[3][25].
Инсулинотерапия
Любые сахароснижающие препараты, которые принимаются внутрь, беременным противопоказаны. В РФ разрешены препараты инсулина человека короткой и средней продолжительности действия, биосинтетические аналоги инсулина ультракороткого и длительного действия[25].
Схема инсулинотерапии подбирается врачом-эндокринологом индивидуально в зависимости от показателей самоконтроля гликемии:
- при повышении гликемии через час после приёма пищи назначается терапия инсулином ультракороткого или короткого действия;
- при повышении гликемии натощак — терапия инсулином пролонгированного действия;
- при впервые выявленном (манифестном) сахарном диабете — инсулинотерапия в базис-болюсном режиме (имитация выработки инсулина организмом);
- при УЗ-признаках диабетической фетопатии немедленно проводится коррекция питания; рекомендован контроль гликемии через два часа после приёма пищи для выявления возможного смещения пиков гипергликемии при употреблении большого количества жира и белка; рассматривается вопрос о назначении препрандиального инсулина (натощак) при подтверждении гипергликемии.
На фоне инсулинотерапии самоконтроль гликемии проводится не менее семи раз в сутки:
- перед приёмом пищи;
- через час после пищи;
- на ночь;
- при необходимости — титрация дозы инсулина пролонгированного действия в 03:00 и 06:00.
Цели лечения по гликемии остаются прежними: гликемия натощак, в течение дня и перед основными приемами пищи, на ночь до 5,1 ммоль/л, через час после еды до 7,0 ммоль/л, через два часа после еды до 6,7 ммоль/л[3][24][25].
Инсулин лизпро ("Хумалог")[34] и инсулин аспарт ("НовоРапид")[35], как показывают исследования, не проникают через плаценту и разрешены к использованию во время беременности. Они представляют собой аналоги инсулина человека ультракороткого действия, поэтому их можно принимать непосредственно перед едой. Они обеспечивают большую гибкость в выборе времени приёма пищи по сравнению с человеческим инсулином короткого действия, который нужно принимать за 20-30 минут до еды.
НПХ-инсулин (суспензия из инсулина и протамина) обладает средней продолжительностью действия (12-16 часов). Его можно совмещать с инсулинами короткого действия.
Биосинтетические аналоги инсулина длительного действия доступны и используются для имитации базального фона (инсулин гларгин 100 МЕ/мл, инсулин детемир). Эти аналоги инсулина длительного действия не имеют пика действия и длятся около 24 часов. Они не уступают инсулину НПХ в отношении показателей гликированного гемоглобина HbA1c[36][37][45].
Прогноз. Профилактика
Роды при ГСД проводятся на 38-39 недели беременности. Более ранее родоразрешение показано пациенткам с неконтролируемым ГСД. Тактику и показания к родам определяет акушер.
ГСД не является основанием для назначения досрочного родоразрешения и кесарева сечения.
Плановое кесарево при ГСД назначается при наличии у плода явных признаков диабетической фетопатии (предполагаемый вес более 4500 г) во избежание травмы во время родов[3][25].
В раннем послеродовом периоде рекомендовано проверять уровень глюкозы венозной крови натощак в течение первых двух суток для выявления возможного нарушения углеводного обмена[3][24][25].
Так как пациентки с ГСД находятся в группе риска развития ГСД в последующие беременности, ожирения и сахарного диабета 2-го типа в будущем, им нужно тщательно контролировать углеводный обмен. На сроке 4-12 недели после родов рекомендуется пройти повторный тест с нагрузкой (ПГТТ) для уточнения нарушений обмена углеводов.
Правильно и своевременно поставленный диагноз, а также коррекция образа жизни в виде диетических рекомендаций позволяют эффективно снизить акушерские риски и частоту осложнений ГСД. На фоне проводимой диетотерапии при достижении нормогликемии уменьшается масса тела ребёнка при рождении, реже наблюдается макросомия, снижается потребность в назначении инсулинотерапии, улучшается контроль артериального давления во время беременности, новорождённые реже поступают в отделение интенсивной терапии, реже наступает перинатальная смерть[6][27].
На этапе планирования и ранних сроках беременности образ жизни может влиять на развитие ГСД. Так, в недавно проведенной работе было показано, что частое употребление сосисок и колбасных изделий чаще трёх раз в неделю до беременности увеличивало риск развития ГСД в 2,4 раза, а повышенное употребление свежих фруктов во время беременности снижало риск развития ГСД. Кроме того, чем выше был уровень физической активности до и в начале беременности, тем ниже был риск развития ГСД[38].
Другое исследование показало, что повышенное употребление клетчатки снижает риск развития ГСД на 26 %, зерновых волокон — на 23 %, фруктовых волокон — на 26 %[39]. У женщин, питание которых было с высокой гликемической нагрузкой (более 196,6 г/сут) и низким содержанием пищевых волокон, риск развития ГСД был выше в 2,15 раза по сравнению с женщинами, которые употребляли меньше углеводов в сутки (148,2-178,4 г) и больше пищевых волокон[41]. Аналогичные результаты были показаны в ряде других исследований[42][43].
В ретроспективном анализе (период наблюдения составил 15,8 ± 5,1 лет) было показано, что у женщин с плохо контролируемым ГСД чаще развивались сахарный диабет 2-го типа, гипертония, ожирение и дислипидемия по сравнению с компенсированным ГСД[43].
Как показывает систематический обзор литературы[27], заболеваемость диабетом 2-го типа после ГСД увеличивается наиболее быстро в течение первых пяти лет после родов, а затем, по-видимому, выравнивается через 10 лет. Чтобы предупредить развитие этого заболевания, женщинам с ГСД в анамнезе рекомендуется проходить скрининг на выявление диабета и предиабета по крайней мере раз в три года в течение всей жизни[3][24][25]. Такие пациентки находятся под динамическим контролем акушера-гинеколога и эндокринолога. Кроме этого, необходимо своевременно информировать педиатров и других врачей о контроле за состоянием углеводного обмена и профилактики сахарного диабета 2-го типа и ожирения у ребёнка. В данной ситуации здоровый образ жизни (правильное питание и спорт) является залогом сохранения здоровья для всей семьи.
Лечение пациенток с ГСД является идеальной платформой для предотвращения и профилактики диабета 2-го типа. Питание матери во время беременности может инициировать у ребенка каскад метаболических и воспалительных иммунных реакций, которые проявятся на более поздних этапах жизни. Поэтому условия питания в этот период могут обратить вспять растущую тенденцию заболеваний, связанных с западным образом жизни.
Список литературы
International Diabetes Federation. IDF Diabetes Atlas, 8th ed. // IDF: Brussels, Belgium. — 2017.
Арбатская Н.Ю. Диабет и беременность. — 2015.
Российская ассоциация эндокринологов. Российское общество акушеров-гинекологов. Клинические рекомендации. Гестационный сахарный диабет. — 2016.
Bawah A.T., Ngala R.A., Alidu H., Seini M.M., et al. Gestational diabetes mellitus and obstetric outcomes in a Ghanaian community // Pan Afr Med J. — 2019; 32: 94.ссылка
Ross G. Gestational diabetes // Australian family physician. — 2006; 35 (6): 392-6.ссылка
Dolatkhah N., Hajifaraji M., Shakouri S.K. Nutrition Therapy in Managing Pregnant Women With Gestational Diabetes Mellitus: A Literature Review // J Family Reprod Health. — 2018; 12 (2): 57-72.ссылка
Plows J.F., Stanley J.L., Baker P.N., Reynolds C.M., Vickers M.H. The Pathophysiology of Gestational Diabetes Mellitus // Int J Mol Sci. — 2018; 19 (11).ссылка
Reece E.A., Coustan D.R., Gabbe S.G., Galan H.L., Battaglia F.C. The biology of abnormal fetal growth and development / Diabetes in women. — Philadelphia: Lippincott Williams & Wilkins, 2004. P. 159-67.
Fugmann M., Breier M., Rottenkolber M., Banning F., et al. The stool microbiota of insulin resistant women with recent gestational diabetes, a high risk group for type 2 diabetes // Sci. Rep. — 2015; 5: 13212.ссылка
Pettitt D.J., Bennett P.H., Saad M.F., Charles M.A., et al. Abnormal glucose tolerance during pregnancy in Pima Indian women: long-term effects on offspring // Diabetes. — 1991; 40 (2): 126-30.ссылка
Damm P. Future risk of diabetes in mother and child after gestational diabetes mellitus // Int J Gynecol Obstet. — 2009; 104: 525-526.
Dabalkea D. The predisposition to obesity and diabetes in offspring of diabetic mothers // Diabetes Care. — 2007; 30 (2): S169-174.ссылка
Damm P., Houshmand-Oeregaard A., Kelstrup L., Lauenborg J., et al. Gestational diabetes mellitus and long-term consequences for mother and offspring: a view from Denmark // Diabetologia. — 2016; 59 (7): 1396-1399.ссылка
Crowther C.A., Hiller J.E., Moss J.R., McPhee A.J., et al. Australian Carbohydrate Intolerance Study in Pregnant Women (ACHOIS) Trial Group. Effect of treatment of gestational diabetes on pregnancy outcomes // N Engl J Med. — 2005; 352: 2477-2486.ссылка
Landon M.B., Spong C.Y., Thom E., Carpenter M.W., et al. A multicenter, randomized trial of treatment for mild gestational diabetes // N Engl J Med. — 2009; 361: 1339-1348.ссылка
ACOG. William H. Barth, Jr. Fetal macrosomia / Practice bulletin № 22. — 2000.
O'Sullivan J.B., Mahan C.M. Criteria for the oral glucose tolerance test in pregnancy // Diabetes. — 1964; 13: 278-285.ссылка
Sutherland H.W., Stowers J.M., O'Sullivan J.B. Subsequent morbidity among gestational diabetic women / Carbohydrate metabolism in pregnancy and the newborn. — New York: Churchill Livingstone, 1984. — P. 174-80.
Kim C., Newton K.M., Knopp R.H. Gestational Diabetes and the Incidence of Type 2 Diabetes A systematic review // Diabetes care. — 2002; 25 (10): 1862-1868.ссылка
Barden A., Singh R., Walters B.N., Ritchie J., et al. Factors predisposing to pre-eclampsia in women with gestational diabetes // Journal of hypertension. — 2004; 22 (12):ссылка
Coustan D.R., Carpenter M.W., O'Sullivan P.S., Carr S.R. Gestational diabetes: predictors of subsequent disordered glucose metabolism // Am J Obstet Gynecol. — 1993; 168: 1139-1144.ссылка
Schaefer-Graf U.M., Buchanan T.A., Xiang A.H., Peters R.K., Kjos S.L. Clinical predictors for a high risk for the development of diabetes mellitus in the early puerperium in women with recent gestational diabetes // Am J Obstet Gynecol. — 2002; 186: 751-756.
Shostrom D.C.V., Sun Y., Oleson J.J., Snetselaar L.G., Bao W. History of Gestational Diabetes Mellitus in Relation to Cardiovascular Disease and Cardiovascular Risk Factors in US Women // Front. Endocrinol. — 2017; 8: 144.ссылка
Алгоритмы специализированной медицинской помощи больным сахарным диабетом / Под ред. И.И. Дедова, М.В. Шестаковой, А.Ю. Майорова. — М., 2017.
Российская ассоциация эндокринологов. Российское общество акушеров-гинекологов. Клинические рекомендации. Российский национальный консенсус "Гестационный сахарный диабет: диагностика, лечение, послеродовое наблюдение". — М., 2013.
American Diabetes Association. Standards of medical care in diabetes — 2013 // Diabetes Care. — 2013; 36 (1): S11–S66.ссылка
Coustan D.R. Gestational diabetes mellitus // Clin Chem. — 2013; 59 (9): 1310-1321.ссылка
Razzaghi R., Pourbagheri H., Momen-Heravi M., Bahmani F., et al. The effects of vitamin D supplementation on wound healing and metabolic status in patients with diabetic foot ulcer: a randomized, double-blind, placebo-controlled trial // J Diabetes Complications. — 2017; 31: 766-772.ссылка
Shahgheibi S., Farhadifar F., Pouya B. The effect of vitamin D supplementation on gestational diabetes in high-risk women: Results from a randomized placebo-controlled trial // J Res Med Sci. — 2016; 21: 2.ссылка
Zhang Q., Cheng Y., He M., Li T., et al. Effect of various doses of vitamin D supplementation on pregnant women with gestational diabetes mellitus: A randomized controlled trial // Exp Ther Med. — 2016; 12: 1889-1895.ссылка
Российская ассоциация эндокринологов. Клинические рекомендации. Дефицит витамина D у взрослых: диагностика, лечение и профилактика. — М., 2015.
Gong T., Wang J., Yang M., Shao Y., et al. Serum homocysteine level and gestational diabetes mellitus: A meta-analysis // J. Diabetes Investig. — 2016; 7: 622-628.ссылка
Междисциплинарная ассоциация специалистов репродуктивной медицины. Прегравидарная подготовка: клинический протокол. — М., 2016.
Jovanovic L., Ilic S., Pettitt D.J., Hugo K., et al. The metabolic and immunologic effects of insulin lispro in gestational diabetes // Diabetes Care. — 1999; 22: 1422-1446.ссылка
McCance D.R., Damm P., Mathiesen E.R., Hod M., et al. Evaluation of insulin antibodies and placental transfer of insulin aspart in pregnant women with type 1 diabetes mellitus // Diabetologia. — 2008; 51: 2141-2143.ссылка
Lepercq J., Lin J., Hall G.C., Wang E., et al. Meta-analysis of maternal and neonatal outcomes associated with the use of insulin glargine versus NPH insulin during pregnancy // Obstet Gynecol Int. — 2012; 649070.ссылка
Pollex E., Moretti M.E., Koren G., Feig D. Safety of insulin glargine use in pregnancy: a systematic review and meta-analysis // Ann Pharmacother. — 2011; 45: 9-16.ссылка
Попова П.В., Ткачук А.С., Болотько Я.А., Герасимов А.С., и др. Параметры образа жизни и риск гестационного сахарного диабета: что можно изменить? // Сахарный диабет. — 2017. — Т. 20. — № 1. — С. 85-92.
Zhang C., Liu S., Solomon C.G., Hu F.B. Dietary fiber intake, dietary glycemic load, and the risk for gestational diabetes mellitus // Diabetes Care. — 2006; 29 (10): 2223-2230.ссылка
Kim C., Newton K.M., Knopp R.H. Gestational diabetes and the incidence of type 2 diabetes: a systematic review // Diabetes Care. — 2002; 25: 1862-1868.ссылка
Zhang C., Schulze M.B., Solomon C.G., Hu F.B. A prospective study of dietary patterns, meat intake and the risk of gestational diabetes mellitus // Diabetologia. — 2006; 49 (11): 2604-2613.ссылка
Shin D., Lee K.W., Song W.O. Dietary Patterns during Pregnancy Are Associated with Risk of Gestational Diabetes Mellitus // Nutrients. — 2015; 7 (11): 9369-9382.ссылка
Bowers K., Tobias D.K., Yeung E., et al. A prospective study of prepregnancy dietary fat intake and risk of gestational diabetes // Am J Clin Nutr. — 2012; 95 (2): 446-453.ссылка
Yefet E., Schwartz N., Sliman B., Ishay A., Nachum Z. Good glycemic control of gestational diabetes mellitus is associated with the attenuation of future maternal cardiovascular risk: a retrospective cohort study // Cardiovasc Diabetol. — 2019; 18 (1): 75. ссылка
Mathiesen E.R., Hod M., Ivanisevic M., Garcia S.D., et al. Maternal efficacy and safety outcomes in a randomized, controlled trial comparing insulin detemir with NPH insulin in 310 pregnant women with type 1 diabetes // Diabetes Care. — 2012; 35: 2012-2017.ссылка

