Определение болезни. Причины заболевания
Субдуральная гематома (Subdural hematoma) — это скопление крови между двумя оболочками головного мозга: твёрдой и паутинной. Она может сдавливать мозг и вызывать серьёзные симптомы: сильную головную боль, расстройства речи и памяти, сонливость, дезориентацию и нарушения сознания различной степени.

Субдуральная гематома
Распространённость субдуральной гематомы
Такое кровоизлияние может возникнуть в любом возрасте, включая младенчество, но в основном ему подвержены люди старше 40 лет. У мужчин болезнь диагностируют чаще, чем у женщин: соотношение — 3:1 [3].
Частота хронической субдуральной гематомы в разных странах составляет от 2 до 13 случаев на 100 тыс. населения в год (в среднем — 7,4). У людей старше 65 лет этот показатель заметно выше — от 8 до 19 случаев на 100 тыс. [4]
Причины формирования субдуральной гематомы
Чаще всего такое скопление крови вызвано разрывом вен, которые проходят между оболочками мозга. Разрыв может быть связан с травмой головы, причём необязательно тяжёлой. Однако гематома может возникнуть и без прямого удара по голове, например при резкой остановке или внезапном изменении направления движения, какое наблюдается во время резкого торможения автомобиля [3].
У маленьких детей из-за податливости черепа гематома может возникнуть даже после встряхивания или хлыстовой травмы — резкого сгибания и разгибания шеи [18][19].
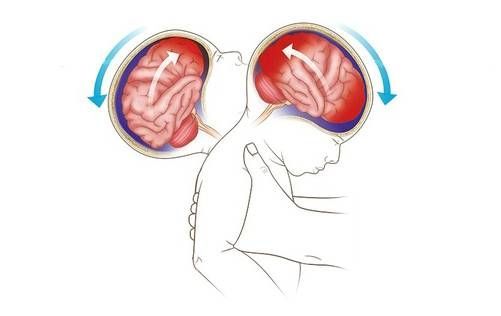
Механизм травмы мозга у ребёнка
К другим причинам относятся:
- разрыв артериальных аневризм;
- разрыв артериовенозных мальформаций [1][2];
- геморрагический инсульт;
- кровоизлияние из опухоли головного мозга (первичной или метастатической).

Субдуральное кровоизлияние из-за разрыва аневризмы
Также выделяют факторы, которые повышают риск формирования субдуральной гематомы, например:
- длительный приём антикоагулянтов и антитромботических препаратов (разжижающих кровь);
- гемофилия;
- геморрагический диатез, который сопровождается повышенной кровоточивостью;
- заболевания печени;
- сепсис;
- алкоголизм (расширяет субдуральные пространства, повреждает сосуды и увеличивает вероятность падений и травм в состоянии опьянения);
- хроническая болезнь почек, особенно терминальная стадия на гемодиализе (вызывает изменение давления внутри черепа, из-за чего «мостиковые» вены удлиняются и легче рвутся);
- сахарный диабет;
- артериальная гипертония;
- атрофия (усыхание) мозга любого происхождения;
- эпилепсия (косвенно повышает риск из-за возможных падений и травм во время приступов).
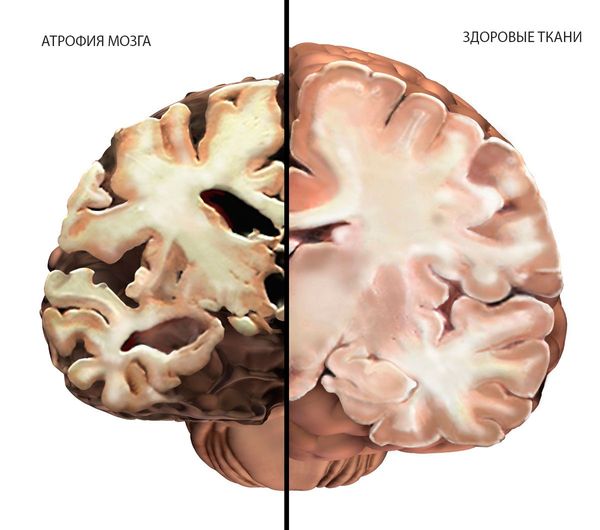
Атрофия мозга
Кроме того, риск развития рецидива повышается при инфекционном процессе, даже если он протекает скрыто, т. е. не вызывает никаких симптомов.
Симптомы субдуральной гематомы
Симптомы субдуральной гематомы делят на две большие группы: общемозговые (которые отражают общее повреждение мозга) и очаговые (связанные с поражением конкретных участков) [4].
Общемозговые симптомы
Одним из главных признаков является нарушение сознания, которое сопровождается тремя фазами: обмороком, периодом просветления («светлым промежутком») и повторным ухудшением сознания.
Длительность «светлого промежутка» может отличаться:
- при острой гематоме — от нескольких минут до часов;
- при подострой — до нескольких суток;
- при хронической — несколько недель, месяцев, а иногда даже лет.
В последнем случае ухудшение наступает лишь после того, как гематома достигает большого размера и начинает сдавливать мозг. Однако симптомы могут быть не такими яркими, как при остром процессе.
Нарушение сознания проявляется по-разному: человек рассеян, у него нарушается мышление и эмоциональное состояние. Часто возникает психомоторное возбуждение, когда пациент становится беспокойным и суетливым, много говорит, пытается куда-то идти, зовёт кого-то, иногда случаются ложные узнавания: человек принимает незнакомых людей за друзей или родственников. Затем возбуждение быстро сменяется вялостью, сонливостью и резкой слабостью. Основная проблема такого состояния заключается в том, что сам пациент не осознаёт свою болезнь.
Другие частые общемозговые симптомы:
- Головная боль — часто сильная, может отдавать в затылок и глаза. Движение глаз усиливает дискомфорт, появляется чувствительность к свету. На головную боль чаще жалуются дети, молодые люди и пациенты среднего возраста. У пожилых она встречается реже, потому что с возрастом объём мозга уменьшается и внутри черепа появляется больше свободного места, из-за чего внутричерепное давление при росте гематомы снижается. Одновременно с этим при хроническом процессе организм постепенно адаптируется к медленно растущему давлению [4]. Кроме того, у пожилых людей выше болевой порог и они чаще подвержены когнитивным нарушениям, из-за которых хуже описывают свои ощущения.
- Рвота — чаще повторная. Зачастую она не только не облегчает боль, но, наоборот, усиливает её.
- Расстройства памяти — человек может не помнить события до травмы (ретро-амнезия), сам момент травмы (конградная амнезия) или события после неё (антероградная амнезия).
- Спутанность сознания — пациент не может сориентироваться во времени и месте.
- Эпилептические приступы — появляются редко.
При острых гематомах тяжёлое сдавление мозга может сопровождаться смещением его структур, что вызывает нарушения ритма и частоты дыхания, колебания артериального давления, изменение мышечного тонуса и рефлексов. В критических случаях возникает остановка дыхания, что требует немедленного хирургического вмешательства.
Хронические субдуральные гематомы могут привести к снижению зрения.
Очаговые симптомы
Эти проявления зависят от того, в каком месте и на каком полушарии расположена гематома. Чаще всего появляются:
- Мидриаз (расширение зрачка) — обычно возникает на стороне гематомы, но может быть симметричным при наличии ушиба в другом полушарии мозга. В случае подострой или хронической гематомы зрачок нормально реагирует на свет, но при острой гематоме реакция слабая или отсутствует. Часто мидриаз сочетается с опущением верхнего века (птозом) и нарушением движения глаз.
- Центральный гемипарез — слабость мышц или полная неподвижность рук и ног на стороне, противоположной гематоме.
- Нарушения мимики — возникает из-за поражения лицевого нерва (7-й пары черепно-мозговых нервов) [23].
- Нарушения речи — если гематома расположена в доминантном полушарии.
- Повышение мышечного тонуса — проявляется в виде непроизвольных движений губ и языка (жевания, причмокивания, облизывания и т. д.).
- Дискоординации и потеря равновесия — встречаются примерно у половины пациентов. Чаще всего это проявляется замедленной, неуверенной походкой, иногда с пошатыванием в одну сторону [4].
- Нарушения поверхностной и глубокой чувствительности.
Чем быстрее появляются и нарастают эти симптомы, тем острее процесс и тем скорее нужно обратиться за медицинской помощью.
Патогенез субдуральной гематомы
Головной мозг покрыт тремя оболочками: твёрдой, паутинной и мягкой. Они защищают мозг и создают поддерживающий каркас для кровеносных сосудов, вен и венозных синусов. Между ними также образованы межоболочечные пространства [5].
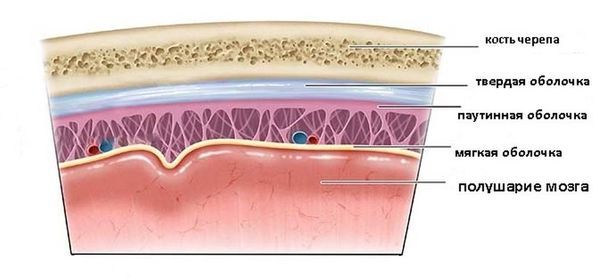
Оболочки мозга
По происхождению выделяют три вида субдуральной гематомы:
- травматическую — связанную с механическим воздействием на голову;
- самопроизвольную (спонтанную) — возникает без видимой травмы;
- смешанную — развивается при сочетании черепно-мозговой травмы любой тяжести с предрасполагающими факторами (приёмом антикоагулянтов, пожилым возрастом, сосудистыми заболеваниями, алкоголизмом и т. д.) [24].
Чаще всего кровоизлияние в субдуральное пространство происходит в результате травм, при этом её тяжесть не имеет значения (т. е. гематома может развиться и при лёгкой травме).
В первые сутки после кровоизлияния твёрдая мозговая оболочка активирует клетки соединительной ткани (фибробласты). Примерно через 7 дней формируется наружная мембрана гематомы, которая хорошо видна при обследованиях, а к 3 неделям образуется внутренняя мембрана, т. е. гематома оказывается в капсуле [7].
Очень важно определить давность гематомы. Для этого во время операции берут образцы ткани и проводят гистологическое исследование. Существуют также математические модели и графики регрессии, которые позволяют по уровню определённых веществ в крови (например, глюкозы) уточнить время возникновения травматического кровоизлияния [6].
Обычно первичная (острая) гематома отличается небольшим объёмом и вызывает лишь незначительное сдавление. Если у пациента к тому же отмечается атрофия мозга (из-за возраста или алкоголизма), симптомы могут не появляться ещё долгое время.
Механизм увеличения хронической субдуральной гематомы
Существует несколько теорий, объясняющих, почему гематома продолжает расти даже без новых травм:
- Теория локального гиперфибринолиза — наиболее признанная на сегодняшний день. Согласно ей, увеличение гематомы происходит из-за повторных небольших кровотечений из капилляров, которые находятся в стенках капсулы. Электронная микроскопия показала, что в стенках этих капилляров расширяются межэндотелиальные промежутки, что позволяет клеткам крови и плазме просачиваться наружу.
- Теория повышенной проницаемости — в отличие от нормальных сосудов мозга, мембрана хронической гематомы лишена гематоэнцефалического барьера, поэтому через её капсулу свободно просачиваются плазматические белки и жидкость. В результате гематома становится больше.
- Осмотическая теория — ранее считалось, что капсула гематомы работает как фильтр, через который из спинномозговой жидкости (ликвора) поступает вода. При разрушении эритроцитов внутри гематомы якобы повышается осмотическое давление, которое притягивает жидкость. Однако дальнейшие исследования не подтвердили эту теорию: значительной разницы в осмолярности между плазмой крови и содержимым гематомы обнаружено не было [7].
Классификация и стадии развития субдуральной гематомы
Субдуральная гематома различается по нескольким важным признакам:
1. По причине возникновения:
- травматическая — самая частая, возникает после черепно-мозговой травмы;
- сосудистая — вызвана разрывом артериальных аневризм, артериовенозных мальформаций, геморрагическим инсультом или кровоизлиянием из первичных и метастатических опухолей головного мозга;
- ятрогенная — развивается на фоне длительного приёма антикоагулянтов и антитромботических препаратов, а также при заболеваниях крови, болезнях печени, алкоголизме, инфекционных и токсических поражениях [9];
- вызванная другими причинами — сепсисом, различными интоксикациями и т. д.
2. По времени развития:
- острая — до 3 суток с момента возникновения;
- подострая — от 3 суток до 3 недель;
- хроническая — более 3 недель.
3. По расположению в голове:
- левосторонняя;
- правосторонняя;
- двусторонняя.
4. По месту расположения над большими полушариями мозга:
- лобная;
- лобно-височная;
- лобно-теменная;
- лобно-теменно-височная;
- лобно-теменно-затылочно-височная;
- теменно-затылочная;
- теменно-височная;
- височная;
- гематома в области намёта мозжечка (между затылочными долями).
5. По отношению к поверхности мозга:
- сагиттальная — расположена между двумя полушариями;
- парасагиттальная — скопление крови находится в высшей точке полушария вдоль центрального шва черепа;
- конвекситальная — гематома располагается на выпуклой поверхности полушарий;
- парасагиттально-конвекситальная — захватывает и выпуклую поверхность мозга («бок» полушария), и распространяется вглубь, к срединной щели мозга (вдоль продольной борозды);
- парабазальная — находится в нижнем отделе полушария;
- базальная — в области базальных ядер.
6. По объёму:
- малая — до 50 см³;
- средняя — от 50 до 100 см³;
- большая — более 100 см³.
7. По плотности на компьютерной томографии:
- гиперденсивная — выглядят на снимках светлее окружающих тканей (высокая плотность);
- изоденсивная — плотность такая же, как у окружающих тканей;
- гиподенсивная — выглядят темнее (низкая плотность);
- гетероденсивная — отмечается смешанная, неоднородная плотность.
![Виды гематом по плотности на КТ [11] Виды гематом по плотности на КТ [11]](/media/bolezny/subduralnaya-gematoma/vidy-gematom-po-plotnosti-na-kt-11_s.jpeg?dummy=1778137522131)
Виды гематом по плотности на КТ [11]
8. По строению:
- однокамерная;
- двухкамерная;
- многокамерная.
9. По клиническому течению (стадии компенсации организма):
- компенсация — организм успешно справляется с проблемой, симптомы минимальны или отсутствуют;
- субкомпенсация — состояние постепенно ухудшается, симптомы нарастают;
- умеренная декомпенсация — работа мозга заметно нарушена;
- грубая декомпенсация — компенсаторные возможности организма исчерпаны и самочувствие быстро ухудшается, пациент находится в критическом состоянии.
10. По типу развития симптомов:
- постепенная;
- быстрая;
- лавинообразная (симптомы нарастают стремительно);
- ундулирующая (симптомы то усиливаются, то ослабевают);
- регрессирующая (гематома и симптомы постепенно уменьшаются) [8].
Осложнения субдуральной гематомы
К основным осложнениям относятся:
- дислокационный синдром — смещение срединных структур с повышением давления, из-за чего участки вклиниваются в естественные отверстия внутри черепа (например, смещение височных долей головного мозга под намёт мозжечка), что ведёт к прогрессирующему угнетению сознания, нарушению жизненно важных функций и смерти [16];
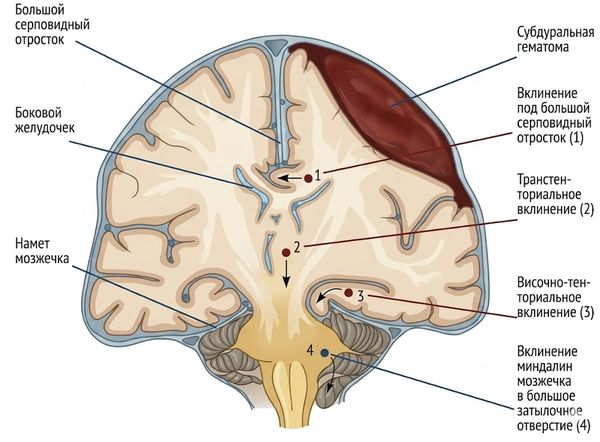
Дислокационный синдром
- посттравматическая эпилепсия — может возникнуть из-за давления гематомы на корковые структуры и не иметь связи с лечением [10][20];
- стойкий неврологический дефицит — парезы, параличи, когнитивные нарушения, афазия и др.;
- инфицирование гематомы — присоединение инфекции может привести к субдуральной эмпиеме (скоплению гноя);
- вторичное кровоизлияние [21].
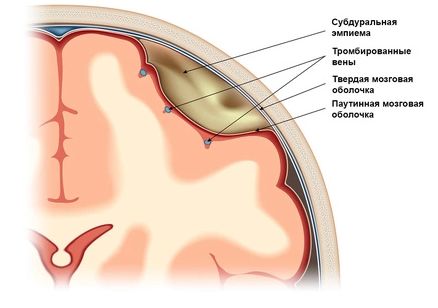
Субдуральная эмпиема
Диагностика субдуральной гематомы
При появлении подозрительных симптомов необходимо как можно быстрее обратиться к неврологу или нейрохирургу.
Для правильной постановки диагноза врач обязательно уточняет:
- были ли у пациента травмы головы (даже лёгкие и давно произошедшие);
- делал ли он ранее операции;
- есть ли у него хронические заболевания;
- какие лекарства принимает на постоянной основе.
Учитывая клиническую картину и историю болезни, специалист назначает дополнительные исследования, в том числе:
- общий и биохимический анализ крови;
- коагулограмму для оценки свёртываемости крови;
- исследование параметров фибринолитической системы, которая отвечает за растворение тромбов и сгустков крови.
Инструментальная диагностика
Основными методами диагностики являются компьютерная и магнитно-резонансная томография (КТ и МРТ).
При острой травме обычно назначают КТ, так как она позволяет быстро:
- выявить кровоизлияние;
- определить его объём;
- оценить плотность;
- увидеть признаки сдавления и смещения структур мозга.
Хроническая субдуральная гематома на КТ обычно выглядит как серповидная тёмная (гипоплотная) зона между костями черепа и поверхностью мозга [11].
![Субдуральная гематома на КТ [11] Субдуральная гематома на КТ [11]](/media/bolezny/subduralnaya-gematoma/subduralnaya-gematoma-na-kt-11_s.jpeg?dummy=1778137710648)
Субдуральная гематома на КТ [11]
Магнитно-резонансная томография полезна при подострой и хронической гематоме, а также для уточнения диагноза. На томограмме гематома выглядит как серповидное или линзообразное образование с чёткими контурами, которое плотно прилегает к костям свода черепа. Также МРТ хорошо показывает вторичные признаки объёмного образования: деформацию мозга и смещение его структур [11]. Однако её не назначают при острой гематоме, так как она повышает риск ошибочного диагноза: врач может принять острую гематому за опухоль с кровоизлиянием.
![Субдуральная гематома на МРТ [11] Субдуральная гематома на МРТ [11]](/media/bolezny/subduralnaya-gematoma/subduralnaya-gematoma-na-mrt-11_s.jpeg?dummy=1778137734627)
Субдуральная гематома на МРТ [11]
Дифференциальная диагностика
Субдуральную гематому важно отличить от эпидуральной гематомы — скопления крови между твёрдой мозговой оболочкой и костями черепа. Точный диагноз в большинстве случаев ставят по результатам нейровизуализации — КТ и МРТ.
Ранняя и правильная диагностика имеет решающее значение, так как от своевременности лечения часто зависит жизнь и здоровье пациента.
Лечение субдуральной гематомы
Тактика лечения субдуральной гематомы зависит от нескольких важных факторов: типа гематомы (острая, подострая или хроническая), её объёма, скорости роста, выраженности неврологических симптомов, возраста пациента и наличия сопутствующих заболеваний. Терапия может быть консервативной и хирургической.
Консервативное лечение
Такой подход применяют при небольших хронических субдуральных гематомах, толщиной менее 10 мм и объёмом менее 30 мл, если они не вызывают симптомов и не приводят к смещению структур мозга [17].
Консервативное лечение включает:
- динамическое наблюдение с регулярными контрольными КТ или МРТ;
- приём кортикостероидов для уменьшения отёка мозга;
- симптоматическую терапию (обезболивание, коррекцию давления и т. д.).
Пациентам, которые принимают антикоагулянты, их обычно отменяют или корректируют дозу совместно с кардиологом.
Небольшие гематомы нередко рассасываются самостоятельно, однако этот процесс должен проходить строго под наблюдением врача.
Хирургическое лечение
Если у больного появляются очаговые симптомы и угнетении сознания, отмечается значительное сдавление мозга (толщина гематомы более 10 мм) или прогрессирующее ухудшение состояния, ему назначают операцию. Главная цель хирургического вмешательства — удалить сгусток крови, чтобы снять давление на мозг и восстановить его работу.
Основной метод лечения — краниотомия: над гематомой формируют костное окно (диаметром 3–5 см и более), рассекают твёрдую мозговую оболочку, удаляют гематому, останавливают кровотечение и обеспечивают отток жидкости. После этого костный лоскут возвращают на место.
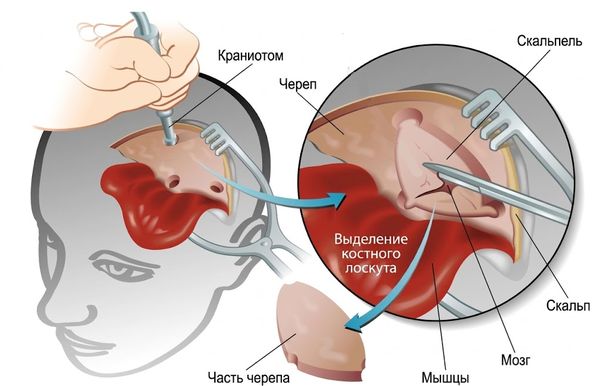
Краниотомия
К другим методам также относятся:
- Миниинвазивное сверление спиральным сверлом — наиболее щадящий метод. Через маленькое отверстие (менее 5 мм) вводят канюлю и выполняют пассивный дренаж гематомы. Процедуру можно проводить под местной анестезией прямо у постели больного. Этот метод особенно подходит пожилым и ослабленным пациентам, так как не требует общего наркоза [13].
- Дренирование через фрезерное отверстие (диаметром около 14 мм) — позволяет лучше осмотреть полость, удалить сгустки и мембраны, а также контролировать кровотечение. Врач может сделать одно или несколько отверстий.
- Эндоскопическая эвакуация — используют, когда обычные методы затруднены. Доступ осуществляется через отверстие 20–25 мм.
Тот или иной способ операции выбирают в зависимости от расположения и особенностей гематомы.
После основного вмешательства часто проводят:
- послеоперационное дренирование — выведение содержимого из полости черепа в течение 24–48 часов значительно улучшает результаты лечения;
- эмболизацию средней менингеальной артерии — современный метод, при котором через катетер вводят специальное вещество, перекрывающее мелкие сосуды в стенках гематомы, чтобы предотвратить её повторное накопление [14].
Возможные послеоперационные осложнения
По различным причинам полностью удалить гематому обычно не удаётся. Это может привести к возвращению симптомов и развитию других осложнений. К ним относятся:
- Рецидив гематомы — наиболее частое осложнение, вызванное кровотечением из сосудов капсулы или твёрдой мозговой оболочки. При подтверждении на контрольной КТ обычно требуется повторная операция.
- Отёк головного мозга — может привести к повышению внутричерепного давления и ухудшению состояния. Лечится медикаментозно.
- Пневмоцефалия — скопление воздуха в полости черепа. При небольшом объёме лечат консервативно: пациент придерживается постельного режима, лежит так, чтобы голова была на возвышении, также ему дополнительно подают кислород. При большом скоплении может потребоваться хирургическое удаление воздуха.
- Вторичное кровоизлияние — опасное осложнение, часто требующее повторной операции.
- Послеоперационные судороги — реакция мозга на вмешательство. В этом случае больному назначают противоэпилептические препараты и проводят электроэнцефалографию (ЭЭГ).
![Пневмоцефалия [25] Пневмоцефалия [25]](/media/bolezny/subduralnaya-gematoma/pnevmocefaliya-25_s.jpeg?dummy=1778137840117)
Пневмоцефалия [25]
Выбор метода лечения всегда индивидуален. При отсутствии выраженных симптомов и небольшом размере гематомы предпочтение отдаётся наблюдению и консервативным методам. При значительном объёме или ухудшении состояния пациента переходят к хирургическому лечению.
Прогноз. Профилактика
Прогноз зависит от возраста больного, времени, прошедшего до начала лечения, объёма и расположения гематомы, наличия дополнительных повреждений мозга (ушиба, отёка) и общего состояния здоровья человека [15].
При острых гематомах, особенно с длительным «светлым промежутком» и большим объёмом кровоизлияния (более 100 мл), повышается вероятность быстрой дислокации, что приводит к высокому риску летального исхода [21][22]. Однако своевременная диагностика и правильное хирургическое лечение обычно позволяют добиться полного выздоровления, особенно у молодых пациентов.
У пожилых пациентов прогноз менее благоприятный. Это связано с возрастным снижением компенсаторных возможностей организма, частой атрофией мозга и наличием тяжёлых сопутствующих заболеваний. Даже после успешного удаления хронической гематомы у них нередко сохраняется стойкий неврологический дефицит (слабость в руках и ногах, нарушения памяти, речи и др.), а также повышен риск рецидива. В этом случае исход во многом зависит от общего состояния здоровья и сопутствующих болезней.
Профилактика субдуральной гематомы
Чтобы не допустить развития субдуральной гематомы, особенно хронической её формы, необходимо:
- избегать травм головы — использовать защитные шлемы, следить за пожилыми родственниками (организовать им безопасный быт);
- корректировать факторы риска — ограничить употребление алкоголя, лечить заболевания печени и различные нарушения свёртываемости крови;
- принимать антикоагулянты и антиагреганты строго по назначеню врача;
- своевременно диагностировать и лечить сосудистые аномалий мозга.
Список литературы
Shotar E., Sourour N. A., Premat K. et al. Acute subdural hematomas in ruptured brain arteriovenous malformations: association with distal flow-related aneurysms // Clin Neuroradiol. — 2020. — № 2. — P. 305–312.
Choi H. J., Lee J. I., Nam K. H. et al. Acute spontaneous subdural hematoma due to rupture of a tiny cortical arteriovenous malformation // J Korean Neurosurg Soc. — 2015. — № 6. — P. 547–549.ссылка
Лихтерман Л. Б. Травматические субдуральные гематомы. Часть 2 // Справочник поликлинического врача. — 2013. — № 11.
Кравчук А. Д., Лихтерман Л. Б., Маряхин А. Д. Клинические рекомендации по диагностике и лечению хронических субдуральных гематом. — М., 2015. — 49 с.
Горчаков В. Н., Сергеева И. Г., Тулупов А. А. Нейрохирургическая анатомия головного мозга: учебное пособие. — Новосибирск: РИЦ НГУ, 2015. — 124 с.
Алишев А. Ж. Некоторые вопросы патогенеза субдуральной гематомы в судебно-медицинской практике // Наука и здравоохранение. — 2013.
Качков И. А., Филимонов Б. А. Хроническая субдуральная гематома // РМЖ. — 1997. — № 10.
Лихтерман Л. Б., Потапов А. А., Кравчук А. Д. Хроническая субдуральная гематома // Consilium Medicum. — 2008. — № 12. — С. 71–81.
Garbossa D., Altieri R., Calamo Specchia F. M. et al. Are acute subdural hematomas possible without head trauma? // Asian J Neurosurg. — 2014. — № 4. — P. 218–222.
Hamou H., Alzaiyani M., Rossman T. et al. Seizure after surgical treatment of chronic subdural hematoma — Associated factors and effect on outcome // Front Neurol. — 2022. — Vol. 13.ссылка
Лихтерман Л. Б., Кравчук А. Д., Охлопков В. А. Хронические субдуральные гематомы головного мозга: проблемы и решения. Часть 1. Клинические варианты и диагностика // Клинический разбор в общей медицине. — 2021. — № 2. — С. 21–27.
Сабиров Р. И., Латыпов Т. Ф. Дексаметазоновая терапия хронических субдуральных гематом // Практическая медицина. — 2017. — № 4.
Rychlicki F., Racchioni M. A., Burchianti M. et al. Percutaneous twist-drill craniotomy for the treatment of chronic subdural hematoma // Acta Neurochir (Wien). — 1991. — № 1–2. — P. 38–41. ссылка
Rodriguez B., Morgan I., Young T. et al. Surgical techniques for evacuation of chronic subdural hematoma: a mini-review // Front Neurol. — 2023. — Vol. 14.
Meagher R. J. Subdural Hematoma // Medscape. — 2024.
Сулайманов М. Ж. Клинические проявления дислокации головного мозга в остром периоде тяжёлой черепно-мозговой травмы // Молодой учёный. — 2016. — № 7. — С. 435-440.
Серебренников Н. А., Мизгирёв Д. В., Талыпов А. Э. Малоинвазивные эндоскопические вмешательства в лечении травматических внутричерепных гематом // Неотложная медицинская помощь. — 2023. — № 3. — С. 418–427.
Маматкулов А. Д., Зайцева Е. С., Семенова Ж. Б., Ахадов Т. А. Черепно-мозговая травма у младенцев и детей раннего возраста // Детская хирургия. — 2024. — № 2. — С. 184–193.
Туманов Э. В. Синдром тряски младенца // Forens. — 2016.
Мелашенко Т. В., Фомина М. Ю., Усенко И. Н. и др. Субдуральная гематома у детей раннего возраста: клинико-электрофизиологические особенности // Педиатр. — 2019. — № 6. — С. 93–99.
Недугов Г. В. Анализ причин смерти при субдуральных гематомах: монография. — Самара, 2009. — 73 с.
Недугов Г. В. Факторы риска дислокации головного мозга при травматических субдуральных гематомах // Казанский медицинский журнал. — 2008. — № 6. — С. 807–810.
Тиляков А. Б., Агзамов М. К., Агзамов И. М. и др. Современный подход к диагностике и лечению острых субдуральных гематом // Вестник экстренной медицины. — 2018. — № 4. — С. 79–83.
Mehmandoost M., Bahri A., Hasheminejad A. et al. Prevalence, etiology, risk factors, management options, and outcomes in chronic subdural hematoma (cSDH): A comprehensive literature review of recent advances // Brain Disord. — 2025. — Vol. 19.
Шелеско Е. В., Капитанов Д. Н., Кравчук А. Д., Охлопков В. А., Зайцев О. С., Черникова Н. А. Тактика лечения дефектов основания черепа, сопровождающихся пневмоцефалией // Вопросы нейрохирургии имени Н. Н. Бурденко. — 2019. — № 2. — С. 85–92.

