Авторы
Вступление
19 августа 2014 года в Павловскую ЦРБ Нижегородской области госпитализирован пациент П. 1980 года рождения.
Жалобы
Мужчина жаловался на головную боль, головокружение и тошноту.
Из факторов, влияющих на возникновение и течение заболевания, — злоупотребление алкоголем.
Анамнез
При сборе анамнеза выяснилось, что 16 августа пациент получил бытовую травму.
Анамнез жизни в данном клиническом случае существенного значения не имеет.
Обследование
Больной поступил в больницу с ясным сознанием и адекватным поведением. В неврологическом статусе:
⠀•⠀менингеальный синдром (симптомокомплекс, возникающий при раздражении мозговых оболочек);
⠀•⠀движения в конечностях одинаковы с обеих сторон;
⠀•⠀пошатывание в позе Ромберга (стоя со сдвинутыми вместе стопами, закрытыми глазами и вытянутыми прямо перед собой руками);
⠀•⠀умеренное нарушение координации.
На КТ головного мозга виден субкортикальный очаг геморрагического ушиба в правой лобной и теменной долях головного мозга с перифокальным отёком и сателитной субдуральной гематомой малого объёма в правой лобно-теменной области (рис. 1).
Диагноз
Закрытая черепно-мозговая травма. Ушиб головного мозга средней степени с преимущественным поражением правой лобной и теменной долей головного мозга. Острая субдуральная гематома малого объёма в правой лобно-теменной области.
Лечение
С учётом компенсированного состояния пациента малым объёмом субдуральной гематомы решено вести больного консервативно. За время наблюдения отрицательной динамики не прослеживалось: сознание ясное, пациент адекватен, полностью себя обслуживает, неоднократно был замечен курящим на улице.
25 августа ситуация резко ухудшилось: диагностировано угнетение сознания до предкомового состояния, анизокария D>S (увеличение правого зрачка по сравнению с левым), левосторонний гемипарез (ограничение движения мышц тела).
Проведена КТ головного мозга (рис. 2). На снимке видно, что очаг геморрагического ушиба находится в стадии частичной резорбции (рассасывания), в правой лобно-теменной области прослеживается субдуральная гематома малого объёма в изоденсной (подострой) стадии. Значительно увеличилась дислокация срединных структур влево. Пациент взят на операцию.
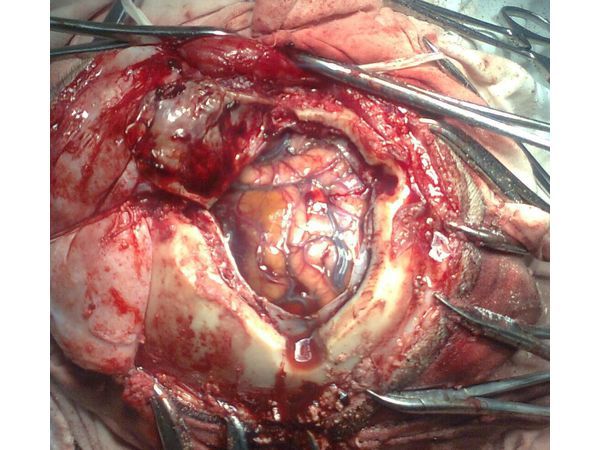
В результате костно-пластической трепанации черепа в правой лобно-височно-теменной области была удалена субдуральная область общим объёмом не более 50 мл.
Изначально предполагалось, что после удаления гематомы произойдёт отёк головного мозга и будет необходима декомпрессивная трепанация, но этого не потребовалось, так как мозг расправился, а признаков пролабирования (выпячивания) и отёка выявлено не было (рис. 3).
После операции наблюдалось улучшение состояния: у пациента постепенно восстановилась ясность сознания, исчезли анизокария и гемипарез. На контрольной КТ — значительный регресс дислокационного синдрома (рис. 4).
Заключение
Пластинчатая субдуральная гематома малого объёма в правой лобно-теменной области в гиперденсной стадии (с более высокой плотностью по сравнению с окружающими тканями) чётко видна на первом снимке. Если бы это было субарахноидальное кровоизлияние, то гемокомпонент прослеживался бы и в кортикальных бороздах.
Субкортикальный очаг ушиба второго вида по классификации Корниенко вносит свою лепту, но в процессе лечения он претерпевает закономерную эволюцию и постепенно рассасывается (сравните снимок от 25 и 19 августа). Однако у пациента изначально имелась достаточно значимая (до 5 мм) дислокация срединных структур влево, что можно было рассматривать как признак последующего ухудшения, которое и случилось 25 августа. Так как регресс дислокационного синдрома произошёл только после удаления субдуральной гематомы, можно сделать вывод, что ведущую роль в данном случае играл субдуральный гемокомпонент. Именно продукты распада крови оказали токсичное воздействие на головной мозг, вызвав полушарный отёк и прогрессирование дислокационнго синдрома.
В то же время хочется обратить внимание, что после удаления субдуральной гематомы не обнаружилось никаких признаков отёка головного мозга и субарахноидального кровоизлияния, хотя это предполагалось при таком значительном смещении срединных структур.
Данный случай показывает, что внутричерепные гематомы малого объёма не всегда благополучно рассасываются, даже несмотря на размер и отсутствие увеличения объёма геморрагического субстрата. Самое действенное в таких ситуациях — оперативное вмешательство. Это, на мой взгляд, относится не только к травматическим внутричерепным гематомам, но и к инсульт-гематомам. Подтверждением служит исчезновение полушарного отёка и дислокации после операции.