Определение болезни. Причины заболевания
Стрии (Striae) — это эстетический дефект кожи в виде заметных борозд, который возникает из-за чрезмерного натяжения, приводящего к разрыву эластичных волокон [1]. Стрии часто называются растяжками из-за механизма своего развития и атрофическими рубцами, так как расположены ниже уровня здоровой кожи. Они могут быть ярко-красного, фиолетового и бледно-телесного цвета [3][7].
![Стрии [16] Стрии [16]](/media/bolezny/strii/strii-16_s_ANctOQB.jpeg?dummy=1761129943723)
Стрии [16]
Причины и факторы риска стрий
Стрии часто возникают на фоне гормональных изменений: в подростковом возрасте, во время беременности, при климаксе, резком изменении веса и приёме гормональных препаратов. Есть и генетические причины: из-за некоторых врождённых особенностей соединительной ткани она становится слабой и склонной к разрыву при стрессе (растяжении, ударе и т. д.) [4].
Факторы, приводящие к появлению стрий:
- Гормональные изменения. В отличие от здоровой кожи, в стриях увеличивается количество эстрогеновых, андрогеновых и глюкокортикоидных рецепторов. Эстроген, релаксин и кортизол снижают адгезию (сцепление) между волокнами коллагена и увеличивают количество основного вещества (биологического геля), что приводит к образованию рубцов в области растяжения.
- Генетическая предрасположенность. У некоторых людей кожа менее устойчива к растяжению из-за низкого уровня коллагена.
- Длительное использование местных или системных кортикостероидов. Эти препараты подавляют синтез (выработку) коллагена, делая кожу более тонкой и склонной к разрывам.
- Системные заболевания. Болезни, при которых нарушается структура соединительной ткани, в частности появляются дефекты коллагеновых волокон, также приводят к образованию стрий. К ним относятся: синдром Марфана, синдром Элерса — Данлоса, синдром Стиклера, синдром Шпринтцена — Гольдберга, синдром Кушинга, а также несовершенный остеогенез.
- Обезвоживание и недостаток питательных веществ. Дефицит влаги, витаминов A, C и E, а также минералов (цинка и кремния) снижает способность кожи к регенерации (восстановлению) и поддержанию эластичности.
- Неправильный уход за кожей. На развитие стрий влияет отсутствие увлажнения и использование агрессивных косметических средств. Сухая кожа менее эластична и более склонна к повреждениям.
- Возрастные изменения. С возрастом кожа становится менее упругой и более подверженной растяжению из-за снижения выработки коллагена и эластина [2][10].
Эти факторы могут воздействовать как по отдельности, так и в сочетании, увеличивая риск появления растяжек.
Распространённость
Стрии в два раза чаще возникают у девочек и женщин в возрасте от 5 до 50 лет, чем у мальчиков и мужчин [3]. Объясняется это структурными особенностями кожи. У мужчин благодаря тестостерону она более плотная: дермальный (средний) слой имеет большее количество коллагеновых волокон (типа I и III), а эластиновые волокна прочнее и устойчивее к механическому воздействию. У женщин волокна эластина более тонкие и хрупкие, особенно в зонах, подверженных растяжению (на животе, бёдрах и груди). В их организме эстрогены повышают активность матриксных металлопротеиназ (ММП), которые разрушают соединительную ткань, а прогестерон влияет на фибробластную активность, замедляя восстановление кожи.
Симптомы атрофических полос (стрий)
Сначала стрии — это плоские ярко-красные или лиловые изогнутые линии (красные стрии), которые слегка расширяются в средней части и располагаются параллельно линиям растяжения кожи. При формировании они могут сопровождаться зудом, жжением и болезненностью из-за раздражения нервных волокон. Это связано с ухудшением кровоснабжение дермы, что приводит к гипоксии (недостатку кислорода) и накоплению метаболитов, раздражающих нервные окончания. К тому же стрии атрофичны, т. е. их поверхностный слой (эпидермис) более тонкий и менее эластичный, чем окружающая кожа, поэтому при движениях зоны растяжек натягиваются сильнее, дополнительно травмируя нервы [3][12].
Постепенно стрии приобретают синюшно-красный оттенок [3]. Спустя несколько месяцев (иногда лет) они могут посветлеть и превратиться в морщинистые рубцы (белые стрии) [10].
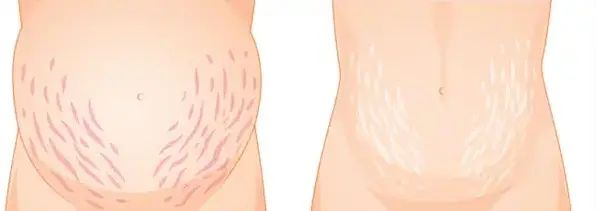
Красные и белые стрии
У беременных женщин растяжки в основном образуются на животе, груди и бёдрах [1][2][3][9]. У подростков — на бёдрах, ягодицах и коленях. У детей образований стрий связано со скачком роста в пубертатном периоде: кости резко удлиняются, а кожа не успевает к этому адаптироваться. Быстрое растяжение приводит к микроразрывам соединительной ткани.
У мужчин растяжки обычно появляются в зонах, где мышечная и жировая масса часто увеличивается: на спине, плечах, ягодицах, реже — на животе и бёдрах. Это связано с особенностями физиологии, гормонального фона и распределения соединительной ткани [3].
Патогенез атрофических полос (стрий)
Существует два процесса, при которых образовываются стрии:
1. Снижение синтеза коллагена и эластина. Это важные белки внеклеточного матрикса, которые вырабатываются фибробластами и обеспечивают коже необходимую прочность и эластичность. Также стрии могут возникать из-за преобладания клеток-фиброкластов (одного из вида фибробластов), разрушающих коллаген и эластин [1].
Снижение уровня этих белков приводит к изменению структуры соединительных волокон. Поэтому при перерастяжении происходит их разрыв и разрушается сетчатый слой дермы (он составляет основную массу дермы и играет ключевую роль в обеспечении прочности, эластичности и структурной поддержки кожи) [1][8].
Когда сетчатый слой дермы нарушается, возникает местная воспалительная реакция. Повреждённые фибробласты и кератиноциты (основные клетки эпидермиса) начинают выделять провоспалительные цитокины, которые привлекают иммунные клетки (макрофаги и тучные клетки) к месту повреждения. Это усиливает воспаление. Под действием цитокинов фибробласты начинают вырабатывать повышенное количество ферментов MMП, которые нарушают выработку коллагена и эластина, что ухудшает регенерацию тканей, способствуя атрофии и рубцеванию.

Один из процессов возникновения стрии
2. Сдавление микрососудов при растяжении кожи. Оно мешает нормальному кровоснабжению, вызывая гипоксию тканей. В условиях нехватки кислорода фибробласты работают менее эффективно, а накопление свободных радикалов приводит к дополнительному повреждению клеток. Ухудшение доставки питательных веществ ещё больше замедляет процессы восстановления. В результате в области стрий кожа становится более тонкой и гипопигментированной (обесцвеченной).
Оба процесса усугубляют формирование стрий и объясняют их атрофичный вид и длительное сохранение на теле [1][14].
Классификация и стадии развития атрофических полос (стрий)
Формирование стрий проходит три основных этапа: воспаление, регенерацию и рубцевание тканей. В зависимости от этапа различается несколько стадий, для которых характерны специфические гистологические (структурные) изменения в коже [1].
Стадия I (до 6 месяцев):
- Сопровождается асептическим воспалением кожи (без инфекции), которое вызвано разрывом дермального слоя и повреждением кровеносных сосудов.
- Борозды выглядят слегка выпуклыми или плоскими, имеют цвет от розового до красно-багрового. Могут сопровождаться зудом или лёгким дискомфортом. Кожа вокруг стрий сохраняет нормальный белый цвет.
- Гистологические изменения: истончение эпидермиса, разрушение коллагеновых и эластиновых волокон, инфильтрация воспалительных клеток (проникновение лимфоцитов и макрофагов).
Стадия IIА (от 6 месяцев до 1 года): воспаление постепенно проходит, начинается формирование атрофии. Деформация кожи становится более заметной. Появляется «ступенчатый» рельеф (кожа выглядит неровной). Цвет стрий — розовый с синюшным оттенком.
Стадия IIБ (от 1 года и более):
- Продолжается атрофическая деформация кожи: она истончается и теряет эластичность. Цвет стрий постепенно меняется от красного/фиолетового к более светлому оттенку. Полосы становятся менее заметными, но всё ещё выделяются на фоне здоровой кожи.
- Начинается процесс заживления, включающий синтез нового коллагена и эластина.
- Гистологические изменения: появление незрелого рубцового коллагена (типа III), увеличение количества фибробластов, формирование новых кровеносных сосудов (ангиогенез).
Стадия IIIА (от 1 года и более): атрофия усиливается, ширина стрий составляет менее 1 см, рельеф — «ступенчатый» или «лестничный». Со временем растяжки светлеют, становясь бледнее окружающей кожи, их структура стабилизируется, а выраженность уменьшается.
Стадия IIIБ (от 5 лет и более):
- Начинается формирование рубцовой ткани с преобладанием зрелого коллагена (типа I). Ширина стрий — менее 1 см. Они выглядят как блестящие, жемчужно-белые, перламутровые полосы. Растяжки становятся менее заметными, но кожа в этих участках остаётся истончённой и менее эластичной.
- Гистологические изменения: замена нормальной структуры кожи на рубцовую ткань, уменьшение количества кровеносных сосудов, отсутствие волосяных фолликулов и сальных желёз в области стрий.
Стадия IV (от 5 лет и более): выраженная атрофия кожи. Ширина стрий может быть 1 см и более. Рельеф кожи «ступенчатый» или «лестничный». Цвет — жемчужно-белый. Стрии становятся широкими и сильно выделяются на фоне здоровой кожи.
Как видно, в процессе формирования растяжек атрофия усиливается, несмотря на то, что после года болезни организм начинает вырабатывать новый коллаген и эластин. Это объясняется тем, что в норме кожа содержит в основном коллаген типа I (он плотный и структурный), а при заживлении стрий преобладает коллаген типа III (более тонкий и слабый). К тому же нарушается ориентация волокон: новые коллагеновые волокна располагаются хаотично, а не в виде переплетённой сетки, как в здоровой коже. Это снижает её прочность. Кроме того, у взрослых эластиновые волокна полностью не восстанавливаются, оставляя зоны необратимой атрофии. Именно поэтому даже через год стрии вдавленные, бледные и стабильные, несмотря на частичную регенерацию.
На скорость формирования стрий могут влиять:
- Гормональные изменения. Кортизол и другие гормоны могут замедлять процессы регенерации, продлевая стадию воспаления.
- Генетика. У некоторых людей процессы заживления проходят быстрее, что влияет на переход между стадиями.
- Уход за кожей. Использование увлажняющих средств и препаратов, стимулирующих синтез коллагена, может ускорить переход к стадии рубцевания.
Осложнения атрофических полос (стрий)
Формирование стрий может сопровождаться рядом осложнений, которые затрагивают как физическое, так и эмоциональное состояние. К ним относятся:
- Повышенная чувствительность к ультрафиолету. Кожа в области растяжек более подвержена воздействию солнца из-за тонкой структуры и снижения уровня меланина. При этом может ощущаться покалывание под прямыми солнечными лучами, сухость и стянутость, особенно после загара. Повышается риск получения солнечного ожога: в зоне стрий кожа быстрее краснеет, т. е. появляется эритема, и может шелушиться из-за повреждения рогового слоя.
- Риск инфицирования. В некоторых случаях повреждённая кожа в области растяжек может стать входными воротами для инфекций.
- Ограничение подвижности (в редких случаях). При обширных стриях, особенно после значительного растяжения кожи, её эластичность может снизиться, что может ограничивать подвижность. Появляется ощущение стянутости при наклонах, поворотах корпуса или активных движениях, дискомфорт при поднятии рук или занятиях спортом, лёгкая болезненность в области старых рубцов при резком изменении положения тела. Как правило, это происходит при массивных, глубоких рубцах, покрывающих большие участки тела. Причины такой патологии:
- многоплодная беременность — живот растягивается значительно сильнее;
- стремительный набор веса (ожирение 3–4-й степени) — кожа не успевает адаптироваться к растяжению;
- синдром Кушинга или длительный приём кортикостероидов — при них кожа истончается.
![Стрии при беременности [7] Стрии при беременности [7]](/media/bolezny/strii/strii-pri-beremennosti-7_s_xUjgfZp.jpeg?dummy=1761129865344)
Стрии при беременности [7]
- Риск развития келоидных рубцов. Из-за избыточного образования коллагена в процессе заживления в некоторых случаях стрии могут трансформироваться в гипертрофированные (чрезмерно большие) шрамы.
- Снижение самооценки, психологический дискомфорт [1][2]. Растяжки часто вызывают недовольство своим внешним видом и чувство стыда, особенно если они расположены на видимых участках тела (животе, бёдрах или груди).
Для предотвращения осложнений важно при появлении первых признаков стрий начинать профилактику и лечение, обратившись к врачу-дерматологу или косметологу.
Диагностика атрофических полос (стрий)
Диагностика стрий обычно проводится клинически, т. е. во время консультации с врачом-дерматологом на основе визуального осмотра, пальпации (ощупывании) и сбора анамнеза (истории жизни и болезни) пациента. Врач оценивает цвет, форму, размер и расположение стрий, а также определяет текстуру кожи (гладкая, атрофированная или со «ступенчатым» рельефом). Далее он уточняет, когда появились растяжки, как быстро они развивались и какие факторы могли способствовать их образованию (беременность, быстрый набор веса, гормональные изменения, приём гормональных препаратов или хронические заболевания). Он выясняет, есть ли сопутствующие симптомы (зуд, боль или дискомфорт в области стрий), а также были ли растяжки у близких родственников (это может говорить о генетической предрасположенности).
В некоторых случаях могут потребоваться дополнительные методы исследования для уточнения состояния кожи и исключения других заболеваний. К ним относятся:
- Дерматоскопия. Для детального изучения структуры кожи используется специальный медицинский оптический прибор — дерматоскоп. С его помощью врач может оценить состояние сосудов и текстуру кожи, а также исключить другие заболевания (например, псориаз или экзему).

Дерматоскопия
- Ультразвуковое исследование кожи (УЗИ). Это неинвазивный (нетравматичный) метод, позволяющий оценить толщину кожи и состояние дермального слоя. Помогает определить степень атрофии кожи и глубины стрий.
- Гистологическое исследование (в редких случаях). Позволяет исследовать образец тканей под микроскопом. Назначается для оценки состояния коллагеновых и эластиновых волокон [3].
- Лабораторные исследования (при подозрении на гормональные нарушения). Назначаются анализы крови, чтобы определить уровень кортизола (для исключения синдрома Кушинга), гормонов щитовидной железы и половых гормонов (эстрогена и тестостерона).
Эти методы позволяют не только подтвердить диагноз, но и определить стадию стрий, что важно для выбора дальнейшей тактики лечения.
Дифференциальная диагностика
Растяжки могут быть похожи на другие кожные заболевания, поэтому важно исключить линейный атрофический дерматит, келоидные рубцы, стрии, вызванные инфекционными заболеваниями, а также поражения кожи при синдроме Кушинга и меланому.
Лечение атрофических полос (стрий)
Лечение растяжек направлено на стимуляцию выработки коллагена и эластина, а также уменьшение атрофии кожи и улучшение её внешнего вида. Выбор метода зависит от стадии формирования дефекта и индивидуальных особенностей пациента.
Можно выделить два основных вида лечения:
1. Лекарственные и косметические средства, а также косметические процедуры. Они воздействуют на рубцовую ткань, делая растяжки менее заметными, и должны быть в уходе регулярно, чтобы поддержать эстетический эффект [6]. К ним относятся:
- Ретиноиды. Местное применение кремов или гелей с третиноином (производным витамина А) стимулирует синтез коллагена и улучшает текстуру кожи. Наиболее эффективно на ранних стадиях (при розовых/красных стриях).
- Химические пилинги (срединные и поверхностные). Гликолевая, салициловая и трихлоруксусная кислоты отшелушивают верхний слой кожи и стимулируют обновление клеток. Метод даёт положительный эффект на ранних стадиях.
- Увлажняющие и питательные средства. Рекомендуется использовать крема и гели, содержащие гиалуроновую и лимонную кислоту, витамин Е, масло ши, экстракт фиалки, коллаген и т. д. В качестве монотерапии они не обеспечивают выраженного эффекта, но полезны для поддержания увлажнённости кожи, профилактики стрий и в комбинации с другими методами.
- Массаж. Увеличивает приток крови к проблемным местам, благодаря чему усиливается выработка коллагена и эластина.
- Обёртывания. Глубоко увлажняют и питают кожу в области растяжек, стимулируя регенерацию, а также улучшают кровообращение и отток лимфы, что помогает повысить эластичность и выровнять рельеф.
2. Аппаратные технологии, инъекции и хирургическое удаление. С их помощью дефект можно устранить практически полностью, сделав стрии максимально незаметными. Для достижения наилучших результатов часто проводится несколько процедур, а также применяется комбинация методов с последующим поддерживающим уходом на постоянной основе [3]. К таким методам относятся:
- Микродермабразия. Мягкое механическое отшелушивание верхнего слоя кожи запускает процесс регенерации клеток. Эффективно в сочетании с другими средствами.
- Лазерная терапия. Лазер точечно действует на участок растянувшейся кожи и выпаривает её верхний слой на глубину до 1 мм. Это запускает процесс регенерации кожи, стимулируя синтез коллагена [11]. Метод высокоэффективен как на ранних, так и на поздних стадиях [15]. Возможные осложнения:
- гиперпигментация (потемнение кожи);
- гипопигментация;
- длительная эритема;
- рубцевание (при нарушении ухода).
![Результат лазерной терапии стрий [17] Результат лазерной терапии стрий [17]](/media/bolezny/strii/rezultat-lazernoy-terapii-striy-17_s.jpeg?dummy=1761132253017)
Результат лазерной терапии стрий [17]
- Радиочастотная терапия (RF-лифтинг). Радиочастотные волны нагревают глубокие слои кожи, что стимулирует синтез коллагена. Метод отличается высокой эффективностью при атрофических процессах в коже. Возможные осложнения:
- точечные микрогематомы, т. е. небольшие кровоподтёки;
- локальный фиброз, т. е. разрастание соединительной ткани в области лечения (при избыточном воздействии);
- сухость кожи (требует интенсивного увлажнения).
- Микронидлинг в сочетании с радиочастотным прогревом (микроигольчатый RF-лифтинг). Аппарат с микроиглами создаёт на коже микротравмы, что запускает процесс регенерации. Во время проколов под тепловым воздействием радиочастотной энергии коллаген карбонизируется (обогащается углеродом), что обновляет кожу на клеточном уровне и уменьшает выраженность рубца [13]. Метод эффективен на всех стадиях, особенно в сочетании с сыворотками, содержащими витамин С или гиалуроновую кислоту. Возможные осложнения:
- инфицирование (при нарушении стерильности);
- поствоспалительная гиперпигментация;
- микрогематомы и кровоточивость (при глубоком воздействии);
- покраснение и отёчность (сохраняется 2–4 дня).
- Фотодинамическая терапия (ФВД). Воздействие красным светом стимулирует фибробласты, которые начинают разрушать повреждённые коллагеновые волокна ускоряя выработку новых. Возможные осложнения:
- выраженная фотосенсибилизация, т. е. повышенная чувствительность кожи к ультрафиолетовым лучам (сохраняется 48–72 часа);
- образование пузырей на коже (буллёзный дерматит) — при передозировке фотосенсибилизатора (вещества, повышающего чувствительность к свету), который используется для проведения процедуры;
- аллергические реакции.
- Инъекции препаратов. Для уменьшения количества рубцовой ткани могут применяться глюкокортикоиды, а при необходимости восполнить объём тканей — препараты, активирующие выработку коллагена (коллагенотерапия) или филлеры на основе гиалуроновой кислоты, которые заполняют «провалы» в местах атрофии, делая кожу более ровной. Возможные осложнения:
- отёк (до 7 дней);
- асимметрия (при неравномерном введении);
- некроз, т. е. отмирание тканей (при попадании препарата в сосуд).
- PRP-терапия (плазмотерапия). Внутрикожное введение обогащённой тромбоцитами плазмы крови пациента позволяет воздействовать на эндотелиальные клетки, выстилающие внутренний слой кровеносных сосудов, а также на эритроциты и коллаген, способствуя заживлению местного очага воспаления. Процедура хорошо переносится пациентами и не вызывает аллергии. Может использоваться как монотерапия, но в сочетании с микронидлингом, RF-лифтингом или лазерной терапией обеспечивает более выраженный эффект [6][15]. Возможные осложнения:
- покраснение, отёк, гематомы в зоне инъекций (обычно проходят за 1–3 дня);
- гиперпигментация;
- гранулёмы, т. е. воспалённые узелки или папулы, или фиброз (при избыточном введении или индивидуальной реакции).
- Хирургическое лечение. Для устранения стрий применяется в исключительных случаях. Как правило, это пластические операции, предполагающие иссечение избыточных объёмов кожи, в том числе содержащих стрии. Например, коррекция зоны живота (абдоминопластика), области рук (брахиопластика) и т. д. Возможные осложнения:
- серомы (скопление белковой прозрачной жидкости) или гематомы;
- некроз краёв раны (у курящих пациентов);
- рубцы (требуют последующей лазерной коррекции).
Общие противопоказания для проведения процедур:
- беременность и лактация;
- планируемая беременность (перед хирургическими методами);
- онкологические и аутоиммунные заболевания (склеродермия, красная волчанка и др.);
- сахарный диабет в стадии декомпенсации, т. е. когда уровень сахара в крови остаётся высоким несмотря на лечение;
- активные воспалительные процессы в зоне проведения процедуры (герпес, акне или дерматит);
- псориаз в стадии обострения;
- нарушение свёртываемости крови (гемофилия, т. е. хроническая кровоточивость, или приём антикоагулянтов, снижающих свёртываемость крови);
- склонность к келоидным рубцам;
- системные заболевания соединительной ткани (например, синдром Шёгрена или ревматоидный артрит);
- ожирение 3–4-й степени;
- приём фотосенсибилизирующих препаратов (перед проведением ФВД);
- металлические имплантаты и кардиостимуляторы (перед проведением RF-лифтинга).
Реабилитация после процедур
В течение 14 дней после любых процедур следует воздержаться от посещения саун, бань, бассейна и открытых водоёмов, а также исключить активные физические нагрузки. Первые 1,5–2 месяца следует использовать солнцезащитные средства с физическими фильтрами (SPF 50+).
Прогноз. Профилактика
Стрии можно значительно уменьшить, сделав почти незаметными, но полностью удалить невозможно по нескольким причинам:
- Необратимое повреждение структуры кожи. Растяжки — это рубцовая ткань, в которой повреждён коллаген и эластин. Даже при лечении новые волокна не восстанавливают исходную структуру кожи.
- Гипопигментация. В зоне стрий меланоциты (пигментные клетки) погибают, поэтому они всегда светлее окружающей кожи.
- Атрофия. Даже после стимуляции регенерации кожа остается тонкой и менее эластичной.
Профилактика
Профилактика растяжек направлена на поддержание эластичности кожи и предотвращение её чрезмерного растяжения, стимуляцию синтеза коллагена и эластина.
Чтобы избежать возникновения стрий, следует:
- Увлажнять кожу. Регулярное использование увлажняющих кремов, масел и лосьонов помогает поддерживать эластичность кожи. Рекомендуемые средства: содержащие масло какао, ши и миндаля, кремы с гиалуроновой кислотой, витамином Е и коллагеном.
- Проходить лечебный массаж. Процедура улучшает кровообращение, стимулирует синтез коллагена и помогает коже адаптироваться к растяжению.
- Контролировать вес. Следует избегать резкого набора или потери веса, чтобы предотвратить чрезмерное растяжение кожи [5].
- Сбалансированно питаться. Чтобы получать достаточно витаминов и минералов, следует есть цитрусовые, болгарский перец (витамин С стимулирует синтез коллагена), орехи, семена (витамин Е — антиоксидант, защищает кожу от повреждений), морепродукты, бобовые (цинк способствует заживлению кожи), яйца, рыбу и мясо (белок — строительный материал для коллагена).
- Выполнять упражнения, улучшающие кровообращение и поддерживающие тонус кожи. Рекомендуемые виды физической активности: йога, пилатес и плавание.
- Носить корректирующее бельё. Специальное бельё (например, бандажи) помогает снизить нагрузку на кожу. Рекомендуется во время беременности или при интенсивных физических нагрузках.
- Использовать солнцезащитные средства (SPF 30+) ежедневно. Защита кожи от ультрафиолетового излучения предотвращает её повреждение и потерю эластичности.
Список литературы
Качук Ю. В. Методика коррекции стрий в зависимости от стадии развития // Дерматовенерология. Косметология. — 2017. — Т. 3, № 3. — С. 327–334.
Osman H., Rubeiz N., Tamim H., Nassar A. H. Risk factors for the development of striae gravidarum // American Journal of Obstetrics and Gynecology. — 2007. — Vol. 196, № 1. ссылка
Дворянкова Е. В., Ткаченко О. Ю., Сакания Л. Р., Корсунская И. М. Стрии: профилактика и топические методы коррекции // Эффективная фармакотерапия. — 2023. — Т. 19, № 6. — С. 6–10.
Lovell C. R. Acquired disorders of dermal connective tissue — striae // Rook’s Textbook of Dermatology. — 9th edition. — Hoboken: John Wiley & Sons, 2016. — 68 p.
Lokhande A. J., Mysore V. Striae distensae treatment review and update // Indian Dermatology Online Journal. — 2019. — Vol. 10, № 4. — P. 380–395.ссылка
Российское общество дерматовенерологов и косметологов. Другие атрофические изменения кожи: клинические рекомендации. — М., 2023. — 29 с.
Dai H., Liu Y., Zhu Y., Yu Y. et al. Study on the methodology of striae gravidarum severity evaluation // BioMed Eng OnLine. — 2021. — Vol. 20, № 1. — P. 109.ссылка
Tung J. Y., Kiefer A. K., Mullins M., Francke U. et al. Genome-wide association analysis implicates elastic microfibrils in the development of nonsyndromic striae distensae // J Invest Dermatol. — 2013. — Vol. 133, № 11. — P. 2628–2631.ссылка
Al-Himdani S., Ud-Din S., Gilmore S., Bayat A. Striae Distensae: A Comprehensive Review and Evidence-Based Evaluation of Prophylaxis and Treatment // Br J Dermatol. — 2014. — Vol. 170, № 3. — P. 527–547.ссылка
Sheu H. M., Yu H. S., Chang C. H. Mast cell degranulation and elastolysis in the early stage of striae distensae // J Cutan Pathol. — 1991. — Vol. 18, № 6. — P. 410–416.ссылка
Hague A., Bayat A. Therapeutic targets in the management of striae distensae: A systematic review // J Am Acad Dermatol. — 2017. — Vol. 77, № 3. — P. 559–568. ссылка
Bertin C., Lopes-Da Cunha A., Nkengne A., Roureet R. et al. Striae distensae are characterized by distinct microstructural features as measured by non-invasive methods in vivo // Skin Res Technol. — 2014. — Vol. 20, № 1. — P. 81–86. ссылка
Ryu H.-W., Kim S.-A., Jung H. R., Ryoo Y.-W. et al. Clinical improvement of striae distensae in Korean patients using a combination of fractionated microneedle radiofrequency and fractional carbon dioxide laser // Dermatol Surg. — 2013. — Vol. 39, № 10. — P. 1452–1458. ссылка
Рукша Т. Г., Аксененко М. Б., Климина Г. М., Новикова Л. В. Внеклеточный матрикс кожи: роль в развитии дерматологических заболеваний // Вестник дерматологии и венерологии. — 2013. — № 6. — С. 32–39.
Keen M. A. Striae distensae: What’s new at the horizon? // BJMP. — 2016. — Vol. 9, № 3.
Mikes B. A., Oakley А. М., Patel B. C. Striae Distensae // StatPearls. — 2025.ссылка
Verdelli A., Bonan P., Fusco I., Madeddu F. et al. Striae Distensae: Clinical Results and Evidence-Based Evaluation of a Novel 675 nm Laser Wavelength // Medicina (Kaunas). — 2023. — Vol. 59, № 5. — P. 841.ссылка

