Определение болезни. Причины заболевания
Синдром Снеддона (Sneddon syndrome) — это невоспалительное тромботическое поражение мелких и средних артерий кожи и головного мозга.
![Сосудистый рисунок при синдроме Снеддона [14] Сосудистый рисунок при синдроме Снеддона [14]](/media/bolezny/sindroma-sneddona/sosudistyy-risunok-pri-sindrome-sneddona-14_s.jpeg)
Сосудистый рисунок при синдроме Снеддона [14]
Болезнь в 1965 году впервые описал английский врач-дерматолог Снеддон [7], заметивший характерный сетчатый сосудистый рисунок (ливедо) на коже у 6 пациентов с инсультом.
Различают синдром и болезнь Снеддона: разница заключается в наличии мутации в гене CECR1. Пациенты с такой мутацией страдают болезнью Снеддона, т. е. первичной наследственной формой. Эта редкая мутация передаётся аутосомно-доминантно, т. е. для развития заболевания достаточно, чтобы мутантный ген был у одного родителя [12].
При синдроме Снеддона мутаций в гене нет, но обычно выявляют антифосфолипидный синдром, красную волчанку, болезнь Бехчета или другие болезни, которые приводят к тромбофилии — нарушению свёртываемости крови, предрасполагающей к образованию тромбов. До сих пор идут споры, является ли синдром Снеддона отдельным расстройством или подтипом антифосфолипидного синдрома [12].
Распространённость синдрома Снеддона
В среднем синдром встречается у 4 человек на 1 млн населения в год, частота среди всех сосудистых заболеваний головного мозга составляет 0,26 % [13]. Однако реальная распространённость синдрома Снеддона в России неизвестна.
Болезнь чаще всего проявляется у женщин после 30 лет, хотя может встречаться и у мужчин, и у детей. Так, в литературе описан случай инсульта с типичным ливедо у шестилетней девочки [7].
Причины синдрома Снеддона
Причины этой болезни до конца не изучены, однако множество отечественных авторов выделяют аутоиммунные механизмы, приводящие к воспалению средних и мелких артерий кожи и головного мозга [4].
Факторами риска являются женский пол, молодой и средний возраст, наличие гипертонии, ишемической болезни сердца и атеросклероза. Риск повторного инсульта всегда выше, чем у пациента, у которого его никогда не было. Синдром Снеддона также чаще развивается у людей с аутоиммунными заболеваниями, например c системной красной волчанкой или болезнью Бехчета [12].
Симптомы синдрома Снеддона
Заболевание проявляется сочетанием двух основных признаков: нарушением кровообращения головного мозга (инсультом) и сетчатым рисунком на коже [7].
Ливедо (лат. livedo — синяк) становится первым симптомом, который пациент может обнаружить самостоятельно. Это стойкое сетчатое синюшно-фиолетовое мраморное окрашивание кожи, захватывающее в первую очередь руки и ноги, а затем — туловище. На лице ливедо обычно не возникает. Такое нарушение вызвано ухудшением артериального кровоснабжения кожи, что приводит к расширению небольших поверхностных вен и замедлению в них кровотока.
Однако ливедо является неспецифическим симптомом и может наблюдаться при других заболеваниях, например при узелковом периартериите, инфекционных и лекарственных васкулитах, атеросклерозе нижних конечностей, системной красной волчанке. При синдроме Снеддона сетчатый рисунок может появляться и исчезать, но навсегда не уходит. При этом на туловище он более стабилен, чем на руках и ногах. Ливедо усиливается на холоде, в положении стоя, при гормональных расстройствах и у женщин во время беременности. Также его появление связано с применением антикоагулянтов: как ни странно, сетчатый рисунок усиливается при активном приёме этих препаратов.
Ливедо может предшествовать поражению сосудов головного мозга на десять лет, а поражение сосудов на много лет опережает развитие деменции.
Второй признак синдрома — это ишемический инсульт, который без лечения, как правило, повторяется. Они случаются в различных областях головного мозга, преимущественно в зонах, не связанных с движениями, поэтому редко приводят к выраженным и стойким двигательным нарушениям. Геморрагические инсульты для этого синдрома нетипичны.
Кроме ливедо и инсультов, у некоторых больных выявляют:
- гипертонию;
- ишемическую болезнь и поражение клапанов сердца;
- тромбозы периферических вен;
- снижение скорости клубочковой фильтрации (СКФ);
- неврологические нарушения в виде головной боли, головокружения и мигрени;
- эпилептические припадки;
- когнитивный дефицит, иногда достигающий деменции.
Также могут наблюдаться выкидыши или внутриутробная гибель плода.
Патогенез синдрома Снеддона
Причины и механизмы развития синдрома Снеддона до конца не изучены. Согласно самой популярной гипотезе, эту патологию относят к антифосфолипидному синдрому (АФС) — ревматологическому заболеванию, при котором образуются антитела к собственным тканям организма [3].
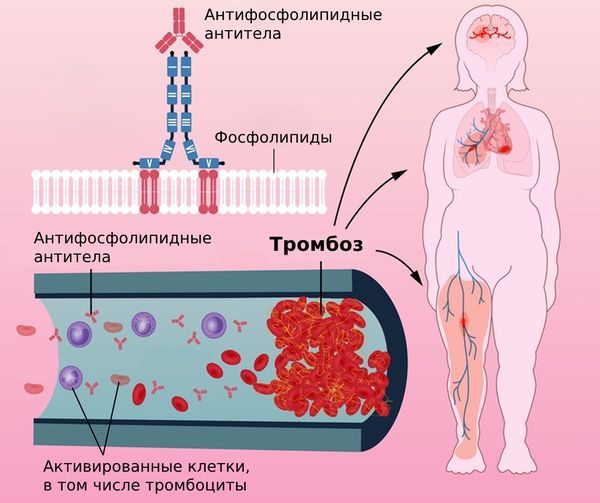
Механизм развития АФС
Отложение антифосфолипидных антител в сосудистой стенке может вызвать воспаление и повреждение внутренней выстилки сосудов, что способствует образованию тромбов. Это приводит к тромбозу мелких сосудов, включая артерии мозга, и последующему нарушению кровоснабжения, что может стать причиной инсульта. Тромб может образоваться непосредственно в артериях мозга или может развиться кардиогенная эмболия, т. е. отрыв тромба, который образовался в полостях или на клапанах сердца, и закупорка этим тромбом сосудов головного мозга. Тромбоз мелких артерий кожи вызывает компенсаторное расширение мелких вен, что проявляется ливедо.
Заболевание прогрессирует быстрее, если у пациента есть антифосфолипидные антитела, — из-за этого сосуды активнее воспаляются и повреждаются. Однако встречаются и другие формы синдрома Снеддона: первичная, при которой причину установить невозможно, и тромбофилическая, сочетающаяся с системной красной волчанкой [16]. Ключевые изменения, которые приводят к тромбозу, а далее к закупорке артерий, — это фиброз (разрастание соединительной ткани) и пролиферация (избыточный клеточный рост) внутренней выстилки сосудов.
Классификация и стадии развития синдрома Снеддона
Заболевание можно классифицировать по наличию мутации в гене СЕСR1:
- болезнь Снеддона — первичная форма, есть мутация в гене;
- синдром Снеддона — вторичная форма, мутации нет, но синдром может сопутствовать АФС, системной красной волчанке или ревматоидному артриту [6].
В свою очередь, синдром можно классифицировать как заболевание с антифосфолипидными антителами или без них.
Осложнения синдрома Снеддона
Самое грозное осложнение — это повторные ишемические инсульты, которые могут привести к стойкой инвалидизации, снижению качества жизни и гибели больного при тяжёлом течении. Также к осложнениям относится развитие деменции, даже у молодых пациентов, и в некоторых случаях нарушение зрения, вызванное тромбозом артерий сетчатки [13].
Диагностика синдрома Снеддона
При появлении ливедо необходимо обратиться к дерматологу и ревматологу.
Сбор анамнеза и осмотр
Доктор соберёт анамнез (историю болезни), проведёт осмотр и назначит необходимые обследования. На приёме врач обратит внимание на наличие типичного рисунка на коже рук, ног, груди и спины и спросит о неврологических нарушениях, их давности и характере. Заболевание можно заподозрить, если пациент раннее перенёс инсульт или сейчас есть признаки острого нарушения мозгового кровоснабжения[9]. К таким симптомам относится бледность кожи и постепенное помутнение сознания. Вначале пациент пожалуется на рвоту и головную боль, далее слабеют мышцы рук и ног с одной стороны и нарушаются движения. Судороги бывают редко, артериальное давление чаще нормальное или незначительно повышено, в отличие от геморрагического инсульта, который возникает при высоком давлении.
Лабораторная диагностика
При подозрении на синдром Снеддона врач в первую очередь назначит анализы крови на антитела к кардиолипину, фосфатидилэтаноламину, протромбину, β2-гликопротеину и волчаночному антикоагулянту. Признаком болезни будет сохранение положительных антител к фосфолипидам и их увеличение в два раза с интервалом в 120 дней. Однако повышение антител обнаруживается не всегда, так как их уровень может быть слишком низким для диагностики или они могут вообще отсутствовать, что также не исключает болезнь.
Во вторую очередь проводится исследование общего анализа крови и мочи, С-реактивного белка, липидного профиля, коагулограммы и антител к ДНК. В общем анализе крови может снижаться уровень тромбоцитов и эритроцитов, увеличиваться СОЭ. В общем анализе мочи выявляется белок, в биохимии крови — слабоположительный С-реактивный белок. Также увеличивается уровень общего холестерина и ЛПНП (липопротеинов низкой плотности), наблюдаются небольшие титры антител к ДНК.
По коагулограмме можно выявить гиперкоагуляцию — повышенную свёртываемость крови. На неё будет указывать увеличение уровня фибриногена, Д-димера, снижение международного нормализованного отношения (МНО) и протромбинового индекса (ПТИ), однако все эти показатели обычно повышены незначительно. Важно отметить, что уровень антитромбина III может быть нормальным или сниженным, а содержание тромбомодулина, как правило, повышено. Также у части пациентов повышается активность фактора свёртывания крови VIII при нормальной активности протеина С и обнаруживаются антигены Виллебранда.
При подозрении на первичную форму, т. е. на болезнь Снеддона, может выполняться исследование на мутации гена CECR1.
Инструментальная диагностика
Может проводиться:
- мультиспиральная компьютерная томография (МСКТ);
- магнитно-резонансная томография головного мозга (МРТ);
- церебральная ангиография;
- ультразвуковая доплерография (УЗДГ) сосудов головного мозга и шеи;
- исследование мозгового кровотока при помощи позитронно-эмиссионной томографии (ПЭТ КТ).
ПО МСКТ и МРТ головного мозга выявляются очаговые изменения — инфаркты и расширения корковых борозд.
МСКТ
При проведении церебральной ангиографии обнаруживается полное отсутствие кровотока внутримозговых артерий или их ветвей. Также характерным признаком будет отсутствие значимых для кровотока стенозов (сужений) и тромбозов внечерепных отделов по УЗДГ сосудов головного мозга.
Исследование кровотока позволяет выявить признаки недостаточности кровоснабжения мозга ещё до того, как появились первые симптомы, и своевременно начать профилактическое лечение. Однако этот метод диагностики доступен не во всех клиниках.
Биопсия кожи
При биопсии выявляется закупорка артерий с расширением мелких кровеносных сосудов и могут быть признаки воспаления их стенок, что проявляется клеточной пролиферацией и разрастанием соединительной ткани [12].
Дифференциальная диагностика
Заболевание следует отличать от системной красной волчанки, геморрагического васкулита, облитерирующего атеросклероза, эндартериита, ревматоидного артрита и других системных воспалительных заболеваний. Однако эти болезни могут протекать вместе с синдромом Снеддона.
Лечение синдрома Снеддона
Стратегия лечения заболевания описана в клинических рекомендациях по антифосфолипидному синдрому и заключается в совместном приёме:
- дезагреганта — препарата Ацетилсалициловой кислоты (Аспирина или Кардиомагнила);
- непрямого антикоагулянта — Варфарина.
Лекарства принимают под контролем МНО (его значения должны быть в диапазоне от 2 до 3), которое показывает уровень свёртываемости крови.
В англоязычной литературе приведены данные о лечении препаратами Ацетилсалициловой кислоты в сочетании с прямыми антикоагулянтами, которые не требуют контроля МНО, что более удобно и безопасно для больного. Но данных мало, такая тактика является спорной и в России обычно не применяется.
Ацетилсалициловая кислота снижает агрегацию тромбоцитов, тем самым препятствует образованию тромбов в сосудах. Приём этого лекарства примерно на 30 % снижает частоту сердечно-сосудистой смерти, инсультов и инфарктов [15]. Препарат хорошо переносится, однако у него есть и побочные действия. К ним относят эрозивно-язвенное поражение желудочно-кишечного тракта, на фоне чего часто возникают кровотечения в этой области.
Антикоагулянт Варфарин влияет на сложную систему свёртывания крови и препятствует образованию тромбов в сосудах [8]. Действие препарата начинается через 36–72 часа, достигая максимума на 5-е сутки, и снижается на 4–5-й день после его отмены.
Некоторые авторы рекомендуют использовать многокомпонентную терапию синдрома Снеддона. В этом случае к антитромботическому лечению добавляются препараты простагландина Е1 и ингибиторы ангиотензин-превращающего фермента. Первые — улучшают микроциркуляцию в тканях, вторые — тормозят пролиферацию эндотелия (внутренней выстилки) сосудов. Также есть данные о применении блокаторов медленных кальциевых каналов (Нифедипина), но этот препарат может уменьшить только кожные проявления синдрома. Иммуносупрессивная терапия (Циклофосфамид, глюкокортикостероиды, Азатиоприн) при этой болезни неэффективна [11].
Лечение синдрома Снеддона может осложниться кровотечениями, особенно опасно, если они происходят в желудке или кишечнике. Однако при грамотном приёме препаратов и контроле МНО их можно предотвратить. Также риск кровотечений из желудочно-кишечного тракта снижается, если периодически принимать ингибиторы протонной помпы.
Спонтанное появление кровоподтёков на коже, кровотечений из носа или дёсен не является поводом для отмены кроворазжижающих препаратов. Если сопоставить риск и пользу от приёма антиагрегантной и антикоагулянтной терапии, то польза во много раз превосходит риск.
Риск кровотечений из желудочно-кишечного тракта повышается при следующих факторах:
- наличие язвенной болезни, которая уже осложнялась кровотечением;
- выраженные поражения желудка, при которых выявляется Helycobacter pylori;
- подтверждённые нарушения свёртываемости крови;
- пожилой возраст;
- комбинированный приём дезагреганта и антикоагулянта, а также нестероидных противовоспалительных средств;
- печёночная и почечная недостаточность;
- злокачественные опухоли.
Чтобы добиться наибольшей эффективности при лечении синдрома Снеддона, помимо применения антиагрегантной и антикоагулянтной терапии, нужно отказаться от курения, прекратить приём пероральных контрацептивов, а также лечить основное заболевание.
Реабилитация
В первую очередь она направлена на восстановление после инсульта и включает осмотры у невролога, нейропсихолога и логопеда, а также составление индивидуального плана реабилитации. В такой план обычно входит оценка неврологического дефицита и корректирующие меры: физиотерапия, массаж, ежедневная лечебная физкультура, приём лекарств, психотерапия, активная социализация и трудотерапия [10].
Прогноз. Профилактика
Риск повторных инсультов уменьшается, если пациент ежедневно принимает назначенные препараты и контролирует показатели крови и уровни артериального давления. В противном случае возрастает риск повторных инсультов, которые в последующем могут привести к деменции и даже гибели пациента.
Профилактика синдрома Снеддона
Профилактика может быть первичной, направленной на предотвращение болезни, а также вторичной и третичной, при которых у пациента уже есть симптомы и нужно предотвратить прогрессирование заболевания.
Первичная профилактика синдрома Снеддона не разработана. Это объясняется сложным, не до конца изученным патогенезом болезни и невозможностью её диагностировать до первого инсульта.
Вторичная и третичная профилактика совпадают с таковой для перенесённого инсульта и включает:
- регулярное, не менее 1 раза в год, посещение терапевта, кардиолога и невролога;
- контроль артериального давления и анализов крови: биохимии, МНО, липидного профиля;
- соблюдение рекомендаций врача: регулярный приём лекарств, а именно Ацетилсалициловой кислоты и Варфарина, а также препаратов, влияющих на артериальное давление и уровень холестерина;
- отказ от вредных привычек, в первую очередь от курения, которое провоцирует спазм сосудов;
- соблюдение питьевого и солевого режима: в сутки нужно выпивать не менее 1,5 л чистой воды и ограничить потребление соли до 3–5 г (эти меры помогут предотвратить повышение артериального давления);
- снижение веса при его избытке;
- контроль глюкозы в крови, так как при сахарном диабете повреждаются сосуды.
Список литературы
Wu S., Xu Z., Liang H. Sneddon's syndrome: a comprehensive review of the literature // Orphanet J Rare Dis. — 2014. — Vol. 9. ссылка
Devreese K. M., Pierangeli S. S., de Laat B. et al. Subcommittee on Lupus Anticoagulant/Phospholipid/Dependent Antibodies. Testing for antiphospholipid antibodies with solid phase assays: guidance from the SSC of the ISTH // J Thromb Haemost. — 2014. — № 5. — Р. 792–795. ссылка
Negrini S., Pappalardo F., Murdaca G. et al. The antiphospholipid syndrome: from pathophysiology to treatment // Clin Exp Med. — 2017. — № 3. — Р. 257–267. ссылка
Вавилова Т. В., Исаева Л. А., Гринченко К. Ю. и др. Диагностика антифосфолипидного синдрома у лиц с клиническими критериями заболевания. Опыт отдельного амбулаторного центра // Атеротромбоз. — 2019. — № 1. — С. 92–98.
Miyakis S., Lockshin M. D., Atsumi T. et al. International consensus statement on an update of the classification criteria for definite antiphospholipid syndrome (APS) // J Thromb Haemost. — 2006. — № 2. — Р. 295–306. ссылка
Решетняк Т. М. Антифосфолипидный синдром: диагностика и клинические проявления (лекция) // Научно-практическая ревматология. — 2014. — № 1. — С. 56–71.
Калашникова Л. А. Неврология антифосфолипидного синдрома. — М.: Медицина, 2003. — 256 с.
Чазов Е. И. Рациональная фармакотерапия сердечно-сосудистых заболеваний. — 2-е издание. — М.: Литтера, 2016. — С. 158–181.
Трошин В. Д. Сосудистые заболевания нервной системы. — Нижний Новгород: Издательство НГМА, 2006. — С. 141–190.
Мисюра О. Ф. Кардиологическая реабилитация. — СПб.: СпецЛит, 2016. — С. 18–31.
Грузманов А. К., Мазуренко С. О. Редкая ангиопатия с поражением кожных покровов и центральной нервной системы: синдром и болезнь Снеддона // Juvenis scientia. — 2022. — № 6. — С. 15–29.
Sneddon Syndrome // National Organization for Rare Disorders. — 2019.
Андрияшкина Д. Ю., Кондрашов А. А., Шостак Н. А. и др. Синдром Снеддона // Научно-практическая ревматология. — 2022. — № 6. — С. 630–637.
Cavestro С., Richetta L., Pedemonte E., Asteggiano G. Sneddon’s syndrome presenting with severe disabling bilateral headache // The Journal of Headache and Pain. — 2009. — № 10. — Р. 211–213.ссылка
Кропачева Е. С. Аспирин как безопасная основа антитромботической терапии // Атмосфера. Кардиология. — 2008. — № 1. — С. 8–12.
Лихачев С. А., Сидорович Э. К., Глеб О. В. и др. Синдром Снеддона с отсутствием антифосфолипидных антител: современное состояние проблемы диагностики и лечения. Клиническое наблюдение // Неврология и нейрохирургия. Восточная Европа. — 2015. — № 3. — С. 86–99.

