Определение болезни. Причины заболевания
Рваная рана (Laceration) — это повреждение кожи, слизистых или серозных оболочек, вызванное внешним воздействием, сила которого превышает допустимую прочность и растяжимость тканей. Такая рана отличается неровными (рваными) краями и кровотечением, а также сопровождается высоким риском инфекционных осложнений.
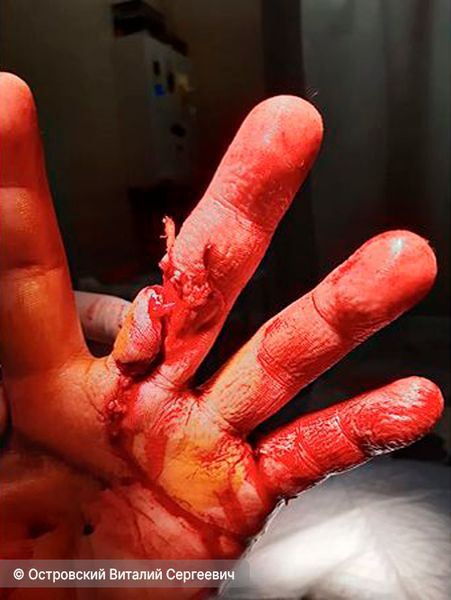
Рваная рана
Рваная рана может возникнуть при разных ситуациях, включая производственные и бытовые травмы, а также автомобильные и техногенные аварии. Например, она может появиться после удара тяжёлым или острым предметом, укуса собаки (или даже человека), падения на что-то острое (гвоздь, штырь) и т. д.
Распространённость рваных ран
Точной статистики по количеству рваных ран не существует, однако известно, что в России в травмпункты с различными повреждениями чаще обращаются мужчины: на их долю приходится 55,7 % пациентов [11].
В 2023 году группа исследователей в США проанализировала обращения пациентов в отделения неотложной помощи в период с 1992 по 2002 год и пришла к следующим выводам:
- рваные раны диагностировали в 8 % случаев;
- около 28 % рваных ран находились на лице;
- примерно две трети пациентов были мужчинами, однако рваные раны лица чаще встречались у детей;
- со временем количество пациентов, которые обращались в отделения неотложной помощи, постепенно увеличивалось, однако частота случаев рваных ран сократилась [8].
Симптомы рваной раны
Зачастую такая рана выглядит как неровный разрыв с изодранными, зубчатыми краями, с которых свисают один или несколько кожных лоскутов.
Симптомы рваных ран могут различаться в зависимости от их глубины, размера и расположения. К самым частым относятся:
- боль;
- кровотечение;
- отёк;
- локальное воспаление;
- вынужденное положение тела (пациент старается принять такую позу, которая минимизирует болевые ощущения) [2].
Кроме того, человек, получивший рвану рану, может ощутить слабость, подъём температуры от 37 до 39 °C, в редких случаях развивается озноб, при котором температура повышается до 41 °C .
Патогенез рваной раны
Рана формируется под воздействием тупого или острого предмета, либо, например, взрывной волны, при которой кожа не рассекается, а разрывается, из-за чего образуются неровные края. Размер и глубина раны напрямую зависят от размера и силы воздействующего фактора.
Независимо от места расположения рваной раны и её размера, она будет иметь входное отверстие (ворота раны), стенки и дно раны.
Совокупность местных и системных реакций, которые протекают в организме с момента формирования раны до её полного заживления, называют раневым процессом [4]. Выделяют 3 фазы раневого процесса:
- воспаление — начинается сразу после ранения и длится примерно 1–3 дня;
- пролиферация (регенерация) — начинается на 2–3-й день и длится в течение нескольких недель;
- созревание (эпителизация, или рубцевание) — начинается через 2–3 недели после возникновения раны и может длиться до нескольких месяцев или лет [4].
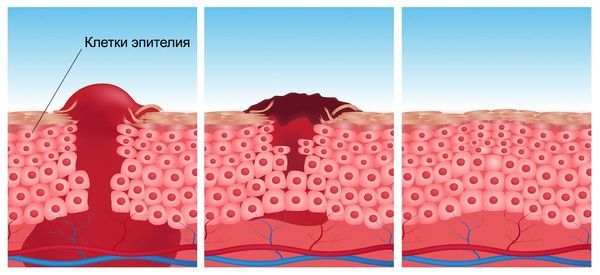
Эпителизация
Средняя длительность раневого процесса составляет примерно 9–12 месяцев.
Классификация и стадии развития рваной раны
В целом по механизму травмы различают:
- резаную рану (vulnus incisum) — их наносят острым режущим предметом, например ножом, бритвой или стеклом;
- колотую рану (vulnus punctum) — узким длинным предметом, например ножом с узким лезвием, штыком, шилом или иглой;
- ушибленную рану (vulnus contusum) — тупым предметом, например дубинкой, битой или кулаком;
- размозжённую рану (vulnus conquassatum) — тяжёлым тупым предметом с применением большой силы;
- рваную рану (vulnus laceratum) — тяжёлым предметом, направленным под острым углом к поверхности тела;
- рубленую рану (vulnus caesum) — тяжёлым и острым предметом, например саблей или топором;
- укушенную рану (vulnus morsum) — зубами животного или человека [2].
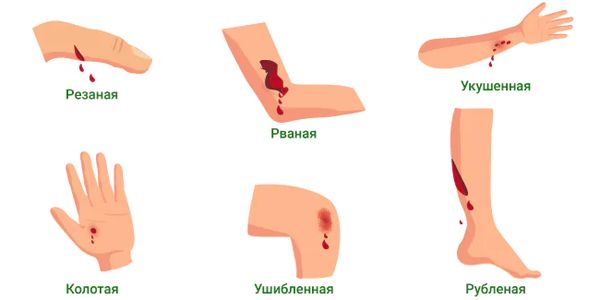
Виды травм
Непосредственно рваные раны классифицируют по разным признакам:
1. По глубине повреждения:
- проникающие — глубокие раны с высоким риском повреждения внутренних органов, крупных сосудов и развития тяжёлых, жизнеугрожающих осложнений (например, сепсиса и перитонита);
- непроникающие — раны, при которых полости тела и выстилающие их оболочки не повреждены [12].
2. По сложности:
- простые — поражена только кожа, подкожная клетчатка и мышцы;
- сложные — дополнительно повреждаются внутренние органы, кости, сосуды и нервы [10].
3. По степени инфицированности:
- асептические — не содержат признаков инфекции, как правило такие раны могут быть только при операциях, т. е. возникают в стерильных условиях;
- свежеинфицированные;
- гнойные [10].
4. По виду повреждённой ткани:
- с повреждением мягких тканей;
- костей и суставов;
- нервов;
- внутренних органов;
- крупных сосудов [2].
Осложнения рваной раны
Возможные осложнение разделяют на ранние и поздние.
Среди ранних осложнений выделяют первичные кровотечения, повреждение органов и шок (травматологический или геморрагический) [3].
К поздним осложнениям относятся:
- Серома — скопление жидкости в остаточной полости раны, которое может привести к нагноению.
- Раневая гематома — скопление крови, которое образуется из-за повреждения сосудов и неполной остановки кровотечения. Иногда напряжённая гематома начинает сдавливать окружающие ткани, ухудшая их кровоснабжение и питание. В таких случаях врач проводит пункцию или очищение раны.
- Раневая инфекция — развивается, если в ране находится большое количество бактерий (105–106 микроорганизмов на 1 г ткани) или они обладают высокой степенью болезнетворности. Риск инфекции также повышается при инородном теле, некрозе (отмирании ткани), скоплении жидкости или крови, хроническом нарушении местного кровоснабжения, а также поздней хирургической обработке. Наибольшую опасность представляет пиогенная инфекция, которая вызывает острое гнойное воспаление и может привести к сепсису. Чаще всего пиогенная инфекция развивается на 3–5-е сутки после ранения, реже — на 13–15-е сутки. К её возбудителям относятся:
- Аэробные бактерии (стафилококк, синегнойная и кишечная палочка, стрептококк и др.) — могут привести к абсцессу раневого канала, гнойному затёку, околораневой флегмоне в форме целлюлита (воспаления подкожной жировой клетчатки), миозита, фасциита, остита или их сочетаний.
- Анаэробные бактерии (клостридии и неклостридиальная анаэробная микрофлора) — такая инфекция быстро прогрессирует: при молниеносных формах может проявиться уже через несколько часов после ранения. В этом случае у пациента возникает отёк, покраснение и боль.
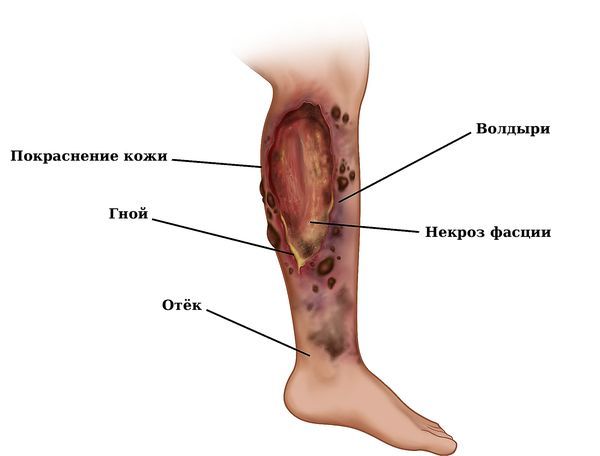
Фасциит
- Расхождение краёв раны — чаще возникает у истощённых, ослабленных воспалительным процессом или тяжёлыми травмами пациентов, которые в течение первого месяца после ушивания принимают цитотоксические или гормональные препараты. При расхождении раны нужно срочно наложить медленно рассасывающиеся погружные швы.
- Патологические рубцы — приводят не только к косметическим, но и к функциональным дефектам, например ограничивают объём движений в суставах, что мешает пациенту ходить, поднимать руки или приседать. Выделяют:
- Келоидные («молодые») рубцы — плотные розовые, красные, ярко-красные или тёмно-красные рубцы округлой или овальной формы с блестящей гладкой (иногда бугристой) поверхностью, которые возвышаются над уровнем здоровой кожи и обычно выходят за пределы первоначального повреждения. Такие рубцы часто сопровождаются жжением и зудом, при этом есть возможность вылечить их с помощью гормональных препаратов и фотодинамической терапии.
- Гипертрофические рубцы — развиваются, если у пациента есть склонность к избыточному образованию рубцовой ткани и рана расположена перпендикулярно линиям Лангера (условным линиям на коже, указывающим направление наименьшего растяжения). Удалить гипертрофические рубцы можно только хирургическим путём.
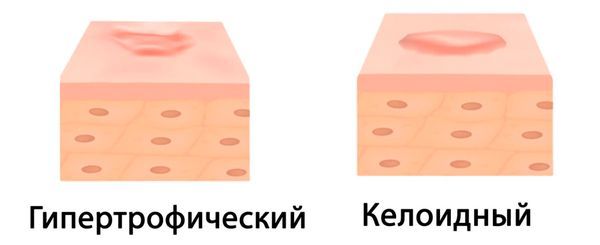
Патологические рубцы
- Малигнизация (переход в злокачественное новообразование) — если длительно существующая хроническая рана постоянно подвергается неблагоприятным внутренним и внешним факторам, в его клеточном геноме её тканей могут появиться онкогены, которые стимулируют бесконтрольное деление клеток. В человеческом организме постоянно формируются дефектные клетки, но в норме они подвергаются апоптозу — запрограммированной клеточной гибели. Если гены, отвечающие за апоптоз, отключаются, атипичные клетки не уничтожаются, а продолжают своё развитие. Всё это приводит к образованию злокачественной опухоли, которая требует немедленного хирургического лечения.
- Некроз окружающих тканей — при нарушении кровоснабжения ткани не получают всех необходимых веществ, из-за чего начинают постепенно отмирать [3].
- Ранние и поздние вторичные кровотечения — кровотечения, которые возникают через некоторое время после ранения.
Выделяют локальные и системные факторы, которые замедляют восстановление тканей и повышают риск осложнений. К локальным относятся нарушение кровоснабжения и венозного оттока, инородные тела, отёк и кожное натяжение, к системным — ранее диагностированный злокачественный процесс, пожилой возраст, иммунодефицит, нарушения питания, стресс, васкулиты, болезни обмена веществ и хронические заболевания, например сахарный диабет [5][13].
Диагностика рваной раны
Все рваные раны считаются условно инфицированными, поэтому требуют обязательной консультации врача, чтобы решить вопрос об антибактериальной профилактике и необходимости введения сыворотки против столбняка.
Для диагностики рваной раны специальных инструментальный или лабораторных методов исследования, как правило, не требуется. Обычно достаточно визуального осмотра и сбора анамнеза (истории болезни и жизни) пациента. При опросе врач уточняет, как именно пострадавший получил травму и есть ли у него сопутствующие заболевания и аллергические реакции (эта информация важна для правильного подбора тактики лечения).
Если инфицированная рана плохо отвечает на антибиотикотерапию, выполняют бактериологический посев.
В отдельных тяжёлых случаях (при сочетанной травме) может потребоваться:
- рентген — используют при наличии открытых переломов;
- ультразвуковое исследование (УЗИ) — применяют при поражении крупных сосудов и мышц, а также для того, чтобы проверить наличие жидкостных образований;
- ангиографию, компьютерную или магнитно-резонансную томографию (КТ или МРТ) — эти исследования позволяют оценить целостность глубоких структур и тканей, костей и сосудов, а также выявить гематомы и повреждения внутренних органов.
Тяжесть состояния пациента определяют на основании размера, глубины и характера травмы. Самыми важными критериями являются повреждения крупных сосудов в самой ране или вокруг неё, наличие кровотечения или угроза его развития.
Лечение рваной раны
Цели лечения рваных ран — добиться гемостаза (остановки кровотечения) и оптимальных косметических результатов. Так как в случае рваной раны чаще всего имеет место тяжёлая сочетанная травма, пациент нуждается в квалифицированной врачебной помощи с первичной хирургической обработкой, наложением швов и наблюдением в послеоперационном периоде до момента полного заживления.
Первая помощь
При получении рваной раны необходимо срочно вызвать скорую помощь, а во время ожидания бригады медиков нужно попытаться остановить или снизить кровотечение.
Примерная последовательность действий при оказании первой помощи:
- оценить характер повреждения;
- остановить наружное кровотечение;
- убрать с поверхности раны обрывки одежды и все инородные тела;
- не прикасаться к фиксированным ранящим предметам;
- обработать края раны раствором йода, спиртом или спиртосодержащей жидкостью, бриллиантовой зеленью или метиленовым синим раствором, при этом не допустить попадания антисептика вглубь раны;
- наложить первичную асептическую повязку с помощью стерильного или внешне чистого перевязочного материала;
- обездвижить руку или ногу подручным материалом, если рана находится вблизи сустава;
- использовать обезболивающие средства, предварительно удостоверившись, что у пострадавшего нет на него аллергии [14].
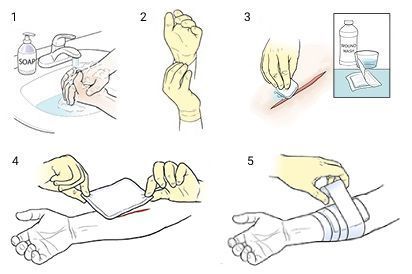
Наложение асептической повязки
Серьёзная рваная рана может производить сильное впечатление, поэтому оказание доврачебной помощи требует определённой собранности и решительности от окружающих. Так как остановить кровотечение в этом случае сложно из-за обширности раневой поверхности и смешанного характера кровотечения, обычно используют давящую повязку (под бинт также подкладывают валик ткани или специальные компрессионные подушечки).
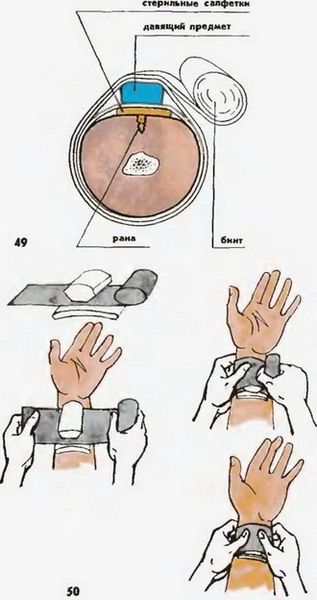
Даваящая повязка
Лечение рваной раны в больнице
Рану нужно как можно быстрее обработать. В первую очередь её тщательно промывают, извлекают из неё гной, если он есть, и устанавливают марлевый тампон, чтобы он впитывал различные жидкости. Важно отметить, что промывание питьевой водой из-под крана не повышает риск инфицирования, поэтому, если в ближайшей доступности нет стерильного физраствора, можно использовать её [6].
Срок зашивания устанавливают на основании типа раны. Иногда её зашивают сразу после обработки с помощью первичного шва. Края раны также могут скрепить с помощью тканевого клея, кожных скрепок и техники совмещения волос (HAT), при которой связывают (или склеивают) волосы поверх раны, тем самым сопоставляя её края [7].
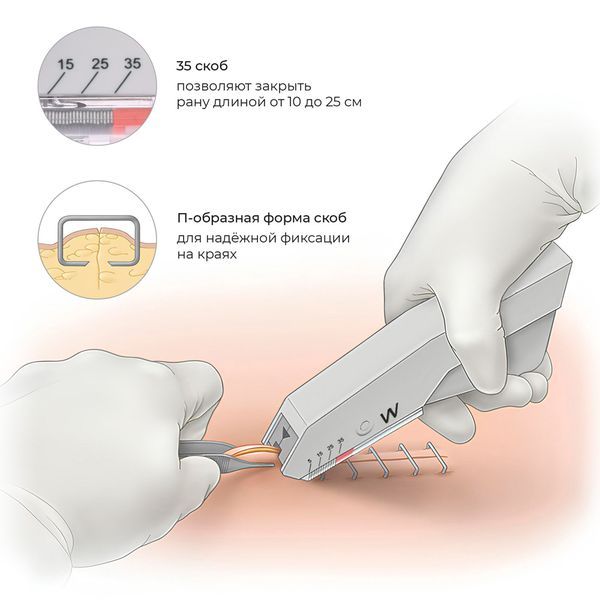
Кожные скрепки
Так как раны быстрее заживают во влажной среде, наиболее эффективными считаются окклюзионные повязки, однако они также способствуют размножению патогенных микроорганизмов, поэтому противопоказаны при инфицированных ранах.
В некоторых случаях более целесообразно зашить рану через 18 или более часов после травмы: она заживает вторичным натяжением за счёт роста грануляционной ткани, после чего хирург накладывает вторичные швы [3].
Время снятия швов также определяет врач, он принимает решение исходя из расположения раны и собственного опыта [6].
В случае тяжёлого состояния и высокого риска развития осложнений пациенту может потребоваться госпитализация и консультация смежных специалистов, например сосудистого или пластического хирурга, травматолога или невролога.
Медикаментозное лечение
При необходимости пациенту также назначают антибактериальные и обезболивающие препараты, а в случае отсутствия вакцинации от столбняка вводят столбнячный анатоксин (как в этом клиническом случае) [7]. Рутинная вакцинация дифтерии, столбняка и коклюша (АКДС) начинается с двух месяцев жизни, при этом 3 из 5 необходимых доз должны быть введены до 6 месяцев. Далее ревакцинацию проводят в 18 месяцев, 7 и 14 лет, после чего прививки необходимо делать каждые 10 лет.
Если рана небольшая и чистая, столбнячный анатоксин вводят только в том случае, если после последней вакцинации прошло более 10 лет, при загрязнённой ране этот срок сокращается до 5 лет. Иммуноглобулин против столбняка также необходим пациентам с ВИЧ-инфекцией или тяжёлым иммунодефицитом (даже если рана незначительна) [7].
Лечение рваных ран у детей
При лечении детей важно подобрать оптимальный метод лечения [9].
Тканевые клеи имеют ряд потенциальных преимуществ по сравнению со швами: они не требуют инъекции местного анестетика, снижают риск повреждения иглой и устраняют необходимость в снятии швов [9]. Однако они эффективны только при поверхностных ранах длиной от 1 до 4 см и глубиной не более 4–8 мм. Кроме того, перед нанесением клея края раны должны быть хорошо сопоставлены [9].
Прогноз. Профилактика
При своевременном обращении за медицинской помощью, пока у пациента не развились осложнения, прогноз чаще всего благоприятный: наступает полное выздоровление.
На прогноз также влияет глубина раны и повреждение важных структур организма. Важно помнить, что при глубоких ранах ни в коем случае нельзя заниматься самолечением, так как это может лишь усугубить ситуацию. Единственное, что может сделать сам пациент, — постараться остановить кровотечение, но перед этим необходимо обязательно вызвать бригаду скорой помощи [14].
В качестве профилактики рваной раны важно создать безопасные условия дома и неукоснительно следовать правилам техники безопасности на работе. Необходимо разговаривать с детьми и мягко объяснять, почему им нельзя играть с острыми и тяжёлыми предметами, гладить уличных собак и бегать в не предназначенных для этого местах.
Если рана всё же получена, следует сразу её обработать и при необходимости пройти назначенный курс антибактериальной терапии — это снизит риск развития инфекционных осложнений.
Список литературы
Заболеваемость населения по субъектам Российской Федерации // Statprivat. [Электронный ресурс]. Дата обращения: 21.11.2025.
Ассоциация травматологов-ортопедов России. Открытая рана запястья и кисти: клинические рекомендации. — М., 2021. — 21 с.
Чернядьев С. А., Родионов Е. Н., Ушаков А. А. Раны и раневая инфекция. Методические указания к практическим занятиям: учебно-методическое пособие. — Екатеринбург: УрГМА, 2018. — С. 19–21.
Завражнов А. А., Гвоздев М. Ю., Крутова В. А., Ордокова А. А. Раны и раневой процесс: учебно-методическое пособие для интернов, ординаторов и практических врачей. — Краснодар: КубГМУ, 2016. — С. 7.
Храмилин В. Н. Местное лечение ран: учебное пособие для врачей и медицинских сестёр. — М.: РНИМУ им. Н. И. Пирогова, 2012. — 63 с.
Forsch R. T., Little S. H., Williams C. Laceration repair: a practical approach // Am Fam Physician. — 2017. — № 10. — P. 638–646. ссылка
Gottlieb M., Schipper A. M., Weaver J. et al. A stitch in time: operative and nonoperative laceration repair techniques // Ann Emerg Med. — 2022. — № 5. — P. 461–473.ссылка
Almulhim A. M., Madadin M. Scalp laceration // StatPearls. — 2023.ссылка
Adl H., Henkelman E., Goldman R. D. Topical skin adhesives for laceration repair in children // Can Fam Physician. — 2021. — № 4. — P. 260–262.ссылка
Богонина О. В. Учение о ранах: учебно-методическое пособие. — Пенза: ПГУ, 2023. — 72 с.
Егиазарян К. А., Черкасов С. Н., Ратьев А. П., Аттаева Л. Ж. Анализ структуры травматизма среди взрослого населения в разрезе федеральных округов Российской Федерации // РНИМУ им. Н. И. Пирогова. — 2017. — № 1. — С. 28-30.
Беспалова Т. А. Основы медицинских знаний (травматизм): учебное пособие для студентов Института физической культуры и спорта. — Саратов: СГУ им. Н. Г. Чернышевского, 2019. — 56 с.
Ефимов Е. В., Хорошкевич А. В. Особенности раневого процесса на фоне сахарного диабета // Раны и раневые инфекции. — 2015. — № 3. — С. 30–35.
Колесниченко П. Л. Безопасность жизнедеятельности: учебное пособие для студентов. — Краснодар, 2019. — 188 с.

